
невра файл к эукзамену
.pdf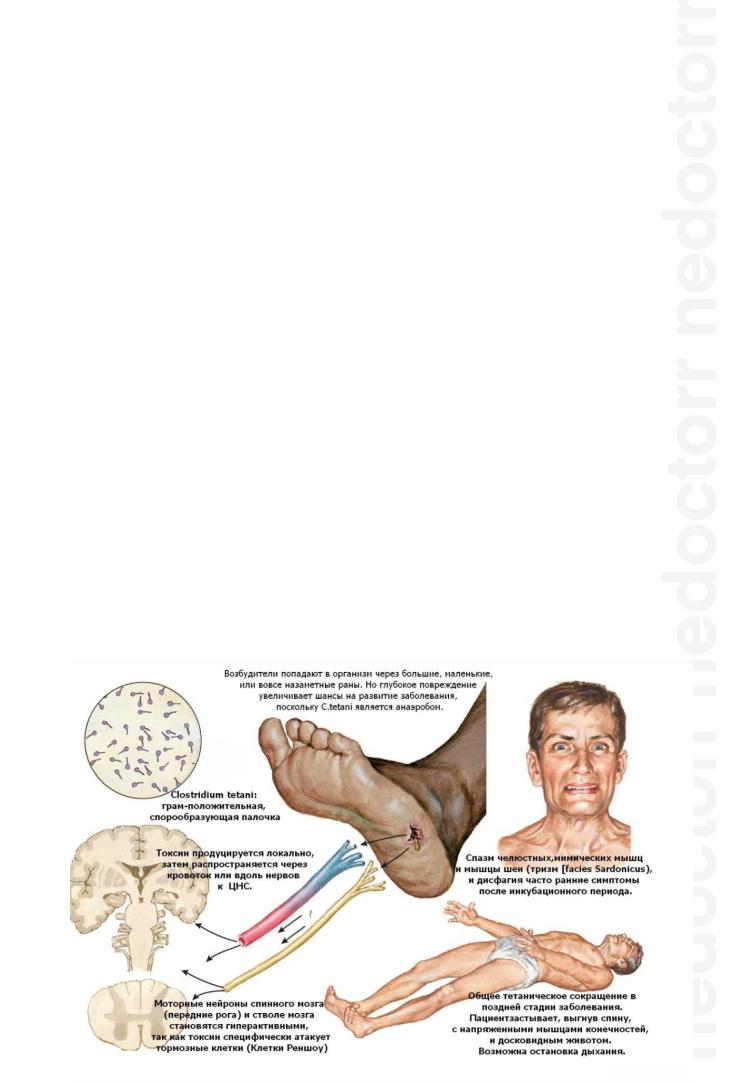
СТОЛБНЯК
Столбняк — инфекционное заболевание, которое вызвано действием столбнячного экзотоксина, продуцируемого грамположительной спорообразующей анаэробной бактерией (Clostridium tetani).
Клиническая картина:
Инкубационный период обычно составляет от 5 до 25 дней (редко до 60 дней), но может составить и всего несколько часов. Чем короче инкубационный период, тем тяжелее протекает заболевание.
Первые симптомы генерализованной формы заболевания — напряжение мышц, сопровождающееся неприятными ощущениями в жевательных мышцах, шее и спине. Вследствие спазма мимических мышц появляется своеобразное выражение лица — «сардоническая улыбка».
В течение нескольких часов или суток возникает затруднение глотания из-за судорожного спазма мышц глотки. На фоне постоянного тонического напряжения мышц развиваются болезненные тетанические судороги, вначале ограниченные, а затем генерализованные.
В зависимости от напряжения тех или иных мышц тело больного может приобретать причудливые формы. Иногда больной в постели выгибается в виде дуги, опираясь только пятками и затылком (опистотонус).
Вследствие гиперактивности симпатической нервной системы у больных могут отмечаться тахикардия или аритмия, профузное потоотделение, тахипноэ, повышение температуры тела до 40—42 °C. Судороги дыхательных мышц, голосовой щели и диафрагмы резко нарушают акт дыхания, вызывают асфиксию и могут привести к летальному исходу.

Смертельный исход возникает более чем в половине случаев на 3— 10-й день заболевания вследствие паралича дыхания. У большинства выживших больных наблюдается постепенное уменьшение частоты и выраженности судорог, напряжения мышц, что занимает иногда до двух месяцев.
Редко (преимущественно у привитых людей) развивается локальная форма столбняка в виде ограниченного мышечного спазма в месте инфицирования и, как правило, тризма жевательных мышц.
Диагноз основывается на клинико-анамнестических данных (развитие спазма мышц после повреждения кожи или слизистых оболочек) и не вызывает трудностей.
Лечение и профилактика:
Для нейтрализации токсина наиболее эффективно введение противостолбнячного человеческого иммуноглобулина 3—10 тыс. ME в/м или в/в. Если нет возможности использовать его, применяют лошадиный антитоксин 50 тыс. ME в/м, а затем в той же дозе медленно в/в.
Необходимы тщательная ревизия и хирургическое очищение раны, обкалывание ее противостолбнячной сывороткой.
Для устранения вегетирующих форм бактерий назначают метронидазол, возможно использование больших доз пенициллина или тетрациклина в течение 10 дней.
Для купирования судорог применяют в/в введение диазепама, при отсутствии эффекта используют кураре подобные средства, барбитураты, другие препараты для наркоза и проводят искусственную вентиляцию легких. При проявлениях симпатической гиперактивности используют адреноблокаторы.
Профилактику против столбняка осуществляют в плановом порядке у детей вакцинами (АКДС и АДС). Экстренная профилактика проводится при угрозе развития столбняка (проникающие и загрязненные раны, ожоги и отморожения II —III степени): привитым вводят 0,5 мл столбнячного анатоксина, не привитым — I мл анатоксина в сочетании с 3000 ME противостолбнячной сыворотки.
222

25. Опухоли головного и спинного мозга
6% всех новообразований в организме – опухоли ГМ (на 100 000 человек 15 случаев в год).
Злокачественность опухолей ГМ:
Характер течения: все опухоли ГМ злокачественны, так как приводят к смерти пациента вследствие гипертензии и дислокации ГМ.
Гистологическое строение: злокачественность определяется в зависимости от гистологических признаков, выявляемых при микроскопии.
Клинико-гистологическая классификация опухолей головного мозга:
Первичные:
Опухоли нейроэпителиальной ткани с диффузным ростом (глиомы) – 50%;
Опухоли черепных нервов (невриномы) – 5-10%;
Опухоли мозговых оболочек (менингиомы) – 30%;
Опухоли гипофиза (аденомы) – 10%;
Вторичные:
Метастазы при злокачественных новообразованиях легких, молочной железы или других органов;
Опухоли, врастающие в полость черепа.
По отношению к ткани мозга выделяют опухоли:
Внутримозговые (инфильтрируют) – глиомы и метастазы;
Внемозговые (сдавливают ) – опухоли гипофиза и черепных нервов, а также оболочечные опухоли.
ГЛИОМЫ
Такие опухоли растут из клеток глии:
Астроцитомы растут из астроглии (80% всех глиом);
Олигодендроглиомы растут из олигодендроглии (10%);
Глиомы смешанного характера растут из астроглии и олигодендроглии.
Характер роста глиом: инфильтративный рост – наличие опухолевых клеток в ткани мозга за пределами макроскопически видимой границы опухоли.
Цитологические признаки, определяющие злокачественность глиом:
Ядерный атипизм;
Наличие митозов;
Наличие пролиферации эндотелия (опухолевые клетки выделяют вещества, стимулирующие рост опухолевой сосудистой сети);
Наличие некрозов (так как сосуды не успеваю расти за опухолью).
223

Определение злокачественности глиом с помощью цитологических признаков:
Если есть 1 вышеперечисленный признак (в большинстве случаев это наличие ядреного атипизма), то опухоль низкой степени злокачественности;
Если есть 2-4 признака, то опухоль высокой степени злокачественности.
Различия клинического течения при глиомах высокой и низкой степени злокачественности:
Признак |
Опухоль низкой степени |
Опухоль высокой степени |
|
злокачественности |
злокачественности |
Скорость развития клинических |
3-5 лет |
4 месяца |
проявлений от манифистации до |
|
|
декомпенсации |
|
|
Пятилетняя выживаемость |
Около 30% |
Менее 3% |
Скорость развития рецидива после |
3-5 лет |
6-12 месяцев |
удаления |
|
|
МЕНИНГИОМЫ (ОПУХОЛИ МОЗГОВЫХ ОБОЛОЧЕК)
Место роста: клетки пахионовых грануляций (вкрапления арахноидальных клеток в твердой мозговой оболочке, служащие для резорбции ликвора).
Такие опухоли чаще образуются у женщин после 50% (в 65% случаев)
По значению выделяют:
Клинически значимые менингиомы (20%);
Клинически НЕ значимые менингиомы (10%) – менингиомы диаметром менее 1см с очень медленным ростом у женщин после 50.
Классификация по расположению менингиом:
Конвекситальные (над выпуклой поверхностью больших полушарий)– 40-50%;
Парасагиттальные (фалькс, стенки верхнего сагиттального синуса) – 20-30%. Такой большой процент, так как тут расположено наибольшее количество пахионовых грануляций;
Базальные (основание черепа) – 20-30%.;
Внутрижелудчоковые – очень редки. Причина таких опухолей: во время эмбриональной закладки в желудочках может оказаться небольшое количество клеток арахноидального эндотелия.
Экстрааксиальное расположение (внешние по отношению к парнехиме ГМ). Имеет питающий сосуд и может иметь дуральный хвостик. Опухоль как будто врастает в твердую мозговую оболочку.\
Характер роста менингиом: неинфильтративный. За пределами макроскопической границы опухолевых клеток не выявляется.
Степени злокачественности менингиом:
Типические (85%): 15% рецидивов в срок – 10 лет после операции;
224
Атипические (10-15%) - 30% рецидивов в срок 10 лет после операции;
Анапластические (1-2%) – 100% рецидивов в срок – 3 года после операции.
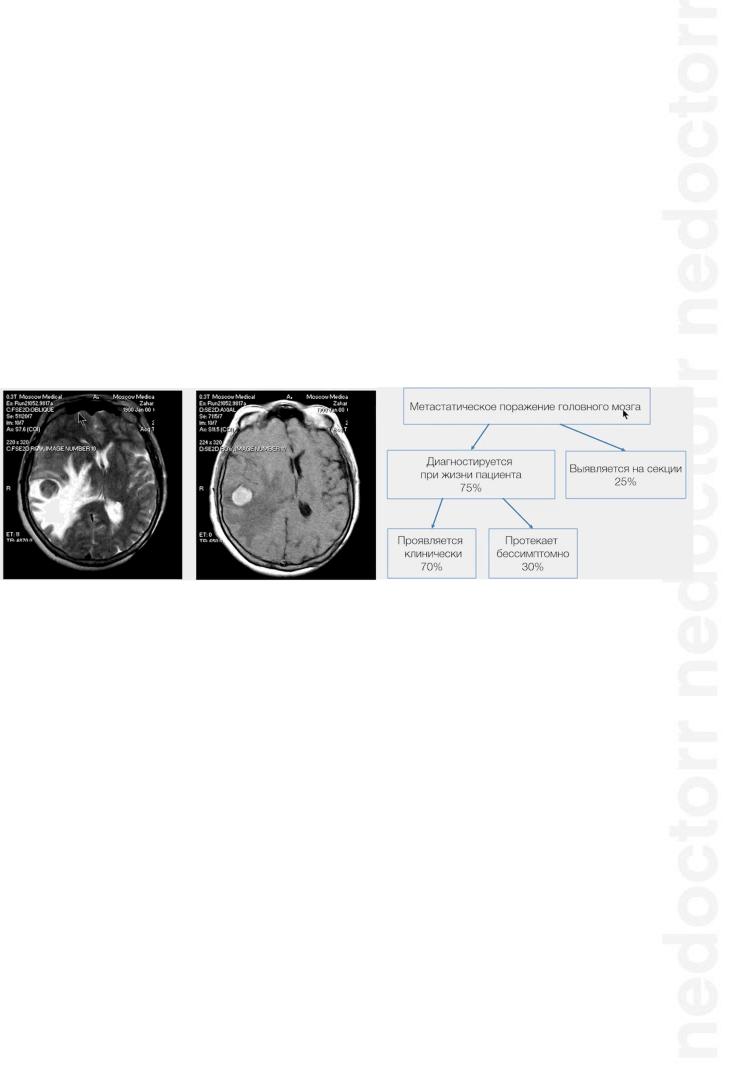
МЕТАТСТАИЧЕСКИЕ ОПУХОЛИ
Факты:
Метастазы в головной мозг наблюдаются у 25% пациентов, страдающих раком;
15-25% случаев метастазирования в ГМ выявляются только на аутопсии;
Метастазы обладают инфильтративным ростом.
Основные источники метастатического поражения ГМ:
Рак легкого - 30-60%. Средний срок обнаружения метастазов – 2-9 месяцев с момента выявления первичной опухоли.
Рак молочной железы – 10-30%. Средний срок обнаружения метастазов – 2-3 года с момента выявления первичной опухоли.
Меланома – 5-20%.
Количество метастазов в ГМ:
Единичный метастаз – 30%;
Множественные метастазы – 70%.
ОПУХОЛИ ГИПОФИЗА И ЧЕРЕПНЫХ НЕРВОВ
Опухоли гипофиза:
Аденомы (99%) – располагаются в турецком седле.
Рак (1%).
Секретирующие (75%):
-Пролактиномы;
-Соматотропиномы;
-Аденокортикотропиномы.
Несекретирующие (25%)
Клиническая картина:
Опухоль растет между зрительными нервами, сдавливая их.
225
Неврологические расстройства возникают при поражении базальных отделов лобных долей, мамиллярных тел.
Нейроофтальмологические расстройства проявляются хиазмальным синдромом (битемпоральная гемианопсия – выпадение полей зрения с височных половин с двух сторон);
Эндокринные расстройства.
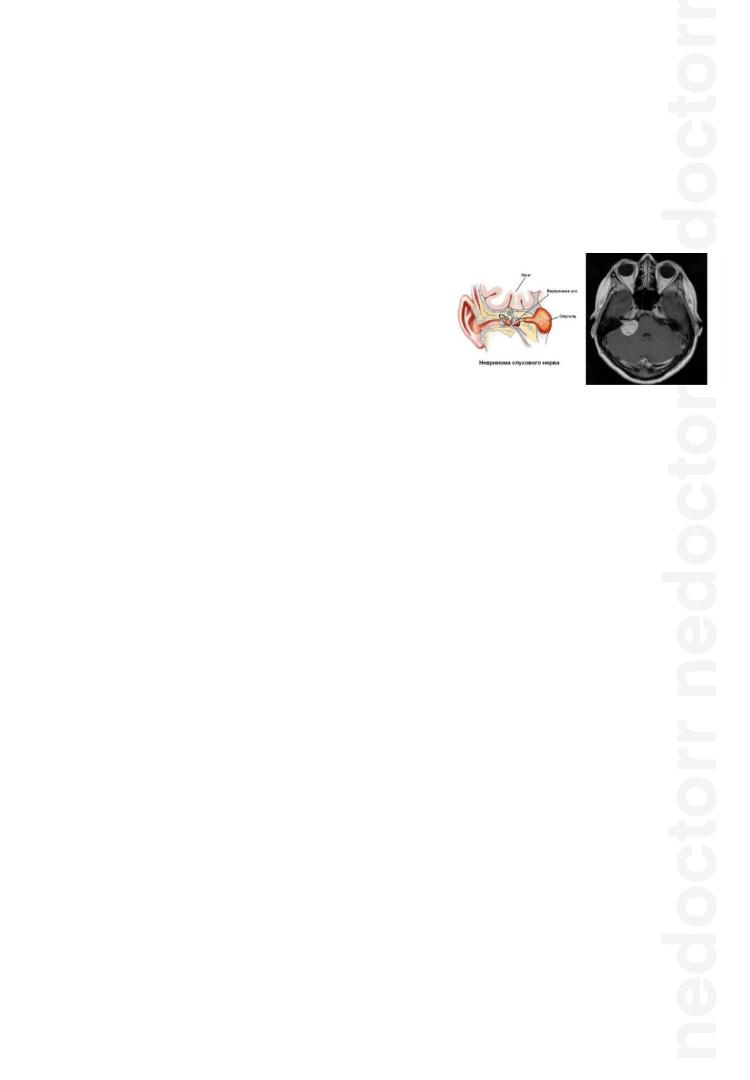
Опухоли черепных нервов:
Опухоли растут из: шванновских клеток вестибулярной пропорции вестибулокохлеарного нерва – невриномы (шванномы)
Расположены в: пространстве между Варолиевым мостом и пирамидой (мосто-мозжечковый угол);
Характер роста: неинфильтративный;
Злокачественные формы практически не встречаются.
Клиническая картина опухоли VIII нерва:
При поражении только VIII нерва возникают:
-Шум в ухе и головокружения;
-Постепенное снижение слуха;
-Глухота.
После полного разрушения нерва происходит поражение гомолатерального полушария мозжечка и Варлиевого моста, что приводит к:
-Атаксическим расстройствам;
-И даже фатальному финалу;
Также после полного разрушения VIII нерва происходит поражение мосто-мозжечкового угла и каудальной группы приводит к развитию бульбарного симптомокомплекса.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина зависит от локализации поражения и может быть любой.
Но можно выделить 4 основные синдрома при опухолях ГМ:
Локальные симптомы;
Внутричерепная гипертензия;
Дислокационный синдром;
Нейроэндокринный синдром.
226

Течение опухолей:
Проградиентное (с прогрессирующей постепенной симптоматикой);
Инсультообразное (возникает вследствие кровоизлияния, разрыва опухолевой кисты или острого развития окклюзионной гидроцефалии)
ЛОКАЛЬНЫЕ СИМПТОМЫ
Симптомы ирритации (раздражения мозга) – когда инфильтрирующая опухоль начинает инфильтрировать структуры мозга, но еще не разрушает их полностью. К этим симптом относят:
Эпилептические припадки;
Симптомы выпадения – следствие разрушения мозговых структур.
Особенности локальной симптоматики:
При глиомах, менингиомах и метастазах могут иметь разнообразную локализацию, что приводит к различию локальных симптомов.
Невриномы и аденомы гипофиза имеют постоянную локализацию, а значит и постоянные локальные симптомы.
СИНДРОМ ВНУТРИЧЕРЕПНОЙ ГИПЕРТЕНЗИИ
Головная боль (диффузная, распирающая или сжимающая, в предутренние часы);
Тошнота и рвота (на уровне пика головной боли);
Застойные диски зрительных нервов (означает выраженность гипертензии и предупреждает об опасности: возможной атрофии зрительного нерва, а затем о необратимой слепоте).
Причины синдрома внутричерепной гипертензии при опухолях ГМ:
Увеличение объема опухоли (характерно для диффузных опухолей низкой степени злокачественности). При этом срабатывает защитный механизм: уменьшение ликвора и крови в ГМ, что на время помогает внутричерепному давлению оставаться в норме.
Перифокальный отек (вазогенный) – характерен для злокачественных опухолей. Причина возникновения такого отека при опухолях – воздействие на прилежащую мозговую ткань веществ (выделяются опухолью), стимулирующих пролиферацию эндотелия с нарушением функции ГЭБ. При внемозговых опухолях возможно также сдавление венозных сосудов, дренирующих кровь от прилежащих мозговых структур;
Окклюзионная гидроцефалия (встречается не всегда). Причина: облитерация опухолью (внутрижелудочковой или опухолью задней черепной ямки) путей
лимфооттока.
227

ДИСЛОКАЦИОННЫЙ СИНДРОМ
Деформация ГМ:
Височно-тенториальное вклинение
Вклинение миндаликов мозжечка в большое затылочное отверстие
Височно-тенториальное вклинение:
Если опухоль находится в одном из больших полушарий, то, за счет собственного объема и перифокального отека, она «выталкивает» часть мозгового вещества под фалькс (в противоположную сторону), а другую часть мозгового вещества «выталкивает» через вырезку мозжечкового намета в субтинториальное пространство. Последнее приводит к сжатию ножек мозга (средний мозг), которые как раз находятся в вырезке,
что приводит к декомпенсации.
Затем, если давление слишком высокое, то происходит вклинение миндаликов мозжечка в затылочно-шейную дуральную воронку
(место перехода основания черепа в позвоночник), где в норме находится продолговатый мозг. При этом миндалики мозжечка
сдавливают продолговатый мозг (содержит центр дыхания и кровообращения), что приводит к гибели пациента.
Вклинение миндаликов мозжечка в большое затылочное отверстие:
Если опухоль находится в субтинториальном пространстве (мозжечок), то за счет своего объема, она может «вытолкнуть» вещество в затылочно-шейную дуральную воронку (место перехода основания черепа в позвоночник), где в норме находится продолговатый мозг. Вклинившиеся под давлением в эту воронку
миндалики мозжечка сдавливают продолговатый мозг (содержит центр дыхания и кровообращения), что приводит к гибели пациента.
НЕЙРОЭНДОКРИННЫЙ СИНДРОМ
При опухолях в гипофизе: эндокринные нарушения и битемпоральная гемианопсия.
ДИАГНОСТИКА ОПУХОЛЕЙ ГОЛОВНОГО МОЗГА
1.Неврологический осмотр – позволяет выявить локальную симптоматику, синдром внутричерепной гипертензии и дислокационный синдром;
2.При подозрении, что у пациента есть опухоль, то он направляется МРТ (рекомендуется) или КТ (при невозможности МРТ);
228

3.Осмотр окулиста – позволяет выявить застойных дисков зрительных нервов, а также оценить состояние полей зрения.
Прямые признаки опухоли на МРТ: изменение МР-сигнала или КТ-плотности вещества мозга.
Косвенные признаки опухоли: деформация желудочковой системы, а также смещение срединных структур.
Трактография: если опухоль расположена рядом с трактами, то нужно понимать прорастает опухоль в них или нет.
Люмбальная пункция: НЕ имеет диагностической ценности и сопровождается риском прогрессирования дислокационного синдрома - при проведении ЛП высасывание ликвора из спинного мозга вызывает снижение давления ниже дуральной воронки, что приводит к еще большему втягиванию миндаликов мозжечка и повреждению продолговатого мозга).
НЕ РЕКОМЕНДУЕТСЯ.
В случае проведения люмбальной пункции в анализе ликвора отмечается белковоклеточная диссоциация (застойный ликвор) – повышение содержания белка при нормальном цитозе.
ЛЕЧЕНИЕ ОПУХОЛЕЙ ГМ
Консервативная терапия:
Используется на этапе подготовки к операции или как паллиативное лечение в неоперабельных условиях.
Дегидратация (борьба с перифокальным отеком и синдромом внутричерепной гипертензии):
Глюкокортикоиды – первая линия. Глюкокортикоиды встраиваются в эндотелий сосудов, вызывая стабилизацию ГЭБ, что вызывает вазогенный отек.
Осмотические диуретики – используются только при прогрессирующем ухудшении состояния и выраженном отеке мозга по данным МРТ (КТ). Лечение осмотическими диуретиками рекомендовано проводить в условиях БИТ или реанимационного отделения.
Неосмотические диуретики – могут назначаться в комплексе с осмотическими.
Антиконвульсанты – назначаются только при эпилептических припадках.
Нейроэпителиальные (высокозлокачественные) опухоли требуют:
Хирургическое лечение;
Лучевое;
Химиотерапию.
Менингиомы, невриномы, аденомы гипофиза требуют только хирургического лечения.
229

СИРИНГОМИЕЛИЯ
Сирингомиелия — хроническое патологическое состояние, характеризующееся образованием полостей в спинном мозге и нередко в продолговатом мозге (сирингобульбия). Полости чаще всего образуются в нижнем шейном и верхнем грудном отделе спинного мозга.
Патогенез:
В патогенезе заболевания предполагается роль препятствия на пути оттока цереброспинальной жидкости из IV желудочка в субарахноидальное пространство головного и спинного мозга, что гидродинамически приводит к расширению центрального канала спинного мозга. Синдром сирингомиелии нередко наблюдается при аномалиях развития краниовертебральной области, интрадуральных опухолях спинного мозга.
Нозологические формы
Бульбарная форма
В 15% наблюдений патологический процесс захватывает medulla и мост (сирингомиелобульбия)
Поражение ядер ЧН XII, XI, IX и X
-Явления бульбарного паралича (дисфагия, дисфония, дизартрия)
-Фибриллярные подергивания мышц языка, нарушение вкусовых ощущений, отсутствие небного и глоточного рефлексов
-Атрофия мышц языка
Поражение моста (ядра ЧН V и VII)
-Диссоциированные сегментарные расстройства чувствительности на лице
-Нарушения вкуса и слуха на стороне поражения
-Нистагм
-↓ или отсутствие корнеального рефлекса
Признаки сирингобульбии часто присоединяются к признакам сирингомиелии
Пояснично крестцовая форма
Локализация глиозного очага и полости в пояснично крестцовом отделе СПМ
-Симптоматика обнаруживается в нижней части туловища и нижних конечностях
-Атрофия мышц одной группы сопровождаются спастическими явлениями другой группы, ↑ глубоких рефлексов, патологические рефлексы
При распространении процесса на крестцовый отдел СПМ могут быть тазовые нарушения
230
