
невра файл к эукзамену
.pdf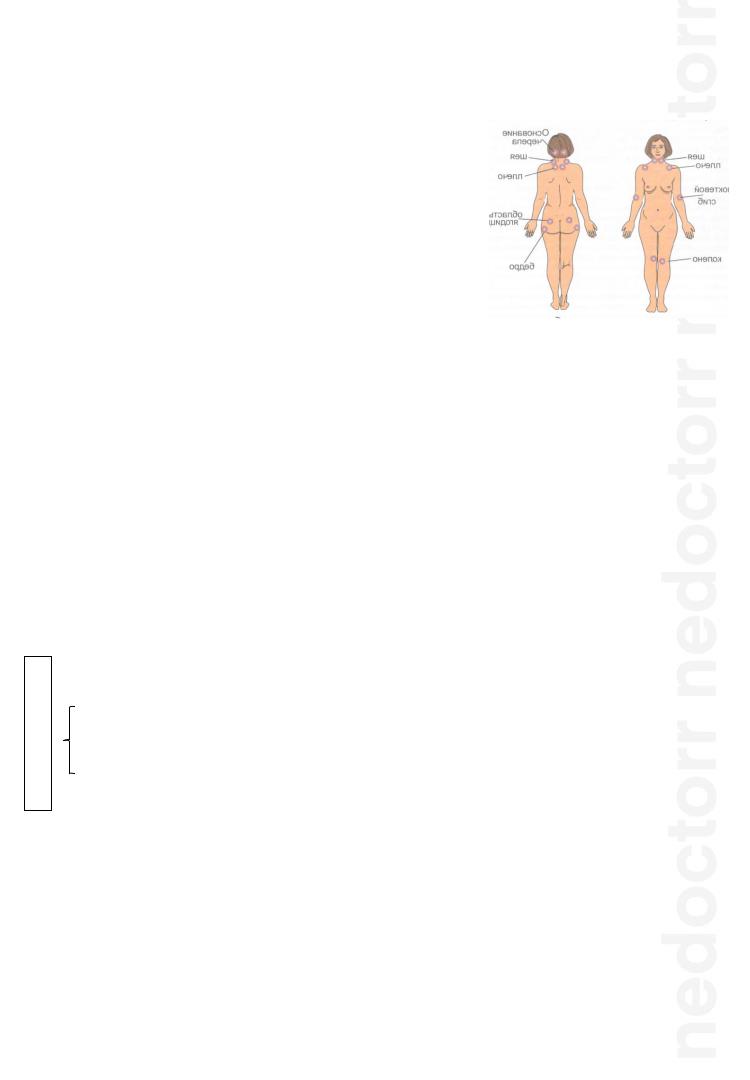
Эффективность не доказана
ФИБРОМИАЛГИЯ
Фибромиалгия — заболевание, диффузная симметричная мышечно-скелетная боль,
Чаще встречается у женщин 30-50 лет;
Характерна диффузная и симметричная боль в мышцах туловища и конечностей;
Может локализоваться в определенных мышца либо мигрировать;
Боль ноющая и жгучая, сопровождается ощущением скованности в мышцах и суставах.
Болевые чувствительные зоны располагаются в области основания черепа, шеи, плеча, локтевых сгибах, ягодиц, бедер, коленных суставов.
ЛЕЧЕНИЕ
Лечение острой и подострой болей:
Информирование пациента о доброкачественном характере заболевания (успокоить);
Пациенту необходимо сохранять социальную и бытовую активность;
Для снижения боли: НПВС (коксибы более безопасны для ЖКТ, но опасны для
ССС), миорелаксанты (медакам, сердалуд). Принимать не более 7 дней.
У части пациентов: охлаждающие или согревающие компрессы, мануальная терапия, школа при болях в спине;
Лечебная гимнастика (после ослабления боли).
Лечение острой радикулопатии:
Антидепрессанты (дулоксетин);
Для снижения боли: НПВС (коксибы более безопасны для ЖКТ, но опасны для
ССС), миорелаксанты (медакам, сердалуд). Принимать не более 7 дней;
Литическая капельница для снятия боли и отека. В капельницу добавляем диуретик или преднизалон.
Устранение ишемии: дрентал.
Витамины группы В в больших дозах – для питания корешка.
Лечение хронической неспецифической боли:
Мультидисциплинарное лечение:
Лечебная гимнастика – самое важное;
Когнитивно-поведенческая терапия;
Лекарственная терапия (НПВП, миорелаксанты, антидепрессанты – амитриптилин);
Мануальная терапия;
Иглорефлексотерапия;
Лечебные блокады или радиочастотная денервация фасеточных суставов.
Показания к хирургическому лечению при дискогенной радикулопатии:
161

Синдром компрессии корешков конского хвоста (экстренно);
Нарастающий или выраженный парез;
Интенсивная боль при отсутствии эффекта от консервативной терапии (относительное показание)
Варианты хирургического лечения:
Дискэктомия;
Микродискэктомия;
Декомпрессия позвоночного канала;
Лазерная вапоризация;
Нуклеопластика.
ПРОФИЛАКТИКА БОЛЕЙ СПИНЕ
Гимнастика (ходьба и плавание);
Ограничение тяжелых физических и статических нагрузок;
Обучение пациента правильным движениям и позам.
ДИАГНОЗ
Диагноз неспецифических болей основывается на клинических данных (анамнез, неврологическое и невроортопедическое обследование).
Диагноз дискогенной радикулопатии основывается на клинических признаках поражения спинного корешка. Подтверждается КТ или МРТ.
Диагноз фибромиалгии основывается на клинических данных (хронические диффузные боли в мышцах, наличие тендерных зон минимум 11 из 18) и исключением других причин болей.
Диагноз специфических болей устанавливается на основании клинических данных и данных инструментальных исследований.
Порядок диагноза:
1.Острая или хроническая боль
2.Миогенная или вертеброгенная
3.Что болит именно болит (поясница, шея)
4.Синдромы
Пример: хроническая вертеброгенная цервикалгия с корешковым синдромом С7 слева.
162
21. Заболевания периферической нервной системы
Периферическая нервная система (ПНС) – совокупность структур, поражение которых приводит к развитию периферического пареза.
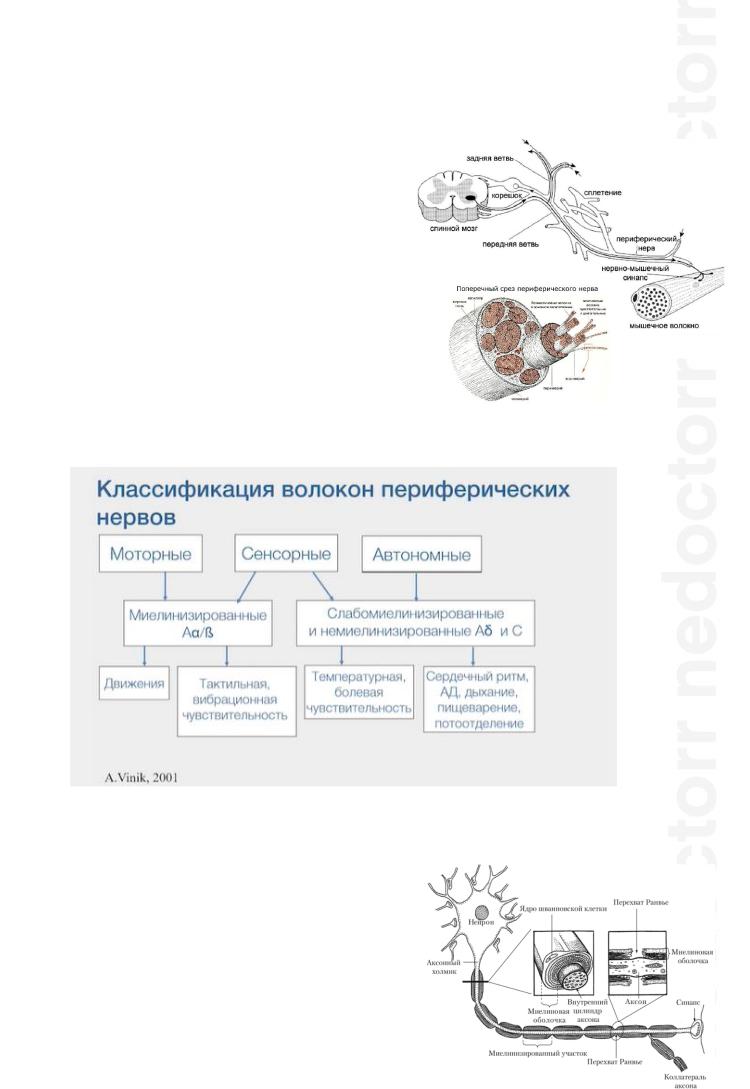
Строение ПНС:
1.Передние рога спинного мозга – тело нижнего моторного нейрона
2.Корешки
3.Сплетения
4.Периферические нервы
5.Нервно-мышечный синапс
6.Мышц
Всоставе периферического нерва помимо двигательных есть и чувствительные волокна. Чувствительные волокна в составе заднего корешка входят в вещество спинного мозга.
Периферический нерв содержит разные по своему строению и функциям волокна:
Строение миелинизированного нервного волокна:
Снаружи такое волокно покрыто миелиновой оболочкой из шванновских клеток;
На границе между шванновскими клетками находятся перехваты Ранвье. На этих перехватах нет миелиновой оболочки.
Под миелиновой оболочкой находится собственно осевой цилиндр нерва, который осуществляет связь нейротрофического центра с рабочим органом.
163

Как возбуждение распространяется по волокну?
Для миелинового волокна характерен сальтаторный путь распространения возбуждения (перепрыгивающий из одного перехвата Ранвье на другой). Это обеспечивает быстрое распространение (100м/сек) возбуждения и не требует значительных энергозатрат.
По безмиелиновому волокну возбуждение распространяется волнообразно, при этом скорость распространения импульса значительно меньше (1-2 м/сек).
Варианты повреждения периферических нервов:
Атрофия и дегенерация аксона (аксонопатия) – когда первично страдает осевой цилиндр нерва, что приводит к нарушению связи трофического центра с мышцей;
Сегментарная демиелизация (миелинопатия) – когда первично страдает миелиновая оболочка;
Первичное поражения ганглия заднего корешка
(нейронопатия) – развитие сенсорных нарушений (так как в заднем корешке идут чувствительные волокна).
В чистом виде такие изменения присутствуют только вначале развития патологического процесса. При далеко зашедшей стадии страдают и миелиновая оболочка и осевой цилиндр:
Если первично процесс начался с демиелинизации, то страдает и осевой цилиндр, это приводит к потере связи между трофическим центром и мышцей. Итог: денервация мышечных волокон, их атрофия и гибель.
Выделяют сегментарную демиелинизацию (поражение в определенных сегментах) и диффузную демиелинизацию (поражение на протяжении большей части нерва).
Если первично аксональное поражение, то развивается денервация с последующим вовлечением в процесс миелиновой оболочки. Такой патологический процесс обычно распространяется по направлению от дистальных отделов к проксимальным.
При травматическом повреждении аксона возникает его перерождение дистальнее места повреждения: погибает как аксон, так и миелиновая оболочка. Проксимальнее места поражения патологические процессы не столь выражены: тело мотонейрона в спинном мозге становится округлым, его хроматин
рассеивается (хроматолиз), но нейрон остается жизнеспособным
164
МЕТОДЫ ИССЛЕДОВАНИЯ СТРУКТУРЫ И ФУНКЦИЙ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
Клинические методы (клинико-неврологический осмотр):
Цель: исследование функции нервных волокон, входящих в состав периферических нервов;
Нейрофизиологические методы для оценки функции периферических нервов:
-Электромиография – оценка функции двигательных и чувствительных волокон;
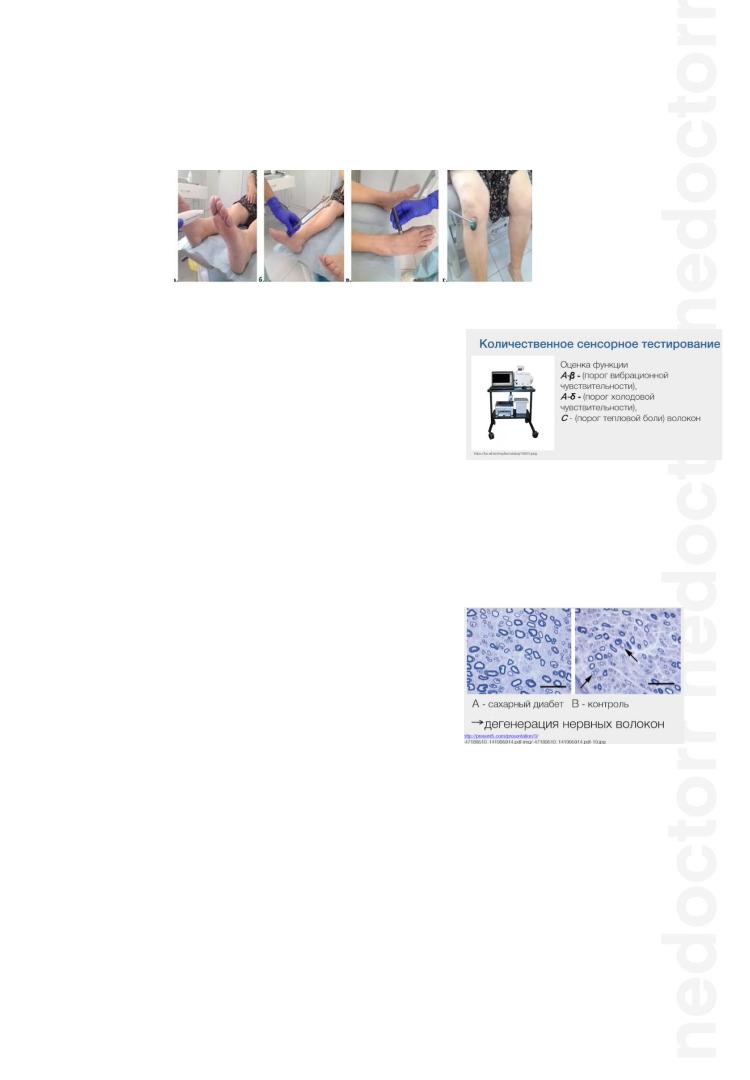
-Количественное сенсорное тестирование – оценка функции тонких чувствительных волокон;
-Методика вызова потенциалов в ответ на термическую регуляцию – оценка функции А-дельта и С-волокон при их селективной стимуляции.
УЗИ – мы можем оценить состояние нерва, его поперечное и продольное сечение (площадь), увидеть сдавление, степень компрессии и её причину;
МРТ (в основном сплетений) – оцениваем состояние сплетений и корешков, компрессию при её наличии.
Морфологические методы (исследования биоптата нерва):
-Биопсия кожи (малоинвазивный метод) с целью количественной оценки интраэпидермальных (тонких) волокон. Можем оценить плотность их распространения на единице площади; их диаметр.
-Конфокальная микроскопия нервов роговицы (неинвазивный метод). С
помощью этого метода мы можем оценить состояние нервов роговицы.
-Биопсия икроножного нерва (см картинку)
с последующей микроскопической оценкой состояния различных волокон, входящих в состав нерва. Метод весьма травматичен, поэтому используем его в последнюю очередь.
165

ТИПЫ ПОРАЖЕНИЯ ПЕРИФЕРИЧЕСКИХ НЕВРВОВ КОНЕЧНОСТЕЙ
Мононевропатия – изолированное поражение одного периферического нерва;
Множественная мононевропатия - одновременное или последовательное поражение нескольких (2 и более) периферических нервов;
Полиневропатия характеризуется диффузным поражением периферических нервов;
Плексопатия — поражение нервных сплетений, формирующихся спинномозговыми корешками (шейного, плечевого или пояснично-крестцового) вследствие травмы или других причин (хроническая компрессия, сахарный диабет, инфильтрация злокачественной опухолью, лучевая терапия и др.).
Радикулопатия представляет собой поражение спинномозгового корешка, она чаще всего вызвана его компрессией межпозвоночной грыжей (рассматривается в вопросе 20).
МОНОНЕВРОПАТИИ
Причины:
Травма нерва;
Сдавление в анатомическом канале (тунельные невропатии);
Эндокринные заболевания (сахарный диабет, гипотиреоз, акромегалия);
Системные заболевания соединительной ткани (СКВ);
Компрессия нерва опухолью или гематомой;
Инфекции (лепра).
Невропатия лицевого нерва (паралич Белла) – вариант тунельной невропатии
Причина: воспаление, отек и компрессия нерва в узком костном канале (например, в фаллопиевом). Такая невропатия предположительно имеет инфекционный (вирус простого герпеса) или инфекционно-аллергический генез.
Клиническая картина:
Боли в области сосцевидного отростка, на фоне которых остро развивается односторонний парез или паралич мимических мышц.
Признаки периферического пареза лицевого нерва:
Вовлекаются как нижняя так и верхняя части мимической мускулатуры, что делает лицо асиммитричным;
Плохо поднимается бровь;
Плохо зажмуривается глаз;
Сглаженность носогубной складки;
Опущение угла рта;
При улыбке рот смещается в здоровую сторону;
В зависимости от уровня поражения лицевого нерва возможны сухость глаза или слезотечение, нарушение вкуса на передних двух третях языка, гиперакузия на стороне паралича.
166

Варианты тунельных невропатий:
Синдром запястного канала;
Синдром кубитального канала;
Компрессия лучевого нерва на уровне плеча;
Компрессия малоберцевого нерва в области головки малоберцовой кости;
Болезнь Рота.
Синдром запястного канала:
Чаще развивается у женщин.
Причина: сдавление срединного нерва в области запястья.
Клиническая картина:
Ночные и утренние боли и парестезии в пальцах рук, которые ослабевают при их встряхивании.
Онемение чаще локализуется в I—III пальцах.
Поднятие руки вверх усиливает симптомы, а опускание — уменьшает их.
При длительном (в течение минуты) сгибании кисти в большинстве случае отмечаются парестезии в 1—IV пальцах (симптом Фалена).
Перкуссия в области пораженного запястного канала может вызвать боль, иррадиирующую в пальцы (симптом Тинеля).
Невропатия локтевого нерва (синдром кубитального канала):
Причина: травмы нерва или его хронической компрессии в области локтевого или реже лучезапястного сустава. В многих случаях
хроническое сдавление происходит, если человек вследствии профессиональных или бытовых причин длительное время часто опираете локтем о твердую поверхность.
Клиническая картина:
Парестезии и бол в IV—V пальцах, усиливающиеся по ночам, ослабление или утрата чувствительности на V пальце и на локтевой поверхности IV пальца и кисти.
Указанные симптомы могут усиливаться при повторных движениях в локтевом лучезапястном суставах, например при игре в теннис.
В области повреждения нерва отмечается болезненность при перкуссии и пальпации с иррадиациейв IV—V пальцы (симптом Тинеля).
При длительном и значительном поражении нерва возникают двигательные расстройства в виде слабости отведения и приведения мизинца, слабости мышцы, приводящей большой палец кисти, атрофии мышц гипотенара и межкостных мышц с формированием «когтистой кисти».
167

Невропатия лучевого нерва (паралич субботней ночи):
Причина: компрессия нерва на уровне средних или нижних отделов плеча или предплечья, травмы нерва при переломе плечевой кости.
Клиническая картина:
Поражение нерва на уровне средних или нижних отделов плечевой кисти проявляется периферическим параличом разгибателей кисти и пальцев («висячая кисть»), нарушением чувствительности на тыльной стороне кисти в области первого межфалангового промежутка.
При поражении на уровне подмышечной области дополнительно отмечается слабость разгибания предплечья (парез трехглавой мышцы).
Невропатия малоберцового нерва:
Причина: компрессия нерва у головки малоберцовой кости, что может быть вызвано однократным или повторным резким подошвенным сгибанием и супинацией стопы (подворачиванием, что вызывает растяжение нерва), длительным пребыванием в
положении на корточках или сидя с ногой, закинутой на ногу, ношением гипсовой повязки.
Клиническая картина:
Парез или паралич разгибателей стопы и пальцев («свисающая стопа»);
Утрата чувствительности по наружной поверхности нижней половины голени, тыльной поверхности стопы и I—IV пальцев.
При походке на стороне поражения наблюдается степаж: пациент при каждом шаге вынужден высоко поднимать ногу, чтобы носок стопы не касался земли.
При длительном поражении развивается атрофия мышц передней и наружной групп голени.
Невропатия наружного кожного нерва бедра (болезнь Рота):
Причина: компрессия нерва под пупартовой связкой, что чаще вызвано травмой, ношением корсета, бандажа или тугого ремня либо избыточным отложением жира в нижнем отделе передней брюшной стенки и в области бедер, реже — опухолью, асцитом, беременностью.
168

Клиническая картина:
Жгучая боль, парастезии по передненаружной поверхности бедра.
Боли усиливаются при разгибании бедра (в связи с натяжением нерва) и уменьшаются или даже исчезают при его сгибании.
У части пациентов отмечается болезненность при пальпации и перкуссии области прохождения нерва под пупартовой связкой.
На более поздних стадиях болезни нередко наблюдается гипостезия по передненаружной поверхности бедра.
ДИАГНОСТИКА:
Стимуляционная электромиография (выявления нарушения функции пораженного нерва);
УЗИ (видим причину компрессии)
ЛЕЧЕНИЕ ТУНЕЛЬНЫХ НЕВРОПАТИЙ:
Если невропатия выражена слабо:
Устранение причины сдавления (если это связано с нагрузкой на сустав извне)
Введение гидрокортизона в область анатомически узких каналов;
Лечебная гимнастика и физиотерапия;
При выраженной симптоматике:
Оперативное лечение (декомпрессия и невролиз).
МНОЖЕСТВЕННЫЕ НЕВРОПАТИИ
Множественная мононевропатия - одновременное или последовательное поражение нескольких (2 и более) периферических нервов;
Этиология:
Васкулиты и заболевания соединительной ткани, которые вызывают ишемию
нервов вследствие поражения vasa vasorum;
Гипотиреоз, акромегалия, нейрофиброматоз, наследственная невропатия со склонностью к параличам от сдавления – компрессия нервов;
Саркоидоз, амилоидоз, лимфогранулематоз – инфильтрация нервов;
Мультифокальная моторная невропатия – аутоиммунное поражение, при котором страдают двигательные волокна в составе периферических нервов.
АЛГОРИТМ ВРАЧА:
1. Надо определить, что пострадало (периферический нерв, сплетение или корешок);
169

2.Определить распространенность поражения;
3.Определить этиологический фактор;
4.Назначить лечение.
ПОЛИНЕВРОПАТИИ
Полиневропатия характеризуется диффузным поражением периферических нервов.
Как правило, при полиневропатиях страдают дистальные отделы конечностей. Так как у них худшие нейротрофические условия.
Классификация полиневропатий:
Сенсорно-моторные – нарушения чувствительности и двигательные нарушения в виде вялых парезов.
Преимущественно моторные
Преимущественно сенсорные
Сенсорно-вегетативные- страдают чувствительные и вегетативные волокна периферических нервов.
Стадии полиневропатии:
Стадия 0 – полиневропатия отсутствует;
Стадия 1 – асимптомная полиневропатия (субклиническая) – диагностируется по результатам нейрофизиологического исследования.
пример: пациент с диагнозом «сахарный диабет» не предъявляет никаких жалоб, однако эндокринолог отправил его на стимуляционную электромиографию, позволяющую выявить 1ю стадию (эта стадия обратима).
Стадия 2 – клинически проявляющаяся полиневропатия;
Стадия 3 – полиневропатия с выраженным функциональным дефектом.
170
