
невра файл к эукзамену
.pdf
КРОВОСНАБЖЕНИЕ ГМ:
2 сонных артерии – кровоснабжают лобную, теменную и височную доли.
2 вертебральных артерии – входят в полость черепа,
образуя основную артерию, затем распадаются на 2 задние мозговые артерии, кровоснабжающие затылок. Бассейн этих артерий – ствол, мозжечок и затылок.
Важнейший анастомоз: виллизиев круг- артериальный круг головного мозга, расположенный в основании головного мозга и обеспечивающий компенсацию недостаточности кровоснабжения за счёт перетока из других сосудистых бассейнов. В формировании виллизиева круга участвуют следующие артерии:
начальный сегмент передней мозговой артерии (A-1),
передняя соединительная артерия,
супраклиновидный сегмент внутренней сонной артерии,
задняя соединительная артерия,
начальный сегмент задней мозговой артерии (P-1).
ИНСУЛЬТЫ
Инсульт – стойкое (более суток) нарушение функции ГМ или быстрое (в течение суток) развитие смерти.
Клиническая картина:
Быстрое развитие нейроваскулярных синдромов - вызвано выключением какой-либо артерии и ишемическим поражением мозга либо кровоизлиянием в мозг. Возникает у лиц с сосудистыми факторами риска.
Нарушения сознания - встречаются только при кровоизлияниях в мозг, ишемическом поражении ствола ГМ либо обширных поражениях его полушарий;
Головная боль и менингиальные симптомы – характерны для кровоизлияния в ГМ и для субарахноидального кровоизлияния. НЕ характерны для ишемического инсульта.
ЗОНЫ КРОВОСНАБЖЕНИЯ ГОЛОВНОГО МОЗГА И КЛИНИКА ИНСУЛЬТА
Зоны кровоснабжения ГМ важно знать, так как инсульты проявляются нейроваскулярными синдромами – в зоне закупоренной артерии будут нарушаться мозговые функции:
121
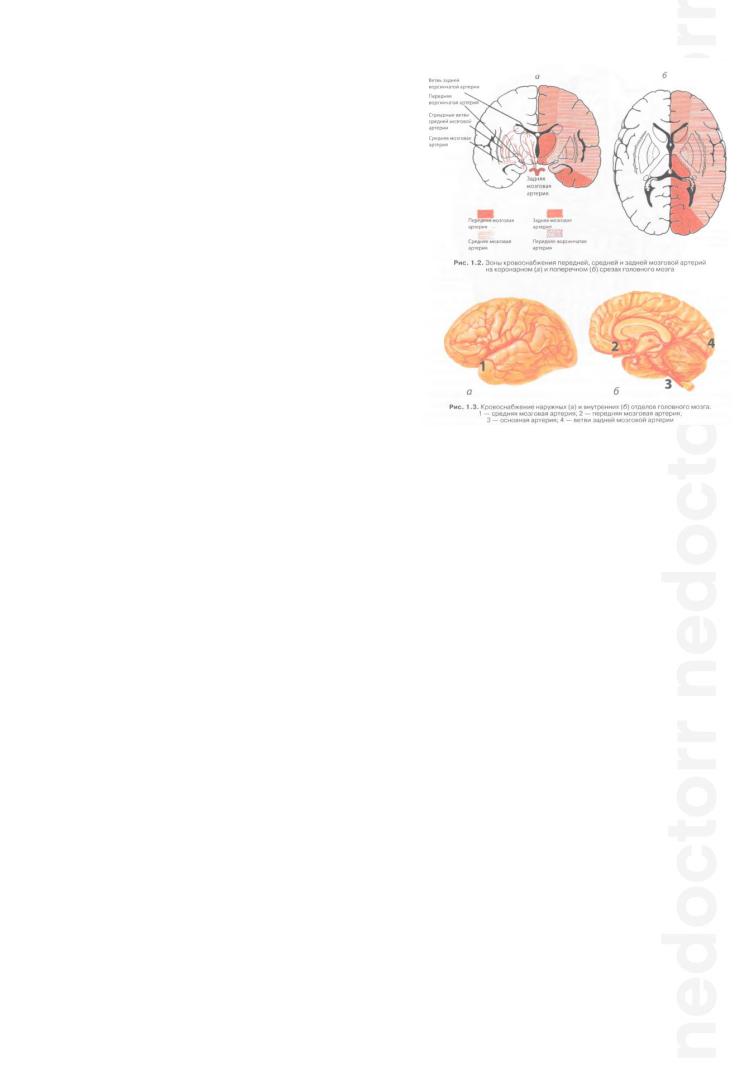
Закупорка основного ствола средней мозговой артерии (синдром тотального поражения): контралатеральная (очагу поражения) гемиплегия, гемианестезия, гемианопсия, парез мышц лица и языка по центральному типу, корковый парез взора в сочетании с тотальной афазией при поражении доминантного полушария или анозогнозией, нарушением схемы тела при поражении субдоминантного полушария.
Глазная артерия (отходит от внутренней сонной) кровоснабжает зрительный нерв и сетчатку. При поражении (закупорке артерии): кратковременное снижение зрения на один глаз вплоть до полной его потери. Обычно происходит при транзиторной ишемической атаке.
Передняя мозговая артерия (отходит от внутренней сонной артерии) – кровоснабжает медиобазальные отделы лба и частично
моторную зону. При поражении: лобные симптомы - заторможенность хватательного рефлекса, апатия либо дурашливость, центральные парезы (преимущественно в ноге).
Средняя мозговая артерия – кровоснабжает задние отделы лба, вся теменная дона, пре- и постцентральная извилины, височная доля и небольшая часть височной доли. При
поражении:
Центральные парезы (гемипарезы с противоположной очагу стороны, больше страдают лицо и рука, нарушение речи – дизартрия - понимает, не может произнести(12 пара)), гемигипостезии контрлатерально (онемение в лице и руке).
При поражении зоны Брока: возникает моторная афазия (понимает речь, но забывает слова, малый словарный запас.
При поражении зоны Вернике: сенсорная афазия (афазия Вернике) – пациент не понимает обращенную речь, но произносит множество слов.
Поражение зоны Брока и зоны Вернике: тотальная афазия – пациент не понимает речь и не может произнести слова.
Вертебро-базилярный бассейн – кровоснабжает ствол ГМ.
При поражении:
Синдром Валленберга-Захарченко, который патогаманичен закупорке задней нижней мозжечковой артерии (ветвь позвоночной артерии, кровоснабжающая половину продолговатого мозга, частично варлиев мост, мозжечок). Данный синдром характеризуется:
нарушенным глотанием
головокружением и гемиатаксией с этой же стороны
нарушенной речью (вплоть до полной невозможности говорить)
частичной потерей функциональности мягкого неба
122

обездвиживанием голосовых связок
триадой Горнера (птоз, миоз, энофтальм)
вестибулярно-мозжечковыми нарушениями («пустая» двигательная активность конечностей, дрожь, потеря равновесия, нистагм)
болями в голове или лице (частичные или полные)
Поражение варлиевого моста: периферический парез лицевой мускулатуры на стороне поражения (синдром Мийяра-Жюбле).
Синдром Фовилля (поражение половины поперечника варолиева моста): периферический парез мимических мышц и наружной прямой мышцы глаза на стороне очага, гемиплегия на противоположной стороне.
Верхние отделы моста: двоение с гемипарезами и гемистезиями.
Задняя мозговая артерия – кровоснабажает затылок. При поражении: гемианопсии и гемианопсии Гнората (за счет сохранения центрального зрения, а в области шпорной борозды имеется наилучшее кровоснабжение, пациенту кажется, что он видит. Помимо этого, за счет ишемии медиобазальных отделов виска возможна дизориентация в пространстве и времени.
Синдром Вебера (поражение ножки мозга): на стороне очага паралич глазодвигательного нерва, на противоположной стороне гемиплегия.
Синдром Бенедикта (одностороннее поражение покрышки среднего мозга): на стороне очага паралич глазодвигательного нерва, на противоположной стороне гемиатаксия.
Синдром Парино (поражение покрышки среднего мозга): паралич взора вверх, нарушение конвергенции и частичный двусторонний птоз век.
Патофизиология очаговой ишемии ГМ и патоморфология инфаркта головного мозга:
Основа инсульта – закупорка какой-либо артерии тромбом или атеросклеротической бляшкой, которая влечет за собой инфаркт мозга.
В норме мозговой кровоток 60 мл на 100г/мин. И если кровоток снижается менее 15 мл на 100г мозгового вещества, то в течение 6-8 минут возникают необратимые изменения в виде некроза.
При инсульте различают несколько зон повреждения мозгового вещества:
Ядро ишемии – зона с наибольшим разрушением мозгового вещества.
Ишемическая полутень (пенумбра) – в
этой зоне мозговой кровоток чуть выше критического. Здесь наблюдается нарушение функции без некроза.
Неповрежденная ткань мозга.
123

Ишемический каскад:
1.Недостаток кислорода приводит к сбою нормального процесса выработки нейроном АТФ для получения энергии.
2.Клетка переключается на анаэробный метаболизм, вырабатывая молочную кислоту.
3.Ионотранспортные насосы, зависящие от АТФ, выходят из строя,
вызывая деполяризацию клетки, позволяя ионам, включая кальций (Ca2 + ) поступатьв клетку.
4.Ионные насосы больше не могут транспортировать кальций из клетки, и уровень
внутриклеточного кальция становится слишком высоким.
5.Присутствие кальция вызывает высвобождение возбуждающего аминокислотного нейротрансмиттера глутамата.
6.Глутамат стимулирует AMPA-рецепторы и Ca 2 +-проницаемые NMDA-рецепторы, которые открываются, чтобы пропускать больше кальция в клетки.
7.Избыточное поступление кальция перевозбуждает клетки и вызывает выработку вредных химических веществ, таких как свободные радикалы, активные формы кислорода и кальций-зависимые ферменты, такие как кальпаин, эндонуклеазы,
АТФазы и фосфолипазы, в процессе, называемом эксайтотоксичностью. Кальций также может вызывать выделение большего количества глутамата.
8.Поскольку клеточная мембрана разрушается фосфолипазами, она становится более проницаемой, и в клетку поступает больше ионов и вредных химических веществ.
9.Митохондрии разрушаются, высвобождая токсины и факторы апоптоза в клетку.
10.Запускается каскад апоптоза, зависящий от каспазы, в результате чего клетки "совершают самоубийство".
11.Если клетка погибает в результате некроза, она выделяет глутамат и токсичные химические вещества в окружающую среду. Токсины отравляют близлежащие нейроны, а глутамат может перевозбуждать их.
12.Если и когда происходит реперфузия головного мозга, ряд факторов приводит к реперфузионному повреждению.
13.Усиливается воспалительная реакция, и фагоцитарные клетки поглощают поврежденную, но все еще жизнеспособную ткань.
14.Вредные химические вещества повреждают гематоэнцефалический барьер.
15.Отек головного мозга (отек головного мозга) возникает из-за утечки крупных молекул, таких как альбумины, из кровеносных сосудов через
поврежденный гематоэнцефалический барьер. Эти большие молекулы втягивают воду в ткань мозга после них путем осмоса. Этот "вазогенный отек" вызывает сжатие и повреждение ткани головного мозга.
16.Итог каскада: некроз, то есть инфаркт.
124

Патогенез церебральных инфарктов и ТИА:
Артериальный тромбоз, поражение крупных артерий (30-80%), обычно вызванные атеросклерозом (наиболее вероятные места - бифуркация аорты, сосуды нижних конечностей, коронарные артерии);
Кардиальная эмболия (20-30%) – эмболы, летящие из сердца. Практически любое заболевание сердца может привести к формированию эмболов в его камерах, а из камер эмболы попадают в сосуды. Наиболее частые причины такого образования - мерцательная аритмия и ревматическое поражение клапанов сердца (эмбол образуется в ушке левого предсердия, где очень низкое давление, которое равно кровотоку в венах).
Лакунарный инфаркт, поражение мелких артерий (20-30%) – возникает при артериальной гипертензии и сахарном диабете, так как при этих заболеваниях поражаются мелкие сосуды. Для таких инфарктов характерна локализация в подкорковом веществе. Морфологически сосудистый очаг менее 1см в диаметре, но таких очагов может быть множество. Чаще локализуются в проекции варлиевого моста либо в проекции двигательного пути внутренней капсулы.
Клинические признаки:
Чистый гемипарез - если поражение локализуется в проекции варлиевого моста либо в проекции двигательного пути внутренней капсулы; Чистая гемигипостезия - поражение в области таламуса;
Чистая гемиатаксия - поражение в варлиевом мосту либо в проекции переднего бедра внутренней капсулы;
Синдром Клямпса (дизартрия, неловкая кисть) – очаги в таламусе поблизости от колена внутренней капсулы, где имеются проекции лица и руки.
Расслоение артерии (внутренней сонной либо позвоночной), гиперкоагулопатии,
мигрень (5-10%) – возникают у лиц молодого возраста с различными синдромами (Морфана, Эверса-Данло) – расслоение артерии;
Методы подтверждения инфаркта (инсульта): МРТ или КТ (используют наиболее часто, так как КТ быстрее и дешевле).
Дополнительные методы:
КТ-перфузия (так как в первые сутки очаги видны очень плохо, а в режиме перфузии можно четко наблюдать участки ишемии).
Ангиография.
Магнитно-резонансная ангиография (документируем наличие бляшки, но проводим только если все плохо, и необходимо серьезное вмешательство).
125

Уточнение причины инсульта:
Исследование артерий (дуплексное сканирование, КТ-ангиография) – наличие атеросклероза;
Исследование сердца (ЭКГ, ЭХО-кг) – изучение клапанов, поиск аневризм, извращение овального окна.
Исследование крови;
Люмбальная пункция
Диагноз инсульта ставится если есть:
Быстрое развитие нейроваскулярного синдрома;
Факторы риска инсульта и отсутствие данных за наличие другого заболевания;
Подтверждение диагноза КТ или МРТ;

ТРАНЗИТОРНАЯ ИШЕМИЧЕСКАЯ АТАКА (ТАИ)
Транзиторная ишемическая атака – кратковременное (обычно менее 24 часов) нарушение функции ГМ вследствие его локальной ишемии без структурных изменений.
Клиническая картина:
Нейроваскулярные синдромы, сохраняющиеся на протяжении 10-15 минут (редко до 24 часов), иногда встречается переходящая слепота на один глаз, слабость и онемение в руке и лице;
Диагноз часто устанавливается ретроспективно (на основании анамнеза);
Обследование как и при ишемическом инсульте;
Почти у каждого третьего больного в дальнейшем развивается ишемический инсульт.
127

17.Геморрагический инсульт. Субарахноидальное кровоизлияние. Вторичная
профилактика ОНМК.
ГЕМОРРАГИЧЕСКИЙ ИНСУЛЬТ
Геморрагический инсульт – кровоизлияние либо в паренхиму мозга либо под оболочки (субарахноидальное) либо в желудочки (вентрикулярное).
Основные факторы риска:
Артериальная гипертензия;
Пожилой и старческий возраст (амилоидная ангиопатия – хрупкие сосуды);
Наследственность (врожденная мешотчатая аневризма)
Наличие сосудистой мальформации (артерио-венозные мальформации – когда артерии сразу впадают в вены (без капилляров) обычно в височной доле. Выглядит, как клубок сосудов, которые хрен распутаешь – см картинку. Такие сосуды очень уязвимы и часто разрываются с формированием гематомы);
Злоупотребление алкоголем, наркомания ( = резкий спазм с последующим подъемом АД);
Лечение антикоагулянтами, тромболитиками (имеет значение в старческом возрасте);
Заболевания крови (гемофилия, тромбоцитопения).
Патогенез геморрагического инсульта:
1)Либо разрыв измененной артерии или микроаневризмы с излитием крови и образованием гематомы;
2)Либо диапедезное (геморрагическое) пропитывание без разрыва сосудов;
Итог: прорыв крови в субарахноидальное пространство и желудочки мозга.
Кровоизлияния в виде гематом локализуются наиболее часто в области больших полушарий. Такие гематомы делятся на:
Латеральные (гематомы, возникшия из стриопаллидарного бассейна) – находятся кнаружи от внутренней капсулы. Гематомы имеют пропитывание в желудочки.
Медиальные (разрыв таламо-перфорирующих артерий) – наиболее опасны, так как при медиальных гематомах наблюдаются массивные прорывы в желудочки. Происходит образование сгустков и перекрытие желудочковой системы, что приводит к развитию окклюзионной гидроцефалии (повышение внутричерепного давления, отек мозга, смещение структур ГМ, компрессия ствола).
Смешанные (занимающие всю область базальных ганглиев и внутренней капсулы).
Лобарные (долевые), возникающие в белом веществе больших полушарий головного мозга.
При обширном кровоизлиянии происходят следующие процессы:
Повышение внутричерепного давления и выраженный отек головного мозга;
Смещение структур головного мозга и компрессия его ствола.
При кровоизлиянии в мозжечок происходит резкая компрессия ствола мозга.
128

СУБАРАХНОИДАЛЬНЫЕ
КРОВОИЗЛИНИЯ
При таких кровоизлияниях вещество мозга не страдает.
Причина: разрыв мешотчатых аневризм.
Факторы риска:
Наследственность
Злоупотребление алкоголем, наркомания
Лечение антикоагулянтами
Гемофилия
Мешотчатые аневризмы наиболее часта располагаются в сосудах виллизиева круга, особенно в местах их ветвления. Наиболее частая точка разрыва – передняя и задняя соединительные артерии.
Клинические признаки субарахноидального кровоизлияния:
Общемозговая симптоматика:
Острое или острейшее начало,
Интенсивная головная боль с тошнотой и рвотой, нарушение сознание,
Возможно психомоторное возбуждение, которое сменяется угнетением сознания вплоть до комы,
Возможен делерий, эпилепсия, менингиальный синдром (ригидность затылочных мышц, фотофобии и тд).
Развитие вегетативного синдрома: повышение АД, изменение цвета кожных покровов (красное одутловатое), тахиили брадикардия.
Повышение сахара крови, лейкоцитоз.
Диагностика:
КТ;
МР-ангиография (для определения кровоточащего сосуда);
Люмбальная пункция в 3 пробирки с последующим анализом ликовра (чтобы отличить от менингита).
ПАРЕНХИМАТОЗНОСУБАРАХНОИДАЛЬНОЕ КРОВОИЗЛИЯНИЕ
Характеризуется: помимо вышеперечисленных особенностей характерно появление очаговой неврологической симптоматики. Она будет соответствовать очагу, в который произошло кровоизлияние. Но наиболее часто это 3Г:
129

гемипарез, гемигипостезии, гемианопсия, афатические расстройства.
КРОВОИЗЛИЯНИЕ В ВАРЛИЕВ МОСТ: смерть
ПРОРЫВ КРОВИ В ЖЕЛУДОЧКИ:
Развитие синдромов нарушения сознания, возникновение гормеотонических судорог (появление непроизвольных движений, которые усиливаются при осмотре пациента, шуме, интенсивном освещении)
КРОВОИЗЛИЯНИЕ В ГМ:
Синдромы вклинения:
Синдром верхнего вклинения: височная доля начинает смещаться и давить на верхний ствол, что проявляется нарушениями сознания вплоть до комы, развитием различных патологических пост, вегетативных расстройств (нарушение дыхания – тахипноэ, дыхание Чейн-Стокса), глазодвигательных нарушений.
Синдром нижнего вклинения: сдавление нижнего ствола при опускании мендаликов мозжечка в большое затылочное отверстие. При этом развиваются нарушение сознания, бульбарная симптоматика, тонусные изменения. Итог: прекращения дыхания и сердечной деятельности.
Диагностика:
Нейровизуализация
КТ
МРТ
КТ-ангиография.
Для облегчения постановки диагноза
Если только острое развитие |
Только неврологическая симптоматика – |
симптоматики+менингиальный синдром = |
геморрагический или ишемический |
субарахноидальное кровоизлияние |
инсульт (обязательно делать КТ) |
|
|
Если неврологическая симптоматика+менингиальный синдром=
паренхиматозно-субарахноидальное кровоизлияние.
130
