
- •Нервные болезни
- •Авторский коллектив
- •Условные сокращения
- •Русскоязычные сокращения
- •Латинские сокращения
- •Предисловие
- •Глава 1. Основные этапы становления и развития отечественной неврологии
- •Вопросы для контроля
- •2.1. Развитие нервной системы эмбриона человека
- •2.2. Структурные элементы нервной системы, их морфологические и физиологические свойства
- •Вопросы для контроля
- •Глава 3. Чувствительность и ее нарушения
- •3.1. Виды чувствительности
- •3.2. Проводники чувствительности
- •3.3. Исследование чувствительности
- •3.4. Виды нарушений чувствительности
- •3.5. Варианты и типы нарушений чувствительности
- •Вопросы для контроля
- •Глава 4. Движения, рефлексы и их расстройства
- •4.1. Клиническая симптоматика и диагностика двигательных расстройств
- •4.2. Симптомы поражения корково-мышечного пути на разных уровнях
- •Вопросы для контроля
- •Глава 5. Спинной мозг и симптомы его поражения
- •5.1. Строение спинного мозга
- •5.2. Симптомокомплексы поражения сегментарного и проводникового аппаратов спинного мозга
- •5.3. Симптомокомплексы поражения спинного мозга на разных уровнях
- •Вопросы для контроля
- •Глава 6. Топическая диагностика поражений черепных нервов
- •6.1. I пара: обонятельный нерв (n. olfactorius)
- •6.2. II пара: зрительный нерв (n. opticus)
- •6.3. III пара: глазодвигательный нерв (n. oculomotorius)
- •6.4. IV пара: блоковый нерв (n. trochlearis)
- •6.5. VI пара: отводящий нерв (n. abducens)
- •6.6. Иннервация взора
- •6.7. V пара: тройничный нерв (n. trigeminus)
- •6.9. VIII пара: преддверно-улитковый нерв (n. vestibulocochlearis)
- •6.11. XI пара: добавочный нерв (n. accessorius)
- •6.12. XII пара: подъязычный нерв (n. hypoglossus)
- •6.13. Бульбарный и псевдобульбарный параличи
- •6.14. Альтернирующие синдромы поражения ствола головного мозга
- •Вопросы для контроля
- •Глава 7. Топическая диагностика поражений мозжечка, экстрапирамидной системы и подкорковых ганглиев
- •7.1. Мозжечок и симптомы его поражения
- •7.2. Экстрапирамидная (стриопаллидарная) система и симптомы ее поражения
- •7.3. Таламус
- •7.4. Внутренняя капсула
- •Вопросы для контроля
- •Глава 8. Кора больших полушарий головного мозга и симптомы ее поражения
- •8.1. Строение коры головного мозга
- •8.2. Локализация функций в коре полушарий. Понятие об анализаторах
- •8.3. Симптомокомплексы поражения долей головного мозга
- •8.4. Симптомы раздражения коры головного мозга
- •Вопросы для контроля
- •Глава 9. Топическая диагностика поражений периферической нервной системы
- •9.1. Строение и симптомокомплексы поражения разных отделов периферической нервной системы
- •9.2. Общие симптомы поражения периферической нервной системы
- •Вопросы для контроля
- •Глава 10. Вегетативная нервная система и симптомы ее поражения
- •10.1. Центральный отдел вегетативной нервной системы
- •10.2. Периферический отдел вегетативной нервной системы
- •10.3. Особенности вегетативной иннервации и симптомы ее нарушения на примере некоторых внутренних органов
- •Вопросы для контроля
- •Глава 11. Оболочки мозга и спинномозговая жидкость
- •11.1. Оболочки головного и спинного мозга
- •11.2. Желудочки головного мозга и спинномозговая жидкость
- •11.3. Исследование спинномозговой жидкости
- •Вопросы для контроля
- •Глава 12. Кровоснабжение головного и спинного мозга, симптомы его нарушения
- •12.1. Кровоснабжение головного мозга
- •12.2. Кровоснабжение спинного мозга
- •Вопросы для контроля
- •Глава 13. Методика краткого исследования в клинической неврологии
- •Вопросы для контроля
- •Глава 14. Дополнительные методы исследования в клинической неврологии
- •14.1. Клиническая электроэнцефалография
- •14.2. Магнитная диагностика
- •14.3. Электронейромиография
- •14.4. Эхоэнцефалоскопия
- •14.5. Ультразвуковая доплерография сосудов головы и шеи
- •14.6. Дуплексное сканирование сосудов шеи
- •14.7. Краниография
- •14.8. Спондилография
- •14.9. Компьютерная томография
- •14.10. Магнитно-резонансная томография
- •14.11. Магнитно-резонансная спектроскопия
- •14.12. Позитронно-эмиссионная томография
- •14.13. Методы исследования вегетативной нервной системы
- •Вопросы для контроля
- •Глава 15. Закрытая черепно-мозговая травма
- •15.1. Патогенез черепно-мозговой травмы
- •15.2. Классификация черепно-мозговых травм
- •15.3. Диагностика черепно-мозговых травм
- •15.4. Лечение черепно-мозговых травм
- •Вопросы для контроля
- •16.1. Патоморфология
- •16.3. Классификация последствий черепно-мозговой травмы
- •16.4. Клиническая картина
- •16.5. Диагностика
- •16.6. Лечение
- •Вопросы для контроля
- •Глава 17. Закрытые травмы спинного мозга
- •17.1. Классификация
- •17.2. Этиология и патогенез
- •17.3. Патоморфология
- •17.4. Клиническая картина
- •17.5. Диагностика
- •17.6. Лечение
- •Вопросы для контроля
- •Глава 18. Травматические поражения периферической нервной системы
- •18.1. Классификация
- •18.2. Клиническая картина
- •18.3. Диагностика
- •18.4. Лечение
- •18.5. Компрессионно-ишемические невропатии
- •Вопросы для контроля
- •Глава 19. Болезни периферической нервной системы
- •19.1. Радикулопатии
- •19.2. Полиневриты (полирадикулоневриты, полиневропатии)
- •19.3. Невропатия лицевого нерва
- •Вопросы для контроля
- •Глава 20. Инфекционные и паразитарные заболевания нервной системы
- •20.1. Менингиты
- •20.2. Энцефалиты
- •20.3. Нейросифилис
- •20.4. Герпетические поражения нервной системы
- •20.5. НейроСПИД
- •20.6. Паразитарные заболевания головного мозга
- •Вопросы для контроля
- •Глава 21. Демиелинизирующие заболевания
- •21.1. Рассеянный (множественный) склероз
- •21.2. Острый рассеянный энцефаломиелит
- •21.3. Другие демиелинизирующие заболевания
- •Вопросы для контроля
- •Глава 22. Сосудистые заболевания головного мозга
- •22.1. Факторы риска мозгового инсульта
- •22.2. Классификация сосудистых заболеваний головного мозга
- •22.3. Физиологические особенности мозгового кровообращения
- •22.4. Патофизиология ишемического повреждения головного мозга
- •22.5. Этиология и патогенез ишемических нарушений мозгового кровообращения
- •22.6. Острые нарушения мозгового кровообращения
- •22.7. Диагностика острых нарушений мозгового кровообращения
- •22.8. Лечение острых нарушений мозгового кровообращения
- •22.9. Профилактика острых нарушений мозгового кровообращения
- •22.10. Хронические нарушения мозгового кровообращения
- •Вопросы для контроля
- •Глава 23. Сосудистые заболевания спинного мозга
- •23.1. Этиология и патогенез нарушений спинального кровообращения
- •23.2. Преходящие нарушения спинального кровообращения
- •23.3. Ишемический спинальный инсульт
- •23.4. Геморрагический спинальный инсульт
- •23.5. Лечение спинальных инсультов
- •Вопросы для контроля
- •Глава 24. Эпилепсия и пароксизмальные расстройства сознания неэпилептической природы
- •24.1. Эпилепсия. Этиология и патогенез
- •24.2. Международная классификация эпилептических приступов (Киото, 1981) и их клиническая картина
- •24.3. Международная классификация (Нью-Дели, 1989) и клинические проявления основных форм эпилепсии
- •24.4. Диагностика эпилепсии
- •24.5. Лечение эпилепсии
- •24.6. Синкопальные состояния
- •24.7. Нарушения сознания, обусловленные недостаточностью мозгового кровообращения в вертебрально-базилярном бассейне
- •24.8. Дисметаболические состояния
- •24.9. Гипервентиляционный синдром
- •24.10. Псевдоэпилептические приступы
- •24.11. Лечение синкопальных состояний
- •Вопросы для контроля
- •Глава 25. Неврозы, астенические состояния и инсомнии
- •25.1. Неврозы
- •25.2. Неврастения
- •25.3. Истерия
- •25.4. Невроз навязчивых состояний
- •25.5. Астенические состояния
- •25.6. Инсомнии
- •Вопросы для контроля
- •Глава 26. Опухоли центральной нервной системы и сирингомиелия
- •26.1. Опухоли головного мозга
- •26.2. Опухоли спинного мозга
- •26.3. Диагностика и лечение опухолей центральной нервной системы
- •26.4. Сирингомиелия
- •Вопросы для контроля
- •Глава 27. Нейродегенеративные и наследственные заболевания с преимущественным поражением экстрапирамидной системы
- •27.1. Гепатолентикулярная дегенерация
- •27.2. Торсионная дистония
- •27.3. Хорея Гентингтона
- •27.4. Болезнь Галлервордена – Шпатца
- •27.5. Паркинсонизм
- •27.6. Множественные (системные) дегенерации
- •27.7. Миоклонус-эпилепсия
- •27.8. Генерализованный тик Туретта
- •27.9. Наследственное дрожание
- •27.10. Синдром беспокойных ног
- •Вопросы для контроля
- •Глава 28. Нарушение когнитивных функций
- •28.1. Болезнь Альцгеймера
- •28.2. Фронтотемпоральная деменция
- •28.3. Деменция с тельцами Леви
- •28.4. Сосудистые когнитивные нарушения
- •Вопросы для контроля
- •Глава 29. Нервно-мышечные заболевания
- •29.1. Миопатии
- •29.2. Миотонии
- •29.3. Миастения
- •Вопросы для контроля
- •Глава 30. Вегетативные расстройства
- •30.1. Синдромы вегетативных нарушений
- •30.2. Синдромы вегетативной гиперактивности
- •30.3. Синдромы нарушения терморегуляции
- •30.4. Синдром нарушения потоотделения
- •30.5. Гипоталамический синдром
- •30.6. Нейроэндокринные расстройства
- •30.7. Расстройства мотивации и влечения (булимия, жажда, изменение либидо и др.), сна и бодрствования
- •30.8. Периферические вегетативные синдромы
- •30.9. Болезни вегетативной нервной системы
- •Вопросы для контроля
- •Глава 31. Токсические поражения нервной системы
- •31.1. Поражения веществами нервно-паралитического действия
- •31.2. Поражения веществами общеядовитого действия
- •31.3. Отравления веществами удушающего действия
- •31.4. Отравления техническими и бытовыми жидкостями
- •31.5. Отравления этиловым спиртом
- •31.6. Отравления мышьяком, марганцем, соединениями тяжелых металлов
- •31.7. Поражения нервной системы при различных формах наркоманий (токсикоманий)
- •31.8. Синдром последствий наркомании (токсикомании)
- •31.9. Принципы терапии наркомании (токсикомании)
- •31.10. Отравления лекарственными препаратами различных групп
- •Вопросы для контроля
- •Глава 32. Радиационные поражения нервной системы
- •32.1. Этиология, патогенез и патоморфология
- •32.2. Клиническая картина
- •32.3. Лечение
- •Вопросы для контроля
- •Глава 33. Поражение нервной системы при воздействии экстремальных факторов
- •33.1. Гипоксия
- •33.2. Декомпрессия (кессонная болезнь)
- •33.3. Гипокинезия
- •33.4. Общее охлаждение
- •33.5. Перегревание
- •33.6. Вибрация
- •33.7. Шум, инфразвук и ультразвук
- •33.8. Ускорения
- •33.9. Электромагнитное излучение
- •Вопросы для контроля
- •Глава 34. Соматоневрология (неврологические расстройства при заболеваниях внутренних органов)
- •34.1. Неврологические синдромы при раке внутренних органов
- •34.2. Расстройства нервной системы при заболеваниях сердца
- •34.3. Поражения нервной системы при заболеваниях легких
- •34.4. Поражения нервной системы при заболеваниях почек
- •34.5. Поражения нервной системы при заболеваниях печени
- •34.6. Поражения нервной системы при ревматизме
- •34.7. Поражения нервной системы при сахарном диабете
- •Вопросы для контроля
- •Глава 35. Неотложные состояния в неврологии
- •35.1. Основные неврологические синдромы, требующие неотложной терапии
- •35.2. Неотложная терапия при травмах нервной системы
- •Вопросы для контроля
- •Глава 36. Нарушения сознания
- •36.1. Кома. Патогенез и классификация
- •36.2. Диагностика комы
- •36.3. Особые формы угнетения сознания
- •Вопросы для контроля
- •Глава 37. Медицинская реабилитация при заболеваниях и травмах нервной системы
- •37.1. Основные направления, принципы и формы реабилитации больных с поражениями нервной системы
- •37.2. Принципы и методология организации реабилитационного процесса
- •37.3. Медикаментозная терапия и средства реабилитации
- •37.4. Эффективность и преемственность реабилитации. Исходы
- •Вопросы для контроля
- •Литература

22.9. Профилактика острых нарушений мозгового кровообращения
Современные принципы первичной (предотвращение первого инсульта) и вторичной (предотвращение повторных инсультов) профилактики острых нарушений мозгового кровообращения тесно связаны с подходами к их лечению.
Выявление и коррекция факторов риска является необходимым условием успешной профилактики острых нарушений мозгового кровообращения. Помимо соблюдения здорового образа жизни (отказ от курения, употребления алкоголя и наркотиков, повышение двигательной активности, изменение режима питания и диеты) для ишемических инсультов важны определение подтипа инсульта и соответствующая медикаментозная терапия, для геморрагических инсультов – выявление и коррекция патологических изменений сосудов головы.
Необходимыми вариантами терапии являются постоянное применение антигипертензивных средств с целевым артериальным давлением менее 140/90 мм рт. ст. (в случае сахарного диабета 2-го типа – менее 130/80 мм рт. ст.); постоянное применение антитромботических препаратов – аспирин в малых дозах, сочетание аспирина и дипиридамола или клопидогрель, особенно при непереносимости аспирина; при наличии фибрилляции предсердий обязательно назначение непрямых антикоагулянтов (варфарин) с целевым значением МНО2—3 или прямых ингибиторов тромбина (дабигатран, ривароксабан), не требующих тщательного лабораторного контроля; терапия дислипопротеинемии статинами с целевыми значениями содержания липопротеидов низкой плотности менее 1,8 ммоль/л в случае вторичной профилактики.
При ишемических инсультах хирургическое лечение показано главным образом больным при наличии гемодинамически значимого стеноза, бессимптомного (выявляется только инструментально) или симптомного (проявляется в виде преходящих и острых нарушений мозгового кровообращения). Основными вариантами хирургического лечения стенозов артерий шеи и головы являются каротидная эндартерэктомия и стентирование артерии. Другим направлением хирургической профилактики инсульта является устранение кардиогенного источника эмболии. Оно включает митральную комиссуротомию при мерцательной аритмии, ушивание дефектов перегородки сердца, санацию камер сердца при инфекционном эндокардите и протезирование клапанов сердца при их инфекционном и неинфекционном поражении.

22.10. Хронические нарушения мозгового кровообращения
Начальные проявления недостаточности мозгового кровообращения
относят к ранним проявлениям ишемического поражения головного мозга. Это компенсированная стадия сосудистой патологии мозга, клинически манифестирующая лишь при повышенной потребности мозга в притоке крови (выраженное утомление, напряженная умственная работа, особенно в условиях гипоксии).
Диагностика начальных проявлений недостаточности мозгового кровообращения основывается на пяти жалобах: головная боль, головокружение, шум в голове, ухудшение памяти, снижение работоспособности. Наличие двух и более жалоб, беспокоящих не реже 1 раза в неделю на протяжении последних 3 мес., является диагностическим критерием начальных проявлений недостаточности мозгового кровообращения.
Наиболее частые этиологические факторы начальных проявлений недостаточности мозгового кровообращения – атеросклероз, артериальная гипертензия, вегетативно-сосудистая дистония (церебральная ангиодистония), приводящие к ухудшению центральной и церебральной гемодинамики.
На первой стадии заболевания (без неврологических проявлений, субклиническая) жалобы обычно единичные. В неврологическом статусе определяется тремор век и вытянутых пальцев, умеренная гиперрефлексия, отдельные органические микросимптомы. Нейропсихологические исследования позволяют у большинства таких больных выявить нарушения памяти и внимания.
На второй стадии заболевания (с неврологическими проявлениями) клиническая картина заболевания малоспецифична и напоминает «неврастенический» (псевдоневротический) синдром: ухудшение памяти, снижение работоспособности, раздражительность, головные боли, головокружение, расстройства сна, неуверенность и тревожность, признаки вегетативно-сосудистой лабильности. Указанные симптомы, как правило, развиваются в условиях повышенных нагрузок или при гипоксии (душные помещения, метрополитен и т. п.). При неврологическом осмотре может обнаруживаться рассеянная органическая симптоматика. Психологическое тестирование позволяет фиксировать некоторую замедленность при выполнении проб и заданий, эмоциональную напряженность, тревогу.
Для верификации сосудистой природы клинико-неврологического симптомокомплекса широко используются подробные неврологическое и соматическое обследования, аппаратные и лабораторные методы, подтверждающие наличие факторов риска, этиологии и патогенеза, в том числе артериальной гипертензии, дислипидемии, атеросклероза, сахарного диабета, нарушений свертывающей системы крови. При этом нейровизуализация не выявляет очаговых изменений головного мозга.
Динамика заболевания достаточно стереотипна: у большинства больных постепенно формируется картина сосудистой энцефалопатии, в части случаев переходящая в мозговой инсульт. Эффективное устранение факторов риска (в том числе лечение по поводу артериальной гипертензии, дислипидемии, атеросклероза, сахарного диабета, нарушений свертывающей системы крови), регулярное диспансерное наблюдение, систематическое проведение профилактических мероприятий способны повлиять на темпы прогрессирования патологии и даже позволяют добиться регресса клинических проявлений на определенный промежуток времени.
Дисциркуляторная энцефалопатия определяется как медленно прогрессирующая недостаточность кровоснабжения мозга, которая сопряжена с развитием диффузных мелкоочаговых изменений мозговой ткани, выявляемых по результатам нейровизуализации и обусловливающих нарастающее нарушение функций головного мозга.
Дисциркуляторная энцефалопатия обнаруживается чаще всего в возрасте 50–60 лет. Выделяют три стадии дисциркуляторной энцефалопатии: I – умеренно выраженная; II – выраженная; III – резко выраженная.
Умеренно выраженная (I) стадия характеризуется развитием «неврастенического» (псевдоневротического) синдрома и доминированием субъективных проявлений. Особенно характерны жалобы на снижение памяти, ухудшение работоспособности, головную боль, головокружение, расстройства сна, быструю утомляемость, рассеянность. Нередко астеническим проявлениям сопутствуют соматические жалобы: боли в области сердца, сердцебиение, одышка, боли в суставах и позвоночнике и др. Второй обязательный элемент клинической картины – наличие рассеянных органических симптомов поражения нервной системы, многие из которых носят нестойкий характер. При психологическом тестировании обнаруживаются снижение внимания и запоминания, уменьшение объема воспринимаемой информации.
Выраженная (II) стадия характеризуется тем, что наряду с субъективными ощущениями появляются объективные признаки. Прогрессивно снижается работоспособность и нарастают утомляемость, нарушения памяти и сна. В неврологическом статусе обнаруживаются синдромы повреждения нервной системы (например, пирамидный синдром, мозжечковый синдром). Психологическое исследование регистрирует расстройства интеллекта.
Резко выраженной (III) стадии свойственно отсутствие или скудность жалоб. Регистрируется углубление и утяжеление обнаруживавшейся ранее неврологической симптоматики, что оказывает существенное влияние на способность пациента к самообслуживанию и повседневной деятельности. В клинической картине доминируют необратимые симптомы поражения отдельных областей мозга, наряду с выраженной диффузной патологией. Больным свойственны выраженное слабодушие, уплощение эмоций, резкое снижение интеллекта. Головная боль, головокружение, шум в голове, расстройства сна носят перманентный характер. Формируется сосудистая деменция.
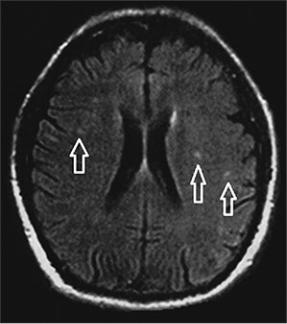
Отдельно рассматривают хроническую гипертоническую энцефалопатию, которая характеризуется очагами ишемии, локализующимися преимущественно в области подкорковых узлов и прилегающем белом веществе (рис. 95).
Выявляется множество лакун и криблюр (расширенных периваскулярных пространств). В сосудах обнаруживаются различные структурные изменения (рис. 96; рис. 97 на цв. вкл.).
Основным диагностическим критерием является артериальная гипертензия, которая регистрируется на протяжении 5—10 лет, сопровождается кризами и постепенным ухудшением состояния в межкризовый период.
Рис. 95. Магнитно-резонансная томография головного мозга, Т1-взвешенное изображение. Множественные мелкие ишемические очаги в области подкорковых узлов и прилегающем белом веществе
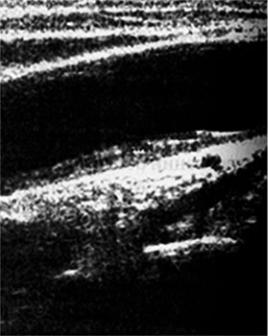
Рис. 96. Дуплексное сканирование брахиоцефальных артерий. Утолщение комплекса интима-медиа общей сонной артерии, указывающее на ее атеросклеротическое поражение
Венозная энцефалопатия обычно является не самостоятельным заболеванием, а осложнением других, сопряженных с нарушением интракраниального венозного оттока. Однако ее проявления подчас более выражены и тягостны, чем основное заболевание. Наиболее частые причины церебрального венозного застоя – сердечнолегочная недостаточность, заболевание органов дыхания, компрессия внечерепных вен, опухоли головного мозга, тромбозы вен и синусов твердой мозговой оболочки. Нарастающий венозный застой сопряжен с нарушением церебрального метаболизма, развитием гипоксии и гиперкапнии, повышением венозного и внутричерепного давления, развитием отека мозга.
У части пациентов при ультразвуковом исследовании сосудов шеи обнаруживается значительное расширение сонных и позвоночных артерий. Такое состояние носит название церебральной дегенеративно-дилатационной артериопатии. В этом случае наблюдается хроническое нарушение перфузии головного мозга. Часто параллельно выявляются патологическая извитость артерий шеи, длительная артериальная гипотензия. Неврологические проявления представлены астеническим синдромом и рассеянной микросимптоматикой.
Лечение дисциркуляторной энцефалопатии основывается прежде всего на выявлении основных факторов риска, в том числе артериальной гипертензии, дислипидемии, атеросклероза, сахарного диабета 2-го типа, нарушений свертывающей системы крови и их медикаментозной и немедикаментозной коррекции. Вторым направлением является лечение, направленное на защиту нервной ткани, – нейропротективная, нейрометаболическая, нейротрофическая, антиоксидантная терапия.
