
- •Есть ли какие-то особенности при выявлении туберкулеза у вич-инфицированных лиц?
- •С какими сложностями можно столкнуться при выявлении туберкулеза у вич-инфицированных лиц?
- •Лечение туберкулеза у вич-инфицированных лиц Может быть, есть особенности в лечении туберкулеза у вич-инфицированных пациентов?
- •Что нужно учитывать, когда пациент получает одновременное лечение двух заболеваний?
- •Если у пациента диагностируют и туберкулез, и вич-инфекцию, и гепатит с, то назначают лечение одновременно трех заболеваний? Или выбирают другую тактику?
Почему мы обсуждаем такую тему? Ведь это совершенно разные заболевания.
По оценкам ВОЗ, в настоящее время в мире проживает 36,9 млн человек, инфицированных ВИЧ, из них антиретровирусную терапию (АРВТ) получают только 21,7 млн., при этом ежегодно от заболевания умирают не менее 1,8 млн. ВИЧ-инфицированных лиц. Каждый год в глобальном масштабе появляется 10 млн. новых случаев заболевания туберкулезом, и 1,6 млн. человек умирают от этой нозологии, в том числе 300 тыс. от туберкулеза, сочетанного с ВИЧ-инфекцией. Гепатитом С страдают 71 млн. человек, и примерно 399 тыс. из них ежегодно умирают от цирроза и гепатоцеллюлярной карциномы. Общая позиция ООН в отношении ликвидации ВИЧ-инфекции, туберкулеза и вирусных гепатитов заключается в тесном межсекторальном сотрудничестве специалистов, занимающихся каждой из указанных проблем.
У ВИЧ-инфицированных лиц активный туберкулез может развиться на любой стадии болезни. Для возникновения заболевания необходим контакт с эпидемически опасным больным туберкулезом или наличие в организме латентной туберкулезной инфекции. Установлено, что при уменьшении количества иммунокомпетентных клеток и увеличении вирусной нагрузки нарушается эффективность иммунного ответа, что приводит к утрате «контроля» организма над латентной инфекцией и возникновению активной клинической формы туберкулеза.
Туберкулез, передающийся воздушно-капельным путем, является наиболее частой инфекцией, которой заболевают ВИЧ-инфицированные лица; в настоящее время в некоторых регионах мира от 30% до 50% больных туберкулезом имеют ВИЧ-инфекцию.
Эпидемическая ситуация по туберкулезу влияет на степень риска возникновения заболевания, и при значительном количестве инфекционно опасных больных риск развития этой патологии у ВИЧ- инфицированных увеличивается в 20 раз (!).
Адекватная политика в области контроля распространения ВИЧ-инфекции влияет на уровень сочетанной патологии (туберкулез и ВИЧ). При этом приоритетным мероприятием является максимальное обеспечение лечением ВИЧ-позитивных лиц, что позволит длительно поддерживать иммунитет у большинства из них и тем самым предупреждать возникновение различных инфекционных заболеваний, включая туберкулез.
В настоящее время в мире каждый 10 случай заболевания туберкулезом сочетан с ВИЧ-инфекций. Это необходимо учитывать, проводя мероприятия по профилактике, выявлению и лечению туберкулеза. Туберкулез является основной причиной смерти у ВИЧ-инфицированных лиц, о чем следует помнить при оказании медицинской помощи этим пациентам.
Значительная часть ВИЧ-инфицированных лиц была заражена парентеральным, преимущественно, внутривенным, путем, и этот же путь передачи инфекции превалирует при распространении гепатита С, в связи с чем примерно у трети ВИЧ-позитивных пациентов диагностируют хронический гепатит С. Очевидно, что при присоединении туберкулеза больные должны получать лечение всех трех заболеваний.
ВОЗ и партнерскими организациями/ассоциациями было определено, что ликвидации трех заболеваний возможна при достижении индикаторов:«90% - 90% - 90%».
при ВИЧ-инфекции данные показатели определяют, что 90% ВИЧ-инфицированных лиц должны знать о своем заболевании, 90% получать антиретровирусные препараты и у 90% вирусная нагрузка должна быть ниже уровня детекции.
в отношении туберкулеза: не менее 90% больных должны быть выявлены, 90% случаев заболевания диагностированы в уязвимых группах населения и 90% пациентов должны получать адекватную противотуберкулезную терапию.
среди пациентов с гепатитом С не менее 90% должны знать о своем заболевании и 90% больных должны быть излечены.
В последние годы также были разработаны основополагающие принципы диагностики, лечении и профилактики туберкулеза, ВИЧ-инфекции и гепатита С, учитывающее достаточно часто встречающееся сочетание одновременно трех инфекций у одного пациента.
При каждом из трех заболеваниях диагностика основывается на использовании молекулярно-генетических методов, однако только выявления возбудителя недостаточно для проведения качественного лечения. Так, для правильного лечения туберкулеза необходимо знать тест лекарственной чувствительности микобактерии. Для адекватной терапии ВИЧ-инфекции необходимо своевременно оценивать динамику иммунного статуса и вирусной нагрузи на фоне АРВТ. При гепатите С проводится динамическая оценка функции печени для своевременного назначения лечения прямыми антивирусными препаратами.
Каждое заболевание требует назначения определенных лекарственных средств, а количество используемых препаратов увеличивается при лечении сочетанных инфекций. В этой связи от медицинских работников требуется организовать мониторинг переносимости пациентами всех назначенных лекарственных средств (активный мониторинг неблагоприятных побочных реакций), а также учитывать их взаимодействие (более полная информация о взаимодействии антиретровирусных препаратов с другими лекарственными средствами доступна на сайте: https://www.hiv-druginteractions.org/checker.
В Российской Федерации в течение последних лет достигнуто значительное уменьшение заболеваемости туберкулезом и смертности от инфекции, в тоже время отмечается увеличение количества ВИЧ-инфицированных лиц, и уже около 20% пациентов с новыми случаями заболевания туберкулезом имеют ВИЧ-инфекцию.
Возможно ли предупредить заболевание туберкулезом у ВИЧ-инфицированных лиц?
Конечно, основная защита от туберкулеза – это хорошо функционирующая иммунная система, поэтому очень важно, чтобы ВИЧ-инфицированные лица получали антиретровирусную терапию (АРВТ). Но даже при регулярном приеме адекватной схемы АРВП количество CD4 Т-лимфоцитов может увеличиваться очень медленно, особенно, когда при выявлении заболевания их уровень был низким.
При показателе CD4 Т-лимфоцитов менее 350 клеток/мкл, необходимо назначить курс профилактического лечения туберкулеза, что позволит предупредить развитие активной формы заболевания
Профилактическое лечение туберкулеза рекомендовано проводить и тем ВИЧ-инфицированным пациентам, у которых уровень CD4 Т-лимфоцитов выше 350 клеток/мкл, но диагностирована латентная туберкулезная инфекция (положительный результат диаскинтеста или IGRA-тестов)
И, конечно, если ВИЧ-инфицированный пациент находился в контакте с инфекционно опасным больным туберкулезом, ему показано проведение профилактической терапии.
Для профилактического лечения, как правило, используют наиболее эффективный препарат первого ряда - изониазид, который необходимо принимать ежедневно в течение шести месяцев.
В том случае, если ВИЧ-инфицированный пациент находился в контакте с больным туберкулезом с множественной лекарственной устойчивостью МБТ, то для предупреждения развития заболевания рекомендовано применять препарат из группы фторхинолонов - левофлоксацин также в течение шести месяцев (ВОЗ, 2020 г.)
Есть ли какие-то особенности при выявлении туберкулеза у вич-инфицированных лиц?
Учитывая высокий риск заболевания туберкулезом, обследование проводится часто – каждые шесть месяцев.
обязательно выполняют флюорографию или рентгенографию органов грудной клетки для выявления легочного туберкулеза
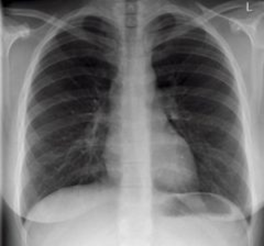
проводят иммунологические тесты – диаскин-тест или IGRA-тесты для выявления латентной туберкулезной инфекции.
С какими сложностями можно столкнуться при выявлении туберкулеза у вич-инфицированных лиц?
При низком иммунном статусе возникают проблемы при оценке результатов обследования. Например, иммунологические тесты могут быть ложноотрицательными.
В настоящее время пациентам с ВИЧ-инфекцией, у которых уровень CD4 Т-лимфоцитов менее 100 клеток/мкл, рекомендовано проводить исследование мочи на туберкулез - LAM-тест, когда в моче выявляют липоарабиноманнан (LAM) - компонент бактериальной стенки микобактерии.
В связи с тем, что при низком количестве CD4 Т-лимфоцитов не возникает адекватной реакции организма на увеличивающуюся популяцию микобактерий, рентгенологические признаки туберкулеза становятся нетипичными. Например, часто выявляют внелегочную локализацию заболевания, вовлечение лимфатических узлов, диссеминированные процессы.
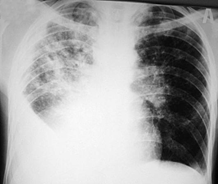
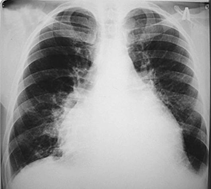
Кроме того, у ВИЧ-инфицированных лиц дифференциальная диагностика затруднена из-за возможного сочетания нескольких заболеваний, например, туберкулез и пневмоцистная пневмония, туберкулез и онкологическая патология, и другие.
Как же тогда диагностировать туберкулез при ВИЧ-инфекции?
У пациентов с ВИЧ-инфекцией на любой стадии заболевания может развиться активный туберкулез, поэтому плановое обследование необходимо выполнять регулярно.
В том случаев, если у ВИЧ-инфицированных лиц появляются жалобы на нарастающую слабость, снижение аппетита, похудание, повышение температуры тела, кашель с выделением мокроты, необходимо провести внеплановое обследование на туберкулез, даже если предыдущее было выполнено менее шести месяцев назад.
Обязательно выполняют:
молекулярно-генетическое исследование мокроты или другого диагностического материала на туберкулез
при возможности – исследование мочи на туберкулез
КТ-исследование органов грудной клети
Лечение туберкулеза у вич-инфицированных лиц Может быть, есть особенности в лечении туберкулеза у вич-инфицированных пациентов?
После установления активного туберкулеза лечение пациента одновременно осуществляют врач-фтизиатр и врач-инфекционист.
Где лечить?
При удовлетворительном состоянии пациента противотуберкулезное лечение организуют в амбулаторных условиях, в «стационаре на дому» или видеоконтролируемый прием препаратов.
Пациентов в тяжелом состоянии госпитализируют в стационар круглосуточного пребывания с обязательным соблюдением мер инфекционного контроля, не допуская дополнительного инфицирования микобактериями (!)
Чем лечить?
Схемы этиотропной химиотерапии такие же, как и у пациентов, не инфицированных ВИЧ
Как лечить?
Пациенты с сочетанной инфекцией принимают и АРВП, и противотуберкулезные препараты каждый день под контролем медицинского работника.
Когда начинать лечение?
Важное значение имеет обоснование положения о времени начала противовирусной терапии. Для определения оптимального периода начала терапии обоих заболеваний (туберкулеза и ВИЧ-инфекции) был проведен ряд научных исследований (START, CAMELIA, STRIDE, SAPIT), результаты которых показали, что антиретровирусную терапию необходимо назначать всем больным туберкулезом вне зависимости от количества CD4 Т-лимфоцитов.
Если пациент уже получает АРВТ, то ее продолжают, и начинают противотуберкулезную терапию.
Если пациент ранее АРВТ не получал, или оба заболевания выявлены одновременно, то начинают противотуберкулезное лечение, а затем – АРВТ.
При уровне CD4 Т-лимфоцитов менее 50 клеток/мкл АРВП вводят в течение двух недель
При уровне CD4 Т-лимфоцитов более 50 клеток/мкл АРВП вводят в течение восьми недель
