
Эпидемические основы борьбы с туберкулезом
.pdf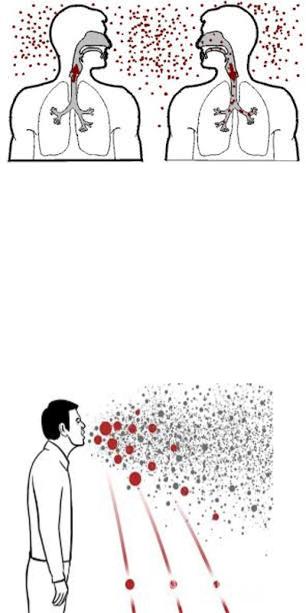
Введение
Учитывая, что туберкулез и сегодня остается актуальной проблемой, очень важно понимание причин, условий и механизмов развития эпидемического процесса, и последовательное выполнение научно обоснованных мероприятий, которые наиболее эффективно позволяют это предупредить или уменьшить.
В лекции, которая представлена вашему вниманию, мы отвечаем на самые частые вопросы, которые появляются у студентов, начинающих изучать дисциплину "фтизиатрия".
Например, такой вопрос: Как распространяется туберкулез? Как им можно заразиться?
Основным источником инфекции является человек с туберкулезным поражением легких, выделяющий во внешнюю среду микобактерии.
Туберкулезные микобактерии могут передаваться от одного человека к другому различными путями: аэрогенным, алиментарным, контактным, вертикальным, однако более чем в 99%
случаев заражение происходит аэрогенным, а именно воздушно-капельным путем.
Больные туберкулезом легких при кашле, чихании и разговоре образуют в воздухе аэрозоль,
состоящий из микрокапель инфицированной мокроты. При высыхании микрокапель образуются аэрозольные частицы различных размеров, так называемые «droplet nuclei» («капельные ядра»).
Крупные частицы аэрозоля размерами от 10 до 30 мкм (микрометров) содержат большое количество микобактерий, но находятся во взвешенном состоянии (в виде аэрозоля) только нескольких минут. При попадании в верхние дыхательные пути частицы аэрозоля большого
размера элиминируются благодаря неспецифическому компоненту защиты - эффективному мукоцилиарному клиренсу. В случаях нарушения функционирования данного механизма, например, при воспалительных или атрофических процессах слизистой оболочки бронхов, микобактерии туберкулеза могут достигать нижних отделов респираторного тракта.
Наибольшую опасность представляют частицы инфекционного аэрозоля, имеющего размеры от 1 до 5 мкм, которые легко проникают через терминальные отделы бронхиол и оседают непосредственно на стенках альвеол, а затем с током крови и лимфы могут достигнуть и любых органов (лимфатические узлы, почки, кости, кожа и др.).
Микобактерии туберкулеза
24 марта 1882 г. - был сделан доклад Роберта Коха о выделении микроорганизма, являющегося причиной туберкулеза
В соответствии с современными научными знаниями возбудитель туберкулеза относится к семейству Mycobacteriaceae, роду Mycobacterium. Род Mycоbacterium включает около 100
видов, большинство видов - сапрофитные микроорганизмы, широко распространенные в окружающей среде, лишь незначительная часть видов - это патогенные микроорганизмы,
которые вызывают заболевания, в т.ч. туберкулез у человека и животных
Микобактерии, вызывающие туберкулез, объединены в M. tuberculosis complex
•M. tuberculosis humanus (M. tuberculosis) - человеческий тип, вызывающий 80-85% всех заболеваний туберкулезом у людей
•M. tuberculosis bovines (M. bovis) - бычий тип, вызывающий 10-15% всех заболеваний у людей
•М. tuberculosis africanus (M. africanum) - африканский тип, вызывающий до 90%
заболеваний у людей в Южной Африке
•M. tuberculosis microti (M. microti) - мышиный тип, выделен от полевых мышей, больных туберкулезом
•M. tuberculosis typhus canettii (M. canettii) - тип, выделенный от собак, больных туберкулезом
•M. tuberculosis typhus caprae (M. caprae) - тип, выделенный от диких млекопитающих животных, больных туберкулезом
•M. tuberculosis typhuspinnipedii (M. pinnipedii) - тип, выделенный от морских млекопитающих (тюленей), больных туберкулезом
Кроме того, M. tuberculosis BCG (M. tuberculosis БЦЖ) - искусственно созданный из M. bovis
вакцинный штамм
МБТ имеют форму палочек, длинной 1-10 мкм (чаще 1-4 мкм), шириной 0,2-0,7
мкм, гомогенные или зернистые со слегка загнутыми краями, обычно видны в виде тонких палочек, могут быть изогнутые или извитые варианты
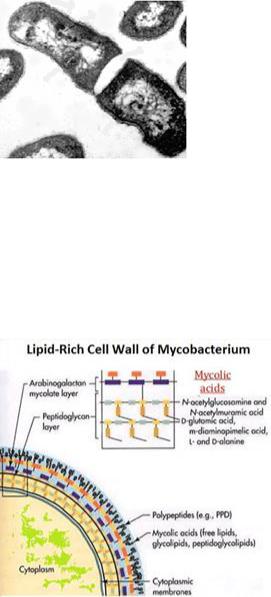
Структура микобактерии туберкулеза включает
•микрокапсулу
•многослойную клеточную стенку
•цитоплазматическую мембрану
•цитоплазму с органеллами
•ядерную субстанцию
Более подробно со структурой микобактерии туберкулеза, а также ее основными свойствами предлагаем самостоятельно ознакомиться, пройдя по
ссылке https://www.rosmedlib.ru/book/ISBN9785970433188.html - Перельман М.И., Фтизиатрия
[Электронный ресурс] : учебник / М. И. Перельман, И. В. Богадельникова. - 4-е изд., перераб. и доп.
- М. : ГЭОТАР-Медиа, 2015. - 448 с. - ISBN 978-5-9704-3318-8 - Глава 2. Возбудитель
туберкулеза
В 1998 г. была опубликована нуклеотидная последовательность хромосомы МБТ
Результаты работ по исследованию генома МБТ позволили провести революционные изменения в диагностике туберкулеза, определении видов и генотипов, возбудителя заболевания а также лекарственной чувствительности микобактерий
Кольцевая последовательность генома МБТ содержит около 4.4 миллионов пар оснований, соответствующих примерно 4000 генов. Дальнейшее изучение показало, что МБТ обладают всеми генами, необходимыми для синтеза незаменимых аминокислот, витаминов, ферментов и кофакторов
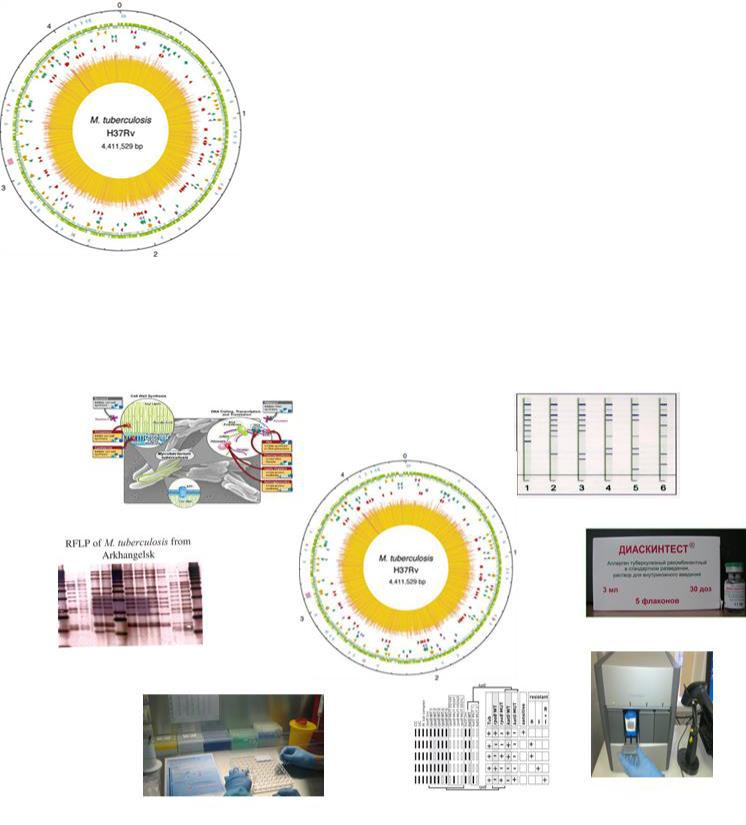
Исследования в области молекулярной генетики и протеомики позволяют понять механизмы устойчивости возбудителя туберкулеза, в том числе резистентности к лекарственным препаратам, и являются основой диагностики туберкулеза, молекулярной эпидемиологии заболевания и создания новых противотуберкулезных препаратов.
Факторы риска инфицирования микобактериями туберкулеза
А где можно заразиться туберкулезом?
Вероятность инфицирования микобактериями туберкулеза зависит от экзогенных факторов, определяющим из которых является контакт с эпидемически опасным больным -
источником инфекции.
Когда мы говорим о воздушно капельном пути передачи инфекции, то необходимо понимать, что "контакт" подразумевает взаимодействие между людьми, находящимися друг от друга на
расстоянии, достаточно близким для разговора, или в замкнутом пространстве, где обмен воздушных масс (вентиляция) в интервале между нахождением там людей был неэффективен
Факторами, определяющими риск контакта с МБТ, являются:
•количество инфекционно опасных больных туберкулезом в популяции
•длительность контагиозного периода (больной туберкулезом длительное время остается контагиозным, если не получает противотуберкулезного лечения или получает неадекватную химиотерапию)
•количество контактов между инфекционно опасным больным туберкулезом и восприимчивыми лицами за единицу времени
Риск заражения (инфицирования) микобактериями туберкулеза увеличивается при непосредственном пребывании рядом с источником инфекции в плохо вентилируемом помещении или в смежном сообщающемся помещении (квартира, дом-интернат, пенитенциарные учреждения и др.).
При длительном или многочисленном повторном контакте с больным туберкулезом возрастает экспозиционная доза микобактерий.
В среднем один эпидемически опасный больной туберкулезом в течение года может инфицировать от 10 до 15 человек, но, если он имеет большой круг общения, количество зараженных увеличивается.
Самый высокий риск заражения микобактериями туберкулеза имеют члены семьи инфекционно опасного больного, затем - другие родственники, близкие друзья, коллеги по работе, однако в редких случаях достаточного и непродолжительного контакта.
Факторы риска заболевания туберкулезом
Значит, любой человек после общения с больным туберкулезом обязательно заболеет?
Вероятность развития заболевания после инфицирования микобактериями туберкулеза будет зависеть уже от эндогенных факторов. Конечно, организм человека не беззащитен.
Даже, если микобактерии достигли альвеол или других органов и тканей, где имеется благоприятная среда для их роста и размножения, иммунная система человека их распознает и уничтожает.
Небольшая часть непогибших ослабленных микобактерий останется в организме «под контролем» специальных клеток иммунной системы – Т-лимфоцитов. Структура таких микобактерий меняется, они утрачивают клеточную стенку, содержащую фактор вирулентности, а, значит, не могут вызвать заболевания, но поддерживают специфический иммунитет, находясь в туберкулезной гранулеме и будучи ограниченными ее клетками.
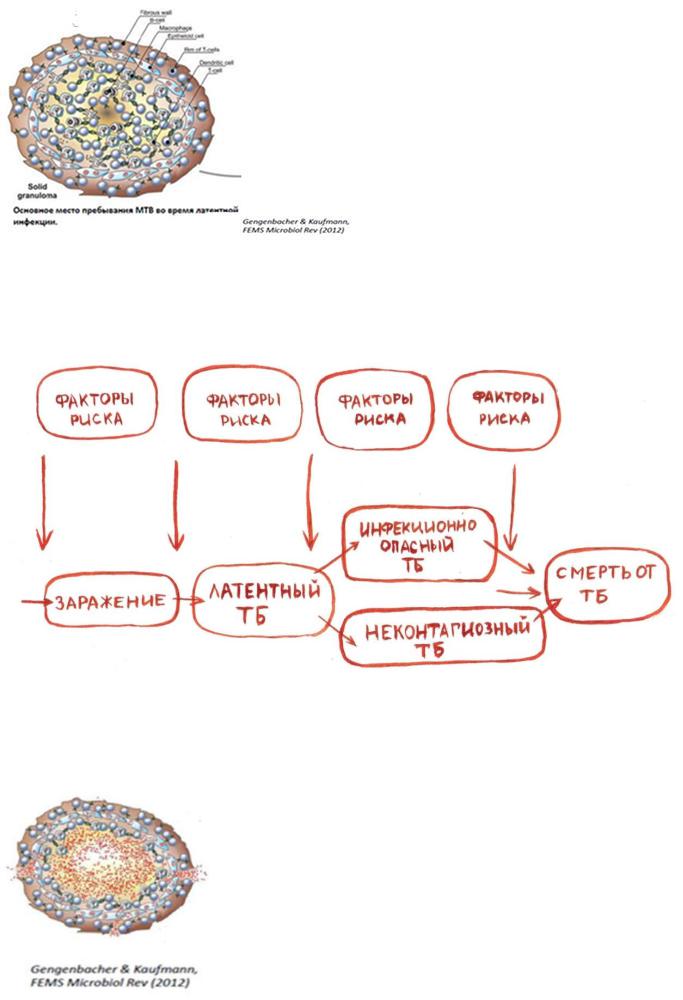
Именно Т-лимфоциты «запоминают» антигенную структуру микобактерий, активируют макрофаги, осуществляющие эффективный фагоцитоз, и «не позволяют» инфекции распространяться по организму. Это состояние называется латентным туберкулезом, и у большинства людей (90%) не переходит в активный туберкулез.
Достаточно сложные механизмы формирования противотуберкулезного иммунитета будут рассмотрены на отдельном занятии, а сейчас необходимо запомнить, что от туберкулеза человека защищает хороший иммунитет, а все состояния, которые приводят к "ослаблению"
иммунной системы, создает риск заболеть туберкулезом.
В результате многочисленных исследований было установлено, что наиболее высокий риск
развития заболевания туберкулезом выше в течение первого года после инфицирования
– примерно 10%, затем резко снижается и остается низким в течение длительного времени.
А можно ли конкретнее объяснить, у кого высокий риск заболеть туберкулезом?
Есть состояния, на которые мы не можем повлиять, но должны учитывать, например, возраст. Противотуберкулезный иммунитет не передается от матери ребенку, а
должен сформироваться или после вакцинации, или после заражения, как мы только что рассмотрели, то есть, у новорожденных нет иммунитета против туберкулеза.
В связи с особенностью формирования и «угасания» иммунной системы подвержены риску заболевания дети в возрасте до пяти лет и пожилые люди.
Есть заболевания или методы лечения, при которых значительно снижается функция иммунной системы.
Так, ВИЧ-инфекция увеличивает риск развития заболевания туберкулезом в 20 раз, потому что вирус иммунодефицита поражает именно Т-лимфоциты, которые «контролирует» микобактерии, существующие в организме или вновь попавшие.
Причем риск развития заболевания туберкулезом коррелирует с числом CD4+ Т-лимфоцитов, определяющих степень иммуносупрессии. Годовой риск заболевания туберкулезом у лиц, инфицированных МБТ, при ВИЧ – инфекции составляет 5-15%.
Различные системные заболевания, когда назначаются лекарственные препараты,
обладающие иммуносупрессивным действием, например, ингибиторы фактора некроза опухоли альфа, опухолевые заболевания крови, терминальная стадия хронической почечной недостаточности, силикоз, гастрэктомия и иные заболевания.
Когда туберкулезные бактерии попадают в организмы таких людей, то вероятность заболевания значительно возрастает. Иммунные клетки не ограничивают размножение микобактерий,
их популяция, становясь больше, постепенно разрушает ткани организма и приводит к состоянию, которые называют активным туберкулезом.
Высокий риск заболеть туберкулезом имеют и наиболее социально незащищенные лица: например, БОМЖ, заключенные, мигранты и другие.
Влияет на состояние иммунной системы и недостаточное питание, в том числе строгие вегетарианские диеты. Так, при индексе массы тела ниже идеального риск заболевания туберкулезом увеличивается в 2-4 раза.
Выше риск развития заболевания туберкулезом у лиц с алкогольной и наркотической
зависимостями и курителей табака.
Основные задачи системы здравоохранения
В настоящее время туберкулез является излечимым заболеванием, но требует значительных усилий и со стороны системы здравоохранения, и со стороны пациента. Без адекватной химиотерапии больные остаются заразными и опасными для окружающих, и, к сожалению, отсутствие эффективного лечения приводит к летальному исходу.
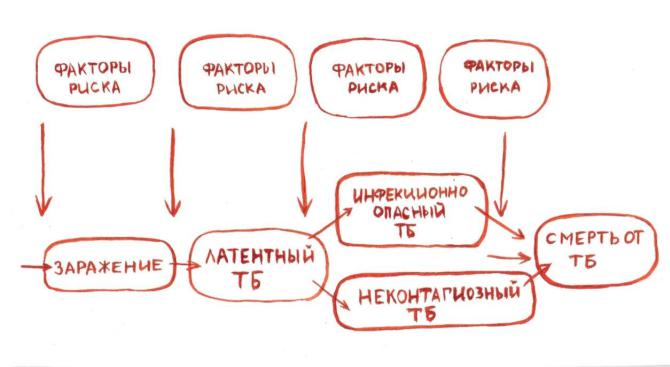
Таким образом, в борьбе с туберкулезом мы должны сосредоточить ресурсы на ключевых «точках».
Очень важно своевременно выявить больного туберкулезом, чтобы он, в свою очередь, не заразил (не инфицировал) других людей, и назначить ему эффективное и безопасное лечение, которое быстро приведет к гибели микобактерий, а значит, пациент не будет представлять эпидемическую опасность для окружающих. Пациент будет излечен, и мы предупредим летальный исход от заболевания.
Глобальная стратегия "Ликвидировать туберкулез"
В настоящее время в мире, включая нашу страну, реализуется глобальная стратегия
«Ликвидировать туберкулез». Стратегия была принята в 2014 г., а ее целями на период с 2015
по 20235 годы являются следующие:
•снижение смертности от туберкулеза на 95%
•уменьшение числа новых случаев заболевания на 90% (<10/100000)
•ни одна семья не должна нести катастрофических расходов в связи с туберкулезом
Для достижения этих амбициозных целей необходимо:
•расширить масштабы проведения мероприятий по лечению и профилактике туберкулеза, уделяя большее внимание высокоэффективным, комплексным пациент ориентированным подходам
•максимальное взаимодействие системы здравоохранения с многочисленными заинтересованными сторонами на уровне правительства, отдельных сообществ и частного сектора
•использование новых научных знаний и инноваций, благодаря которым можно кардинальным образом изменить профилактику и лечение туберкулеза
Если остановиться немного подробнее, то ранняя диагностика туберкулеза включает:
•быструю (в течение нескольких часов) диагностику заболевания
•быстрое определение лекарственной чувствительности возбудителя заболевания у всех пациентов, без этого невозможно назначить правильное лечение
•систематический скрининг на туберкулез групп повышенного риска инфицирования микобактериями туберкулеза и заболевания туберкулезом (о чем мы говорили немного раньше).
Лечение всех лиц с туберкулезом, включая туберкулез с лекарственной устойчивостью.
•это значит, что все пациенты должны получать эффективные и безопасные режимы химиотерапии, назначенные с учетом лекарственной чувствительности возбудителя туберкулеза, в том числе и новые противотуберкулезные препараты.
Совместные меры борьбы с туберкулезом/ВИЧ-инфекцией и ведение сопутствующих заболеваний
•на сегодняшний день в мире каждый десятый случай заболевания туберкулезом диагностируется у ВИЧ-инфицированных лиц, а в нашей стране - каждый пятый
•высокий уровень распространения ВИЧ-инфекции является основной угрозой дальнейшему улучшению эпидемической ситуации по туберкулезу, поэтому работа по оказанию медицинской помощи больным с ВИЧ-инфекцией и с туберкулезом должна быть скоординирована и осуществляться в тесном взаимодействии.
Профилактическое лечение лиц, подвергающихся повышенному риску заболевания туберкулезом
•в настоящее время имеются научно обоснованные рекомендации ВОЗ о необходимости превентивной химиотерапии латентного туберкулеза, а предложенное лечение позволяет предупредить случаи возникновения активного туберкулеза в наиболее уязвимых группах.
Интенсификация исследований и инновации– это:
•открытие, разработка и быстрое внедрение новых методов профилактики и лечения
•научные исследования для оптимизации осуществления и воздействия, содействие инновациям
•новая вакцина, обеспечивающая эффективную доконтактную и постконтактную профилактику
•безопасные и эффективные схемы лечения латентной туберкулезной инфекции
•качественная и быстрая диагностика
•безопасные и эффективные схемы лечения активного туберкулеза, включая сокращение курсов химиотерапии
Более подробно познакомиться с глобальной стратегией «Ликвидировать туберкулез» можно https://open.nsmu.ru/pluginfile.php/152/mod_resource/content/3/Реализация%20стратегии%20ликв идации%20туберкулеза%20основные%20положения%20%5BImplementing%20the%20end%20TB% 20strategy%20the%20essentials%5D.%20Женева%20Всемирная%20организация%20здравоохранен ия%3B%202018.%20Лицензия%20CC%20BY-NC-SA%203.0%20IGO..pdf
