
- •1. Скарлатина. Этиология, эпидемиология, патогенез, классификация. Клиника различных форм. Осложнения.
- •2. Критерии диагностики скарлатины в остром периоде и в стадии реконвалесценции. Диагностические алгоритмы с учётом ведущего синдрома. Лечение. Профилактика. Диспансеризация.
- •3. Корь. Этиология, эпидемиология, патогенез, классификация, клиника. Особенности течения кори у детей раннего возраста. Корь у привитых.
- •4. Дифференциальный диагноз кори в различные периоды болезни с учётом ведущего синдрома. Лечение кори, профилактика.
- •6. Дифтерия. Этиология, эпидемиология, патогенез, классификация. Локализованные формы дифтерии ротоглотки. Дифтерии у привитых. Диагностические алгоритмы с учётом ведущего синдрома. Лечение.
- •7. Токсические формы дифтерии ротоглотки. Диагностические алгоритмы с учётом ведущего синдрома. Лечение. Осложнения дифтерии. Диспансеризация.
- •8. Дифтерия дыхательных путей. Редкие формы дифтерии. Дифференциальный диагноз с учётом ведущего синдрома. Лечение. Осложнения дифтерии. Диспансеризация.
- •9. Лабораторная диагностика дифтерии. Бактерионосительство дифтерийной палочки, эпидемическое значение, диагностика, лечение. Профилактика дифтерии.
- •10. Коклюш и паракоклюш. Этиология, эпидемиология, патогенез, классификация, клиника, осложнения.
- •11. Лабораторная и дифференциальная диагностика коклюша в различные периоды болезни. Лечение коклюша. Профилактика.
- •12. Ветряная оспа. Простой и опоясывающий герпес. Этиология, эпидемиология, патогенез, классификация, клиника, лечение, профилактика. Дифференциальная диагностика.
- •13. Цитомегаловирусная инфекция. Этиология, эпидемиология, патогенез, классификация, клиника. Лабораторная и дифференциальная диагностика. Лечение, профилактика.
- •14. Инфекционный мононуклеоз. Этиология, эпидемиология, патогенез, классификация, клиника. Дифференциальный диагноз с учётом ведущего синдрома. Лечение. Профилактика.
- •15. Эпидемический паротит. Этиология, эпидемиология, патогенез, классификация, клиника, диагностика, лечение. Профилактика.
- •16. Грипп. Этиология, эпидемиология, патогенез, классификация, клиника. Особенности течения у детей раннего возраста. Дифференциальный диагноз с учётом ведущего синдрома. Лечение. Профилактика.
- •17. Аденовирусная инфекция. Этиология, эпидемиология, патогенез, классификация, клиника. Дифференциальный диагноз с учётом ведущего синдрома. Лечение. Профилактика.
- •18. Парагриппозная и респираторно-синцитиальная инфекция. Этиология, эпидемиология, патогенез, классификация, клиника. Дифференциальный диагноз с учётом ведущего синдрома. Лечение. Профилактика.
- •19. Энтеровирусная инфекция. Этиология, эпидемиология, патогенез, классификация, клиника различных форм. Диагностика, лечение. Профилактика.
- •21. Менингококковая инфекция. Этиология, эпидемиология, патогенез, классификация. Клиника менингококцемии. Дифференциальный диагноз с учётом ведущего синдрома. Лечение, диспансеризация, профилактика.
- •22. Менингококковая инфекция. Классификация. Клиника менингита. Лабораторная и дифференциальная диагностика. Лечение, диспансеризация, профилактика.
- •23. Отёк головного мозга при менингококковой инфекции. Патогенез, клиника, этапное лечение. Неотложная помощь на догоспитальном этапе.
- •24. Инфекционно-токсический шок при менингококковой инфекции. Патогенез, клиника, диагностика, этапное лечение, неотложная помощь на догоспитальном этапе. Лечение см. Выше.
- •25. Полиомиелит. Этиология, эпидемиология, патогенез, классификация, клиника, лабораторная и дифференциальная диагностика. Этапное лечение. Профилактика. Туровая иммунизация. Диспансеризация.
- •26. Шигеллёзы. Этиология, эпидемиология, патогенез, классификация. Клиника острой и хронической форм. Лабораторная и дифференциальная диагностика. Этапное лечение. Профилактика, диспансеризация.
- •30. Ротавирусная инфекция. Этиология, эпидемиология, патогенез, классификация, лабораторная и дифференциальная диагностика. Лечение, профилактика.
- •31. Кишечный токсикоз с эксикозом по соледефицитному типу. Этиология, патогенез, клиника, диагностика, этапное лечение, неотложная помощь.
- •32. Кишечный токсикоз с эксикозом по вододефицитному и изотоническому типу. Этиология, патогенез, клиника, диагностика, этапное лечение.
- •33. Брюшной тиф. Этиология, эпидемиология, патогенез, классификация, клиника. Особенности у детей раннего возраста. Лабораторная и дифференциальная диагностика. Лечение, профилактика, диспансеризация.
- •35. Вирусные гепатиты в,с, d. Этиология, эпидемиология, патогенез, классификация, клиника. Лабораторная и дифференциальная диагностика. Исходы. Лечение, профилактика, диспансеризация.
- •36. Злокачественные формы вирусных гепатитов. Патогенез, классификация, клиника, критерии диагностики, исходы, лечение, профилактика.
- •37. Исходы вирусных гепатитов. Хронические гепатиты. Этиология, патогенез, патоморфология, классификация, клиника, диагностика, лечение, профилактика.
13. Цитомегаловирусная инфекция. Этиология, эпидемиология, патогенез, классификация, клиника. Лабораторная и дифференциальная диагностика. Лечение, профилактика.
ЦМВИ Цитомегаловирусная инфекция (ЦМВИ) — широко распространенное антропонозное вирусное заболевание, характеризующееся выраженным полиморфизмом клинических проявлений, образованием в пораженных органах гигантских клеток, похожих на «совиный глаз», и лимфогистиоцитарных инфильтратов.
Этиология Возбудитель цитомегаловирусной инфекции — цитомегаловирус (ЦМВ) Cytomegalovirus hominis сем. Herpesviridae, морфорлогически неотличим от вирусов простого герпеса и ветряной оспы — зостер. Диаметр вириона 120—180 нм, содержит ДНК с ОММ 130—150 • 106. В зараженных фибробластах человека сборка вируса осуществляется в ядре. Наружная оболочка вируса происходит из внутренней мембраны ядра клетки. Цикл репродукции вируса медленнее, а инфекционный процесс более связан с клеткой, чем у вируса простого герпеса. Под воздействием ЦМВ нормальные клетки превращаются в цитомегали-ческие, диаметр которых достигает 25—40 мкм, за счет увеличения ядра и цитоплазмы. В ядре клеток образуются включения. ЦМВ легко инактивируется. Более стабилен в водной суспензии, чем в физиологическом растворе, относительно стабилен при хранении в присутствии 35%-ного сорбита, при 90°С. Хорошо сохраняется при комнатной температуре. Чувствителен к эфиру, дезсредствам. Репродукция вируса тормозится 6-азаурином.
ЦМВ видоспецифичен, животные к нему нечувствительны, заболевание развивается только у человека. Наибольшая чувствительность у плода и новорожденного
Эпидемиология ЦМВИ распространена во всех регионах мира. Источником инфекции является больной человек (острой или латентной формой) или носитель. Период заразительности может длиться месяцы и даже годы в связи с персистированием возбудителя в организме. Факторами передачи служат различные выделения организ-ма: кровь, моча, слюна, сперма, фекалии, грудное молоко и т. д. Среди возможных путей передачи следует указать воздушно-капельный, контактный, парентеральный, половой, внутриутробный. Основными «группами риска» приобретения первичной ЦМВИ являются: новорожденные, реципиенты гемотрансфузий, гомосексуалисты, парентеральные наркоманы, проститутки, персонал, ухаживающий за маленькими детьми. Естественная восприимчивость людей к ЦМВИ высокая. Так, специфические антитела к цитомегаловирусам обнаруживаются у 50% детей школьного возраста и у 80% взрослых людей. Распространение болезни имеет убиквитарный характер. Ей принадлежит основная роль среди всех видов перинатальной патологии, она может быть причиной недоношенности, мертворождаемости, врожденных дефектов развития. У детей старшего возраста и взрослых цитомегаловирусная инфекция в основном наблюдается как сопутствующее заболевание при процессах, сопровождающихся иммунодепрессивным состоянием организма. Сезонных, профессиональных или иных особенностей эпидемического процесса не выявлено. Эпидемические вспышки для ЦМВИ нехарактерны в связи со значительной распространенностью вируса в популяции.
Патогенез Способность ЦМВ угнетать клеточный иммунитет, поражать клетки различных органов и систем в сочетании с особенностями иммунной системы конкретного ребенка и определяют выраженный клинический полиморфизм ЦМВИ. Проникая в организм человека различными путями, ЦМВ размножается в лейкоцитах, мононуклеарных фагоцитах или персистирует в лимфоидной ткани. У иммунекомпетентных лиц состояние слабой репродукции или персистенции вируса может продолжаться неопределенно долго без выраженных клинических проявлений. Последние развиваются на фоне первичного или вторичного иммунодефицита, при этом вирус выходит в жидкую среду и током крови разносится по всему организму. Острые манифестные формы свежей инфекции развиваются в основном у новорожденных детей, страдающих функциональной иммунологической недостаточностью, а латентная, ранее приобретенная ЦМВИ, реактивируется под влиянием стресса, имму-нодепрессантов, цитостатиков, ионизирующего излучения, ВИЧ-инфекции. В месте внедрения вируса возникает характерная тканевая реакция — образуются лимфоцитарные инфильтраты, приводящие к возникновению тканевого некроза и сосудистых муфт, состоящих из скопления лимфоцитов и моноцитов. В инфильтратах преобладают мононуклеары и Т-лимфоциты, выделяющие лим-фокины, которые стимулируют фибробласты. Это приводит к фиброзированию и усиленному тромбообразованию. Поражение клеток ретикуло-эндотелиальной системы и развитие гепатолие-нального синдрома сопровождается анемией, лимфопенией и тромбоцитопенией. Образующиеся по ходу инфекции специфические Ig классов М и G соединяются с вирусными антигенами и формируют иммунные комплексы, наличие которых приводит к поражениям различных тканей. Способность ЦМВ угнетать клеточный иммунитет хозяина способствует генерализации инфекции, особенно у лиц с иммунодефицитными состояниями различной этиологии. Прогноз при ЦМВИ определяется функциональным состоянием иммунной системы. Так, при врожденной форме заболевание может закончиться летально, а при выживании' детей нередко наблюдается нарушение функции ЦНС в виде снижения интеллекта, глухоты, центральных параличей, микроцефалии, олигофрении и т. д. Приобретенная ЦМВИ, протекающая по типу мононуклеоза или сиалоаденита, в большинстве случаев заканчивается выздоровлением. В то же время при генерализованной форме, сопровождающейся полиорганным поражением, возможен летальный исход.
К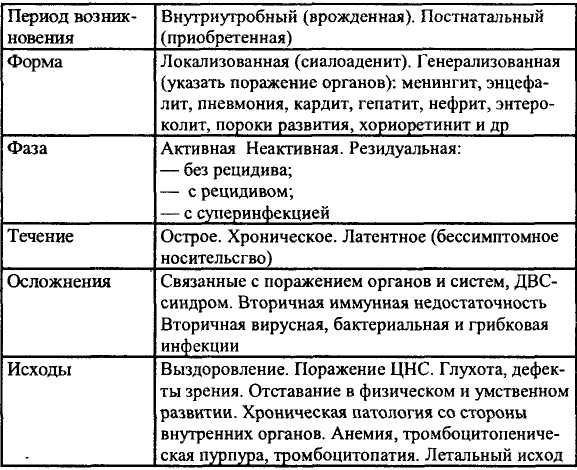 лассификация
Приобретенная ЦМВИ, классификация,
клиника Появление
симптомов болезни после 3-й недели жизни
ребенка при отсуствии ЦМВ-маркеров
у матери обычно указывает на постнатальное
заражение. Наиболее значительное
увеличение числа инфицированных
наблюдается в возрасте от 1 года до 5
лет. Дальнейшее течение приобретенной
ЦМВИ зависит от иммунного статуса
ребенка.
Инкубационный
период не установлен, поскольку инфекция
протекает чаще в латентной форме, а
клинически выраженные формы болезни
возникают после воздействия какого-либо
фактора, вызывающего иммунодефицит
(пересадка органов, использование
иммунодепрессантов, наслоение ОРВИ и
др.).
Острое
течение приобретенного заболевания у
детей грудного и раннего возраста
характеризуется лихорадкой,
лимфадено-патией, интерстициальной
пневмонией или обструктивным бронхитом,
гепатитом, гепатоспленомегалией,
анемией, которые встречаются с различной
частотой (табл. 46).
У
детей более старшего возраста острая
форма протекает в виде мононуклеозоподобного
синдрома.
При
переливании инфицированной крови через
2—8 недель
может
развиться мононуклеозоподобный синдром.
Заболевание начинается остро и
сопровождается умеренной лихорадкой,
генерализованной лимфаденопатией
(больше увеличиваются шейные лимфоузлы),
умеренной болью в горле, увеличением
печени, повышением содержания атипичных
мононуклеаров в крови.
Наиболее
тяжело ЦМВИ протекает у
иммуноскомпромети-рованных пациентов
(со злокачественными заболеваниями
крови, реципиентов трансплантированных
органов, ВИЧ-инфицированных и т. д.).
В этом случае заболевание начинается
остро, сопровождается выраженными
симптомами интоксикации (ми-алгии,
артралгии, слабость), генерализованной
лимфаденопатией, сиалоаденитом,
болями в горле, пятнистой сыпью. Кроме
того, могут наблюдаться полиорганные
поражения. Нередко заболевание
протекает молниеносно и заканчивается
летальным исходом.
Активная
фаза, помимо интоксикации и полисистемного
поражения, характеризуется
воспалительной реакцией крови, повышением
уровня острофазных белков, сывороточных
IgM и специфических анти-ЦМВИ IgM и IgG.
При неактивной фазе анти-ЦМВИ IgM в
сыворотке крови не определяются.
лассификация
Приобретенная ЦМВИ, классификация,
клиника Появление
симптомов болезни после 3-й недели жизни
ребенка при отсуствии ЦМВ-маркеров
у матери обычно указывает на постнатальное
заражение. Наиболее значительное
увеличение числа инфицированных
наблюдается в возрасте от 1 года до 5
лет. Дальнейшее течение приобретенной
ЦМВИ зависит от иммунного статуса
ребенка.
Инкубационный
период не установлен, поскольку инфекция
протекает чаще в латентной форме, а
клинически выраженные формы болезни
возникают после воздействия какого-либо
фактора, вызывающего иммунодефицит
(пересадка органов, использование
иммунодепрессантов, наслоение ОРВИ и
др.).
Острое
течение приобретенного заболевания у
детей грудного и раннего возраста
характеризуется лихорадкой,
лимфадено-патией, интерстициальной
пневмонией или обструктивным бронхитом,
гепатитом, гепатоспленомегалией,
анемией, которые встречаются с различной
частотой (табл. 46).
У
детей более старшего возраста острая
форма протекает в виде мононуклеозоподобного
синдрома.
При
переливании инфицированной крови через
2—8 недель
может
развиться мононуклеозоподобный синдром.
Заболевание начинается остро и
сопровождается умеренной лихорадкой,
генерализованной лимфаденопатией
(больше увеличиваются шейные лимфоузлы),
умеренной болью в горле, увеличением
печени, повышением содержания атипичных
мононуклеаров в крови.
Наиболее
тяжело ЦМВИ протекает у
иммуноскомпромети-рованных пациентов
(со злокачественными заболеваниями
крови, реципиентов трансплантированных
органов, ВИЧ-инфицированных и т. д.).
В этом случае заболевание начинается
остро, сопровождается выраженными
симптомами интоксикации (ми-алгии,
артралгии, слабость), генерализованной
лимфаденопатией, сиалоаденитом,
болями в горле, пятнистой сыпью. Кроме
того, могут наблюдаться полиорганные
поражения. Нередко заболевание
протекает молниеносно и заканчивается
летальным исходом.
Активная
фаза, помимо интоксикации и полисистемного
поражения, характеризуется
воспалительной реакцией крови, повышением
уровня острофазных белков, сывороточных
IgM и специфических анти-ЦМВИ IgM и IgG.
При неактивной фазе анти-ЦМВИ IgM в
сыворотке крови не определяются.
Хроническая приобретенная ЦМВИ у детей чаще протекает в виде рецидивирующего обструктивного бронхита и хронического персистирующего гепатита. Таким образом, для приобретенной ЦМВИ характерен необычайно широкий спектр клинико-патогенетических вариантов. В связи с этим как нозологическая форма ЦМВИ не имеет своих однозначных очертаний и отличается удивительным полиморфизмом. Прогноз при постнатальной инфекции обычно благоприятный.
Врожденная ЦМВИ, классификация, клиника острой и хронической форм, осложнения Первичная инфекция у беременных представляет повышенную опасность для плода и новорожденного, хотя она возникает значительно реже, чем обострение хронической инфекции. Активация ЦМВИ у беременных происходит, как правило, во 2-м и 3-м триместрах, на что указывает нарастание специфических IgG-антител. Во время родов и после родов инфицируется еще от 5 до 30% новорожденных. Противовирусные антитела класса IgG к ЦМВ обнаруживаются у 81% новорожденных, но они не являются признаком их высокой инфицированности, так как основная масса выявленных антител является материнскими, на это указывает их быстрое снижение у детей в возрасте 1—5 мес. При трансплацентарном заражении тяжесть поражения плода зависит от сроков инфицирования и иммунного статуса матери. Так, раннее инфицирование матери сопровождается выкидышами, мертворождениями, нарушениями органогенеза (пороки сердца, косолапость, гипоспадия, паховые грыжи, атрофия зрительных нервов, хориоретинит, глухота, нарушения интеллекта). При более позднем внутриутробном инфицировании формируются тяжелые остро протекающие формы, с преимущественным поражением ЦНС (89,3%). Дети рождаются с низкой оценкой по шкале Апгар, с симптомами гипотрофии II—III степени. При объективном и параклиническом исследованиях часто выявляются лихорадка, гепатоспленомегалия, желтуха, пурпура, микроцефалия, кальцификаты мозга и хориоретинит. Нередко имеются проявления гидроцефалии, микрофтальмии, угнетение рефлексов, нистагм, косоглазие, асимметрия мимической мускулатуры, кратковременные судороги. Инфицирование при родах или в периоде новорожденности чаще всего приводит к латентному вирусоносительству. В то же время внедрение вируса при гемотрансфузиях манифестируется острым процессом (вирусный гепатит, мононуклеозо-подобный синдром). Вовлечение печени в патологический процесс сопровождается интенсивной, продолжительной (1—2 мес.) желтухой (56,3%), гепатомегалией (62,9%), спленомегалией (41,6%), тромбоцито-пенией. Желтуха появляется в первые дни жизни. При этом ги-пербилирубинемия может быть обусловлена непрямой фракцией, что в сочетании с нарастающей анемией (74,1%) служит основанием для ошибочной диагностики гемолитической болезни новорожденного. Выраженная тромбоцитопения сопровождается геморрагическими высыпаниями на коже (петехии, экхимозы), кровоизлияниями в слизистые, кровотечениями из пупочной ранки и носа. В тех случаях, когда при острой форме ЦМВИ, помимо указанных органов, поражаются дыхательная система (интерстици-альная пневмония, пернбронхит, бронхиолит), сердце (11,5%), почки (15,4%), желудочно-кишечный тракт (33,3%), клиническая картина напоминает сепсис. Больные острой врожденной ЦМВИ погибают в первые недели или месяцы жизни. При этом большое значение имеет присоединение вторичных бактериальных инфекций. Основанием для предположения о возможной врожденной ЦМВИ у новорожденного является возникновение в первый день жизни петехиальной сыпи в сочетании с увеличением селезенки. Если инфицирование плода происходит незадолго до родов, то клинических симптомов заболевания после рождения обычно не наблюдается. Субклинически ЦМВИ протекает у 76% детей, инфицированных в процессе родов или в первые дни жизни при грудном вскармливании. Вместе с тем при интранатальном инфицировании ч^рез 1—2 мес. после родов у детей могут появиться вялость, адинамия, сонливость, срыгивания, отсутствие прибавки в массе тела. В дальнейшем признаки отставания в психо-физическом развитии становятся более очевидными. Иногда у них выявляются катаракта, хориоретинит, атрофии зрительных нервов. Для резидуальной фазы врожденной ЦМВИ характерны клинические признаки в виде недоношенности, внутриутробной гипотрофии и пролонгированной конъюгационной желтухи в сочетании с перинатальным поражением ЦНС, врожденными пороками развития и стигмами дизэмбриогенеза при наличии в крови стабильно высокого уровня анти-ЦМВ IgG. Хроническая врожденная ЦМВИ наблюдается у детей, перенесших острую форму заболевания. При этом могут наблюдаться врожденные пороки развития и стигмы дизэмбриогенеза (46,7%), хронические гепатиты (46,2%), пневмосклероз и фиброз легких (40,6%), сердечно-сосудистой (27,9%) и мочевыводя-щей (25,4%) систем, вторичные иммунодефицитные состояния («часто болеющие»), гипотрофия. Таким образом, врожденная ЦМВИ в первые 2—3 недели жизни диагностируется на основании: отягощенного акушерского анамнеза у матери; клинической симптоматики (явный ЦМВИ-синдром, включающий внутриутробную гипотрофию, лихорадку, тромбоцитопеническую пурпуру, поражение печени с желтухой, гепатолиенальный синдром, поражение ЦНС, цитомегаловирусный сепсис с полиорганным поражением); выявления специфических маркеров (ДНК ЦМВ в ПЦР; анти-ЦМВИ IgM, анти-ЦМВИ IgG в титре, превышающем материнский уровень; ДНК ЦМВ в моче, цитомегалические клетки в моче и слюне). Скрытый ЦМВ-синдром включает нарушения, которые при рождении обычно недоступны клиничекой диагностике, но выявляются на более поздних стадиях развития ребенка: хориоретинит с атрофией зрительных нервов, глухота, задержка интеллектуального развития. Исходы врожденной ЦМВИ разнообразны: выздоровление, микроцефалия, прогрессирующая гидроцефалия, детский церебральный паралич, эписиндром, атаксия, различные проявления минимальной мозговой дисфункции, хроническая патология со стороны легких, сердца, печени, почек, анемия, патология тром-боцитарного звена гомеостаза, летальный исход.
Лабораторная диагностика Основой параклинической диагностики ЦМВИ является выделение ЦМВ и его антигенов, а также выявление специфических антител. Для выявления ЦМВ и его антигенов используются: традиционная изоляция вируса на клеточной культуре; ускоренный метод культивирования вируса в течение 6 ч с последующим применением моноклональных антител для индикации ранних антигенов; цепная полимеразная реакция (ПЦР), позволяющая обна ружить вирусную ДНК непосредственно в исследуемых образцах; 1)метод цитоскопии осадков слюны и мочи, а также световой и электронной микроскопии гистологических препаратов, позволяющий выявить характерные, трансформированные по гигантскому типу клетки с крупным ядром и узкой каймой цитоплазмы («совиный глаз»). Для выявления антител к ЦМВ применяются: РСК — дает представление о суммарных антителах, наи более распространена среди методов исследования специфического гуморального иммунитета при ЦМВИ; иммунофлюоресцентный анализ — позволяет определить анти-ЦМВ иммуноглобулинов класса М и G, а в обратной постановке выявляет ЦМВ-антиген; иммуноферментный анализ (ИФА) — наиболее чувствительный, позволяет определить анти-ЦМВ иммуноглобулинов класса М и G; твердофазный радиоиммунологический анализ — позволяет определить антиЦМВ иммуноглобулинов классов МhG; иммунный блотинг — позволяет очень точно оценить соотношения между антиЦМВ различных классов. Следует помнить, что выделение вируса не всегда свидетельствует об активной инфекции. Окончательным доказательством служит наличие цитомегалических клеток с характерными включениями, подтверждающими цитопатическое действие вируса в биоптате пораженного органа. Кроме того, диагноз свежеприобретенной инфекции определяется по наличию сероконверсии. О реактивации латентной ЦМВИ судят по 4-кратному нарастанию антител по сравнению с ранее выявленным уровнем. Рост титров IgM у ранее инфицированных лиц предполагает супер- или реинфекцию. В то же время обнаружение высоких титров суммарных антител вскоре после рождения ребенка свидетельствуют скорее о пассивном иммунитете, титры антител при ЦМВИ нестабильны, сильно колеблются и не всегда коррелируют с активностью процесса.
Дифференциальная диагностика с учетом ведущих синдромов
Д ифференциальную
диагностику следует проводить с
инфекционным моно-нуклеозом, токсоплазмозом,
вирусными гепатитами, эпидемическим
паротитом, сепсисом, острым лейкозом,
злокачественными опухолями,
туберкулезом, лимфогранулематозом,
гемолитической болезнью новорожденных.
Инфекционный мононуклеоз характеризуется
следующими синдромами: острого
тонзиллита, интоксикации, лихорадки,
полиаденита, гепатоспленоме-галии;
отсутствием поражения слюнных желез;
положительными результатами реакций
гетероагглютинации (Гоф-фа — Бауэра,
Пауля—Буннелля) и обнаружением
специфических антител в сыворотке
крови.
ифференциальную
диагностику следует проводить с
инфекционным моно-нуклеозом, токсоплазмозом,
вирусными гепатитами, эпидемическим
паротитом, сепсисом, острым лейкозом,
злокачественными опухолями,
туберкулезом, лимфогранулематозом,
гемолитической болезнью новорожденных.
Инфекционный мононуклеоз характеризуется
следующими синдромами: острого
тонзиллита, интоксикации, лихорадки,
полиаденита, гепатоспленоме-галии;
отсутствием поражения слюнных желез;
положительными результатами реакций
гетероагглютинации (Гоф-фа — Бауэра,
Пауля—Буннелля) и обнаружением
специфических антител в сыворотке
крови.
Токсоплазмоз (врожденные формы) развивается только при первичном инфицировании женщины во время беременности. Характерны невыраженная желтуха, гепатоспленомегалия, пренатальная гипотрофия, геморрагический синдром, внутричерепные кальцификаты, хориоре-тинит; отсутствие пороков развития и поражения слюнных желез.
Лечение Лечение ЦМВИ инфекции должно быть этиотропным, патогенетическим и симптоматическим. Объем лечебных мероприятий при ЦМВИ зависит от клинической формы и тяжести заболевания (табл. 48). Так, инаппарантная форма не требует активной терапии, тогда как локализованные и генерализованные формы, представляющие угрозу для жизни больного, необходимо интенсивно лечить. При развитии последних медикаментозные средства назначают с учетом преимущественного поражения какой-либо системы или органа (гепатит, энцефалит, энтероколит, пневмония и т. д.). Этиотропная терапия предусматривает назначение больным противовирусных средств (ганцикловир, фоскарнет), противоци-томегаловирусного иммуноглобулина (citotect), препаратов человеческого лейкоцитарного интерферона (а-интерферон, виферон, роферон А, интрон А), интерфероногенов (ридостин, неовир, цик-лоферон). Использование препаратов человеческого лейкоцитарного интерферона с заместительной целью показано при всех манифестных вариантах ЦМВИ независимо от формы тяжести и характера инфицирования. При локализованных легких и среднетяжелых формах заболевания могут быть назначены с заместительной целью препараты интерферона, а также интерфероногены. Развитие генерализованной формы заболевания служит показанием для использования противовирусных средств (ганцикловир, фоскарнет) в комбинации с противоцитомегаловирусным иммуноглобулином (citotect), препаратом человеческого лейкоцитарного интерферона. Иммунокорригирующую и иммунореабилитационную терапию при ЦМВИ следует осуществлять под контролем иммуно-граммы, поскольку диагностика типов иммунного ответа позволяет максимально оптимизировать иммунокоррекцию с использованием препаратов целенаправленного действия. Так, известно, что относительно избирательным действием на макрофаги обладают лейкомакс, нейпоген, ликопид, полиоксидоний, мети-лурацил, декарис, диуцифон, нуклеинат натрия и др.; на Т-лим-фоциты — тактивин, тималин, тимоген, тимостимулин, имму-нофан и др.; на В-лимфоциты — миелопид, ликопид, полиоксидоний. Помимо этиотропной и иммунотерапии применяется дезин-токсикационное лечение, осуществляемое по общим принципам, кардиотрофные средства, ингибиторы протеаз, кортикостероид-ные гормоны (по показаниям), витамины (см. табл. 48). Антибиотики назначают при тяжелых формах ЦМВИ и возникновении бактериальных осложнений. В тех случаях, когда у больного появляются признаки реактивации вируса (клинические и серологические), осуществляется противорецидивная терапия препаратами интерферона или индукторами интерферона. При отсутствии клинической симптоматики и стойких отрицательных результатах исследования на CMV Ag в крови и моче, анти-CMV IgM в крови и при положительном результате на анти-CMV IgG констатируют выздоровление. В дальнейшем дети подлежат диспансерному наблюдению и обследованию на активную ЦМВИ в сроки 1, 3, 6, 12 мес. после выписки из стационара.
Профилактика Прежде всего беременные женщины должны быть обследованы на цитомегалию. Все дети с желтухой также подвергаются обязательному подобному обследованию. Для предупреждения парентерального заражения целесообразно при гемотрансфузиях использовать кровь и ее компоненты только от серонегативных доноров или переливать отмытые эритроциты.
Реабилитация.
