
5 курс / Стоматология / 01_Повреждения_мягких_тканей_органов_полости_рта,_лица_и_шеи
.docРаздел 20 Травмы тканей и органов жевательно-речевого аппарата
К стоматологу часто обращаются больные с травмами лица и шеи, нуждающиеся в оказании первой врачебной помощи, специализированном лечении или завершении лечения (реабилитации) после выписки из специализированного стационара.
Травма (гр. trauma - повреждение) — повреждение организма, вызванное внешним воздействием (механическим, температурным, химическим, электрическим и пр.). Повреждения являются частным видом травмы, поэтому механическое повреждение можно именовать механической травмой. Термин же «травматическое повреждение» как тавтологичный применяться не должен.
В зависимости от обстоятельств, при которых пострадавший получил повреждения, принято различать следующие виды травмы: производственную, транспортную, спортивную, бытовую, боевую. Точная регистрация обстоятельств возникновения травмы необходима для разработки мероприятий по снижению травматизма, а также решения вопросов трудовой и судебно-медицинской экспертизы. Поэтому врач обязан записать в историю болезни каждого больного с травмой ответы на следующие вопросы: когда, где, при каких обстоятельствах он получил травму, в каком состоянии он находился в момент травмы.
По механизму возникновения повреждения подразделяют на:
— механические (неогнестрельные, огнестрельные) повреждения делят на открытые, сопровождающиеся нарушением целости покровов и образованием раны, и закрытые, при которых целость кожи или слизистой оболочки не нарушается. В мирное время по частоте преобладают механические неогнестрельные повреждения и раны, во время боевых действий -механические огнестрельные, термические и комбинированные;
— термические (включая электротравму). Температурные повреждения делят на отморожения и термические ожоги;
— химические;
— электрические;
— лучевые;
— комбинированные (при одновременном воздействии нескольких повреждающих факторов) (Химические, электрические и лучевые повреждения также называют ожогами. Примечание редакторов).
По органно-тканевому признаку выделяют изолированные механические неогнестрельные повреждения:
— мягких тканей органов полости рта, лица и шеи;
— зубов и их опорно-удерживающего аппарата;
— челюстей и других костей лицевого черепа.
Кроме того, выделяют сочетанные повреждения зубов, костей лицевого черепа, мягких тканей.
В детском возрасте среди повреждений тканей и органов жевательно-речевого аппарата первое место занимает бытовая травма. У детей в возрасте до 3-6 лет преобладают травмы мягких тканей лица и органов полости рта, а у более старших — повреждения зубов, челюстных костей и лицевого скелета, а также обширные повреждения мягких тканей лица.
Дети дошкольного возраста, несмотря на относительно большую частоту падений, получают, как правило, только ушибы, без серьезных повреждений мягких тканей и костей лица. Это обусловлено эластичностью кожи, обилию рыхлой жировой клетчатки и лимфатических сосудов, наличием обширного жирового тела щеки, а также меньшей массе тела.
Однако перечисленные анатомические особенности, а также своеобразие солевого, белкового и водного видов обмена, которые характеризуются интенсивностью и неустойчивостью, способствуют развитию обширных травматических отеков и гематом. Поэтому ушибы, ссадины, разрывы мягких тканей у детей всегда сопровождаются выраженными отеками и внутритканевыми кровоизлияниями. Посттравматические отеки нередко переходят в воспалительные инфильтраты, которые могут сохраняться длительное время в виде уплотнения тканей.
Частым видом повреждения мягких тканей полости рта у детей являются ранения губ, языка, мягкого и твердого нёба, слизистой оболочки щек. Эти раны являются следствием неосторожного обращения ребенка с острыми предметами.
Изложение материала в данном разделе будет построено по указанному выше органно-тканевому признаку.
Повреждения мягких тканей органов полости рта, лица и шеи
Рана (vulnus) - механическое повреждение тканей под влиянием воздействия, сопровождающееся нарушением целости покрова (кожи, слизистой оболочки) и характеризующееся тремя кардинальными симптомами — болью, кровотечением и зиянием.
Понятие о ранении шире: оно включает представление о самом факте нанесения раны, об анатомическом субстрате повреждения и о вызванных им нарушениях состояния организма в целом. Следовательно, рана является лишь местным компонентом ранения.
Классификация ран проводится по многим признакам:
— по обстоятельствам нанесения раны делят на хирургические (операционные), боевые и случайные. Огнестрельные раны подразделяют на пулевые, осколочные, минно-взрывные. Важно деление огнестрельных ран на сквозные, касательные и слепые, так как для последних характерно наличие инородного тела (пули, осколка) на дне раны;
— по механизму повреждения и особенностям ранящего орудия — на резаные, колотые, рубленые, рваные, ушибленные, размозженные, укушенные. Смешанный характер имеют раны колото-резаные (например, штыком-ножом), рвано-ушибленные и пр.;
— в зависимости от формы выделяют раны линейные, дырчатые, звездообразные, лоскутные и раны с потерей вещества. При утрате больших участков кости или при образовании больших отслоений лоскутов ее раны именуют скальпированными;
— по анатомическому субстрату ранения необходимо различать раны мягких тканей (покровов, мышц), раны с повреждением костей лицевого скелета, кровеносных сосудов, нервов, суставов. В зависимости от отношения к полостям головы и тела раны делят на проникающие и непроникающие, с повреждением и без повреждения внутренних органов. Раны могут быть одиночными или множественными. Если наряду с ранениями лица имеется повреждение других анатомических областей, структур и органов (шея, грудь, живот, таз, позвоночник, органы зрения, ЛОР-органы, головной мозг), то такие ранения относятся к числу сочетанных.
Все раны, кроме хирургических при «чистых» операциях, являются бактериально загрязненными или инфицированными. Источником инфицирования служат ранящие орудия (пули, осколки, обрывки одежды, кожные покровы, частицы почвы), вторичные ранящие снаряды (зубы и их осколки).
Заживление раны. Процесс заживления раны характеризуется стадийностью. В первой фазе (фазе гидратации) наблюдается выход плазмы и форменных элементов крови (преимущественно нейтрофильных лейкоцитов) из сосудистого русла, что сопровождается отеком тканей и появлением в ране экссудата.
В следующей фазе (фазе дегидратации) уменьшается выход плазмы из сосудистого русла, но усиливается миграция в рану микро- и макрофагов, участвующих в элиминации микробов, кровяного сгустка и некротизированных тканей. Параллельно происходит миграция фибробластов и врастание капилляров, сопровождающееся появлением грануляционной ткани. Одновременно с появлением грануляционной ткани по краям раны начинается процесс эпителизации.
По мере созревания грануляционной ткани формируется рубец, соединяющий края раны. Если в ранние сроки после травмы было обеспечено соприкосновение краев раны, рубец имеет минимальную толщину и малозаметен, а эпителизация раны завершается в течение 4—5 суток. Такой вариант раневого процесса называется заживлением раны первичным натяжением. Если рана зияет — образуется рубец, размеры которого определяются площадью поверхности раны. Эпителизация поверхности такого рубца затягивается на несколько недель. Подобный вариант раневого процесса называется заживлением раны вторичным натяжением. Образующиеся при этом рубцы могут приводить к появлению деформации лица, вызывать функциональные нарушения: ограничение открывания рта, смыкание век, губ.
Целью диагностики при ранениях лица является уточнение локализации раны, ее характера (сквозная, слепая, проникающая), выявление повреждения соседних анатомических структур головы (головного мозга, ЛОР-органов, органов зрения, слюнных желез) и других анатомических областей, обнаружение инородных тел, оценка общего состояния пострадавшего. Для этого, помимо сбора анамнеза, осмотра, пальпации, пуль-сометрии, измерения артериального давления, используют следующие методы диагностики: зондирование раны, ультразвуковую диагностику, рентгенографию (для уточнения локализации инородного тела делают минимум две рентгенограммы во взаимно перпендикулярных проекциях), компьютерную томографию.
Лечение ран предусматривает проведение их хирургической обработки в максимально ранние сроки, которая заключается в удалении инородных тел и нежизнеспособных тканей, сближении краев раны до соприкосновения и удержания их в таком положении в течение срока, необходимого для формирования рубца и завершения эпителизации. При наличии значительного дефекта тканей для сближения краев раны без натяжения во время ее хирургической обработки могут применяться приемы местной пластики, заключающиеся в перемещении в область раны тканей из смежных областей.
Этапы хирургической обработки раны (Информация об инструментах, используемых для данной манипуляции, изложена в разделе 3. Прим. редакторов):
— обработка антисептическими растворами кожного покрова и слизистой оболочки вокруг раны;
— обезболивание (местное или общее);
— удаление из раны инородных тел, свободно лежащих осколков кости;
— иссечение
нежизнеспособных мягких тканей,
«скусывание» выстоящих в рану концов
отломков до появления кровоточащей
костной ткани;
иссечение
нежизнеспособных мягких тканей,
«скусывание» выстоящих в рану концов
отломков до появления кровоточащей
костной ткани;
— окончательная остановка кровотечения (гемостаз);
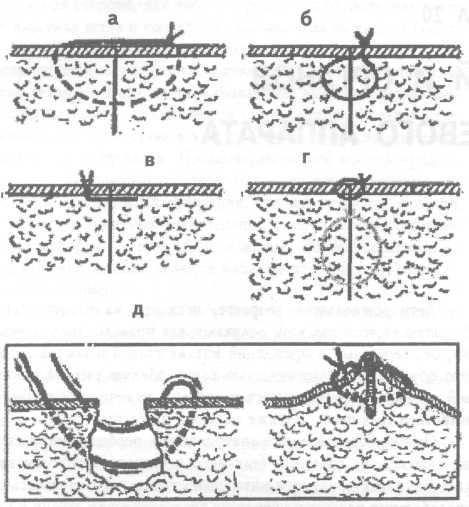
— сближение краев раны послойным наложением швов (рис. 20.1);
— введение противостолбнячной сыворотки, а при укушенных ранах, нанесенных бездомными животными - вакцинация антирабической сывороткой.
Рис. 20.1. Наложение швов: а - кожно-подкожный; б - подкожно-кожный; в - внутрикожный; г - двурядный шов (подкожно-погружной и кожный); д - матрацный
Особенностью
хирургической обработки ран лица
является экономное иссечение
измененных тканей из-за опасности
повреждения лицевого нерва, м имических
мышц. При хирургической обработке
раны с обширным дефектом тканей,
проникающей в полость рта, если нет
условий для возмещения дефекта местной
пластикой, сближают швами кожу со
слизистой оболочкой полости рта по
периметру раны, формируя оростому (рис.
20.2).
имических
мышц. При хирургической обработке
раны с обширным дефектом тканей,
проникающей в полость рта, если нет
условий для возмещения дефекта местной
пластикой, сближают швами кожу со
слизистой оболочкой полости рта по
периметру раны, формируя оростому (рис.
20.2).
Рис. 20.2. Оростома
Такой прием предупреждает формирование рубца, вызывающего деформацию лица, ограничение открывания рта, выворот век, способствует быстрому заживлению раны; воздает благоприятные условия для проведения отсроченной пластической операции по возмещению дефекта тканей лица, устранению оростомы.
Для профилактики развития инфекционно-воспалительного процесса в рану вводят дренажи в виде тонкой полоски из резины или полиэтиленовой пленки на 24—48 часов, назначают антибактериальную терапию. Активация репаративных процессов с целью ускорения заживления раны достигается проведением физиотерапии - воздействием электрическим полем УВЧ, СВЧ, излучением низкоэнергетического лазера, фонофорезом метилурацила и т.д.
В зависимости от времени, прошедшего после ранения, выделяют следующие виды хирургической обработки ран:
— ранняя первичная — в течение первых 24 часов;
— отсроченная первичная — через 24—48 часов после ранения;
— поздняя первичная — через 48—72 часа после ранения;
— с наложением первично отсроченных швов — на 4—5 сутки;
— с наложением раннего вторичного шва - после отторжения некротических тканей и появления грануляционной ткани;
— с наложением позднего вторичного шва - при наличии формирующегося рубца. В ходе этой операции проводят иссечение рубца.
Принципы лечения травм тканей и органов жевательно-речевого аппарата у детей такие же, что у взрослых. При лечении детей большое внимание следует уделить рациональному и сбалансированному питанию в пределах возрастной диеты.
В период лечения повреждений мягких тканей, органов полости рта и переломов в детском возрасте необходимо применение физиотерапевтических методов.
Заживление ран мягких тканей лица и органов полости рта в детском возрасте протекает в значительно более благоприятных условиях, чем у взрослых. Это обусловлено хорошо развитой сетью кровеносных и лимфатических сосудов и высоким уровнем регенераторно-репаративного потенциала организма ребенка.
При наличии обширных повреждений мягких тканей лица необходимо проведение противовоспалительной терапии.
Дети с повреждениями мягких тканей лица и органов полости рта должны быть взяты на диспансерное наблюдение.
К повреждениям мягких тканей относятся также различные ожоги и отморожения (Подробная информация о различных ожогах и отморожения подробно изложена в многочисленных пособиях и руководствах. Прим. редакторов).
Ожоги лица и шеи характерны для детей в возрасте до 3 лет: дети нередко опрокидывают на себя различные сосуды с горячей водой. Отмечается типичная локализация ожогов: голова, лицо, шея, живот и верхние конечности. Причиной ожога лица и рук у детей младшего возраста являются ожог пламенем, а электрические ожоги губ и тканей полости рта возникают при сосании незащищенного конца электропровода. В возрасте 10—15 лет ожоги лица и рук возникают у мальчиков при игре со взрывчатыми предметами или веществами.
Тяжесть травмы определяется величиной площади ожога и глубиной поражения тканей. У детей до 1 года площадь кожного покрова лица составляет 9,5%, в 14 лет - 4,5%, у взрослых - 3,4%. У детей относительно тонкая, с плохо развитыми слоями кожа, поэтому температура, вызывающая у взрослых ожоги I и II степени, у детей вызывает ожог III степени. Чем младше ребенок, тем вероятнее у него возникновение глубокого ожога. В детском возрасте ожоги лица и шеи характеризуются не только тяжестью клинического течения ожоговой болезни, но и тяжестью повреждения важных органов — век, губ, носа, ушей. Тяжелые повреждения возникают в области ушных раковин и крыльев носа, так как в этих местах отсутствует подкожная клетчатка и глубокие ожоги сопровождаются, как правило, гибелью подлежащего хряща. Вывороты губ и контрактуры шеи приводят к нарушению речи, жевания. В дальнейшем они вызывают значительные нарушения роста лицевого скелета, формирование открытого прикуса и другие деформации.
При небольшом ожоге ребенок реагирует на боль плачем. Наоборот, при обширных ожогах общее состояние ребенка может быть тяжелым, но, несмотря на это, ребенок спокоен, бледен и апатичен; сознание полностью сохраняется. Цианоз, малый и частый пульс, похолодание конечностей и жажда являются симптомами тяжелого ожога, указывают на наличие шока. Состояние шока у детей развивается при значительно меньшей площади поражения, чем у взрослых.
Отморожения лица развиваются обычно при однократном более или менее длительном воздействии отрицательной температуры. Степень чувствительности к холоду у детей различна и зависит от возраста, наличия нарушения кровообращения и пониженного питания. Общее замерзание у детей практически не встречается. Местному отморожению у ребенка подвергаются обычно открытые части тела: нос, щеки, пальцы рук. При длительном воздействии низких температур (осенью, зимой) у некоторых детей встречается своеобразный вид хронического дерматита, называемый «ознобление». С наступлением тепла заболевание самостоятельно проходит. Этому поражению подвергаются главным образом щеки, нос, ушные раковины, тыльные поверхности пальцев рук. Сначала появляется красное или синюшно-багровое отечное припухание. В тепле на пораженных участках ощущается зуд, иногда чувство жжения и болезненность. В дальнейшем на коже образуются расчесы и эрозии, которые могут вторично инфицироваться и развиться экзема. У детей грудного возраста после длительного пребывания на воздухе в холодное время ознобление наблюдается на щеках в виде ограниченных уплотнений, иногда со слегка синюшной окраской.
