
- •Дефект межпредсердной перегородки
- •Дефект межжелудочковой перегородки
- •Открытый артериальный проток
- •2. Аортальные пороки сердца. Этиология, патогенез, клиническая картина, диагностика, классификация по степени тяжести, дифференциальный диагноз, лечение. (Коскова)
- •3. Митральные пороки сердца. Этиология, патогенез, клиническая картина, диагностика, классификация по степени тяжести, дифференциальный диагноз, лечение. Митральный стеноз
- •Митральная недостаточность
- •4. Кардиомиопатии. Определение, этиопатогенез. Классификация кардиомиопатий. (Жидков)
- •5. Клиническая картина при гипертрофической кардиомиопатии, причины развития. Инструментальная диагностика.
- •ЭхоКг основной признак
- •7. Клиническая картина при аритмогенной кардиомиопатии правого желудочка, причины развития. Инструментальная диагностика.
- •8. Перикардиты. Определение, этиология и патогенетические механизмы развития перикардитов. Классификация. Клиническая картина при сухом, выпотном и констриктивном перикардите.
- •Этиология заболеваний перикарда:
- •Патогенез обусловлен следующими механизмами:
- •Клиническая классификация перикардитов
- •Клиника сухого (фибринозного) перикардита.
- •Клиника экссудативного (выпотного) перикардита.
- •Клиническая картина констриктивного перикардита
- •9. Критерии диагностики, лечение, профилактика и прогноз перикардитов.
- •10. Диагностика и врачебная тактика при тампонаде сердца, констриктивном перикардите, экссудативном перикардите.
- •11. Симптоматические артериальные гипертензии (аг). Определение аг. Классификация симптоматических аг. Этиология и механизмы патогенеза.
- •I. Почечные артериальные гипертензии
- •II. Вазоренальная артериальная гипертензия
- •1. Атеросклероз почечных артерий.
- •2. Фибромускулярная дисплазия почечных артерий.
- •II. Эндокринные артериальные гипертензии
- •1. Акромегалия.
- •2. Болезнь и синдром Иценко–Кушинга.
- •3. Феохромоцитома.
- •4. Синдром Конна.
- •5. Диффузный или диффузно-узловой токсический зоб.
- •6. Гиперпаратиреоз.
- •III. Гемодинамические артериальные гипертензии
- •8. Артериальная гипертензия при сердечной недостаточности.
- •IV. Церебральные артериальные гипертензии
- •V. Артериальная гипертензия лекарственного генеза
- •VI. Климактерическая артериальная гипертензия
- •13. Вазоренальная артериальная гипертензия – диагностика и врачебная тактика. (Кудряшева Оля)
- •Вазоренальная артериальная гипертензия
- •1.Атеросклероз почечных артерий
- •2.Фибромускулярная дисплазия почечных артерий
- •Инструментальная диагностика: Скрининговые методы
- •Не скрининговые методы
- •Лечение вазоренальной аг:
- •Суть методов лечения:
- •14. Врачебная тактика при эндокринных артериальных гипертензиях.
- •1.Акромегалия
- •2.Болезнь и синдром Иценко–Кушинга
- •3.Феохромоцитома
- •5.Диффузный или диффузно-узловой токсический зоб
- •6.Гиперпаратиреоз
- •15. Тахисистолические желудочковые нарушения ритма. Определение, классификация, этиопатогенетические механизмы развития. Клиническая картина, электрокардиографическая диагностика. Лечебная тактика.
- •1)Электрокардиография
- •1)Медикаментозное лечение:
- •1)Установка имплантируемого кардиовертера-дефибриллятора
- •16. Тахисистолические наджелудочковые нарушения ритма. Электрокардиографическая диагностика. Клиническая картина. Дифференциальная диагностика. Лечебная тактика.
- •17. Фибрилляции предсердий. Определение, клиническая картина, электрокардиографическая диагностика. Врачебная тактика при различных формах заболевания.
- •1. «Гипотеза множественных волн возбуждения».
- •2.«Фокусная», «изолированная», «идиопатическая» или первичная (так как нет заболевания миокарда) фп.
- •18. Трепетание предсердий. Определение, клиническая картина, электрокардиографическая диагностика. Врачебная тактика при различных формах заболевания.
- •20. Атрио–вентрикулярные блокады. Определение, этиология, классификация, критерии диагностики и врачебная тактика.
- •22. Хронические формы ишемической болезни сердца (ибс): стенокардия. Определение, клиническая картина зависимости от вида. Дифференциальная диагностика. Лечение.
- •1 Линии
- •2 Линии
- •24. Осложнения инфаркта миокарда. Диагностика. Тактика ведения.
- •25. Острая сердечная недостаточность. Определение, причины развития, диагностика и неотложная помощь.
- •26. Кардиогенный шок. Определение, причины развития. Клинические и гемодинамические критерии. Неотложная терапия.
- •27. Отек легких. Определение, причины развития. Клинические и гемодинамические критерии. Неотложная терапия.
- •1. Гидростатический ( связан с повышением давления в малом кругу)
- •4. Применение диуретиков — фуросемид (лазикс) в дозе 40–60 мг внутривенно
- •28. Миокардиты. Определение, распространенность, классификация, клинические проявления. Диагностика и лечение миокардитов.
- •29. Хроническая сердечная недостаточность. Определение, этиопатогенез. Классификация. Клиническая картина. Диагностика. Лечение.
- •Iб стадия:
- •IIб стадия:
- •30. Клиническая картина при гемолитических анемиях (наследственных и приобретенных). Критерии диагностики гемолитических анемий. Признаки гемолиза. (Коскова)
- •3.Дефекты структуры гемоглобина.
- •31. Дифференциальный диагноз при гемолитических анемиях. Лечение гемолитических анемий. Профилактика и прогноз.
- •32. Апластические анемии и парциальные аплазии. Определение, этиология и патогенез. Критерии диагностики, клиническая картина. Лечение. (Жидков)
- •33. Дифференциальный диагноз при анемиях.
- •34. Агранулоцитоз. Определение, этиология, патогенез, клиническая картина. Критерии диагностики. Врачебная тактика. Прогноз.
- •36. Критерии диагностики неходжскинских лимфом. Лечение. Прогноз. Диагностика
- •Лечение
- •37. Миеломная болезнь. Определение, распространенность, этиопатогенез, классификация, клиническая картина. Критерии диагностики. Лечение. Прогноз.
- •39. Хронический лимфолейкоз. Распространенность, клиническая картина, диагностика и лечение.
- •40. Эритроцитоз. Определение, причины первичных и вторичных эритроцитозов. Диагностика. Врачебная тактика.
- •I. Истинная полицитемия (эритремия, болезнь Вакеза)
- •II. Вторичные абсолютные эритроцитозы:
- •IV. Первичный (наследственный, семейный) эритроцитоз
- •41. Истинная полицитемия. Определение, этиопатогенез, клиническая картина, диагностика, лечение. Критерии диагностики эритремии. Дифференциальный диагноз. (Кудряшева Оля) определение
- •Этиопатогенез
- •Клиническая картина
- •Диагностика Обязательные исследования:
- •Лечение (в методе маловато, поэтому инфа из клин реков, но для Михайлова читайте его методичку)
- •Стратификация риска тромботических осложнений при истинной полицитемии
- •Методы терапевтического воздействия при ип:
- •Профилактика тромботических осложнений:
- •Физическое удаление избыточной массы циркулирующих эритроцитов:
- •Циторедуктивная терапия:
- •Критерии диагностики эритремии (по методе михайлова)
- •(Диагностические критерии истинной полицитемии (воз, 2017)
- •Дифференциальный диагноз
- •42. Нефротический синдром. Определение, этиология, патогенетические механизмы, клинические проявления. Критерии диагностики. Врачебная тактика. Прогноз.
- •45. Понятие о хронической болезни почек (хбп), классификации хбп, врачебная тактика в зависимости от стадии.
- •46. Основные заболевания пищевода. Клиническая картина. Диагностика.
- •48. Хронический панкреатит. Определение, этиология, патогенез, классификация, клиническая картина. Критерии диагностики (лабораторные и инструментальные). Лечение. Профилактика и прогноз.
- •49. Опухоли поджелудочной железы. Клиническая картина, диагностика, лечение.
- •51. Заболевания толстого и тонкого кишечника. Критерии диагностики хронических энтеритов и колитов.
- •54. Дифференциальный диагноз неспецифического язвенного колита и болезни Крона.
- •57. Хронический гепатит. Определение, этиология, патогенез, классификация. Клиническая картина. Критерии диагностики (лабораторные и инструментальные). Лечение. Профилактика и прогноз.
- •1. По этиологии и патогенезу:
- •2. По клинико-биохимическим и гистологическим критериям
- •1. Портальная гипертензия (отличие цирроза от гепатита):
- •2. Хроническая печеночная недостаточность:
- •58. Системная красная волчанка. Определение, этиология, патогенез, клиническая картина. Критерии диагностики (лабораторные и инструментальные). Лечение. Профилактика и прогноз. (Коскова)
- •59. Ревматоидный артрит. Определение, этиология, патогенез. Клиническая картина. Критерии диагностики (лабораторные и инструментальные). Лечение. Прогноз.
- •60. Подагра. Определение, патогенез, клиническая картина. Критерии диагностики. Лечение. Профилактика и прогноз. (Жидков)
- •61. Остеоартроз. Определение, патогенез, клиническая картина. Критерии диагностики.
- •62. Дифференциальный диагноз поражения суставов при подагре, остеоартрозе, ревматоидном артрите и острой ревматической лихорадке.
- •63. Системные васкулиты. Определение. Классификация. Общие признаки системных васкулитов. Методы обследования пациентов.
- •1.Клиническая картина
- •2.Лабораторные исследования, который включает ряд показателей:
- •3.Иммунологические исследования
- •5.Морфологическое исследование
- •64. Височный артериит (Болезнь Хортона). Этиология и патогенез. Основные клинические синдромы. Критерии диагноза. Принципы лечения.
- •Клиническая картина
- •Лечение
- •65. Неспецифический аорто-артериит (артериит Такаясу). Этиология и патогенез. Основные клинические синдромы. Критерии диагноза. Принципы лечения.
- •66. Эозинофильный гранулематоз с полиангиитом (гранулематоз Вегенера). Этиология и патогенез. Основные клинические синдромы. Критерии диагноза. Принципы лечения.
- •67. Узелковый полиартериит. Этиология и патогенез. Клиническая картина. Основные клинические синдромы. Лабораторные изменения. Клинические варианты. Дифференциальный диагноз. Лечение. Профилактика.
- •Прогноз вп
- •69. Хобл. Этиология, патогенез, классификация, клинические проявления, течение, осложнения и исходы. Лечение. Профилактика.
- •I. Этиология
- •II. Патогенез
- •1. Воспаление дыхательных путей:
- •3. Нарушения газообмена
- •4. Легочная гипертензия
- •5. Системные эффекты
- •III. Классификация
- •1. Спирометрическая (функциональная) классификация хобл
- •2. Классификация хобл по gold
- •IV. Клиника
- •Классификация тяжести обострений хобл
- •V. Диагностика
- •1. Анамнез
- •2. Физикальное обследование:
- •3. Спирометрия с бронхолитической пробой
- •4. Лабораторные методы
- •VI. Лечение
- •1. Терапия хобл стабильного течения
- •2. Обострение
- •II. Патогенез
- •III. Классификация
- •IV. Клиника
- •V. Диагностика
- •VI. Лечение
- •1. Лечение стабильной ба
- •2. Обострение
- •VII. Дифференциальный диагноз при бронхообструктивном синдроме
- •71. Плевральный выпот. Этиология, патогенез, классификация, клинические проявления. Характеристика экссудата и транссудата. Диагностика, дифференциальный диагноз. Лечение.
- •I. Классификация
- •72. Интерстициальные и диссеминированные заболевания легких. Дифференциальная диагностика.
- •III. Васкулиты
- •73. Дифференциальный диагноз при синдроме округлых образованиях в легочной ткани.
- •1. Сформулируйте предположительный диагноз. Обоснуйте ответ.
- •2. Назовите факторы риска заболевания у данной пациентки
- •3. Назовите методы лабораторной, инструментальной диагностики данного заболевания.
- •4. С какими заболеваниями необходимо проводить дифференциальный диагноз.
- •5. Дайте рекомендации по лечению.
- •1. Поставьте предварительный диагноз.
- •2. Составьте план обследования больного.
- •1. Укажите возможные причины изменения состояния у пациента.
- •2. Предложите дополнительные диагностические методы.
- •3. Предложите меры помощи в данном случае.
- •4. Что необходимо учитывать при назначении препаратов, влияющих на свертывающую систему крови у пациентов в предоперационном периоде?
- •5. Что бы Вы поменяли в назначенной терапии?
- •Поставьте предварительный диагноз.
- •Составьте план обследования больного.
- •Дифференциальный диагноз болевого синдрома.
- •От чего будет зависеть тактика ведения данного пациента?
- •Назначьте схему лечения.
- •1. Сформулируете диагноз.
- •2. Составьте план обследования.
- •3. План лечения.
- •4. Дифференциальный диагноз.
- •2 Какие исследования необходимо еще провести?
- •3 Дифференциальный диагноз.
- •4 Ваши назначения в соответствии с вероятным диагнозом.
- •5 Прогноз.
- •1. Сформулируете диагноз.
- •2. Составьте план обследования.
- •3. План лечения.
- •5. Прогноз.
- •3. С какими заболеваниями необходимо провести дифференциальный диагноз?
- •1. Оцените результаты полученных анализов.
- •2. Сформулировать предварительный диагноз.
- •3. Какие дополнительные исследования необходимы для его подтверждения?
- •4. План лечения.
- •1. Сформулируете предварительный диагноз. Какие синдромы можно выделить у больного?
- •2. Какие дополнительные методы исследования необходимо выполнить для подтверждения диагноза?
- •3. Дайте рекомендации по лечению.
4. Кардиомиопатии. Определение, этиопатогенез. Классификация кардиомиопатий. (Жидков)
Кардиомиопатиями называют заболевания миокарда, при которых нарушена структура или функция миокарда желудочков и эти нарушения не связаны с болезнью коронарных артерий или аномальными гемодинамическими нагрузками. Из определения вытекает, что в настоящее время кардиомиопатиями могут называться не только заболевания миокарда неизвестной этиологии, но и поражения миокарда на фоне других заболеваний, кроме ИБС, артериальной гипертензии и клапанных пороков сердца, клинически и гемодинамически напоминающие одну из пяти классических кардиомиопатий.
Этиология.
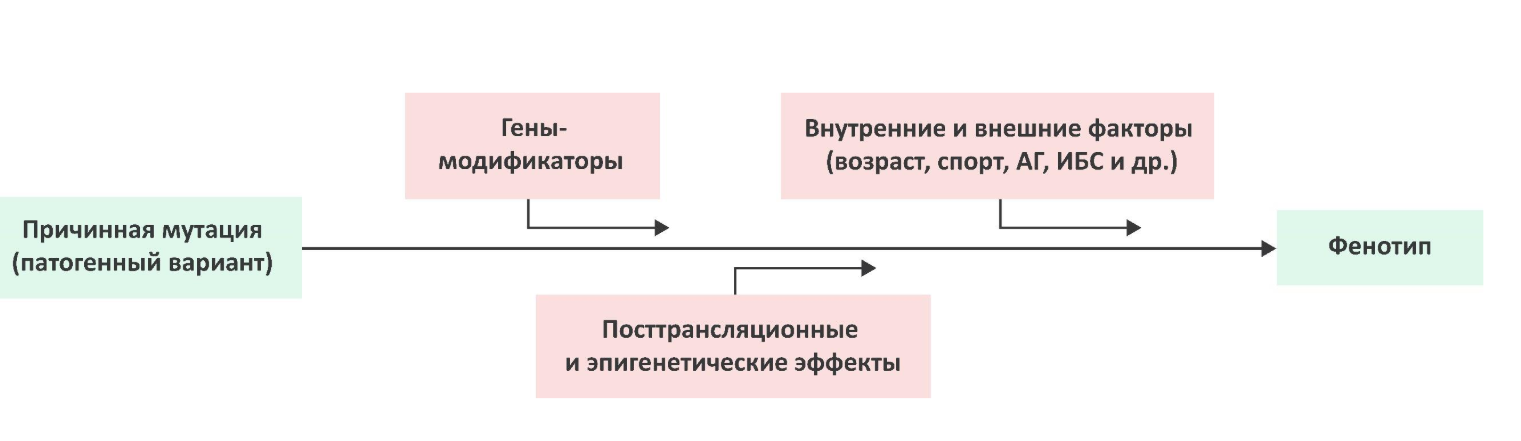
Развитие кардиомиопатий в большинстве случаев связано с генетическими аномалиями в сочетании с воздействием неблагоприятных экзо- и эндогенных факторов.
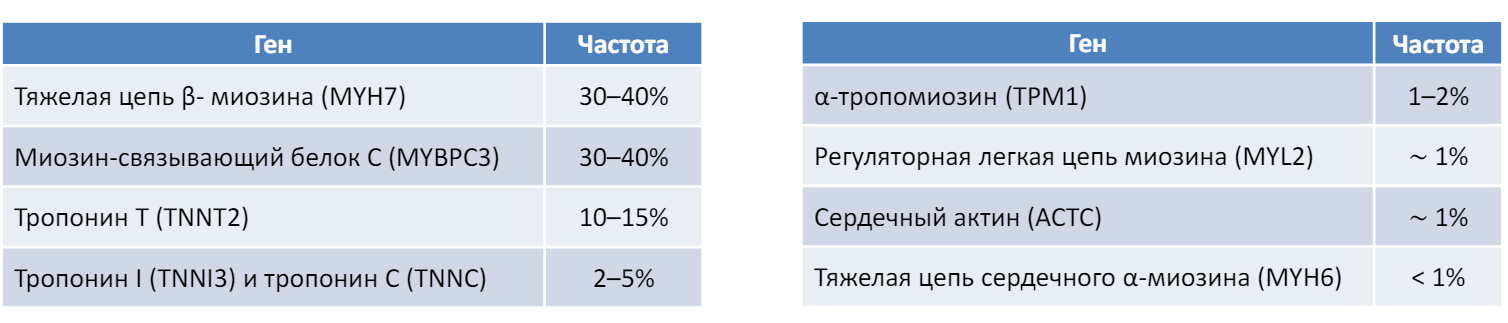
Этиология ГКМП Патогенные варианты в генах, кодирующих белки цитоскелета, ионных каналов, структуру Z-дисков и другие внутриклеточные структуры, определяют развитие ГКМП в 15–20%. Валидировано девять основных генов, кодирующих выработку сократительных белков кардиомиоцитов, которые составляют от 70 до 90% всех патогенных вариантов, ассоциированных с ГКМП, и имеют достаточную доказательную базу.
Патогенез.
Единого механизма развития кардиомиопатий нет. Как правило, при каждом конкретном варианте кардиомиопатии он до конца не ясен. В основе кардиомиопатий лежит генетически детерминированное нарушение функции кардиомиоцитов, приводящее к патологическим структурным изменениям.
Классификация кардиомиопатий.
Различают 5 групп кардиомиопатий:
1. Гипертрофическая кардиомиопатия (ГКМП);
2. Дилатационная кардиомиопатия (ДКМП);
3. Рестриктивная кардиомиопатия (РКМП);
4. Аритмогенная кардиомиопатия (АКМП);
5. Неклаcсифицированные кардиомиопатии (НКМП).
Каждая из кардиомиопатий в свою очередь делится на:
I.Семейную/генетическую, при которой рекомендуют выделять 2 варианта:
1. Генетический дефект не идентифицирован;
2. Генетический дефект идентифицирован – конкретные генетические подтипы
заболевания;
II. Несемейную/негенетическую, которая также может быть в 2-х вариантах:
1. Идиопатическая (причина нарушения структуры или функции сердечной мышцы неизвестна);
2. Причина известна – конкретные подтипы заболевания.
5. Клиническая картина при гипертрофической кардиомиопатии, причины развития. Инструментальная диагностика.
Гипертрофическая кардиомиопатия (ГКМП) — наследственно-обусловленное заболевание, характеризуемое асимметричной (чаще) или симметричной (реже) гипертрофией левого желудочка, в результате чего может возникать гемодинамическая обструкция его выходного отдела, которая проявляется обмороками, стенокардией и жизнеугрожающими нарушениями сердечного ритма.
Клиническая картина:
Заболевание длительное время может протекать бессимптомно и его случайно выявляют при обследовании по другому поводу. Наиболее часто больных беспокоят одышка [в рез-те увеличения диастолического давления наполнения ЛЖ и пассивного ретроградного увеличения давления в лёгочных венах àнарушение газообмена] при физ. нагрузке, боли за грудиной (различного, в т.ч. ангинозного генеза)[вследствие ухудшения диастолического расслабления и увеличения потребности миокарда в О2], сердцебиение [проявления наджелудочковой или желудочковой тахикардии, фибрилляции предсердий], головокружение, обмороки [возникают при физ. нагрузках в результате ухудшения мозгового кровообращения, вследствие усугубления обструкции выносящего тракта ЛЖ]
Варианты клинического течения
• Внезапная сердечная смерть.
• Развитие заболевания в виде одышки, боли в грудной клетке (типичная стенокардия, могут быть атипичные боли) и потери сознания (за счет гемодинамической обструкции выходного отдела ЛЖ), включая обморочные и предобморочные состояния, головокружения, которые могут возникать внезапно на фоне полного здоровья и после физического или эмоционального напряжения, в покое, при сохраненной систолической функции ЛЖ.
• Прогрессирование ХСН с ремоделированием ЛЖ и его систолической дисфункцией.
• Развитие фибрилляция предсердий (ФП) и тромбоэмболий.
Причины развития
ГКМП — наследственное заболевание, которое передается как аутосомно-доминантный признак. В настоящее время известно более 400 мутаций, отвечающих за развитие ГКМП. Однако наиболее часто мутации обнаруживают в тяжелой цепи В-миозина (40%), миозин-связывающем протеине С (25%) и тропонине I (10%)
Инструментальная диагностика:
· ЭКГ – перегрузка или ГЛЖ; отрицательные T в грудных отведениях; глубокие атипичные Q в II III avF; ФП, наджелудочковые нарушения ритма, БЛНПГ
· ЭХО-КГ (золотой стандарт) – Ассиметричная ГЛЖ (толщина МЖП > 15 мм при нормальной или увеличенной толщине задней стенки ЛЖ); обструкция выносящего отдела ЛЖ, диагностически значимый градиент > 30мм. рт. Ст. (иногда определяют градиент давления при физической нагрузке); переднесистолическое движение передней створки митрального клапана
· МРТ сердца показана всем больным перед оперативным вмешательством или для исключения других заболеваний, сопровождающихся ГЛЖ
· Коронарная ангиография – для диф. Диагностики с ИБС
6. Клиническая картина при дилатационной кардиомиопатии, причины развития. Инструментальная диагностика. Дилатационная кардиомиопатия - первичное поражение сердца, характеризующееся расширением его полостей и нарушением сократительной функции (систолической функции ЛЖ и ПЖ и диаст дисфункции).
К первичной (идиопатической) ДКМП не относят случаи дилатации полостей сердца вследствие ИБС, артериальной гипертензии, клапанных пороков сердца, заболеваний сердца и других специфических поражения миокарда.
Этиология Совокупность факторов:
● генетические нарушения (аутосомно-доминантный тип наследования.),
● экзогенные воздействия (прежде всего вирусов, реже - цитотоксических ЛС),
● аутоиммунные механизмы.
Патогенез
Воздействие этиологических факторов на сердце → повреждение кардиомиоцитов с уменьшением ко- личества функционирующих миофибрилл, что ведет к прогрессиро- ванию сердечной недостаточности, выражающейся в значительном снижении сократительной способности миокарда с быстрым разви- тием дилатации полостей сердца.
● Одна из форм этой патологии - мутация гена белка дистрофина (компонента цитоскелета кардиомиоцитов). Известны также мутации митохондриальной дезоксирибонуклеиновой кислоты (ДНК).
● Обнаружена связь между перенесённым инфекционным миокардитом и развитием дилатационной кардиомиопатии, вызванного рядом инфекционных агентов [энтеровирусами, вирусом гепатита C, вирусом иммунодефицита человека (ВИЧ) и др.]. После инфекции, обусловленной вирусом Коксаки, может развиться сердечная недостаточность (даже через несколько лет). ● Под воздействием экзогенных факторов белки сердечной ткани приобретают антигенные свойства, что стимулирует синтез АТ и провоцирует развитие дилатационной кардиомиопатии. Однако большую часть случаев развития синдрома дилатационной кардиомиопатии связывают с ИБС.
Клиника
Наиболее важная клиническая особенность ДКМП - быстрое и неуклонное прогрессирование заболевания и признаков декомпенсации, а также рефрактерность к традиционному лечению хронической сердечной недостаточности (ХСН). (клин реки)
Заболевание развивается постепенно, но при отсутствии лечения (а часто даже и на фоне лечения) неуклонно прогрессирует.
Манифестирует с левожелудочковой ХСН
Жалобы длительное время могут отсутствовать!
1) Систолическая ХСН (левожелудочковая или бивентрикулярная) с признаками застоя в малом и большом круге кровообращения.
2) Частое возникновение нарушений ритма и проводимости (желудочковые аритмии, фибрилляции предсердий, АВ-блокады, блокады ножек пучка Гиса).
3) Тромбоэмболические осложнения в виде ТЭЛА и эмболий в большом круге кровообращения. Развиваются у 20% больных, наиболее часто возникают на фоне фибрилляции предсердий.
4)При аускультации - При аускультации выявляют ослабление 1 тона на верхушке. В случае развития легочной гипертензии определяется акцент и расщепление 2 тона. На верхушке зачастую выслушивается протодиастолический ритм галопа, что связано с выраженной объемной перегрузкой желудочков.
Диагностика
Критерии из КР
Большие диагностические критерии:
1. Дилатация сердца.
2. Фракция выброса менее 45% и/или фракционное укорочение переднезаднего размера левого желудочка < 25%.
Малые диагностические критерии:
1. Необъяснимые суправентрикулярные (фибрилляция предсердий или другие устойчивые аритмии) или желудочковые аритмии в возрасте до 50 лет.
2. Расширение левого желудочка (конечный диастолический размер левого желудочка более 117% от рассчитанной нормы с учетом возраста и поверхности тела).
3. Необъяснимые нарушения проводимости: атриовентрикулярная блокада 2-3 степени, полная блокада левой ножки пучка Гиса, синоатриальная блокада.
4. Необъяснимая внезапная смерть или инсульт в возрасте до 50 лет.
По методе:
