
- •Дефект межпредсердной перегородки
- •Дефект межжелудочковой перегородки
- •Открытый артериальный проток
- •2. Аортальные пороки сердца. Этиология, патогенез, клиническая картина, диагностика, классификация по степени тяжести, дифференциальный диагноз, лечение. (Коскова)
- •3. Митральные пороки сердца. Этиология, патогенез, клиническая картина, диагностика, классификация по степени тяжести, дифференциальный диагноз, лечение. Митральный стеноз
- •Митральная недостаточность
- •4. Кардиомиопатии. Определение, этиопатогенез. Классификация кардиомиопатий. (Жидков)
- •5. Клиническая картина при гипертрофической кардиомиопатии, причины развития. Инструментальная диагностика.
- •ЭхоКг основной признак
- •7. Клиническая картина при аритмогенной кардиомиопатии правого желудочка, причины развития. Инструментальная диагностика.
- •8. Перикардиты. Определение, этиология и патогенетические механизмы развития перикардитов. Классификация. Клиническая картина при сухом, выпотном и констриктивном перикардите.
- •Этиология заболеваний перикарда:
- •Патогенез обусловлен следующими механизмами:
- •Клиническая классификация перикардитов
- •Клиника сухого (фибринозного) перикардита.
- •Клиника экссудативного (выпотного) перикардита.
- •Клиническая картина констриктивного перикардита
- •9. Критерии диагностики, лечение, профилактика и прогноз перикардитов.
- •10. Диагностика и врачебная тактика при тампонаде сердца, констриктивном перикардите, экссудативном перикардите.
- •11. Симптоматические артериальные гипертензии (аг). Определение аг. Классификация симптоматических аг. Этиология и механизмы патогенеза.
- •I. Почечные артериальные гипертензии
- •II. Вазоренальная артериальная гипертензия
- •1. Атеросклероз почечных артерий.
- •2. Фибромускулярная дисплазия почечных артерий.
- •II. Эндокринные артериальные гипертензии
- •1. Акромегалия.
- •2. Болезнь и синдром Иценко–Кушинга.
- •3. Феохромоцитома.
- •4. Синдром Конна.
- •5. Диффузный или диффузно-узловой токсический зоб.
- •6. Гиперпаратиреоз.
- •III. Гемодинамические артериальные гипертензии
- •8. Артериальная гипертензия при сердечной недостаточности.
- •IV. Церебральные артериальные гипертензии
- •V. Артериальная гипертензия лекарственного генеза
- •VI. Климактерическая артериальная гипертензия
- •13. Вазоренальная артериальная гипертензия – диагностика и врачебная тактика. (Кудряшева Оля)
- •Вазоренальная артериальная гипертензия
- •1.Атеросклероз почечных артерий
- •2.Фибромускулярная дисплазия почечных артерий
- •Инструментальная диагностика: Скрининговые методы
- •Не скрининговые методы
- •Лечение вазоренальной аг:
- •Суть методов лечения:
- •14. Врачебная тактика при эндокринных артериальных гипертензиях.
- •1.Акромегалия
- •2.Болезнь и синдром Иценко–Кушинга
- •3.Феохромоцитома
- •5.Диффузный или диффузно-узловой токсический зоб
- •6.Гиперпаратиреоз
- •15. Тахисистолические желудочковые нарушения ритма. Определение, классификация, этиопатогенетические механизмы развития. Клиническая картина, электрокардиографическая диагностика. Лечебная тактика.
- •1)Электрокардиография
- •1)Медикаментозное лечение:
- •1)Установка имплантируемого кардиовертера-дефибриллятора
- •16. Тахисистолические наджелудочковые нарушения ритма. Электрокардиографическая диагностика. Клиническая картина. Дифференциальная диагностика. Лечебная тактика.
- •17. Фибрилляции предсердий. Определение, клиническая картина, электрокардиографическая диагностика. Врачебная тактика при различных формах заболевания.
- •1. «Гипотеза множественных волн возбуждения».
- •2.«Фокусная», «изолированная», «идиопатическая» или первичная (так как нет заболевания миокарда) фп.
- •18. Трепетание предсердий. Определение, клиническая картина, электрокардиографическая диагностика. Врачебная тактика при различных формах заболевания.
- •20. Атрио–вентрикулярные блокады. Определение, этиология, классификация, критерии диагностики и врачебная тактика.
- •22. Хронические формы ишемической болезни сердца (ибс): стенокардия. Определение, клиническая картина зависимости от вида. Дифференциальная диагностика. Лечение.
- •1 Линии
- •2 Линии
- •24. Осложнения инфаркта миокарда. Диагностика. Тактика ведения.
- •25. Острая сердечная недостаточность. Определение, причины развития, диагностика и неотложная помощь.
- •26. Кардиогенный шок. Определение, причины развития. Клинические и гемодинамические критерии. Неотложная терапия.
- •27. Отек легких. Определение, причины развития. Клинические и гемодинамические критерии. Неотложная терапия.
- •1. Гидростатический ( связан с повышением давления в малом кругу)
- •4. Применение диуретиков — фуросемид (лазикс) в дозе 40–60 мг внутривенно
- •28. Миокардиты. Определение, распространенность, классификация, клинические проявления. Диагностика и лечение миокардитов.
- •29. Хроническая сердечная недостаточность. Определение, этиопатогенез. Классификация. Клиническая картина. Диагностика. Лечение.
- •Iб стадия:
- •IIб стадия:
- •30. Клиническая картина при гемолитических анемиях (наследственных и приобретенных). Критерии диагностики гемолитических анемий. Признаки гемолиза. (Коскова)
- •3.Дефекты структуры гемоглобина.
- •31. Дифференциальный диагноз при гемолитических анемиях. Лечение гемолитических анемий. Профилактика и прогноз.
- •32. Апластические анемии и парциальные аплазии. Определение, этиология и патогенез. Критерии диагностики, клиническая картина. Лечение. (Жидков)
- •33. Дифференциальный диагноз при анемиях.
- •34. Агранулоцитоз. Определение, этиология, патогенез, клиническая картина. Критерии диагностики. Врачебная тактика. Прогноз.
- •36. Критерии диагностики неходжскинских лимфом. Лечение. Прогноз. Диагностика
- •Лечение
- •37. Миеломная болезнь. Определение, распространенность, этиопатогенез, классификация, клиническая картина. Критерии диагностики. Лечение. Прогноз.
- •39. Хронический лимфолейкоз. Распространенность, клиническая картина, диагностика и лечение.
- •40. Эритроцитоз. Определение, причины первичных и вторичных эритроцитозов. Диагностика. Врачебная тактика.
- •I. Истинная полицитемия (эритремия, болезнь Вакеза)
- •II. Вторичные абсолютные эритроцитозы:
- •IV. Первичный (наследственный, семейный) эритроцитоз
- •41. Истинная полицитемия. Определение, этиопатогенез, клиническая картина, диагностика, лечение. Критерии диагностики эритремии. Дифференциальный диагноз. (Кудряшева Оля) определение
- •Этиопатогенез
- •Клиническая картина
- •Диагностика Обязательные исследования:
- •Лечение (в методе маловато, поэтому инфа из клин реков, но для Михайлова читайте его методичку)
- •Стратификация риска тромботических осложнений при истинной полицитемии
- •Методы терапевтического воздействия при ип:
- •Профилактика тромботических осложнений:
- •Физическое удаление избыточной массы циркулирующих эритроцитов:
- •Циторедуктивная терапия:
- •Критерии диагностики эритремии (по методе михайлова)
- •(Диагностические критерии истинной полицитемии (воз, 2017)
- •Дифференциальный диагноз
- •42. Нефротический синдром. Определение, этиология, патогенетические механизмы, клинические проявления. Критерии диагностики. Врачебная тактика. Прогноз.
- •45. Понятие о хронической болезни почек (хбп), классификации хбп, врачебная тактика в зависимости от стадии.
- •46. Основные заболевания пищевода. Клиническая картина. Диагностика.
- •48. Хронический панкреатит. Определение, этиология, патогенез, классификация, клиническая картина. Критерии диагностики (лабораторные и инструментальные). Лечение. Профилактика и прогноз.
- •49. Опухоли поджелудочной железы. Клиническая картина, диагностика, лечение.
- •51. Заболевания толстого и тонкого кишечника. Критерии диагностики хронических энтеритов и колитов.
- •54. Дифференциальный диагноз неспецифического язвенного колита и болезни Крона.
- •57. Хронический гепатит. Определение, этиология, патогенез, классификация. Клиническая картина. Критерии диагностики (лабораторные и инструментальные). Лечение. Профилактика и прогноз.
- •1. По этиологии и патогенезу:
- •2. По клинико-биохимическим и гистологическим критериям
- •1. Портальная гипертензия (отличие цирроза от гепатита):
- •2. Хроническая печеночная недостаточность:
- •58. Системная красная волчанка. Определение, этиология, патогенез, клиническая картина. Критерии диагностики (лабораторные и инструментальные). Лечение. Профилактика и прогноз. (Коскова)
- •59. Ревматоидный артрит. Определение, этиология, патогенез. Клиническая картина. Критерии диагностики (лабораторные и инструментальные). Лечение. Прогноз.
- •60. Подагра. Определение, патогенез, клиническая картина. Критерии диагностики. Лечение. Профилактика и прогноз. (Жидков)
- •61. Остеоартроз. Определение, патогенез, клиническая картина. Критерии диагностики.
- •62. Дифференциальный диагноз поражения суставов при подагре, остеоартрозе, ревматоидном артрите и острой ревматической лихорадке.
- •63. Системные васкулиты. Определение. Классификация. Общие признаки системных васкулитов. Методы обследования пациентов.
- •1.Клиническая картина
- •2.Лабораторные исследования, который включает ряд показателей:
- •3.Иммунологические исследования
- •5.Морфологическое исследование
- •64. Височный артериит (Болезнь Хортона). Этиология и патогенез. Основные клинические синдромы. Критерии диагноза. Принципы лечения.
- •Клиническая картина
- •Лечение
- •65. Неспецифический аорто-артериит (артериит Такаясу). Этиология и патогенез. Основные клинические синдромы. Критерии диагноза. Принципы лечения.
- •66. Эозинофильный гранулематоз с полиангиитом (гранулематоз Вегенера). Этиология и патогенез. Основные клинические синдромы. Критерии диагноза. Принципы лечения.
- •67. Узелковый полиартериит. Этиология и патогенез. Клиническая картина. Основные клинические синдромы. Лабораторные изменения. Клинические варианты. Дифференциальный диагноз. Лечение. Профилактика.
- •Прогноз вп
- •69. Хобл. Этиология, патогенез, классификация, клинические проявления, течение, осложнения и исходы. Лечение. Профилактика.
- •I. Этиология
- •II. Патогенез
- •1. Воспаление дыхательных путей:
- •3. Нарушения газообмена
- •4. Легочная гипертензия
- •5. Системные эффекты
- •III. Классификация
- •1. Спирометрическая (функциональная) классификация хобл
- •2. Классификация хобл по gold
- •IV. Клиника
- •Классификация тяжести обострений хобл
- •V. Диагностика
- •1. Анамнез
- •2. Физикальное обследование:
- •3. Спирометрия с бронхолитической пробой
- •4. Лабораторные методы
- •VI. Лечение
- •1. Терапия хобл стабильного течения
- •2. Обострение
- •II. Патогенез
- •III. Классификация
- •IV. Клиника
- •V. Диагностика
- •VI. Лечение
- •1. Лечение стабильной ба
- •2. Обострение
- •VII. Дифференциальный диагноз при бронхообструктивном синдроме
- •71. Плевральный выпот. Этиология, патогенез, классификация, клинические проявления. Характеристика экссудата и транссудата. Диагностика, дифференциальный диагноз. Лечение.
- •I. Классификация
- •72. Интерстициальные и диссеминированные заболевания легких. Дифференциальная диагностика.
- •III. Васкулиты
- •73. Дифференциальный диагноз при синдроме округлых образованиях в легочной ткани.
- •1. Сформулируйте предположительный диагноз. Обоснуйте ответ.
- •2. Назовите факторы риска заболевания у данной пациентки
- •3. Назовите методы лабораторной, инструментальной диагностики данного заболевания.
- •4. С какими заболеваниями необходимо проводить дифференциальный диагноз.
- •5. Дайте рекомендации по лечению.
- •1. Поставьте предварительный диагноз.
- •2. Составьте план обследования больного.
- •1. Укажите возможные причины изменения состояния у пациента.
- •2. Предложите дополнительные диагностические методы.
- •3. Предложите меры помощи в данном случае.
- •4. Что необходимо учитывать при назначении препаратов, влияющих на свертывающую систему крови у пациентов в предоперационном периоде?
- •5. Что бы Вы поменяли в назначенной терапии?
- •Поставьте предварительный диагноз.
- •Составьте план обследования больного.
- •Дифференциальный диагноз болевого синдрома.
- •От чего будет зависеть тактика ведения данного пациента?
- •Назначьте схему лечения.
- •1. Сформулируете диагноз.
- •2. Составьте план обследования.
- •3. План лечения.
- •4. Дифференциальный диагноз.
- •2 Какие исследования необходимо еще провести?
- •3 Дифференциальный диагноз.
- •4 Ваши назначения в соответствии с вероятным диагнозом.
- •5 Прогноз.
- •1. Сформулируете диагноз.
- •2. Составьте план обследования.
- •3. План лечения.
- •5. Прогноз.
- •3. С какими заболеваниями необходимо провести дифференциальный диагноз?
- •1. Оцените результаты полученных анализов.
- •2. Сформулировать предварительный диагноз.
- •3. Какие дополнительные исследования необходимы для его подтверждения?
- •4. План лечения.
- •1. Сформулируете предварительный диагноз. Какие синдромы можно выделить у больного?
- •2. Какие дополнительные методы исследования необходимо выполнить для подтверждения диагноза?
- •3. Дайте рекомендации по лечению.
3. Митральные пороки сердца. Этиология, патогенез, клиническая картина, диагностика, классификация по степени тяжести, дифференциальный диагноз, лечение. Митральный стеноз
Этиология: в большинстве случаев ОРЛ (из них в 30–60% случаев наблюдается латентное течение).
· В остальных 3-10% случаев: атеросклероз кольца и створок митрального клапана, системные заболевания соединительной ткани (чаще при СКВ), амилоидоз, тромбы или миксомы в ЛП.
· Редко мб дисплазия митрального клапана или его деформация в виде «парашюта», наблюдаемая чаще у детей.
· Врожденный митральный стеноз в сочетании с дефектом межпредсердной перегородки (синдром Лютембаше) считают отдельной формой течения заболевания. При этом синдроме отмечается тяжелое течение с выраженными проявлениями сердечной декомпенсации, и пациенты без операции обычно не доживают до взрослого возраста.
Патофизиология митрального стеноза
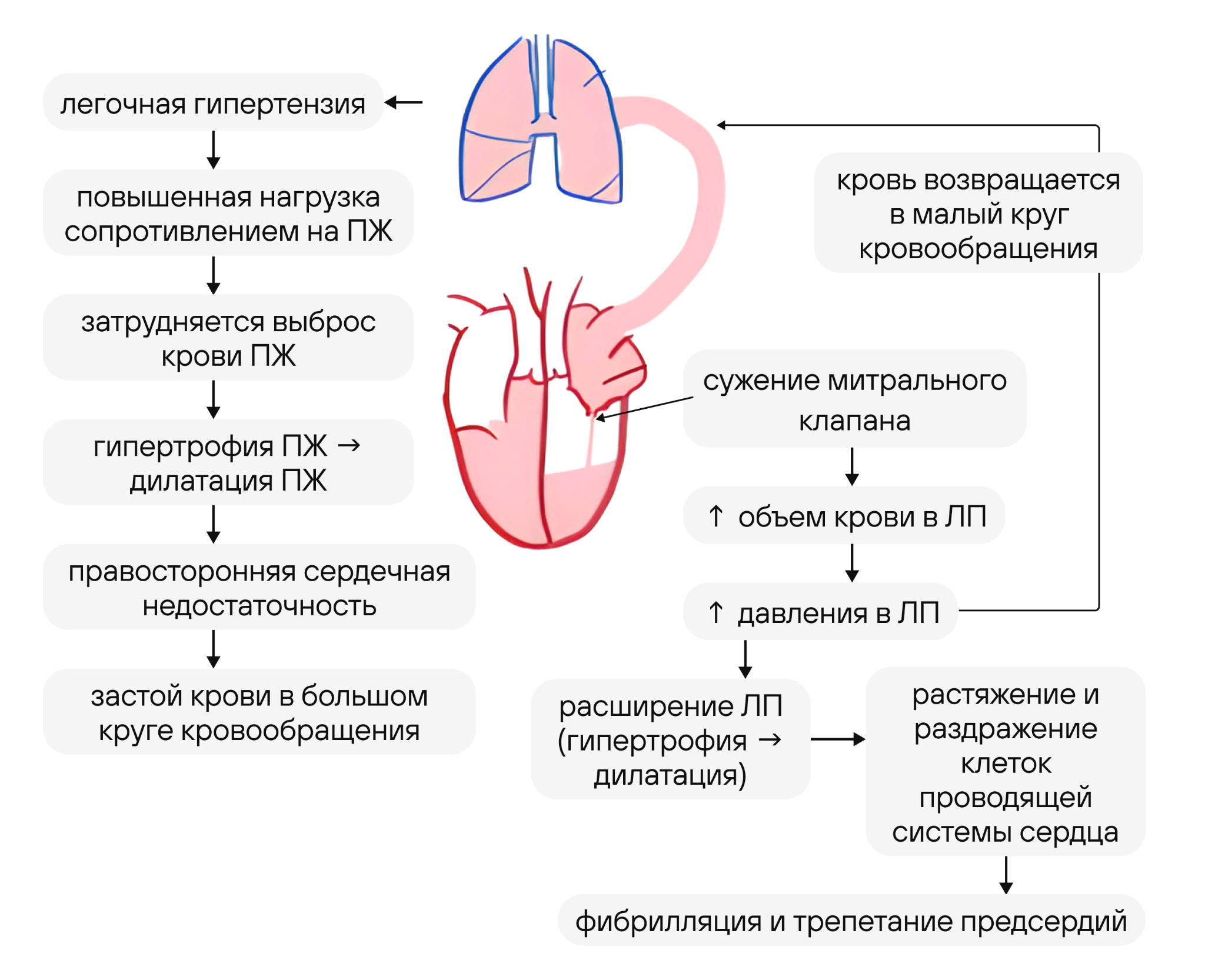
В норме площадь митрального клапана 4–6 см2. Нарушения гемодинамики (доклиническая стадия), определяется преимущественно на ЭхоКГ, наблюдается сужение левого АВ отверстия до 2,5–3 см2 (клиника будет при стенозе более 2,5 см2).
Если отверстие менее 2,0 см2, то будет увеличение давления в ЛП (в норме оно составляет 5 мм рт.ст.), что приводит к увеличению градиента давления между левым предсердием и желудочком, и в результате кровоток через суженное митральное отверстие практически не нарушается.
Затем удлиняется систола ЛП, кровь поступает дольше в ЛЖ. На этом этапе наблюдается дилатация левого предсердия и при объективном обследовании отмечается увеличение верхней границы сердца.
Повышение давления в ЛП ретроградно приводит к увеличению давления в ЛА (пассивно за счет в результате увеличения градиента давления в ЛП и рефлекса Китаева). При длительной легочной гипертензии отмечаются склеротические изменения сосудов с последующей облитерацией (они стойко поддерживают высокий уровень легочной гипертензии даже после устранения стеноза).
Повышение давления в ЛА приводит к гипертрофии ПЖ, что затрудняет отток крови из ПП. При объективном обследовании выявляется увеличение границы сердца вправо. Кроме того, при аускультации сердца обычно выслушивается акцент II тона на легочной артерии, как проявление легочной гипертензии. При выраженной гипертрофии правого желудочка может быть выявлен «сердечный горб», захватывающий нижнюю область грудины.
При развитии митрального стеноза менее 2,0–2,5 см2 при объективном обследовании наблюдается протодиастолический шум на верхушке, выслушиваемый сразу после II тона и/или после «щелчка» открытия митрального клапана, обычно выслушиваемый через 0,06–0,12 с после II тона. Этот феномен связан с резким движением створок митрального клапана в начале диастолы (протодиастола), причем чем короче интервал между II тоном и «щелчком» открытия клапана, тем выраженнее стеноз и выше градиент предсердно-желудочкового давления.
При выраженном стенозе и повышении давления в 2–3 раза от нормы может выслушиваться во 2 межреберье слева от грудины шум Грэма–Стила — диастолический шум за счет недостаточности клапанов легочной артерии.
При присоединении трикуспидальной недостаточности, в результате декомпенсации ПЖ, у мечевидного отростка или справа от него может выслушиваться систолический шум.
Увеличение левого предсердия приводит к сдавлению им левой подключичной артерии (симптом Попова), что проявляется при объективном обследовании как снижение амплитуды пульсовой волны на левой руке, или pulsus different, а в редких случаях к дисфагии или осиплости голоса (симптом Ортнера) в результате сдавления предсердием возвратного нерва.
При уменьшении поступления крови из левого предсердия в желудочек наблюдается «хлопающий» I тон на верхушке.
Степени тяжести
3 степени тяжести: I степень — площадь митрального отверстия более 1,5 см2; II степень — 1,0-1,5 см2; III степень — менее 1,0 см2.
Клиническая симптоматика
• Facies mitrales — синюшно-красный цвет щек развивается при уменьшении сердечного выброса и увеличении ОПСС. При высокой легочной гипертензией и низком сердечным выбросом усиление цианоза, а также пепельный цианоз (серые кожные покровы).
• Одышка инспираторного характера. При физической нагрузке, обычно интенсивной, этот симптом наблюдается, когда площадь митрального стеноза составляет 2,0–2,5 см2, а в покое — при стенозе менее 2,0 см2.
• Слабость, повышенная утомляемость наблюдаются вначале в результате неадекватного минутного объема сердца, а позже — из-за прогрессирующей легочной гипертензии.
Что видим при объективном обследовании:
• расширение границ сердца вверх и вправо;
• щелчок открытия митрального клапана;
• протодиастолический шум на верхушке;
• акцент II тона на легочной артерии;
• снижение амплитуды пульсовой волны на левой руке (pulsus different);
• «хлопающий» I тон на верхушке;
• пресистолический шум на верхушке.
В настоящее время одновременно все признаки митрального стеноза встречаются достаточно редко. Поэтому один из клинических критериев диагностики — это выявление протодиастолического шума на верхушке + 2 любых из представленных выше признаков.
Инструментальная диагностика
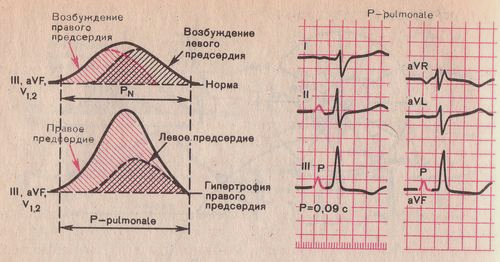
• ЭКГ — признаки «P-mitrale» (гипертрофия левого предсердия), правого желудочка, а при декомпенсации митрального стеноза — присоединяется гипертрофия правого предсердия.
• Рентгенография грудной клетки. На ранних стадиях на рентгенограмме грудной клетки изменения могут отсутствовать. Только при рентгеноконтрастном исследовании с барием могут быть выявлены отклонения пищевода по дуге радиусом 4–5 см на уровне левого предсердия. На поздних стадиях может быть выявлено увеличение 1 и 2 дуг левого контура сердца (1 дуга — левое предсердие, 2 — легочная артерия) и правого желудочка, а также признаки венозного застоя в легких.
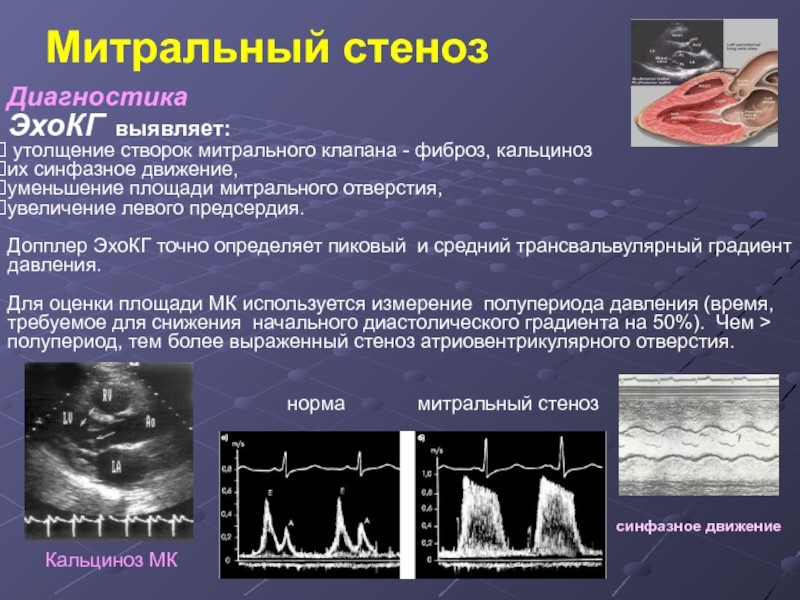
• ЭхоКГ является одним из наиболее точных неинвазивных методов диагностики митрального стеноза. При исследовании в В-режиме выявляются деформированные и/или кальцинированные створки митрального клапана, уменьшение их расхождения в диастолу, увеличение левого предсердия и правого желудочка, а при поперечном сканировании левого желудочка на уровне митрального клапана можно измерить площадь митрального отверстия. При регистрации эхокардиограммы в М-режиме выявляется однонаправленное движение створок митрального клапана, а в ряде случаев — отсутствие их существенного расхождения, то есть две створки выглядят как одна.
• Катетеризация сердца: показана в случае несоответствия клиники и ЭхоКГ, а также перед комиссуротомией для исключения ишемической болезни сердца (ИБС). Критическое сужение коронарных артерий выявляется у 25–30% больных с гемодинамически значимым митральным стенозом.
Осложнения митрального стеноза
· Сердечная астма
· Кровохарканье
· Тромбоэмболия сосудов МКК и БКК
· Нарушения сердечного ритма-ФП/ТП (80% случаев) и экстрасистолия, чаще наджелудочковая (20% случаев)
· Сдавление органов, прилегающих к левому предсердию или при аневризматическом его расширении
· Правожелудочковая недостаточность. Наблюдается при декомпенсации правого желудочка, проявляется увеличением печени, отеками нижних конечностей, асцитом.
· «Шаровидный» тромб левого предсердия, практически полностью закрывающий левое атриовентрикулярное отверстие, чаще в положении лежа. Это осложнение ранее описывалось как симптом «Ванька-встанька»: в положении стоя или сидя больной теряет сознание (закрывается АВ отверстие тромбом), а лежа — приходит в сознание.
Консервативное лечение больных с митральным стенозом
Показания: площадь митрального отверстия превышает 1,5 см2 и СН I–II ФК по NYHA.
Профилактика возвратных ревмокардитов, вторичных бактериальных противопоказаны нагрузки, стресс, ОРЗ.
Профилактика прогрессирования СН: нитраты, диуретики и иАПФ.
Профилактика наджелудочковых нарушений сердечного ритма: появились наджелудочковые экстрасистолы – даем небольшие дозы β-блокаторов, например метопролол 25–100 мг/сут, соталол 40– 80 мг/сут.
Показания к ЭКС для купирования ФП/ТП: продолжительность аритмии менее 6 мес; возраст моложе 45 лет; ЛП менее 5 см; митральное отверстие более 1,5 см2.
При неэффективности ЭКС показан дигоксин с верапамилом или дигоксин с метопрололом. Повторное проведение электрической кардиоверсии возможно через 6 мес при условии, что больной постоянно получает непрямые антикоагулянты.
Профилактика тромбоэмболий: варфарин.
Хирургическое лечение больных с митральным стенозом
• баллонная комиссуротомия;
• открытая комиссуротомия;
• протезирование митрального клапана.
Показание к оперативному лечению: тромбоэмболии сосудов большого круга кровообращения (абсолютное показание); гемодинамически выраженный (критический) митральный стеноз с площадью митрального отверстия менее 1,5 см2; увеличение давления в легочной артерии ≥60 мм рт.ст. (вентрикулография и/или ЭхоКГ).
Эффективность баллонной и открытой комиссуротомии, по результатам наблюдений разных авторов, сопоставимы между собой: средняя продолжительность хорошего результата после комиссуротомии составляет 10 лет, а после протезирования — 15 лет.
Показания к баллонной комиссуротомии: гибкие и подвижные створки; нет выраженного кальциноза створок, поражения подклапанных структур, митральной регургитации, тромбов в полостях сердца; невозможность выполнения открытой митральной комиссуротомии из-за сопутствующих заболеваний/тяжелого состояния.
Противопоказания к проведению баллонной комиссуротомии — недавний (менее 6 мес) эпизод тромбоэмболии.
