
- •Дефект межпредсердной перегородки
- •Дефект межжелудочковой перегородки
- •Открытый артериальный проток
- •Аномалия Эбштейна
- •2. Аортальные пороки сердца: этиология, патогенез, клиническая картина, диагностика, классификация по степени тяжести, дифференциальный диагноз, лечение.
- •Определение степени ас
- •3.Митральные пороки сердца: этиология, патогенез, клиническая картина, диагностика, классификация по степени тяжести, дифференциальный диагноз, лечение.
- •1. Консервативное лечение:
- •4.Кардиомиопатии – определение, этиопатогенез. Классификация кардиомиопатий.
- •5. Клиническая картина при гипертрофической кардиомиопатии, причины развития. Инструментальная диагностика.
- •6.Клиническая картина при дилятационной кардиомиопатии, причины развития. Инструментальная диагностика.
- •I. Дилатационная кардиомиопатия (6 вопрос)
- •II. Гипертрофическая кардиомиопатия (5 вопрос)
- •7.Клиническая картина при аритмогенной дисплазии правого желудочка, причины развития. Инструментальная диагностика.
- •27.Миокардиты – определение, распространенность. Классификация. Клинические проявления. Диагностика миокардитов. Лечение.
- •1) По течению (зависит от гистологии):
- •2)Варианты течения (от клиники):
- •3)По распространенности воспалительного процесса
- •8.Перикардиты – определение, этиология и патогенетические механизмы развития перикардитов. Классификация. Клиническая картина при сухом, выпотном и констриктивном.
- •9.Критерии диагностики, лечение, профилактика и прогноз перикардитов.
- •10.Диагностика и врачебная тактика при тампонаде сердца, констриктивном перикардите.
- •2. Экссудативный перикардит и тампонада сердца
- •3. Констриктивный перикардит
- •Классификация артериальных и симптоматических артериальных гипертензий
- •Обязательные исследования при выявлении артериальной гипертензии
- •Характеристика основных вторичных артериальных гипертензий почечные артериальные гипертензии
- •Вазоренальная артериальная гипертензия
- •Эндокринные артериальные гипертензии
- •1.Акромегалия
- •2.Болезнь и синдром Иценко–Кушинга
- •3.Феохромоцитома
- •5.Диффузный или диффузно-узловой токсический зоб
- •6.Гиперпаратиреоз
- •Гемодинамические артериальные гипертензии
- •1.Болезнь Такаясу:
- •2.Склеротическая (старческая) или изолированная:
- •3.Коарктация аорты:
- •Церебральные артериальные гипертензии
- •Таблички из клинических рекомендаций очень нужные, в вопросе их просят.
- •Лабораторные методы исследования
- •Биомаркеры некроза (в часах)
- •Дополнительные инструментальные методы обследования
- •1.Эхокардиография:
- •2.Медикаментозное лечение:
- •23.Осложнения инфаркта миокарда.
- •Классификация типов инфаркта миокарда
- •Клинические формы:
- •24.Острая сердечная недостаточность – определение, причины развития, диагностика и неотложная помощь.
- •25.Кардиогенный шок – определение, причины развития. Клинические и гемодинамические критерии. Неотложная терапия.
- •26.Отек легких – определение, причины развития. Клинические и гемодинамические критерии. Неотложная терапия.
- •Классификация острой сердечной недостаточности при инфаркте миокарда
- •1.Сердечная астма.
- •2.Альвеолярный отек легких.
- •Дифференциальная диагностика
- •2.Рефлекторная форма
- •А.Повышенный автоматизм:
- •Механизм re-entry
- •Определения
- •1)Электрокардиография
- •1)Медикаментозное лечение:
- •1)Установка имплантируемого кардиовертера-дефибриллятора
- •16.Клиническая картина, электрокардиографическая диагностика при наджелудочковых тахикардиях. Лечебная тактика.
- •17.Клиническая картина, электрокардиографическая диагностика при трепетании предсердий. Лечебная тактика.
- •18.Клиническая картина, электрокардиографическая диагностика при фибрилляции предсердий. Лечебная тактика
- •Классификация антиаритмических препаратов
- •Подходы к профилактике тромбоэмболических осложнений у больных с фибрилляцией предсердий (шкала cha2ds2-vaSc)
- •21.Синдром слабости синусового узла – критерии диагностики, врачебная тактика. Синдром Морганьи–Адамса–Стокса: причины, диагностика и лечение.
- •20.Атрио–вентрикулярные блокады – определение, этиология, классификация, критерии диагностики и врачебная тактика.
- •Синдром Фредерика
- •Синдром Морганьи–Адамса (Эдемса)–Стокса(мэс)
- •Обновленный единый код экс — номенклатура nbg-naspe/bpeg (2001) Табличка из руководства,но прочитайте инфу ниже!
- •Электрокардиостимуляция спасибо методе олесина за инфу!
- •I класс (абсолютные показания).
- •II класс (относительные показания).
- •III класс (кардиостимуляция не показана).
- •Кодирование имплантируемых систем электрического воздействия на ритм сердца (электрокардиостимуляторы, кардиовертеры)
- •28. Гемолитические анемии – понятие, этиопатогенез. Классификация. Клиническая картина при гемолитических анемиях (наследственных и приобретенных). Критерии диагностики гемолитических анемий.
- •Наследственные:
- •3.Дефекты структуры гемоглобина.
- •2 Типа кризов у больных с ска:
- •Приобретенные:
- •29. Дифференциальный диагноз при гемолитических анемиях. Лечение гемолитических анемий. Профилактика и прогноз.
- •30. Апластические анемии и парциальные аплазии – определение, этиология и патогенез. Критерии диагностики. Клиническая картина при апластических анемиях. Лечение больных с апластическими анемиями.
- •31. Дифференциальный диагноз при анемиях.
- •32. Агранулоцитоз-определение, этиология, патогенез. Особенности клинической картины. Критерии диагностики агранулоцитоза. Врачебная тактика при агранулоцитозе. Профилактика и прогноз.
- •34.Принципы терапии лимфогранулематоза и других лимфом.
- •35.Критерии диагностики лимфом. Лечение ходжкинской и неходжскинских лимфом. Профилактика и прогноз.
- •37. Хронический миелолейкоз, идиопатический миелофиброз, полицитемия.
- •1. Хронический миелолейкоз (хмл)
- •2. Идиопатический миелофиброз
- •3. Истинная полицитемия (болезнь Вакёза)
- •38. Хронический лимфолейкоз. Лимфопролиферативные заболевания.
- •39. См. 69 вопрос
- •40. Нефротический синдром – определение, этиология, патогенетические механизмы, клинические проявления.
- •41. Критерии диагностики. Врачебная тактика. Прогноз.
- •44. Понятие о хронической болезни почек (хбп), классификации хбп, врачебная тактика.
- •45. Основные заболевания пищевода.
- •Ахалазия кардии-
- •Дискинезии пищевода
- •Дивертикулы пищевода
- •Рак пищевода
- •Грыжи пищеводного отверстия диафрагмы (хиатальные грыжи)
- •1. Болевой абдоминальный синдром.
- •49.Заболевания толстого и тонкого кишечника Критерии диагностики хронических энтеритов и колитов
- •I. Этиопатогенез
- •II. Патоморфология
- •III. Классификация
- •IV. Клиническая картина
- •V. Диагностика
- •2) Жалобы
- •7) Инструментальная диагностика
- •VI. Лечение
- •2) Консервативное лечение
- •3) Хирургическое лечение
- •VII. Профилактика
- •VIII. Прогноз
- •I. Этиология и патогенез
- •II. Патоморфология
- •III. Классификация
- •IV. Клиника
- •V. Диагностика
- •2) Инструментальная диагностика:
- •VI. Лечение
- •2) Консервативная терапия
- •3) Хирургическое лечение
- •VII. Профилактика
- •VIII. Прогноз
- •Дифференциальная диагностика желтух.
- •I. Обмен билирубина
- •II. Этиология желтух
- •III. Классификация желтух
- •1) Гемолитические (надпеченочные) желтухи:
- •2) Паренхиматозные (печеночные) желтухи:
- •3) Конституциональные желтухи:
- •4) Механические (подпеченочные) желтухи:
- •IV. Надпеченочная (гемолитическая) желтуха
- •V. Печеночная (паренхиматозная) желтуха
- •VI. Внутрипеченочный холестаз
- •VII. Подпеченочная (механическая) желтуха
- •I. Функциональные расстройства билиарного тракта
- •III. Хронический холецистит
- •54.Хронический гепатит – определение, этиология, патогенез. Классификация. Клиническая картина. Критерии диагностики (лабораторные и инструментальные). Лечение. Профилактика и прогноз.
- •I. Этиология
- •II. Патогенез
- •1. Гепатиты
- •III. Классификация
- •1. По этиологии и патогенезу:
- •2. По клинико-биохимическим и гистологическим критериям
- •IV. Клиническая картина
- •1. Портальная гипертензия:
- •2. Хроническая печеночная недостаточность:
- •V. Диагностика
- •VI. Лечение
- •Понятие о системных заболеваниях соединительной ткани. Механизмы развития. Классификация. Основные клинические проявления. Принципы диагностики. Принципы лечения.
- •Системная красная волчанка – определение, этиология, патогенез. Клиническая картина. Критерии диагностики (лабораторные и инструментальные). Лечение. Профилактика и прогноз.
- •I. Этиология
- •1. Генетические факторы:
- •2. Факторы окружающей среды
- •II. Патогенез
- •III. Классификация
- •IV. Клиника
- •2. Поражение кожи
- •3. Поражение ногтей и волос
- •4. Поражение слизистых оболочек
- •5. Поражение опорно-двигательного аппарата
- •6. Поражение сердечно-сосудистой системы
- •8. Поражение органов пищеварения
- •10. Поражение нервной системы:
- •VI. Лечение
- •1. Немедикаментозное лечение:
- •2. Медикаментозное лечение
- •3. Экстракорпоральные методы лечения
- •4. Хирургическое лечение
- •VII. Профилактика и прогноз
- •I. Этиология
- •1. Генетические факторы:
- •2. Другие экзогенные и эндогенные факторы:
- •II. Патогенез
- •4. Внесуставные (системные) признаки:
- •5. Инструментальная характеристика
- •7. Функциональный класс (фк):
- •8. Осложнения:
- •IV. Клиника
- •V. Диагностика
- •VI. Лечение
- •1. Немедикаментозное лечение:
- •2. Медикаментозное лечение
- •3. Хирургическое лечение
- •VI. Прогноз и профилактика
- •Подагра – определение, этиопатогенез. Клиническая картина. Критерии диагностики. Лечение подагры. Профилактика и прогноз.
- •I. Этиология
- •II. Патогенез
- •III. Классификация
- •IV. Клиника
- •V. Диагностика
- •VI. Лечение
- •1. Немедикаментозное лечение:
- •2. Медикаментозное лечение
- •VII. Профилактика и прогноз
- •Остеоартроз – определение, этиопатогенез. Клиническая картина. Критерии диагностики.
- •I. Этиология
- •II. Патогенез
- •III. Классификация
- •IV. Клиническая картина
- •V. Диагностика
- •VI. Лечение
- •1. Немедикаментозное лечение
- •2. Медикаментозное лечение
- •3. Хирургическое лечение
- •VI. Прогноз
- •60.Дифференциальный диагноз поражения суставов при подагре, остеоартрозе и ревматоидном артрите
- •61.Системные васкулиты – определение. Классификация. Общие признаки системных васкулитов. Методы исследования.
- •I. Классификация:
- •II. Общие признаки
- •III. Диагностика
- •62.Узелковый полиартериит. Этиология и патогенез. Клиническая картина. Основные клинические синдромы. Лабораторные изменения. Клинические варианты. Дифференциальный диагноз. Лечение. Профилактика.
- •I. Этиопатогенез
- •II. Клиническая картина
- •III. Диагностика
- •IV. Лечение
- •V. Дифференциальный диагноз
- •63.Эритроцитоз – понятие, причины первичных и вторичных эритроцитозов. Диагностика. Врачебная тактика.
- •2. В соответствии с патогенетическими механизмами:
- •64.Эритремия – определение. Этиопатогенез. Клиника, диагностика, лечение.
- •I. Этиопатогенез
- •II. Клиника
- •III. Диагностика
- •IV. Лечение
- •65.Хобл: этиология, патогенез, классификация, клинические проявления, течение, осложнения и исходы. Лечение. Профилактика.
- •I. Этиология
- •II. Патогенез
- •1. Воспаление дыхательных путей:
- •2. Классификация хобл по gold
- •IV. Клиника
- •V. Диагностика
- •1. Анамнез
- •2. Физикальное обследование:
- •3. Спирометрия с бронхолитической пробой
- •4. Лабораторные методы
- •VI. Лечение
- •1. Терапия хобл стабильного течения
- •2. Обострение
- •II. Патогенез
- •III. Классификация
- •IV. Клиника
- •V. Диагностика
- •VI. Лечение
- •1. Лечение стабильной ба
- •2. Обострение
- •VII. Дифференциальный диагноз при бронхообструктивном синдроме
- •67. Пневмонии: классификация, этиология, патогенез, клинические проявления. Осложнения. Критерии диагностики. Принципы лечения.
- •I. Классификация
- •II. Этиология
- •III. Патогенез
- •IV. Клиника
- •V. Диагностика
- •1. Физикальное обследование:
- •2.Лабораторные данные:
- •VI. Лечение
- •1. Антибактериальная терапия
- •VII. Осложнения
- •68.Интерстициальные и диссеминированные заболевания легких.
- •Инструментальные исследования:
- •Патогенез: три процесса (интерстициальный отёк, интерстициальное воспаление (альвеолит) и интерстициальный фиброз). Выделяют острую и хроническую стадии заболевания:
- •Лабораторные исследования: в острую фазу лейкоцитоз до 20×109/л, повышение соэ, повышение содержания эозинофилов. Инструментальные исследования:
- •4. Пневмокониозы
- •II. Саркоидоз
- •III. Васкулиты
- •IV. Редкие заболевания
- •69.Дифференциальный диагноз при синдроме округлых образованиях в легочной ткани.
- •70.Плевральный выпот: этиология, патогенез, классификация, клинические проявления. Характеристика экссудата и транссудата. Диагностика, дифференциальный диагноз. Лечение.
- •I. Классификация
- •II. Клиника
- •III. Диагностика
- •IV. Лечение
- •71.Острое и хроническое легочное сердце: этиология, патогенез. Клинические проявления острого и хронического легочного сердца, диагностика, течение и лечение.
- •I. Острое легочное сердце
- •II. Хроническое легочное сердце
V. Диагностика
1. Анамнез
Индекс курящего человека (пачка-лет):
«Индекс курящего человека» = число выкуриваемых сигарет в день ×12 (месяцев).
Если превышает 160, то пациент имеет риск развития ХОБЛ, при значении 200 и более — злостный курильщик.
«Пачка-лет» = число выкуриваемых сигарет в день × лет курения, деленое на 20.
При значении более 10 — достоверный фактор риска, значении 25 и более — злостный курильщик.
2. Физикальное обследование:
- Деформация грудной клетки («бочкообразная»), малоподвижность при дыхании, втягивание нижних межреберных промежутков на вдохе и участие в акте дыхания вспомогательной мускулатуры.
- Перкуторно: коробочный звук, опущение нижних границ легких, уменьшение подвижности легочного края.
- Аускультативно: дыхание жесткое или ослабленное, сухие хрипы, усиливающиеся при форсированном дыхании.
- Снижение сатурации по данным пульсоксиметрии при развитии дыхательной недостаточности.
3. Спирометрия с бронхолитической пробой
ХОБЛ проявляется экспираторным ограничением воздушного потока вследствие повышения сопротивления дыхательных путей. Спирометрия проводится обязательно с бронхолитической пробой.
Бронходилатация: 400 мкг β2-агониста или 160 мкг антихолинергического препарата. ОФВ1 измеряют через 10–15 мин после действия короткодействующего β2-агониста или через 30–45 мин после действия короткодействующего антихолинергического препарата.
Критерий: ОФВ1/ФЖЕЛ < 0,7 (70%), которое сохраняется после пробы с бронхолитиком.
4. Лабораторные методы
- ОАК (нейтрофильный лейкоцитоз с палочкоядерным сдвигом и увеличение СОЭ, полицитемия или анемия)
- БХ (диспротеинемия, повышение СРБ, фибриногена)
- Общий анализ мокроты и цитологическое исследование
- Альфа-1-антитрипсин
- Микробиологическое исследование мокроты, бактериологическое исследование бронхиального содержимого, полученного при бронхоскопии: для подбора рациональной антибиотикотерапии
- Определение газового состава артериальной крови при средней и тяжелой степени
- Рентгенография органов грудной клетки
- Бронхоскопия: для исключения других заболеваний
VI. Лечение
1. Терапия хобл стабильного течения
А) Нефармакологические методы:
- Отказ от курения
- Физическая активность
- Вакцинация против гриппа и пневмококковой инфекции
Б) Медикаментозное лечение
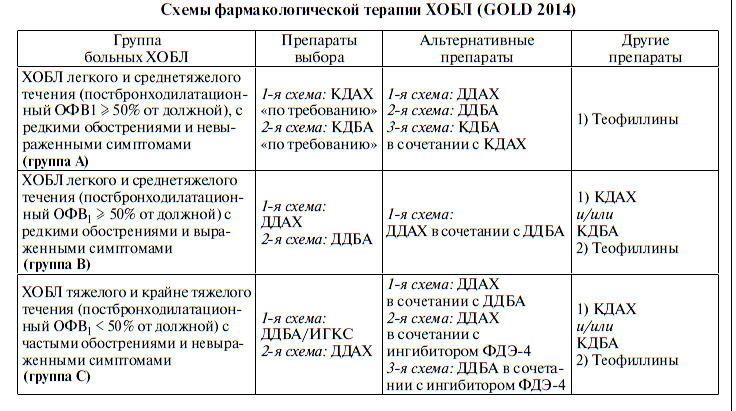

КДБА: фенотерол, сальбутмаол
ДДБА: формотерол, салметерол
КДАХ: ипратропия бромид
ДДАХ: тиотропия бромид
ИГКС: будесонид, флутиказон
ИФДЭ: рофлумиласт
СИМБИКОРТ: будесонид + формотерол
СЕРЕТИД: салметерол + флутиказон
В) Длительная кислородотерапия: при хронической дыхательной недостаточности (не менее 15 часов сутки)
Для проведения в домашних условиях используют автономные источники кислорода — концентраторы кислорода.
Г) Длительная домашняя вентиляция легких: при помощи носовых или лицевых масок
Д) Хирургическое лечение: операция уменьшения объема легкого и трансплантация легких.
2. Обострение
А) Ингаляционные бронходилататоры: быстро действующие β2-агонисты (сальбутамол, фенотерол), быстро действующие антихолинергические препараты (ипратропия бромид), комбинированная терапия β2-агонист/ипратропиум при тяжелом обострении.
Б) ГК: курс терапии пероральным преднизолоном в дозе 30–40 мг/сут в течение 5–14 дней или ингаляционные, небулизированные ГКС.
В) Антибактериальная терапия: амоксициллин, макролиды (азитромицин, кларитромицин), цефалоспорины (цефиксим).
При тяжелом обострении: либо амоксициллин/клавуланат, либо респираторные фторхинолоны (левофлоксацин или моксифлоксацин).
Г) Кислородотерапия: носовые канюли или маска.
Д) Неинвазивная вентиляция легких: при ДН.
- выраженная одышка в покое;
- ЧДД >24, участие в дыхании вспомогательной дыхательной мускулатуры
Е) Инвазивная респираторная поддержка: ИВЛ (медикаментозная и другая терапия не
приводит к улучшению состояния)
Абсолютные показания:
- остановка дыхания;
- выраженные нарушения сознания (сопор, кома)
- систолическое АД < 70 мм рт.ст., ЧСС < 50 или > 160
- утомление дыхательной мускулатуры
Относительные показания:
- частота дыхания > 35
- рН артериальной крови < 7,25
- РаО2 < 45 мм рт.ст.
Ж) Методы удаления бронхиального секрета
- мукоактивные препараты (N-ацетилцистеин)
- высокочастотная перкуссионная вентиляция легких (маленькие объемы воздуха подаются с высокой частотой через маску, интубационную трубку и трахеостому).
VII. Реабилитация, профилактика
Легочная реабилитация — комплексная программа мероприятий, включающая в себя:
- физические тренировки (ходьба, степ-тренажеры, упражнения на велоэргометре)
- дыхательная гимнастика
- образовательные и психосоциальные программы
- коррекция нутритивного статуса (достаточное содержание белка и витаминов в рационе)
66.Бронхиальная астма – определение, этиопатогенез, классификация. Клинические проявления. Критерии диагноза. Дифференциальный диагноз при бронхообструктивном синдроме. Лечение бронхиальной астмы.
Бронхиальная астма (БА) – гетерогенное заболевание, характеризующееся хроническим воспалением дыхательных путей, наличием респираторных симптомов, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей.
I. Этиология
Факторы риска
1. Эндогенные:
- Генетические (генетическая предрасположенность к атопии и бронхиальной гиперреактивности)
- Пол (в детском возрасте БА чаще развивается у мальчиков; в подростковом и взрослом – у женщин)
- Ожирение
2. Экзогенные:
А) Аллергены:
– внутри помещения: клещи домашней пыли, эпидермис домашних животных, аллергены тараканов, грибы
– вне помещения: пыльца, грибы
Б) Инфекционные агенты (преимущественно вирусные)
В) Профессиональные факторы
Г) Загрязнение воздуха:
- вне помещений: озон, диоксиды серы и азота, продукты сгорания дизельного топлива и др.
- внутри помещений: табачный дым (активное и пассивное курение).
Д) Диета (повышенное потребление продуктов высокой степени обработки, увеличенное поступление омега-6 полиненасыщенной жирной кислоты и сниженное – антиоксидантов (в виде фруктов и овощей) и омега-3 полиненасыщенной жирной кислоты (в составе жирных сортов рыбы)
