- •Кардиология
- •Симптоматические артериальные гипертензии. Клинические проявления. Критерии диагностики. Принципы лечения.
- •2. Трепетание и фибрилляция предсердий. Причины, диагностические (экг) критерии, формы, влияние на гемодинамику. Классификация фибрилляция предсердий.
- •3. Диагностические критерии (клинические и экг) желудочковой пароксизмальной тахикардии. Неотложная помощь.
- •4. Дифференциальный диагноз болевого синдрома при стабильной стенокардии с другими причинами болей в грудной клетке.
- •5. Принципы лечения экстрасистолии, основные группы антиаритмических препаратов, механизмы их действия.
- •6. Антиангинальные средства: классификация, механизмы действия, побочные эффекты.
- •7. Антитромботические средства: препараты, механизмы действия, показания, противопоказания, побочные эффекты.
- •8. Атеросклероз и гиперлипидемии. Классификация. Стандарты лечения и принципы первичной и вторичной профилактики.
- •9. Стабильное течение ибс. Основные формы согласно мкб-10. Принципы постановки диагноза. Препараты для улучшения прогноза.
- •10. Инфаркт миокарда с подъемом st. Критерии постановки диагноза. Неотложная помощь. Вопросы маршрутизации пациентов.
- •11. Острый коронарный синдром без подъема сегмента st. Основные клинические формы. Критерии постановки диагноза. Вопросы маршрутизации пациентов. Принципы лечения.
- •12. Инфаркт миокарда без подъема сегмента st. Критерии постановки диагноза. Неотложная и ранняя инвазивная стратегия. Вопросы маршрутизации пациентов. Оказание помощи на догоспитальном этапе.
- •13. Кардиомиопатии. Классификация. Вопросы дифференциальной диагностики. Принципы лечения.
- •14. Гипертоническая болезнь. Уровни ад. Стратификация риска. Целевые уровни ад в зависимости от клинической ситуации.
- •16. Резистентная артериальная гипертония. Вопросы диагностики. Тактика ведения. Вопросы коррекции сопутствующих факторов риска.
- •18. Острая сердечная недостаточность. Этиология. Критерии диагностики на догоспитальном этапе. Вопросы неотложной помощи.
- •19. Острая сердечная недостаточность при инфаркте миокарда. Классификация. Критерии диагностики. Неотложная помощь. Показания к инвазивным вмешательствам.
- •20. Классификация гипертонической болезни, представление о факторах риска, поражении органов-мишеней. Сердечно-сосудистые заболевания, связанные с аг. Критерии стратификации риска.
- •21. Диагностические критерии с-а блокады, причины, прогноз, тактика ведения.
- •22. Гипертонические кризы. Причины. Критерии диагностики. Осложнения. Тактика ведения. Профилактика.
- •Пероральные препараты:
- •Что в какой ситуации лучше:
- •В/в препараты:
- •23. Основные группы антигипертензивных препаратов, механизмы действия, показания и противопоказания к назначению, разовые и суточные дозы препаратов.
- •25. Кардиомиопатии. Классификация. Критерии постановки диагноза. Принципы лечения.
- •26. Реноваскулярная артериальная гипертония, клинико-инструментальная диагностика, врачебная тактика.
- •27. Симптоматические артериальные гипертонии эндокринного генеза. Диагностические критерии феохромоцитомы, врачебная тактика.
- •28. Хроническая сердечная недостаточность с низкой фракцией выброса левого желудочка. Критерии постановки диагноза. Объем инструментальной и лабораторной диагностики.
- •29. Нарушения проводимости: а-в блокады. Клинические проявления. Врачебная тактика.
- •30. Наджелудочковые нарушения ритма. Врачебная тактика. Стандарты диагностики и лечения.
- •31. Вопросы стратификации сердечно-сосудистого риска. Популяционный и индивидуализированный подход. Шкалы оценки.
- •32. Инфаркт миокарда с подъемом сегмента st на электрокардиограмме. Принципы диагностики, оказание помощи на догоспитальном и госпитальном этапах.
- •33. Желудочковые нарушения ритма. Причины, диагностические (экг) критерии, прогноз. Принципы лечения.
- •34. Фибрилляция предсердий. Диагностика. Восстановление синусового ритма.
- •35. Хроническая сердечная недостаточность с сохраненной и умеренно-сниженной фракцией выброса. Диагностические критерии. Вопросы лечения.
- •36. Кардиомиопатии. Классификация согласно мкб 10. Критерии постановки диагноза. Принципы лечения.
- •37. Острый коронарный синдром без подъема st. Критерии постановки диагноза. Принципы лечения.
- •Диагностика острого коронарного синдрома без подъема сегмента st (клиника, экг и лабораторная диагностика). Стратегия лечения.
- •39. Трепетание и фибрилляция предсердий. Причины, диагностические (экг) критерии, формы. Вопросы восстановления синусового ритма.
- •40. Диагностические критерии острой левожелудочковой (отек легких) и острой правожелудочковой недостаточности, прогноз, неотложная помощь.
- •41. Воспалительные заболевания миокарда и перикарда. Дифференциальная диагностика, стандарты ведения пациента.
- •42. Гипертоническая болезнь. Классификация, Дифференциальная диагностика. Основные группы антигипертензивных препаратов.
- •1) Иапф
- •4) Ак (блокаторы кальциевых каналов)
- •5) Диуретики
- •43. Фибрилляция предсердий. Формы. Выбор тактики ведения. Принципы удержания синусового ритма.
- •44. Гипертоническая болезнь. Факторы риска, поражение органов-мишеней, наличие сердечно-сосудистых заболеваний, обусловленных аг. Критерии стратификации риска.
- •45. Инфекционный эндокардит. Критерии постановки диагноза. Вопросы первичной и вторичной профилактики. Принципы лечения.
- •46. Острая сердечная недостаточность. Этиология. Дифференциальная диагностика. Неотложная помощь.
- •47. Фибрилляция предсердий. Факторы риска. Вопросы диагностики. Принципы лечения в зависимости от влияния на прогноз и качество жизни пациентов.
- •48. Гипертоническая болезнь у лиц пожилого и старческого возраста. Вопросы диагностики, маскированной и изолированной систолической аг. Принципы лечения.
- •50. Легочная гипертензия. Критерии постановки диагноза. Классификация. Показания к лаг-специфической терапии.
- •Пульмонология
- •Обострение бронхиальной астмы. Вопросы дифференциальной диагностики. Критерии жизнеугрожающего обострения астмы.
- •Лечение
- •2. Дифференциальный диагноз легочного инфильтративного синдрома. Вопросы врачебной тактики при дифференциальной диагностике (пневмония, рак, туберкулез, нетуберкулезный микобактериоз и др.).
- •4. Интерстициальные заболевания легких. Основные нозологии. Вопросы диагностики. Принципы лечения.
- •5. Хобл. Роль спирометрии в постановке диагноза. Шкалы клинической оценки течения хобл и риска обострений. Принципы лечения в зависимости от градации a, b, c, d.
- •6. Бронхиальная астма. Фенотипы заболевания. Стандарты диагностики и лечения.
- •7. Фенотипы бронхиальной астмы. Неконтролируемая и тяжелая бронхиальная астма. Вопросы дифференциальной диагностики и тактики ведения.
- •8. Внебольничные пневмонии тяжелого течения. Диагностические критерии, течение, критерии высокого риска летального исхода. Неотложная терапия.
- •9. Понятие контроля при бронхиальной астме. Терапевтические опции для достижения контроля над течением заболевания. Организация step up и step down терапии.
- •10. Дыхательная недостаточность. Классификация. Клинические проявления. Критерии диагностики. Неотложная помощь. Профилактика.
- •11. Определение. Фенотипы. Критерии постановки диагноза. Роль спирометрии. Понятие о вариабельности и обратимости бронхиальной обструкции.
- •12. Тэла. Причины. Критерии постановки диагноза. Неотложная помощь. Принципы лечения.
- •13. Обострение хобл. Клинические проявления. Критерии тяжелого обострения. Вопросы неотложной помощи. Тактика ведения. Профилактика.
- •14. Заболевания плевры. Вопросы дифференциальной диагностики. Тактика ведения.
- •2.Диссеменированный туберкулез
- •3.Саркоидоз лечение
- •4. Экзогенный аллергический альвеолит лечение
- •Вопросы диагностики легочной артериальной гипертонии, связанной с хроническими заболеваниями легких. Принципы лечения.
- •Бронхиальная астма. Фенотипы заболевания. Диагностические и лечебные алгоритмы.
- •18. Хобл. Этиология. Критерии постановки диагноза. Алгоритмы лечения.
- •19. Антибактериальная терапия внебольничной пневмонии. Выбор на амбулаторном этапе, при лечении в стационаре и отделении интенсивной терапии.
- •20. Пневмония тяжелого течения. Критерии постановки диагноза. Врачебная тактика.
- •21. Дыхательная недостаточность. Диагностические критерии. Врачебная тактика.
- •22. Саркоидоз. Клинические проявления. Диагностика. Врачебная тактика.
- •23. Внебольничная пневмония. Этиология. Клинические проявления. Принципы диагностики. Лечебная тактика.
- •24. Диагностика, дифференциальная диагностика и лечебная тактика при бронхиальной астме.
- •25. Вирусно-бактериальные пневмонии. Вопросы диагностики и врачебной тактики. Профилактика.
- •26. Дыхательная недостаточность. Клиническая, лабораторная и инструментальная диагностика. Принципы лечения.
- •27. Бронхолитики – β2-агонисты, м3-холинолитики, комбинированные препараты. Формы доставки, продолжительность действия, возможности использования в клинике внутренних болезней.
- •28. Хронический бронхит. Диагностические критерии. Вопросы дифференциальной диагностики. Принципы лечения.
- •29. Интерстициальные заболевания легких. Принципы диагностики. Основные нозологические формы. Критерии обычной интерстициальной пневмонии.
- •30. Диагностика, дифференциальная диагностика и лечебная тактика при хронической обструктивной болезни легких.
- •31. Экссудативный плеврит. Этиология. Диагностика. Принципы лечения.
- •32. Вопросы классификации пневмонии. Стандарты лечения в зависимости от тяжести течения и этиологии. Вопросы профилактики.
- •33. Хронические бронхит. Вопросы диагностики. Врачебная тактика.
- •34. Идиопатический легочный фиброз. Критерии постановки диагноза. Дифференциальная диагностика кт-паттерна обычной интерстициальной пневмонии. Возможности улучшения прогноза течения болезни.
- •Гастроэнтерология
- •1. Кислотозависимые заболевания. Стандарты диагностики.
- •2. Хронический холецистит: классификация, этиология, патогенез, диагностика. Лечение.
- •3. Воспалительные заболевания кишечника. Этиология, механизмы развития, клинические проявления. Диагностика. Дифференциальный диагноз с другими поражениями кишечника.
- •4. Цирроз печени. Этиология. Критерии постановки диагноза. Осложнения. Тактика ведения.
- •5. Синдром дисфагии. Дифференциальная диагностика заболеваний, сопровождающихся дисфагией и одинофагией. Эзофагиты. Тактика ведения и лечения больных с эзофагитами.
- •6. Аутоиммунный гепатит. Патогенез. Клиническая картина. Диагностические критерии. Классификация. Тактика ведения.
- •7. Дифференциальный диагноз и врачебная тактика при заболеваниях желчевыводящих путей и поджелудочной железы.
- •8. Хронический панкреатит. Классификации. Основные клинические синдромы. Методы диагностики. Осложнения хронического панкреатита.
- •9. Дифференциальная диагностика и врачебная тактика при болях в правом подреберье. Роль врача-терапевта.
- •10. Маркеры цитолитического синдрома. Диференциальный диагноз заболеваний печени, сопровождающихся синдромом цитолиза.
- •11. Синдром холестаза. Дифференциальная диагностика заболеваний печени, сопровождающихся холестазом. Тактика ведения.
- •12. Хронический панкреатит. Классификации. Основные клинические синдромы. Методы диагностики. Принципы лечения.
- •13. Цирроз печени. Профилактика и методы консервативной терапии при печеночной энцефалопатии, печеночной коме.
- •14. Тактика ведения и медикаментозное лечение больного с циррозом печени со стойким асцитом. Показания к лапароцентезу.
- •15. Функциональные кишечные расстройства. Синдром раздраженного кишечника. Критерии диагноза. Лечебная тактика.
- •16. Классификация и патогенез симптоматических язв. Нпвп-гастропатии.
- •17. Осложнения язвенной болезни. Ранняя диагностика стеноза привратника и желудочного кровотечения. Врачебная тактика.
- •18. Неалкогольная жировая болезнь печени. Диагностические критерии. Принципы лечения.
- •19. Синдром нарушения всасывания (мальабсорбция). Этиология. Методы диагностики. Принципы лечения.
- •20. Болезнь Крона. Клинические проявления в зависимости от локализации поражения. Стандарты лечения. Показания к биологической терапии.
- •21. Хронический гастрит. Определение. Современная классификация. Значение морфологического исследования слизистой оболочки желудка.
- •22. Кислотозависимые заболевания. Дифференциальная диагностика при функциональной диспепсии и хроническом гастрите. Роль инфицирования н.Pylori. Стандарты диагностики и лечения.
- •23. Дисфагия. Определение. Алгоритм диагностического поиска при ахалазии и раке пищевода. Тактика ведения и лечения.
- •24. Воспалительные заболевания кишечника. Язвенный колит. Диагностика. Дифференциальный диагноз с колитами инфекционной этиологии, псевдомембранозным колитом.
- •25. Дифференциальная диагностика и врачебная тактика при заболеваниях поджелудочной железы. Стандарты лечения.
- •26. Дифференциальный диагноз при болях в эпигастральной области. Стандарты диагностики и лечения болевого синдрома при хроническом панкреатите.
- •27. Дифференциальная диагностика и врачебная тактика при болях в правом подреберье. Тактика ведения и консервативная терапия при печеночной колике.
- •28. Дифференциальный диагноз и лечение при внепеченочном и внутрипеченочном холестазе.
- •29. Гэрб. Стандарты диагностики. Тактика лечения больных в зависимости от тяжести эзофагита.
- •30. Язвенная болезнь желудка и дпк. Базисная терапия. Показания к эрадикации Helicobacter pylori. Современные схемы эрадикации.
- •31. Диагностические критерии и лечебная тактика при синдроме раздраженного кишечника с преобладанием запора.
- •Нефрология
- •1. Клинические и лабораторные критерии нефротического синдрома.
- •3. Хроническая болезнь почек. Этиология. Классификация. Вопросы диагностики и тактики ведения пациентов в практике врача терапевта.
- •3. Хроническая болезнь почек. Вопросы диагностики. Тактика врача терапевта.
- •4. Дифференциальная диагностика и врачебная тактика при нефротическом синдроме.
- •5. Острое повреждение почек. Этиология. Принципы диагностики и врачебная тактика.
- •6. Хроническая болезнь почек. Тактика врача терапевта.
- •Гематология
- •1. Дифференциальный диагноз анемического синдрома. Врачебная тактика.
- •2. Характеристики анемии и основные показатели в клиническом анализе крови: содержание гемоглобина, регенераторная способность, размеры эритроцитов. Клинические проявления анемического синдрома.
- •3. Железодефицитная анемия. Определение. Обмен железа. Причины развития жда.
- •5. Клинические проявления в12 дефицитной анемии. Лабораторные признаки анемии. Критерии диагноза. Дифференциальная диагностика. План обследования.
- •6. Лечение в12-дефицитной анемии. Критерии эффективности терапии.
- •7. Гемобластозы. Определение. Этиология и патогенез. Дифференциальная диагностика острых и хронических лейкозов.
- •8. Множественная миелома. Критерии постановки диагноза. Врачебная тактика.
- •Ревматология
- •1. Остеопороз. Этиология. Клинические проявления. Методы диагностики. Принципы лечения.
- •2. Врачебная тактика и дифференциальный диагноз суставного синдрома при ревматоидном артрите.
- •Врачебная тактика и дифференциальный диагноз при остеоартрите с явлениями вторичного синовиита.
- •4. Дифференциальная диагностика и врачебная тактика при метаболических и дегенеративных заболеваниях суставов (диабетическая артропатия, подагра, первичный остеоартрит).
- •5. Дифференциальный диагноз и врачебная тактика суставного синдрома при подагре.
- •6. Системная склеродермия. Критерии постановки диагноза. Принципы лечения.
- •7. Современные принципы базисной терапии ревматоидного артрита.
- •8. Митральные пороки ревматической и неревматической этиологии. Вопросы клинической и инструментальной диагностики в практике врача-терапевта. Принципы организации лечения.
- •9. Системная красная волчанка. Классификация, критерии активности, клиника.
- •10. Системная красная волчанка. Критерии постановки диагноза. Тактика ведения.
- •11. Аортальные пороки. Этиология. Клинико-инструментальная диагностика. Тактика врача-терапевта.
- •12. Дифференциальная диагностика системных васкулитов. Классификация. Критерии постановки диагноза. Принципы лечения.
- •13. Остеоартрит. Современные представления об этиологии. Клинические проявления. Стандарты лечения.
- •14. Анкилозирующий спондилоартрит. Методы диагностики. Стандарты лечения.
- •15. Дифференциальный диагноз ревматоидного артрита с артритами при системных болезнях соединительной ткани (системная красная волчанка, системная склеродермия).
- •Дифференциальная диагностика и врачебная тактика при серонегативных спондилоартритах (спондилоартриты, ассоциированные с неспецифическим язвенным колитом, терминальным илеитом, псориазом).
- •18. Ревматоидный артрит. Критерии постановки диагноза и оценки воспалительного процесса. Принципы базисной терапии. Показания к назначению генно-инженерной биологической терапии.
- •19. Подагра. Клиническая картина. Купирование острого приступа подагры. Профилактика заболевания.
- •20. Анкилозирующий спондилоартрит. Клинические проявления. Оценка активности воспалительного процесса. Принципы лечения.
- •21. Геморрагический васкулит. Этиология, клинические проявления, критерии постановки диагноза. Принципы лечения.
- •Гериатрия
- •1. Синдром старческой астении. Критерии диагностики. Врачебная тактика.
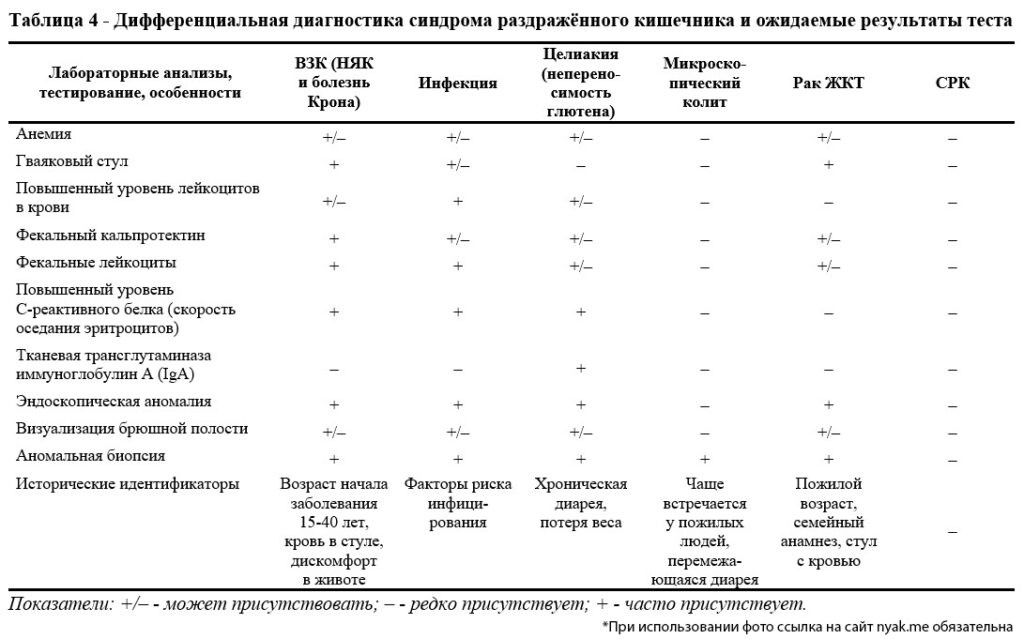
3. Воспалительные заболевания кишечника. Этиология, механизмы развития, клинические проявления. Диагностика. Дифференциальный диагноз с другими поражениями кишечника.
Этиология: Выявлены гены и их мутации, ассоциированные с ВЗК. Уже известно девять генетических локусов, среди которых наиболее полно изучены гены NOD2/CARD15 на хромосоме 16 и OCTN на хромосоме 5 и их мутации, ассоциированные с БК. Однако связь с этими мутациями имеется не во всех этнических группах. В разных регионах мира различные гены могут быть ответственны за ВЗК. В России наблюдается связь БК с мутациями R702W, G908R, ins3020C в гене NOD2/CARD15, но не обнаружено связи с мутацией p268s.

Механизм развития: Согласно иммунологической концепции, патогенетический каскад воспаления начинается с внедрения в кишечник антигена пищевого, бактериального или вирусного происхождения. Кишечная иммунная система реагирует на антигенную агрессию активацией посредников воспаления — цитокинов. В результате в тканях кишки увеличивается количество медиаторов воспаления. Некоторые из этих вторичных факторов воспаления вызывают деструкцию слизистой оболочки кишечника, другие оказывают противовоспалительное действие. Таким образом, повреждение тканей и репаративные процессы рассматриваются как следствие сложного баланса растворимых биохимических медиаторов, высвобождаемых активированными энтероцитами, мезенхимными и циркулирующими эффекторными клетками.
Открытие способности эозинофилов производить различные классы биологически важных посредников восстановило предположение, что эти клетки играют важную роль в патогенезе ВЗК. Эозинофилы могут синтезировать различные посредники, включая провоспалительные нейропептиды и цитокины, а также хемокины (ИЛ-3, гранулоцитарно-макрофагальный колониестимулирующий фактор (ГМКСФ), ИЛ-5, макрофагальный воспалительный белок (MIP-1), ИЛ-16), цитокины, включенные в воспаление и фиброз (ИЛ-1, ИЛ-6, ИЛ-8, NF, ФНО-α и ТФР-β) и в регулирование устойчивых ответов (ИЛ-4, ИЛ-2, ИЛ-10, ИЛ-12 и ИФН-γ). Синтез ИЛ-5 и ИЛ-4, активирующих эозинофилы, связывают с рецидивами.
Присутствие в ЖКТ некоторых гельминтов или патогенных микроорганизмов, в частности Helicobacter pylori, снижает риск ВЗК. Этот эффект можно объяснить обучением Тh1- и Тh2-клеток адекватному иммунному ответу.
БК – хроническое, рецидивирующее заболевание ЖКТ неясной этиологии, характеризующееся трансмуральным, сегментарным, гранулематозным воспалением с развитием местных и системных осложнений.
Жалобы и анамнез: К наиболее частым клиническим симптомам БК относятся хроническая диарея (более 6 недель), в большинстве случаев, без примеси крови, боль в животе, лихорадка и анемия неясного генеза, симптомы кишечной непроходимости, а также перианальные осложнения (хронические анальные трещины, рецидивирующие после хирургического лечения, парапроктит, свищи прямой кишки).
При поражении толстой кишки тяжелая диарея встречается чаще, чем при тонкокишечной локализации процесса. Клиническое течение в этом случае напоминает симптоматику НЯК (особенно при поражении левых отделов толстой кишки). Возникают стул с примесью крови, резкие позывы к дефекации в ночное время. При вовлечении в процесс дистальных отделов толстой кишки заболевание может проявить себя симптомами острого парапроктита, а также развитием анальных или ректальных стенозов, обусловливающих запор. БК может поражать перианальную область изолированно, без других отделов желудочно-кишечного тракта.

Диагностика: Клинический анализ крови.
Электролиты и альбумин, ферритин (может показывать абсорбцию или проблемы потерь), кальций, магний, витамин B1, АСТ, АЛТ
Тест на Clostridium difficile (должен рассматриваться даже в отсутствии приема антибиотиков ранее)
Кал на скрытую кровь
Бактериология кала
Кальпротектин
Ректальное исследование
Колоноскопия с биопсией, ФГДС с биопсией
Эндоскопическими критериями диагностики БК являются регионарное (прерывистое) поражение слизистой оболочки, симптом «булыжной мостовой» (сочетание глубоких продольно ориентированных язв и поперечно направленных язв c островками отечной гиперемированной слизистой оболочкой), линейные язвы (язвы-трещины), афты, а в некоторых случаях - стриктуры и устья свищей.
Морфологическими признаками БК служат:
• Глубокие щелевидные язвы, проникающие в подслизистую основу или мышечный слой;
• Саркоидные гранулемы (скопления эпителиоидных гистиоцитов без очагов некроза и гигантских клеток)
• Фокальная лимфоплазмоцитарная инфильтрация собственной пластинки слизистой оболочки;
• Трансмуральная воспалительная инфильтрация с лимфоидной гиперплазией во всех слоях кишечной стенки;
• Поражение подвздошной кишки со структурными изменениями ворсин, мукоидной или псевдопилорической метаплазией крипт и хроническим активным воспалением
•Прерывистое поражение – чередование пораженных и здоровых участков кишки (при исследовании резецированного участка кишки).
Язвенный колит (ЯК) – хроническое заболевание толстой кишки, характеризующееся иммунным воспалением ее слизистой оболочки на разном протяжении. Варианты: проктит, левосторонний колит, тотальный колит.
Диагностика: Критерии установления диагноза/состояния на основании патогномоничных данных: 1) анамнестических данных, 2) физикального обследования, 3) лабораторных исследований, 4) инструментального обследования.
1) Клиническая картина ЯК включает четыре клинических синдрома: - Кишечный синдром. Типичные кишечные симптомы включают диарею, преимущественно в ночное время (65% случаев), кровь в стуле (95-100% случаев), тенезмы (чаще при проктитах и проктосигмоидитах), иногда тенезмы в сочетании с запором при дистальном ограниченном поражении. При проктитах и проктосигмоидитах диарея может отсутствовать, в клинической картине преобладают тенезмы. Для ЯК, в отличие от БК, боль в животе не характерна. Может быть умеренно выраженный болевой абдоминальный синдром спастического характера, чаще перед стулом.
- Эндотоксемия – признаки системного воспаления, обусловленные высокой активностью воспалительного процесса в толстой кишке. Эндотоксемия в разной степени сопутствует среднетяжелым и тяжелым формам ЯК. Основные симптомы – общая интоксикация, лихорадка, тахикардия, анемия, увеличение СОЭ, лейкоцитоз, тромбоцитоз, повышение уровня острофазных белков: СРБ, фибриногена
- Метаболические расстройства являются следствием диареи, токсемии, избыточной потери белка с калом вследствие экссудации и нарушением всасывания воды и электролитов. Клинические симптомы типичны: потеря массы тела (иногда до степени истощения), обезвоживание, гипопротеинемия, гипоальбуминемия с развитием отечного синдрома, гипокалиемия и другие электролитные нарушения, гиповитаминоз.
- Внекишечные системные проявления (ВКП) встречаются в 20-25% случаев ЯК и обычно сопровождают тяжелые формы болезни.
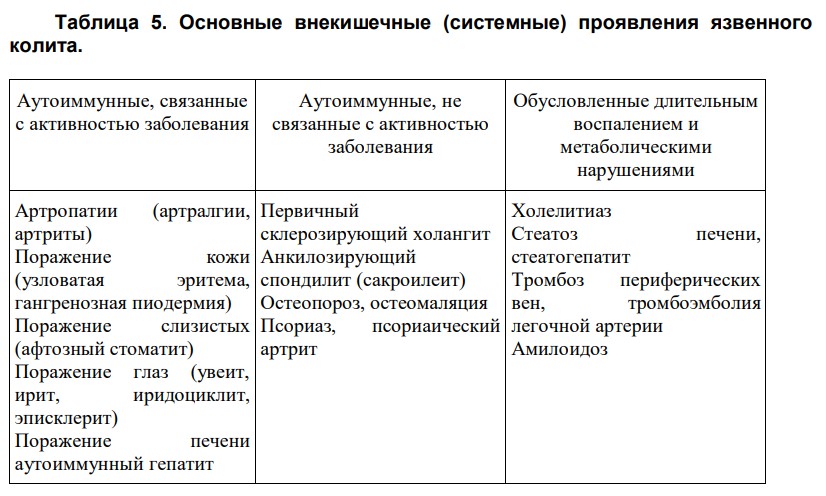
У КРОНА ТЕ ЖЕ САМЫЕ ВНЕКИШЕЧНЫЕ ПРОЯВЛЕНИЯ!
2) физикально: могут быть обнаружены различные проявления ЯК, включая лихорадку, периферические отеки, дефицит питания, наличие признаков перфорации или токсической дилатации толстой кишки, а также внекишечных проявлений.
3) лабораторно: - ОАК (анемии (железодефицитная, анемия хронического заболевания), лейкоцитоз (на фоне хронического воспаления или на фоне стероидной терапии), тромбоцитоз);
- анализ крови биохимический общетерапевтический (общий белок, альбумин, АЛТ, АСТ, общий билирубин, гамма-ГТ, ЛДГ, К+ , Na+ , Cl- , C-реактивный белок, щелочная фосфатаза, фибриноген): электролитные нарушения, гипопротеинемия (в частности, гипоальбуминемия), а также повышение щелочной фосфатазы, что является возможным проявлением ассоциированного с ЯК первичного склерозирующего холангита;
- иммунохроматографическое экспресс-исследование кала на токсины A и B клостридии (Clostridium difficile) исключения клостридиальной инфекции.
4) инструментально: - колоноскопия обязательна для установления диагноза ЯК, а также для решения вопроса о колэктомии. Эндоскопическое исследование толстой кишки является основным методом диагностики ЯК, однако, специфичные эндоскопические признаки отсутствуют. Наиболее характерными являются непрерывное воспаление, ограниченное слизистой оболочкой, начинающееся в прямой кишке и распространяющееся проксимальнее, с четкой границей воспаления. Эндоскопическую активность ЯК наилучшим образом отражают контактная ранимость (выделение крови при контакте с эндоскопом), отсутствие сосудистого рисунка и наличие эрозий и изъязвлений. Обнаружение стойкого сужения кишки на фоне ЯК требует обязательного исключения колоректального рака;
- биопсия: деформация крипт (разветвленность, разнонаправленность, появление крипт разного диаметра, уменьшение плотности крипт, "укорочение крипт", крипты не достигают подлежащего слоя мышечной пластинки слизистой оболочки), "неровная" поверхность слизистой в биоптате слизистой оболочки, уменьшение числа бокаловидных клеток, базальный плазмоцитоз, инфильтрация собственной пластинки слизистой оболочки, наличие крипт-абсцессов и базальных лимфоидных скоплений. Степень воспалительной инфильтрации обычно уменьшается по мере удаления от прямой кишки;
- УЗИ ОБП.
Диф. диагноз:
Псевдомембр.: Чаще всего пациенты предъявляют жалобы на жидкий стул более 3 раз в сутки либо увеличение количества кишечного отделяемого по илеостоме более 1000 мл/сутки или по колостоме более 500 мл/сутки, повышение температуры тела до 390С, метеоризм, редко на тошноту, рвоту, боли в животе спастического характера. Анамнестически у пациентов до развития клинической симптоматики может быть перенесенное хирургическое лечение, применение антибактериальных препаратов, ингибиторов протонной помпы, Н2-блокаторов, противоопухолевых препаратов. При лабораторных исследованиях: анемия, гипопротеинемия, гипоальбуминемия, гипокалиемия, повышение уровня С-реактивного белка. колоноскопии слизистая оболочка толстой кишки розового цвета, с гладкой, блестящей поверхностью, покрыта множественными до 0,3-1 см в диаметре, фибринозными бляшками.