
- •Кардиология
- •Симптоматические артериальные гипертензии. Клинические проявления. Критерии диагностики. Принципы лечения.
- •2. Трепетание и фибрилляция предсердий. Причины, диагностические (экг) критерии, формы, влияние на гемодинамику. Классификация фибрилляция предсердий.
- •3. Диагностические критерии (клинические и экг) желудочковой пароксизмальной тахикардии. Неотложная помощь.
- •4. Дифференциальный диагноз болевого синдрома при стабильной стенокардии с другими причинами болей в грудной клетке.
- •5. Принципы лечения экстрасистолии, основные группы антиаритмических препаратов, механизмы их действия.
- •6. Антиангинальные средства: классификация, механизмы действия, побочные эффекты.
- •7. Антитромботические средства: препараты, механизмы действия, показания, противопоказания, побочные эффекты.
- •8. Атеросклероз и гиперлипидемии. Классификация. Стандарты лечения и принципы первичной и вторичной профилактики.
- •9. Стабильное течение ибс. Основные формы согласно мкб-10. Принципы постановки диагноза. Препараты для улучшения прогноза.
- •10. Инфаркт миокарда с подъемом st. Критерии постановки диагноза. Неотложная помощь. Вопросы маршрутизации пациентов.
- •11. Острый коронарный синдром без подъема сегмента st. Основные клинические формы. Критерии постановки диагноза. Вопросы маршрутизации пациентов. Принципы лечения.
- •12. Инфаркт миокарда без подъема сегмента st. Критерии постановки диагноза. Неотложная и ранняя инвазивная стратегия. Вопросы маршрутизации пациентов. Оказание помощи на догоспитальном этапе.
- •13. Кардиомиопатии. Классификация. Вопросы дифференциальной диагностики. Принципы лечения.
- •14. Гипертоническая болезнь. Уровни ад. Стратификация риска. Целевые уровни ад в зависимости от клинической ситуации.
- •16. Резистентная артериальная гипертония. Вопросы диагностики. Тактика ведения. Вопросы коррекции сопутствующих факторов риска.
- •18. Острая сердечная недостаточность. Этиология. Критерии диагностики на догоспитальном этапе. Вопросы неотложной помощи.
- •19. Острая сердечная недостаточность при инфаркте миокарда. Классификация. Критерии диагностики. Неотложная помощь. Показания к инвазивным вмешательствам.
- •20. Классификация гипертонической болезни, представление о факторах риска, поражении органов-мишеней. Сердечно-сосудистые заболевания, связанные с аг. Критерии стратификации риска.
- •21. Диагностические критерии с-а блокады, причины, прогноз, тактика ведения.
- •22. Гипертонические кризы. Причины. Критерии диагностики. Осложнения. Тактика ведения. Профилактика.
- •Пероральные препараты:
- •Что в какой ситуации лучше:
- •В/в препараты:
- •23. Основные группы антигипертензивных препаратов, механизмы действия, показания и противопоказания к назначению, разовые и суточные дозы препаратов.
- •25. Кардиомиопатии. Классификация. Критерии постановки диагноза. Принципы лечения.
- •26. Реноваскулярная артериальная гипертония, клинико-инструментальная диагностика, врачебная тактика.
- •27. Симптоматические артериальные гипертонии эндокринного генеза. Диагностические критерии феохромоцитомы, врачебная тактика.
- •28. Хроническая сердечная недостаточность с низкой фракцией выброса левого желудочка. Критерии постановки диагноза. Объем инструментальной и лабораторной диагностики.
- •29. Нарушения проводимости: а-в блокады. Клинические проявления. Врачебная тактика.
- •30. Наджелудочковые нарушения ритма. Врачебная тактика. Стандарты диагностики и лечения.
- •31. Вопросы стратификации сердечно-сосудистого риска. Популяционный и индивидуализированный подход. Шкалы оценки.
- •32. Инфаркт миокарда с подъемом сегмента st на электрокардиограмме. Принципы диагностики, оказание помощи на догоспитальном и госпитальном этапах.
- •33. Желудочковые нарушения ритма. Причины, диагностические (экг) критерии, прогноз. Принципы лечения.
- •34. Фибрилляция предсердий. Диагностика. Восстановление синусового ритма.
- •35. Хроническая сердечная недостаточность с сохраненной и умеренно-сниженной фракцией выброса. Диагностические критерии. Вопросы лечения.
- •36. Кардиомиопатии. Классификация согласно мкб 10. Критерии постановки диагноза. Принципы лечения.
- •37. Острый коронарный синдром без подъема st. Критерии постановки диагноза. Принципы лечения.
- •Диагностика острого коронарного синдрома без подъема сегмента st (клиника, экг и лабораторная диагностика). Стратегия лечения.
- •39. Трепетание и фибрилляция предсердий. Причины, диагностические (экг) критерии, формы. Вопросы восстановления синусового ритма.
- •40. Диагностические критерии острой левожелудочковой (отек легких) и острой правожелудочковой недостаточности, прогноз, неотложная помощь.
- •41. Воспалительные заболевания миокарда и перикарда. Дифференциальная диагностика, стандарты ведения пациента.
- •42. Гипертоническая болезнь. Классификация, Дифференциальная диагностика. Основные группы антигипертензивных препаратов.
- •1) Иапф
- •4) Ак (блокаторы кальциевых каналов)
- •5) Диуретики
- •43. Фибрилляция предсердий. Формы. Выбор тактики ведения. Принципы удержания синусового ритма.
- •44. Гипертоническая болезнь. Факторы риска, поражение органов-мишеней, наличие сердечно-сосудистых заболеваний, обусловленных аг. Критерии стратификации риска.
- •45. Инфекционный эндокардит. Критерии постановки диагноза. Вопросы первичной и вторичной профилактики. Принципы лечения.
- •46. Острая сердечная недостаточность. Этиология. Дифференциальная диагностика. Неотложная помощь.
- •47. Фибрилляция предсердий. Факторы риска. Вопросы диагностики. Принципы лечения в зависимости от влияния на прогноз и качество жизни пациентов.
- •48. Гипертоническая болезнь у лиц пожилого и старческого возраста. Вопросы диагностики, маскированной и изолированной систолической аг. Принципы лечения.
- •50. Легочная гипертензия. Критерии постановки диагноза. Классификация. Показания к лаг-специфической терапии.
- •Пульмонология
- •Обострение бронхиальной астмы. Вопросы дифференциальной диагностики. Критерии жизнеугрожающего обострения астмы.
- •Лечение
- •2. Дифференциальный диагноз легочного инфильтративного синдрома. Вопросы врачебной тактики при дифференциальной диагностике (пневмония, рак, туберкулез, нетуберкулезный микобактериоз и др.).
- •4. Интерстициальные заболевания легких. Основные нозологии. Вопросы диагностики. Принципы лечения.
- •5. Хобл. Роль спирометрии в постановке диагноза. Шкалы клинической оценки течения хобл и риска обострений. Принципы лечения в зависимости от градации a, b, c, d.
- •6. Бронхиальная астма. Фенотипы заболевания. Стандарты диагностики и лечения.
- •7. Фенотипы бронхиальной астмы. Неконтролируемая и тяжелая бронхиальная астма. Вопросы дифференциальной диагностики и тактики ведения.
- •8. Внебольничные пневмонии тяжелого течения. Диагностические критерии, течение, критерии высокого риска летального исхода. Неотложная терапия.
- •9. Понятие контроля при бронхиальной астме. Терапевтические опции для достижения контроля над течением заболевания. Организация step up и step down терапии.
- •10. Дыхательная недостаточность. Классификация. Клинические проявления. Критерии диагностики. Неотложная помощь. Профилактика.
- •11. Определение. Фенотипы. Критерии постановки диагноза. Роль спирометрии. Понятие о вариабельности и обратимости бронхиальной обструкции.
- •12. Тэла. Причины. Критерии постановки диагноза. Неотложная помощь. Принципы лечения.
- •13. Обострение хобл. Клинические проявления. Критерии тяжелого обострения. Вопросы неотложной помощи. Тактика ведения. Профилактика.
- •14. Заболевания плевры. Вопросы дифференциальной диагностики. Тактика ведения.
- •2.Диссеменированный туберкулез
- •3.Саркоидоз лечение
- •4. Экзогенный аллергический альвеолит лечение
- •Вопросы диагностики легочной артериальной гипертонии, связанной с хроническими заболеваниями легких. Принципы лечения.
- •Бронхиальная астма. Фенотипы заболевания. Диагностические и лечебные алгоритмы.
- •18. Хобл. Этиология. Критерии постановки диагноза. Алгоритмы лечения.
- •19. Антибактериальная терапия внебольничной пневмонии. Выбор на амбулаторном этапе, при лечении в стационаре и отделении интенсивной терапии.
- •20. Пневмония тяжелого течения. Критерии постановки диагноза. Врачебная тактика.
- •21. Дыхательная недостаточность. Диагностические критерии. Врачебная тактика.
- •22. Саркоидоз. Клинические проявления. Диагностика. Врачебная тактика.
- •23. Внебольничная пневмония. Этиология. Клинические проявления. Принципы диагностики. Лечебная тактика.
- •24. Диагностика, дифференциальная диагностика и лечебная тактика при бронхиальной астме.
- •25. Вирусно-бактериальные пневмонии. Вопросы диагностики и врачебной тактики. Профилактика.
- •26. Дыхательная недостаточность. Клиническая, лабораторная и инструментальная диагностика. Принципы лечения.
- •27. Бронхолитики – β2-агонисты, м3-холинолитики, комбинированные препараты. Формы доставки, продолжительность действия, возможности использования в клинике внутренних болезней.
- •28. Хронический бронхит. Диагностические критерии. Вопросы дифференциальной диагностики. Принципы лечения.
- •29. Интерстициальные заболевания легких. Принципы диагностики. Основные нозологические формы. Критерии обычной интерстициальной пневмонии.
- •30. Диагностика, дифференциальная диагностика и лечебная тактика при хронической обструктивной болезни легких.
- •31. Экссудативный плеврит. Этиология. Диагностика. Принципы лечения.
- •32. Вопросы классификации пневмонии. Стандарты лечения в зависимости от тяжести течения и этиологии. Вопросы профилактики.
- •33. Хронические бронхит. Вопросы диагностики. Врачебная тактика.
- •34. Идиопатический легочный фиброз. Критерии постановки диагноза. Дифференциальная диагностика кт-паттерна обычной интерстициальной пневмонии. Возможности улучшения прогноза течения болезни.
- •Гастроэнтерология
- •1. Кислотозависимые заболевания. Стандарты диагностики.
- •2. Хронический холецистит: классификация, этиология, патогенез, диагностика. Лечение.
- •3. Воспалительные заболевания кишечника. Этиология, механизмы развития, клинические проявления. Диагностика. Дифференциальный диагноз с другими поражениями кишечника.
- •4. Цирроз печени. Этиология. Критерии постановки диагноза. Осложнения. Тактика ведения.
- •5. Синдром дисфагии. Дифференциальная диагностика заболеваний, сопровождающихся дисфагией и одинофагией. Эзофагиты. Тактика ведения и лечения больных с эзофагитами.
- •6. Аутоиммунный гепатит. Патогенез. Клиническая картина. Диагностические критерии. Классификация. Тактика ведения.
- •7. Дифференциальный диагноз и врачебная тактика при заболеваниях желчевыводящих путей и поджелудочной железы.
- •8. Хронический панкреатит. Классификации. Основные клинические синдромы. Методы диагностики. Осложнения хронического панкреатита.
- •9. Дифференциальная диагностика и врачебная тактика при болях в правом подреберье. Роль врача-терапевта.
- •10. Маркеры цитолитического синдрома. Диференциальный диагноз заболеваний печени, сопровождающихся синдромом цитолиза.
- •11. Синдром холестаза. Дифференциальная диагностика заболеваний печени, сопровождающихся холестазом. Тактика ведения.
- •12. Хронический панкреатит. Классификации. Основные клинические синдромы. Методы диагностики. Принципы лечения.
- •13. Цирроз печени. Профилактика и методы консервативной терапии при печеночной энцефалопатии, печеночной коме.
- •14. Тактика ведения и медикаментозное лечение больного с циррозом печени со стойким асцитом. Показания к лапароцентезу.
- •15. Функциональные кишечные расстройства. Синдром раздраженного кишечника. Критерии диагноза. Лечебная тактика.
- •16. Классификация и патогенез симптоматических язв. Нпвп-гастропатии.
- •17. Осложнения язвенной болезни. Ранняя диагностика стеноза привратника и желудочного кровотечения. Врачебная тактика.
- •18. Неалкогольная жировая болезнь печени. Диагностические критерии. Принципы лечения.
- •19. Синдром нарушения всасывания (мальабсорбция). Этиология. Методы диагностики. Принципы лечения.
- •20. Болезнь Крона. Клинические проявления в зависимости от локализации поражения. Стандарты лечения. Показания к биологической терапии.
- •21. Хронический гастрит. Определение. Современная классификация. Значение морфологического исследования слизистой оболочки желудка.
- •22. Кислотозависимые заболевания. Дифференциальная диагностика при функциональной диспепсии и хроническом гастрите. Роль инфицирования н.Pylori. Стандарты диагностики и лечения.
- •23. Дисфагия. Определение. Алгоритм диагностического поиска при ахалазии и раке пищевода. Тактика ведения и лечения.
- •24. Воспалительные заболевания кишечника. Язвенный колит. Диагностика. Дифференциальный диагноз с колитами инфекционной этиологии, псевдомембранозным колитом.
- •25. Дифференциальная диагностика и врачебная тактика при заболеваниях поджелудочной железы. Стандарты лечения.
- •26. Дифференциальный диагноз при болях в эпигастральной области. Стандарты диагностики и лечения болевого синдрома при хроническом панкреатите.
- •27. Дифференциальная диагностика и врачебная тактика при болях в правом подреберье. Тактика ведения и консервативная терапия при печеночной колике.
- •28. Дифференциальный диагноз и лечение при внепеченочном и внутрипеченочном холестазе.
- •29. Гэрб. Стандарты диагностики. Тактика лечения больных в зависимости от тяжести эзофагита.
- •30. Язвенная болезнь желудка и дпк. Базисная терапия. Показания к эрадикации Helicobacter pylori. Современные схемы эрадикации.
- •31. Диагностические критерии и лечебная тактика при синдроме раздраженного кишечника с преобладанием запора.
- •Нефрология
- •1. Клинические и лабораторные критерии нефротического синдрома.
- •3. Хроническая болезнь почек. Этиология. Классификация. Вопросы диагностики и тактики ведения пациентов в практике врача терапевта.
- •3. Хроническая болезнь почек. Вопросы диагностики. Тактика врача терапевта.
- •4. Дифференциальная диагностика и врачебная тактика при нефротическом синдроме.
- •5. Острое повреждение почек. Этиология. Принципы диагностики и врачебная тактика.
- •6. Хроническая болезнь почек. Тактика врача терапевта.
- •Гематология
- •1. Дифференциальный диагноз анемического синдрома. Врачебная тактика.
- •2. Характеристики анемии и основные показатели в клиническом анализе крови: содержание гемоглобина, регенераторная способность, размеры эритроцитов. Клинические проявления анемического синдрома.
- •3. Железодефицитная анемия. Определение. Обмен железа. Причины развития жда.
- •5. Клинические проявления в12 дефицитной анемии. Лабораторные признаки анемии. Критерии диагноза. Дифференциальная диагностика. План обследования.
- •6. Лечение в12-дефицитной анемии. Критерии эффективности терапии.
- •7. Гемобластозы. Определение. Этиология и патогенез. Дифференциальная диагностика острых и хронических лейкозов.
- •8. Множественная миелома. Критерии постановки диагноза. Врачебная тактика.
- •Ревматология
- •1. Остеопороз. Этиология. Клинические проявления. Методы диагностики. Принципы лечения.
- •2. Врачебная тактика и дифференциальный диагноз суставного синдрома при ревматоидном артрите.
- •Врачебная тактика и дифференциальный диагноз при остеоартрите с явлениями вторичного синовиита.
- •4. Дифференциальная диагностика и врачебная тактика при метаболических и дегенеративных заболеваниях суставов (диабетическая артропатия, подагра, первичный остеоартрит).
- •5. Дифференциальный диагноз и врачебная тактика суставного синдрома при подагре.
- •6. Системная склеродермия. Критерии постановки диагноза. Принципы лечения.
- •7. Современные принципы базисной терапии ревматоидного артрита.
- •8. Митральные пороки ревматической и неревматической этиологии. Вопросы клинической и инструментальной диагностики в практике врача-терапевта. Принципы организации лечения.
- •9. Системная красная волчанка. Классификация, критерии активности, клиника.
- •10. Системная красная волчанка. Критерии постановки диагноза. Тактика ведения.
- •11. Аортальные пороки. Этиология. Клинико-инструментальная диагностика. Тактика врача-терапевта.
- •12. Дифференциальная диагностика системных васкулитов. Классификация. Критерии постановки диагноза. Принципы лечения.
- •13. Остеоартрит. Современные представления об этиологии. Клинические проявления. Стандарты лечения.
- •14. Анкилозирующий спондилоартрит. Методы диагностики. Стандарты лечения.
- •15. Дифференциальный диагноз ревматоидного артрита с артритами при системных болезнях соединительной ткани (системная красная волчанка, системная склеродермия).
- •Дифференциальная диагностика и врачебная тактика при серонегативных спондилоартритах (спондилоартриты, ассоциированные с неспецифическим язвенным колитом, терминальным илеитом, псориазом).
- •18. Ревматоидный артрит. Критерии постановки диагноза и оценки воспалительного процесса. Принципы базисной терапии. Показания к назначению генно-инженерной биологической терапии.
- •19. Подагра. Клиническая картина. Купирование острого приступа подагры. Профилактика заболевания.
- •20. Анкилозирующий спондилоартрит. Клинические проявления. Оценка активности воспалительного процесса. Принципы лечения.
- •21. Геморрагический васкулит. Этиология, клинические проявления, критерии постановки диагноза. Принципы лечения.
- •Гериатрия
- •1. Синдром старческой астении. Критерии диагностики. Врачебная тактика.
Пульмонология
Обострение бронхиальной астмы. Вопросы дифференциальной диагностики. Критерии жизнеугрожающего обострения астмы.
БА является гетерогенным заболеванием, характеризующимся хроническим воспалением дыхательных путей, наличием респираторных симптомов, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности, и проявляются вместе с вариабельной обструкцией дыхательных путей.
Обострение бронхиальной астмы – эпизоды нарастающей одышки, кашля, свистящих хрипов, или заложенности в грудной клетке, требующие изменений обычного режима терапии. Для обострения БА характерно снижение ПСВ и ОФВ1.
Астматический статус – эпизод острой дыхательной недостаточности вследствие обострения БА.
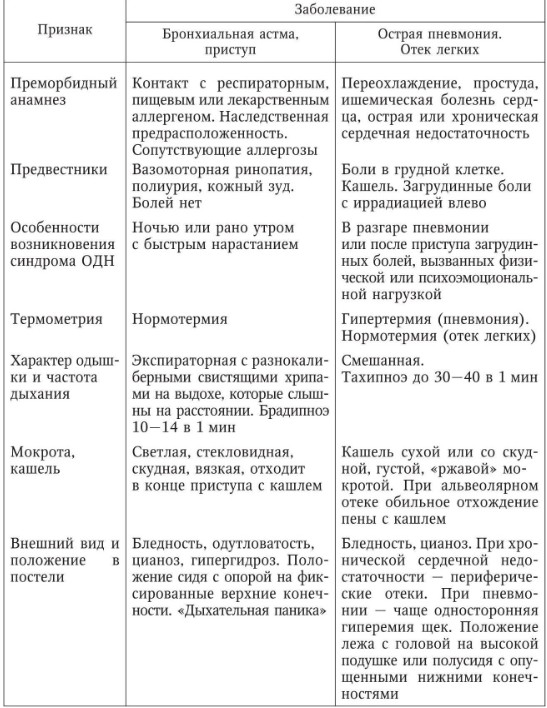
Приступ БА необходимо дифференцировать: Острая инфекция дыхательных путей Острая левожелудочковая недостаточность Аспирация инородного тела Обструкция верхних дыхательных путей Гипревентиляционный синдром Пневмоторакс Тромбоэмболия легочной артерии (ТЭЛА).
Острый стеноз гортани (синдром крупа, стенозирующий ларинготрахеит)
Клиника: Стеноз II степени: гипертермия, беспокойство, инспираторная одышка, участие вспомогательной мускулатуры в акте дыхания, бледность с локальным цианозом, акроцианозом. Стеноз III степени (декомпенсированный): состояние тяжелое, резкая бледность, цианоз носогубного треугольника, втяжение всех податливых мест грудной клетки и эпигастрия, одышка в покое, выдох укорочен, нарушение сознания, судорожная готовность, понижение АД, границы сердца расширены, тахикардия, глухость тонов, олигурия. Стеноз IVстепени (асфиксия): потеря сознания, адинамия, бледность, тотальный цианоз, нитевидный пульс, низкое АД, патологическое дыхание, остановка сердца и дыхания.
Инородное тело трахеи и бронхов: беспокойство, затрудненное дыхание, одышка с втяжением уступчивых мест грудной клетки, цианоз, периодически приступообразный кашель, голос не изменен, укорочение легочного звука в области локализации инородного тела, ослабленное дыхание, прослушиваются сухие и влажные хрипы.



ТЭЛА: • внезапно появляющаяся острая боль, чаще — в задненижних отделах грудной клетки, сопровождающаяся одышкой, возможны боль и чувство дискомфорта за грудиной, плевральные боли; • кашель, часто с кровохарканьем; • цианоз лица, шеи и верхней половины туловища; • при объективном осмотре — притупление перкуторного звука; • ЭКГ: глубокие зубцы S1 Q3, Т3, при тромбоэмболии крупных ветвей — P-pulmonale, возможно отклонение электрической оси сердца вправо, неполная блокада правой ножки пучка Гиса, иногда — нарушения ритма; • рентгенография органов грудной клетки: полнокровие корней легких, ателектаз, внезапный обрыв сосуда (симптом ампутации), локальное уменьшение легочной васкуляризации; • лабораторные данные: повышение уровня D-димера выше 500 нг/мл (метод ИФА) или 200 нг/мл (метод агглютинации цельной крови); у 30—40% пациентов выявляют повышение уровней тропонинов; часто отмечается снижение Ра02 менее 80 мм рт. ст. или повышение альвеолярно-артериального градиента кислорода (более 20 мм рт. ст.); • дополнительные исследования — вентиляционно-перфузионная сцинтиграфия легких, ангиопульмонография
Гипервентиляционный синдром – психоневрологическая патология, приводящая к формированию патологического дыхательного ритма, увеличивающего лёгочную вентиляцию с развитием алкалоза. Среди многообразия симптоматики прослеживается типичная триада: дыхательная дисфункция, нарушения эмоциональной сферы, мышечно-тонические феномены. Расстройства дыхания: субъективное ощущение нехватки воздуха, заставляющая больного делать более глубокие и/или частые вдохи; затруднённое дыхание, характеризуется пациентами как «зажатость при вдохе», «ком в горле». Психоэмоциональные нарушения носят характер тревоги, страха. Типично генерализованное тревожное расстройство. Пациенты отмечают постоянное нервное напряжение, повышенное беспокойство, утрату способности расслабляться. Боязнь открытых пространств (агорафобия) и публичных мест (социофобия) подкрепляется усугублением в них дыхательных расстройств. Мышечно-тонический синдром вызван изменениями электролитного состава крови, обуславливающими повышение нервно-мышечной возбудимости. В него входят парестезии (сенсорные расстройства, ощущаемые как «ползание мурашек», онемение, жжение, покалывание в отдельных частях тела), тетанические феномены (тонические судороги дистальных отделов конечностей, мышечные спазмы). Возможен карпопедальный спазм.
Критерии:

