

2. Физиология групп крови и системы гемостаза
1. Вопрос
Группы крови по системе АВ0
Учение о группах крови возникло из потребностей клинической меди цины.
С открытием венским врачом Ландштейнером (1901) групп крови стало понятно, почему в одних случаях трансфузия крови проходит успешно, а в других заканчивается трагически для больного. Ландштейнер впервые обнаружил, что плазма крови одних людей способна агглютинировать (склеивать) эритроциты других людей. Это явление было названо изогемагглютинация. В основе ее лежит наличие в эритроцитах антигенов, названных агглютиногенами и обозначаемых буквами А и В, а в плазме природных антител, или агглютининов, именуемых альфа и бета. Агглютинация эритроцитов наблюдается лишь в том случае, если встречаются одноименные агглютиноген и агглютинин: А и а, В и р.
Агглютинины, являясь природными антителами, имеют два центра связывания, а потому одна молекула агглютинина способна образовать мостик между двумя эритроцитами. При этом каждый из эритроцитов может при участии агглютининов связаться с соседним, благодаря чему возникает конгломерат (агглютинат) эритроцитов.
В крови одного и того же человека не может быть одноименных агглютиногенов и агглютининов, так как в противном случае происходило бы массовое склеивание эритроцитов, что несовместимо с жизнью. Возможны 4 комбинации, при которых не встречаются одноименные агглютиногены и агглютинины, или четыре группы крови: I - , II - , III - , IV - .
 Другие компоненты крови
Другие компоненты крови 
Кроме агглютининов, в плазме крови содержатся гемолизины. Их также два вида, и они обозначаются, как и агглютинины, буквами и . При встрече одноименных агглютиногена и гемолизина наступает гемолиз эритроцитов. Действие гемолизинов проявляется при температуре 3740 °C. Вот почему при переливании несовместимой крови у человека уже через 30-40 с наступает гемолиз эритроцитов. При комнатной температуре,
если встречаются одноименные агглютиногены и агглютинины, происходит агглютинация, но не гемолиз.
В плазме людей с II, III, IV группами крови имеются антиагглютинины - это покинувшие эритроцит и ткани агглютиногены. Обозначают их, как и агглютиногены, буквами А и **В
(табл. 5.5).
Как видно из приводимой таблицы, I группа крови не имеет агглютининогенов, а потому обозначается как группа 0, II - A, III - B, IV - АВ.
 Небольшая историческая справка
Небольшая историческая справка 
Для решения вопроса о совместимости групп крови до недавнего времени пользовались следующим правилом: среда реципиента (человек, которому переливают кровь) должна быть

пригодна для жизни эритроцитов донора (человек, который отдает кровь). Такой средой является плазма, следовательно, у реципиента должны учитываться агглютинины и гемолизины, находящиеся в плазме, а у донора агглютиногены, содержащиеся в эритроцитах. Для решения вопроса о совместимости групп крови смешивают эритроциты и сыворотку (плазму), полученные от людей с различными группами крови (табл. 5.6).
Из таблицы видно, что агглютинация происходит в случае смешивания сыворотки I группы с эритроцитами II, III и IV групп; сыворотки II группы с эритроцитами III и IV групп; сыворотки III группы с эритроцитами II и IV групп. Следовательно, кровь I группы теоретически совместима со всеми другими группами крови, поэтому человек, имеющий I группу крови, называется универсальным донором. С другой стороны, плазма (сыворотка) IV группы крови не должна давать реакции агглютинации при смешении с эритроцитами любой группы крови. (опять же, теоретически) Поэтому люди с 4-й группой крови получили название универсальных реципиентов.
Представленная таблица также служит для определения групп крови. Если агглютинации не происходит со всеми сыворотками, то группа крови I. Если агтлютинация наблюдается с сывороткой I и III групп крови, то это II группа крови. Наличие агглютинации с сыворотками I и II групп указывает на III группу крови. И наконец, если агглютинация происходит со всеми сыворотками, за исключением IV группы, то группа крови IV.
В настоящее время для определения групп крови пользуются моноклональными антителами против агглютиногенов А и В, получивших название цоликлоны. При этом:
в случае, если агглютинация не происходит, то группа крови будет I;
в случае, если агтлютинация наблюдается с обоими цоликлонами (анти-А и анти-В), то группа крови IV;
в случае, если агглютинация выявляется с моноклональными антителами против агглютиногена А, то это II группа крови.
в случае, если агглютинация выявляется с цоликлоном анти-В, то это группа крови будет III.
 Почему же при решении вопроса о совместимости ранее не принимались в расчет агглютинины и гемолизины донора?
Почему же при решении вопроса о совместимости ранее не принимались в расчет агглютинины и гемолизины донора?
Это объясняется тем, что агглютинины и гемолизины при переливании небольших доз крови (200300 мл) разводятся в большом объеме плазмы (2500-2800 мл) реципиента, а также связываются с его антиагглютининами, а потому не должны представлять опасности для эритроцитов.
Агглютиногены А и В существуют в разных вариантах, различающихся по своему строению и антигенной активности. Большинство из этих Аг получило цифровое обозначение (А , А , А , и т. д.;
В , В , и т. д.). Чем больше порядковый номер агглютиногена, тем меньшую активность он проявляет. И хотя разновидности агглютиногенов А и В встречаются относительно редко, они при определении групп крови могут быть не обнаружены, что может привести к переливанию несовместимых компонентов крови.
Следует также учитывать, что большинство человеческих эритроцитов несёт антиген Н. Он всегда находится на поверхности клеточных мембран у лиц с группой крови 0, а также присутствует в качестве скрытой детерминанты на клетках людей групп крови А, В и АВ. Н-антиген, из которого образуются антигены А и В. У лиц I группы крови антиген доступен действию анти-Н-антител,
которые довольно часто встречаются у людей со II и IV группами крови и относительно редко у

лиц с III группой. Это обстоятельство может послужить причиной гемотрансфузионных осложнений при переливании форменных элементов I группы людям с другой группой крови.
Концентрация агглютиногенов на поверхности мембраны эритроцитов велика. Так, один эритроцит группы крови А содержит от 900 000 до 1 700 000 антигенных детерминант, или рецепторов к одноименным агтлютининам. С увеличением порядкового номера агглютиногена число таких детерминант уменьшается. Эритроцит группы А имеет 250 000 - 260 000 антигенных детерминант, что объясняет меньшую активность этого агглютиногена.
В настоящее время система АВ0 часто обозначается как АВН, а вместо терминов агглютиногены и агглютинины применяют термины антигены и антитела (например, АВН-антигены и АВН-
антитела). 1
2. Вопрос
Группы крови по системе резус (Rh-hr)
К. Ландштейнер и А. Винер (1940) обнаружили в эритроцитах обезьяны макаки резус антиген, названный ими резус-фактором. В дальнейшем оказалось, что приблизительно у 85 % людей белой расы также имеется этот антиген. Таких людей называют резус-положительными (Rh). Около 15 % людей в Европе и Америке этого антигена не имеют и носят название резус-отрицательных (Rh-).
 Таким образом
Таким образом
Резус-фактор - это сложная система, включающая более 40 антигенов, обозначаемых цифрами, буквами и символами. Чаще в всего встречаются резус-антигены типа D (85 %), С (70 %), E (30 %), е (80 %). Однако Rh считаются эритроциты, несущие антиген типа D.
Система резус не имеет природных одноименных агглютининов, они могут появиться, если резус-отрицательному человеку перелить резус-положительную кровь.
 Резус-фактор передается по наследству.
Резус-фактор передается по наследству. 
Если женщина Rh , а мужчана Rh , то плод может унаследовать резус-фактор от отца, и тогда мать и плод будут несовместимы по Rh-фактору.
Установлено, что при такой беременности плацента обладает повышенной проницаемостью по отношению к эритроцитам плода. Последние, проникая в кровь матери, приводят к образованию антител (антирезусагглютинины). Проникая в кровь плода, антитела вызывают агглютинацию и гемолиз его эритроцитов.
Осложнения, возникающие при переливании несовместимой крови и резус-конфликте, обусловлены не только образованием конгломератов эритроцитов и их гемолизом, но и интенсивным внутрисосудистым свертыванием крови, так как в эритроцитах содержится набор факторов, вызывающих агрегацию тромбоцитов и образование фибриновых сгустков.
Система MNSs.
По антигенам MNSs все люди делятся на группы: MS, NS, MNS, Ms, Ns, MNs.

Как и система резус, эти агглютиногены в условиях нормы не имеют одноименных агглютининов и при переливании крови не учитываются, так как обладают слабой антигенностью.
В то же время эти антигены учитывают при пересадке тканей и органов.
Система Келл.
Антигены этой группы обозначаются буквами К и по рядковым номером (от 1 до 22). Существуют
3 основных варианта сочетаний агглютиногенов этой системы:
К - группа Келл,
К - группа Келлано и К К - группа Келл-Келлано.
Фактор Келл встречается сравнительно редко в 4-12 %, а Келлано очень часто - в 98-99 %. Вот
почему более 90 % людей имеют группу Келлано, около 8-10 % группу Келл-Келлано и очень небольшой процент (менее 1 %) людей имеет группу Келл.
Для переливания крови система Келл Келлано значения не имеет, хотя описаны единичные случаи гемотрансфузионных осложнений при переливании несколько раз человеку группы Келл крови Келлано или Келл-Келлано.
Система Лютеран
Система Лютеран включает комплекс антигенов, благодаря чему формируются различные фенотипы
Lu(a ), Lu(b ), Lu(a b ), Lu(a b ), Lu(a b ), Lu(a b ) и др.
Эпилог
Согласно современным представлениям, мембрана эритроцита рассматривается как набор самых различных антигенов, которых насчитывается более 500. Только из этих антигенов можно составить более 400 млн комбинаций, или групповых призиаков крови. Если же учитывать и все остальные антигены, встречающиеся в крови, то число комбинаций достигнет 700 млрд.
В настоящее время переливание цельной крови ограничено. Даже при массивной кровопотере рекомендуется вливать плазму и дополнительно эритроцитарную массу (не более 1/5 от количества введенной плазмы). В подобных ситуациях вводят меньшее количество антигена, что снижает риск посттрансфузионных осложнений. 1
3. Вопрос
Правила проведения гемотрансфузии
Гемотрансфузия – лечебный метод, заключающийся во введении в кровеносное русло больного человека (реципиента) цельной крови или ее компонентов, заготовленных от донора или самого реципиента (аутогемотрансфузия).
В настоящее время гемотрансфузию следует расценивать как операцию по трансплантации ткани со всеми вытекающими из этого последствиями (возможность отторжения клеточных, плазменных компонентов крови, развития аллосенсибилизации к антигенам крови и белкам плазмы), в том числе уголовно-процессуального характера.
При проведении гемотрансфузии должны быть соблюдены следующие правила:
1.Правила асептики и антисептики.
2.Иметь гарантию, что донорская кровь и ее компоненты получены у человека, не болевшего СПИД-ом, ВИЧ-инфекцией, сифилисом, гепатитом.
3.Определить группу крови реципиента по системе АВО и сверить полученный результат с данными об этом в истории болезни.
4.Определить группу крови донора, а если донорская кровь консервированная сверить полученный результат с данными об этом на этикетке флакона или контейнера.
5.Определить резус-принадлежность крови реципиента и сверить полученный результат с данными об этом в истории болезни.
6.Определить резус-принадлежность крови донора, а если донорская кровь консервированная сверить полученный результат с данными об этом на этикетке флакона или контейнера.
7.Если имеются расхождения между полученными результатами о принадлежности крови реципиента и/или донора, исследование следует повторить.
8.Провести пробы на индивидуальную совместимость крови донора и реципиента по системе АВО и резус-фактору. Эта проба в клинических условиях выполняется с сывороткой крови реципиента, получаемой путем центрифугирования, и кровью донора. В условиях лабораторного занятия с этой целью используют имеющиеся стандартные сыворотки различных групп крови (в качестве сыворотки крови реципиента) и консервированную донорскую кровь.
1.На предметное стекло, под которое подкладывают белую бумагу, наносят 5 капель сыворотки реципиента, к которой добавляют 1 каплю одногруппной консервированной крови донора и перемешивают их.
2.Затем в течение 5 мин стекло покачивают и наблюдают за реакцией.
3.Отсутствие агглютинации свидетельствует о совместимости крови донора и реципиента по системе АВО. Появление агглютинации указывает на их индивидуальную несовместимость и на недопустимость переливания данной донорской крови.
9.Провести биологическую пробу. Эту пробу проводят следующим образом:
1.струйно переливают 10-15 мл крови (эритроцитарной массы, ее взвеси, плазмы);
2.затем в течение не менее 3-х мин наблюдают за состоянием больного;
3.при отсутствии клинических проявлений (снижение артериального давления, учащение пульса, дыхания, гиперемии лица и т.д.) струйно вводят вновь 10-15 мл крови и в течение 3 мин наблюдают за больным;
4.такую процедуру проводят в 3-й раз, после чего принимают решение о возможности переливания данной крови.
4.Вопрос
Система гемостаза

 Определение
Определение
Гемостаз - комплекс реакций, направленный на остановку кровотечения при травме сосудов.
Основными задачами системы гемостаза являются:
сохранение жидкого состояния циркулирующей и депонированной крови,
регуляция транскапиллярного обмена и резистентности сосудистой стенки.
Различают:
сосудисто-тромбоцитарный гемостаз (остановка кровотечения из мелких кровеносных сосудов с низким кровяным давлением, диаметр которых не превышает 100 мкм)
процесс свертывания крови (борьба с кровопотерей при повреждении артерий и вен).
Такое деление носит условный характер, ибо при повреждении мелких и крупных кровеносных сосудов всегда наряду с образованием тромбоцитарной пробки происходит свертывание крови. 1
Различия между этими двумя механизмами следующие:
По какому |
сосудисто-тромбоцитарный гемостаз |
коагуляционный гемостаз |
признаку |
|
|
|
|
|
по конечному |
заканчивается спазмом сосудов и |
заканчивается образованием |
результату |
образованием тромбоцитарного тромба |
фибринового тромба |
|
|
|
по основным |
главную роль играют сосуды и |
главную роль играют |
участникам |
тромбоциты |
растворенные в плазме белки |
|
|
|
по скорости |
за секунды (отсюда - «первичный») |
за минуты (отсюда - |
срабатывания |
|
вторичный) |
|
|
|

По какому |
сосудисто-тромбоцитарный гемостаз |
коагуляционный гемостаз |
признаку |
|
|
|
|
|
по назначению |
останавливает кровотечения из мелких |
останавливает кровотечения из |
|
сосудов |
крупных сосудов |
|
|
|
Важнейшая особенность обоих видов гемостаза следующая: оба они запускаются повреждением стенки сосуда, и оба в норме протекают только в области этого повреждения.2
Стадии гемостаза
Остановить кровотечение из поврежденного сосуда можно следующими способами:
сдавить сосуд извне;
вызвать спазм сосуда;
закупорить сосуд изнутри.
Все три способа используются и в медицине, и самим организмом:
сосуд сдавливается вытекающей из него и накапливающейся в тканях кровью;
Первый способ осуществляется автоматически и регуляции не подлежит.
сосуд спазмируется под действием веществ, выделяющихся в месте его повреждения;
сосуд закупоривается:
«пробкой» из тромбоцитов (тромбоцитарным тромбом);
сетью из нитей нерастворимого белка фибрина, в которой запутываются форменные элементы крови (фибриновым тромбом)

Вторые два требуют участия сложных систем остановки кровотечения, или гемостаза. При этом спазм сосудов и закупорка их тромбоцитарным тромбом осуществляются во многом общими механизмами, и их роль в остановке кровотечения сходна; напротив, за образование фибринового тромба отвечают иные механизмы, и роль его в остановке кровотечения также несколько иная. В связи с этим выделяют два главных механизма остановки кровотечения.
Сосудисто-тромбоцитарный (первичный) гемостаз, включающий спазм сосудов и образование тромбоцитарного тромба.
Коагуляционный (вторичный) гемостаз, он же - свертывание крови, сводящийся к образованию фибринового тромба.
5. Вопрос
Сосудисто-тромбоцитарный гемостаз
Сосудисто-тромбоцитарный гемостаз - это вид остановки кровотечения, который:
запускается повреждением стенки мелких сосудов;
протекает с участием стенки сосудов и тромбоцитов;
заканчивается спазмом сосудов и образованием тромбоцитарного тромба.
Ключевую роль во всех этих процессах играют тромбоциты, потому что они выделяют вещества,
вызывающие и спазм сосудов, и склеивание тромбоцитов друг с другом и со стенкой сосуда. Для этого у тромбоцитов имеются:
на мембране - рецепторы двух типов:
обеспечивающие склеивание тромбоцитов друг с другом и со стенкой сосуда;
запускающие процессы, заканчивающиеся образованием и выделением сосудосуживающих и других необходимых для сосудисто-тромбоцитарного гемостаза веществ;
в цитоплазме - упомянутые вещества и системы их синтеза, активирующиеся при стимуляции рецепторов.
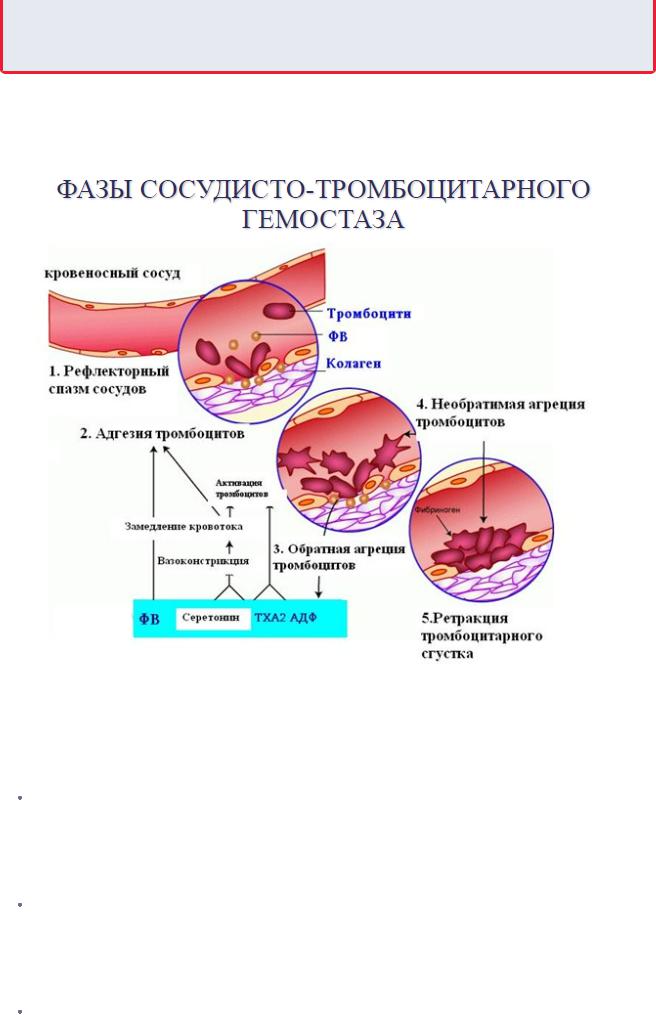
Сосудисто-тромбоцитарный гемостаз протекает в три этапа (рис. 9.7):
1.Адгезия тромбоцитов.
2.Активация тромбоцитов.
3.Агрегация тромбоцитов.
Помимо этого, в сосудисто-тромбоцитарном гемостазе играет определенную роль рефлекторный спазм сосудов, возникающий в ответ на повреждение тканей.
 Ограничения сосудисто-тромбоцитарного гемостаза
Ограничения сосудисто-тромбоцитарного гемостаза
Тромбоцитарный тромб образуется быстро, но он нестоек, и потому легко вымывается более или менее сильным потоком крови; этот механизм способен остановить кровотечение только из мелких сосудов.
Следовательно, для надежного гемостаза в сравнительно крупных сосудах необходим более устойчивый тромб - фибриновый. Он образуется в процессе коагуляционного гемостаза, или свертывания крови.
2
Характеристика фаз сосудисто-тромбоцитарного гемостаза
Образуюшийся в результате сосудисто-тромбоцитарного гемостаза тромбоцитарный тромб способен остановить кровотечение из сосудов микроциркуляторного русла с низким давлением крови.
Сосудисто-тромбоцитарный гемостаз включает несколько процессов.
Спазм поврежденного сосуда, способствующий уменьшению кровотечения. Первичный спазм
поврежденного сосуда происходит рефлекторно за счет усиления симпатических влияний. В
дальнейшем сужение сосуда (вторичный спазм) поддерживается адреналином и вазоконстрикторами - эндотелиального происхождения и освобождающимися из тромбоцитов как при их разрушении, так и путем секреции (серотонин, тромбоксан А ).
Адгезия тромбоцитов. В результате повреждения сосуда обнажаются волокна коллагена, к которым прилипают тромбоциты. Прикрепление тромбоцитов происходит с помощью образуемого клетками эндотелия белка фактора Виллебранда, взаимодействующего со специфическими рецепторами на мембране тромбоцитов. Адгезии способствует изменение отрицательного заряда мембраны поврежденного эндотелия сосудов на положительный.
Обратимая агрегация тромбоцитов. Непосредственно после адгезии происходит активация тромбоцитов, которые из дискообразных становятся округлыми и образуют псевдоподии, с

помощью которых соединяются друг с другом. Образование псевдоподий связано с переходом глобулярного актина в фибриллярный актин, инициируемым ионами Са и АДФ. В
результате образуется рыхлый тромбоцитарный тромб, который пропускает плазму.
Необратимая агрегация тромбоцитов происходит с участием тромбина, образовавшегося из протромбина под влиянием тканевой протромбиназы, которая появляется через 5-10 с после повреждения сосуда. Тромбоциты теряют свою структуру и образуют гомогенную массу.
Агрегация сопровождается высвобождением содержимого гранул тромбоцитов как в результате разрушения пластинок, так и путем секреции (реакция высвобождения). Высвобождаются все тромбоцитарные факторы свертывания крови, в том числе и инициирующие коагуляционный гемостаз (тромбопластин), и обладающие сосудосуживающим эффектом
(серотонин, тромбоксан А ), а также факторы роста.
Ретракция тромбоцитарного тромба (уплотнение) происходит за счет комплекса сократительных белков тромбоцитов - тромбостенина.
3
Механизмы сосудисто-тромбоцитарного гемостаза
Сосудисто-тромбоцитарный гемостаз сводится к образованию тромбоцитарной пробки, или тромбоцитарного тромба.
Он разделяется на 3 стадии:
1. временный (первичный и вторичный) спазм сосудов;
Сразу после травмы наблюдается первичный спазм кровеносных сосудов, благодаря чему
кровотечение в первый момент может не возникнуть или носит ограниченный характер.
Первичный спазм сосудов:
обусловлен выбросом в кровь в ответ на болевое раздражение адреналина и норадреналина;
длится 10-15 с.
Вдальнейшем наступает вторичный спазм, обусловленный:
 активацией тромбоцитов
активацией тромбоцитов
отдачей в кровь сосудосуживающих агентов серотонина, тромбоксана А, (ТхА2), адреналина и др.
2.образование тромбоцитарной пробки за счет адгезии (прикрепления к поврежден ной поверхности) и агрегации (склеивания между собой) кровяных пластинок;
Повреждение сосудов сопровождается немедленной активацией тромбоцитов, что связано с появлением высоких концентраций АДФ (из разрушающихся эритроцитов и травмированных сосудов), а также обнажением субэндотелия, коллагеновых и фибриллярных структур.
После травмы сосуда наступает адгезия тромбоцитов к коллагену и другим белкам субэндотелия:
При низком напряжении сдвига, возникающего при повреждении крупных артерий и вен, тромбоциты адгезируют непосредственно к волокнам коллагена через коллагеновые
