Акушерство и гинекология
.docx21. Миома матки, этиология, патогенез, клиника, диагностика, методы консервативного и оперативного лечения.
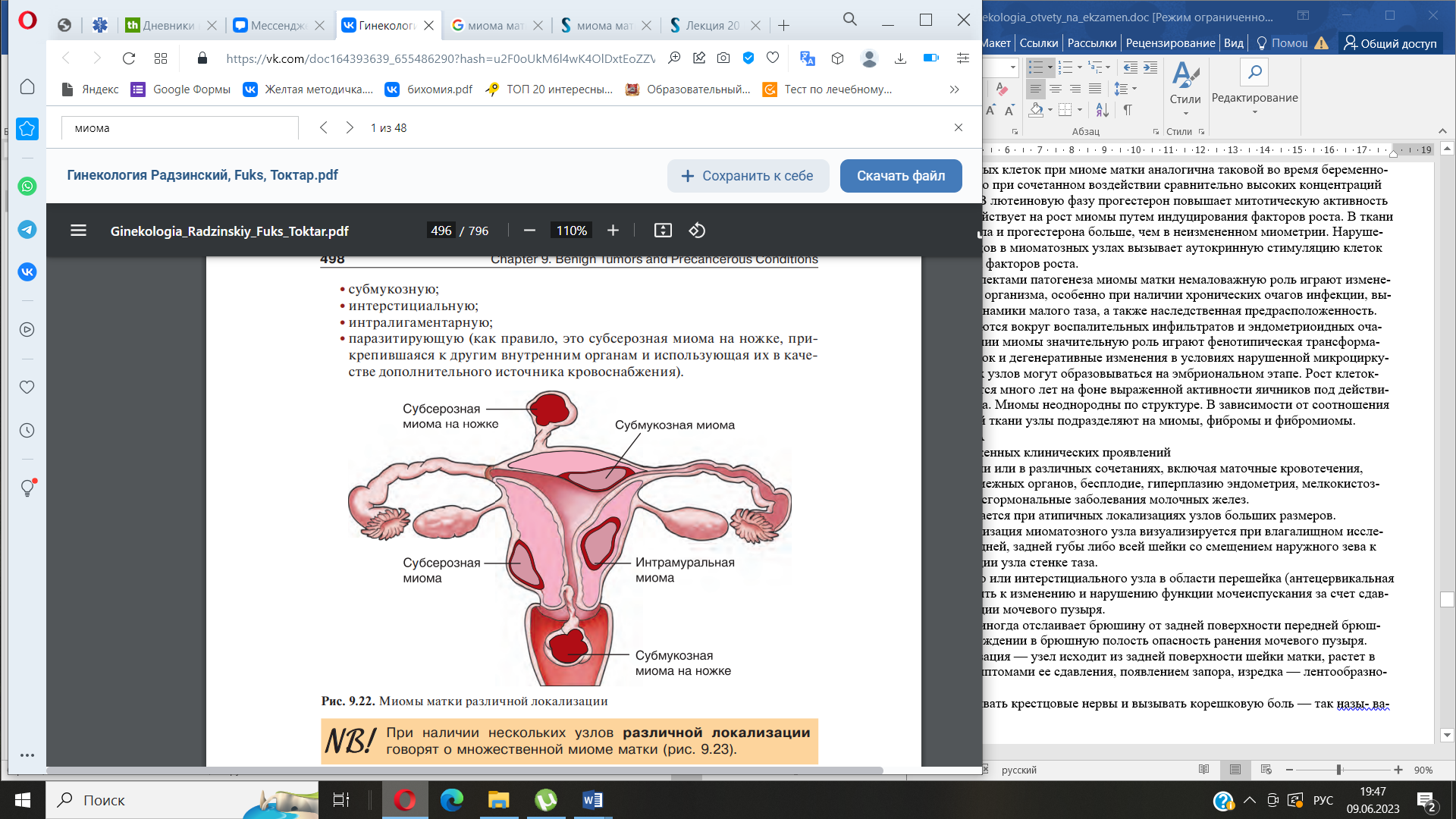 Миома
матки (лейомиома) — доброкачественная
опухоль, состоящая из фенотипически
измененных гладкомышечных клеток
миометрия тела и шейки матки. Этиология:
2 теории: 1. Появление дефекта клетки во
время онтогенетического развития матки
вследствие нестабильного периода
эмбриональных гладкомышечных клеток.2.
Повреждение клетки в зрелой матке.
Предрасполагающие факторы: наследственная
предрасположенность (наличие миомы
матки у прямых родственниц); нарушения
менструальной функции; нарушение
репродуктивной функции (бесплодие,
невынашивание беременности); Патогенез:
Точно не установлен. Хроническая
рецидивирующая ишемия миометрия (большое
кумулятивное количество менструаций,
внутриматочные вмешательства, хронические
ВЗОМТ) приводит к мутациям лейомиоцитов,
нарушению рецепции к половым стероидам,
усилению клеточной пролиферации, каждый
узел имеет лишь одну клетку-предшественника.
Клиника:
У половины больных — бессимптомное
течение. Симптоматика чаще развивается
при атипичных локализациях узлов больших
размеров. При субсерозной миоме — чаще
синдром хронической тазовой боли, может
нарушать мочеиспускание за счёт сдавлении
и иннервации мочевого пузыря при
субмукозной — менометроррагии. Часто
железодефицитные анемии (угнетение
выработки эритропоэтина + результат
кровотечений). При осложнениях (перекрут
ножки опухоли, некроз узла) — картина
острого живота. Беременность возможна,
но у 1 / 3 больных — осложненная. Размеры
опухоли на фоне беременности могут как
увеличиваться, так и стабилизироваться.
Параметральный
рост миомы также вызывает болевую
симптоматику, так как давит на сплетения,
возможно нарушение кровообращения в
области малого таза, развивается венозный
застой, а также тромбоз вен малого таза
и нижних конечностей. Диагностика:
1.
Физикальное:
обращать внимание на бледность кожного
покрова и слизистых оболочек
(железодефицитная анемия), иногда — на
повышенную массу тела, при
гинекологическом
исследовании можно пропальпировать
увеличенную матку с бугристой поверхностью
неправильной формы или опухоль на ножке,
исходящую из матки. 2.
Лаб диагностика:
анемия (железодеф). 3.УЗИ
: миоматозные
узлы, диагностика их структуры,
гемодинамики и, соответственно,
выраженности пролиферативных процессов,
дифференциации с другими заболеваниями
миометрия (аденомиоз, саркома).4.
Лапароскопия:
определить характер изменений в
придатках, а при необходимости взять
кусочек ткани для патоморфологического
исследования, удалить обнаруженные
узлы или провести гистерэктомию. Лечение:
1.
Консервативное
гормональные
препараты. Гестагены.
снижение митотической активности клеток
опухоли, что способствует торможению
ее роста. (дюфастон (дидрогестерон)
Препараты
с антигонадотропным эффектом.
Используют агонисты гонадолиберина
(бусерелин, золадекс) пролонгированного
действия, подавляющие секрецию
гонадотропинов и вызывающие тем самым
псевдоменопаузу. • Антипрогестагены.
Вызывают блокаду эффектов эндогенного
стероида, конкурируя с прогестероном
на уровне клеток-мишеней за взаимодействие
с рецепторами (мифепристон). 2. Хирургическое
Гистерэктомия
—
экстирпация матки.
Консервативно-пластическими
операциями считают миомэктомию —
вылущивание миоматозного узла и
гистерорезектоскопию при субмукозных
узлах до 5 см.
Стабильно-регрессионные операции:
эмболизация
маточных артерий, лапароскопическая
окклюзия маточных артерий. Эти методы
позволяют нивелировать симптомы
заболевания, уменьшить размер миоматозных
узлов, в ряде случаев вызвать их экспульсию
из матки.
22.
Ретенционные кисты яичников (фолликулярная,
желтого тела), этиология, патогенез,
клиника, диагностика, тактика, профилактика.
Кисты - небластоматозные непролиферирующие
опухоли яичников.
Образуются
в результате задержки избыточной
жидкости в преформированных полостях
и обусловливают значительное увеличение
яичника. Они могут образовываться из
фолликула, желтого тела, параовария
(эпиоофорона), эндометриоидных гетеротопий,
имплантированных на поверхности яичника.
Этиология:
1. Теория воспаление придатков матки.
застойная гиперемия тазовых органов и
развитие явлений периоофорита. Кроме
того, гиперемия наблюдается в
физиологических условиях в связи с
менструальным циклом (овуляция, фаза
развития желтого тела), с беременностью,
родами, послеродовым периодом и лактацией;
причинами могут быть прерванное половое
сношение, не
наступление оргазма при выраженном
половом возбуждении, а также опухоли
матки (миома) 2. Вторая теория – гормональная
– нарушение гормонального баланса в
организме больной.
1.
Фолликулярная киста яичника (недостаток
ЛГ)-
ретенционное образование, возникающее
за счет накопления жидкости в
кистозно-атрезирующем фолликуле
(граафов
фолликул не вскрылся).
Формируется
вследствие нарушения высвобождения
гонадотропинов гипофиза, что, вероятно,
связано с отсутствием предовуляторного
пика ЛГ, в результате чего не происходит
овуляции, а внутрифолликулярная жидкость
в результате транссудации из кровеносных
сосудов либо вследствие продолжающейся
секреции гранулезным эпителием не
реабсорбируется. Из соед. ткани.
2.
Киста желтого тела (избыток
ЛГ)-
формируется
после овуляции, вследствие скопления
жидкости в месте лопнувшего фолликула,
при этом увеличение сформированного
желтого тела более 3 см происходит за
счет накопления жидкости и крови в
результате нарушения лимфо- и кровообращения
в желтом теле.
Представлена
внутренней фиброзной выстилкой, за
которой следуют слои гранулезотекалютеиновых
клеток.
Клиника:
чаще бессимптомно, до разрыва. Фолликулярные
кисты
задержка менструации, возможны боли
различной интенсивности внизу живота.
Обычно боли появляются в период
формирования кисты. Осложнения проявляются
сильными болями внизу живота,
сопровождаемыми тошнотой, рвотой.
Перекрут «ножки» кисты приводит к
увеличению образования в результате
нарушения венозного кровообращения,
отека ткани и кровоизлияния.
Киста
желтого тела
Редко нарушается менструальный цикл.
В отдельных наблюдениях могут отмечаться
боли внизу живота. Наиболее частое
осложнение — кровоизлияние в полость
кисты, чаще в стадии развития желтого
тела. Кровотечение может быть интенсивным
и сопровождаться клинической картиной
«острого живота».
Диагностика:
1.
бимануальное исследование
(Двуручное
влагалищно-абдоминальное исследование
- позволяет описать размеры образования,
подвижность, консистенцию, поверхность,
болезненность, одно- и двусторонний
характер поражения, взаиморасположение
органов малого таза. Но не всегда можно
определить из-за маленьких размеров,
например)
2. Ультразвуковое исследование
- в яичнике визуалируется тонкостенное,
гипоэхогенное образование размерами
от 3 до 10 см 3.
Лапароскопия
- позволяет определить подвижность
опухоли, выполнить цистоскопию и оценить
внутреннюю структуру образования, взять
биопсию для определения морфологической
структуры заболевания и степени
распространения процесса, визуализировать
небольшие опухоли яичника, не приводящие
к объемной трансформации опухоли
«непальпируемые яичники». Лечение:
1. Выжидательная тактика в течении 2-3
менструальных циклов 2. Оперативное
вмешательство показано при сохранении
образования в области придатков матки
после 6 мес наблюдения, а также при
возникновении осложнений (перекрут
придатков матки, перфорация стенки
объемного образования яичника, апоплексия
яичника). Доступом выбора следует считать
лапароскопию. При перекруте придатков
матки допустимо выполнять их раскручивание
(detorsio) при сохранении признаков
жизнеспособности ткани. Апоплексия
яичника, сопровождаемая кровотечением,
требует коагуляции места разрыва с
биопсией стенки кисты либо вылущивания
стенки кисты.
23.
Кистомы яичников (тератома). Классификация,
клиника, диагностика, лечение,
реабилитация.
Тератома
- опухоль, возникающая из зародышевых
клеток в результате нарушения формирования
тканей в эмбриональном периоде развития
(из зрелых структур тканей и органов
зародыша). Классификация:
по
структуре
1.солидные (без кист) 2. кистозные
образования: а) дермоидная
киста, включающая эпидермис с придатками
кожи (волосяные фолликулы, потовые,
сальные железы и др.), б) эпидермоидная
киста, в которой тоже имеется эпидермис,
но без его придатков.
По
тканям а)
Эпидермального происхождения
б)
Монодермальные (струма яичника, карциноид
яичника). По развитию: а) Зрелые –чаще
доброкач. б) Незрелые (высокая
дифференцировка – злокач.) Клиника:
Болевой синдром отмечается в небольшом
числе наблюдений. Иногда появляются
дизурические явления, ощущение тяжести
внизу живота. В ряде случаев происходит
перекрут ножки дермоидной кисты,
возникает симптоматика "острого
живота", требующая экстренного
оперативного вмешательства.
Девочки
с незрелой тератомой яичника обычно
жалуются на боль внизу живота, общую
слабость, вялость, повышенную утомляемость,
снижение работоспособности и плохое
настроение. Менструальная функция не
нарушена. На поздних стадиях развития
опухоли выявляют кахексию, асцит,
повышение температуры тела. В крови
обнаруживаются изменения, характерные
для злокачественных опухолей яичника
(специф. Маркёры (антигены)СА 125 и СА
72-4)
Диагностика:
Двуручное
влагалищно-абдоминальное исследование
позволяет описать размеры образования,
подвижность, консистенцию, поверхность,
болезненность, одно- и двусторонний
характер поражения, взаиморасположение
органов малого таза. Инструментальные
исследования
УЗИ ( наличие и характер кровотока в
опухолях, выявление и описание зон
васкуляризации, направленности кровотока)
УЗ ангиография (количественная оценка
кровоснабжения опухоли за счет определения
индексов кровотока). МРТ
(применяются в дифференциально-диагностических
целях, когда информативность УЗ методов
исследования недостаточна, уточнения
локализации процесса_ Лапароскопия
- следует рассматривать как метод
диагностики и непосредственно лечения
при доброкачественных опухолях яичников
Позволяет: определить подвижность
опухоли, выполнить цистоскопию и оценить
внутреннюю структуру образования, взять
биопсию для определения морфологической
структуры заболевания, визуализировать
небольшие опухоли яичник. Лечение:
- исключение или подтверждение
злокачественного характера своевременно
выявленного яичникового образования.1.
Лечение
зрелых тератом хирургическое — резекция
яичника в пределах здоровых тканей.
При
злокачественном перерождении дермоидных
кист (дермоидная киста с малигнизацией)
развивается плоскоклеточный рак. 2.
Лечение
незрелых, комбинированное — надвлагалищная
ампутация матки с придатками с последующей
химио- и рентгенотерапией. Реабилитация:
Выделяют амбулаторный, стационарный и
санаторно-курортный виды помощи
гинекологическим больным. Соблюдение
лечебно-охранительного, в том числе
постельного или общего режима, принципов
диетотерапии (голод, стол общий или
согласно послеоперационному периоду
и сопутствующей патологии, механическое
итермическое щажение, питьевой режим).
Миома
матки (лейомиома) — доброкачественная
опухоль, состоящая из фенотипически
измененных гладкомышечных клеток
миометрия тела и шейки матки. Этиология:
2 теории: 1. Появление дефекта клетки во
время онтогенетического развития матки
вследствие нестабильного периода
эмбриональных гладкомышечных клеток.2.
Повреждение клетки в зрелой матке.
Предрасполагающие факторы: наследственная
предрасположенность (наличие миомы
матки у прямых родственниц); нарушения
менструальной функции; нарушение
репродуктивной функции (бесплодие,
невынашивание беременности); Патогенез:
Точно не установлен. Хроническая
рецидивирующая ишемия миометрия (большое
кумулятивное количество менструаций,
внутриматочные вмешательства, хронические
ВЗОМТ) приводит к мутациям лейомиоцитов,
нарушению рецепции к половым стероидам,
усилению клеточной пролиферации, каждый
узел имеет лишь одну клетку-предшественника.
Клиника:
У половины больных — бессимптомное
течение. Симптоматика чаще развивается
при атипичных локализациях узлов больших
размеров. При субсерозной миоме — чаще
синдром хронической тазовой боли, может
нарушать мочеиспускание за счёт сдавлении
и иннервации мочевого пузыря при
субмукозной — менометроррагии. Часто
железодефицитные анемии (угнетение
выработки эритропоэтина + результат
кровотечений). При осложнениях (перекрут
ножки опухоли, некроз узла) — картина
острого живота. Беременность возможна,
но у 1 / 3 больных — осложненная. Размеры
опухоли на фоне беременности могут как
увеличиваться, так и стабилизироваться.
Параметральный
рост миомы также вызывает болевую
симптоматику, так как давит на сплетения,
возможно нарушение кровообращения в
области малого таза, развивается венозный
застой, а также тромбоз вен малого таза
и нижних конечностей. Диагностика:
1.
Физикальное:
обращать внимание на бледность кожного
покрова и слизистых оболочек
(железодефицитная анемия), иногда — на
повышенную массу тела, при
гинекологическом
исследовании можно пропальпировать
увеличенную матку с бугристой поверхностью
неправильной формы или опухоль на ножке,
исходящую из матки. 2.
Лаб диагностика:
анемия (железодеф). 3.УЗИ
: миоматозные
узлы, диагностика их структуры,
гемодинамики и, соответственно,
выраженности пролиферативных процессов,
дифференциации с другими заболеваниями
миометрия (аденомиоз, саркома).4.
Лапароскопия:
определить характер изменений в
придатках, а при необходимости взять
кусочек ткани для патоморфологического
исследования, удалить обнаруженные
узлы или провести гистерэктомию. Лечение:
1.
Консервативное
гормональные
препараты. Гестагены.
снижение митотической активности клеток
опухоли, что способствует торможению
ее роста. (дюфастон (дидрогестерон)
Препараты
с антигонадотропным эффектом.
Используют агонисты гонадолиберина
(бусерелин, золадекс) пролонгированного
действия, подавляющие секрецию
гонадотропинов и вызывающие тем самым
псевдоменопаузу. • Антипрогестагены.
Вызывают блокаду эффектов эндогенного
стероида, конкурируя с прогестероном
на уровне клеток-мишеней за взаимодействие
с рецепторами (мифепристон). 2. Хирургическое
Гистерэктомия
—
экстирпация матки.
Консервативно-пластическими
операциями считают миомэктомию —
вылущивание миоматозного узла и
гистерорезектоскопию при субмукозных
узлах до 5 см.
Стабильно-регрессионные операции:
эмболизация
маточных артерий, лапароскопическая
окклюзия маточных артерий. Эти методы
позволяют нивелировать симптомы
заболевания, уменьшить размер миоматозных
узлов, в ряде случаев вызвать их экспульсию
из матки.
22.
Ретенционные кисты яичников (фолликулярная,
желтого тела), этиология, патогенез,
клиника, диагностика, тактика, профилактика.
Кисты - небластоматозные непролиферирующие
опухоли яичников.
Образуются
в результате задержки избыточной
жидкости в преформированных полостях
и обусловливают значительное увеличение
яичника. Они могут образовываться из
фолликула, желтого тела, параовария
(эпиоофорона), эндометриоидных гетеротопий,
имплантированных на поверхности яичника.
Этиология:
1. Теория воспаление придатков матки.
застойная гиперемия тазовых органов и
развитие явлений периоофорита. Кроме
того, гиперемия наблюдается в
физиологических условиях в связи с
менструальным циклом (овуляция, фаза
развития желтого тела), с беременностью,
родами, послеродовым периодом и лактацией;
причинами могут быть прерванное половое
сношение, не
наступление оргазма при выраженном
половом возбуждении, а также опухоли
матки (миома) 2. Вторая теория – гормональная
– нарушение гормонального баланса в
организме больной.
1.
Фолликулярная киста яичника (недостаток
ЛГ)-
ретенционное образование, возникающее
за счет накопления жидкости в
кистозно-атрезирующем фолликуле
(граафов
фолликул не вскрылся).
Формируется
вследствие нарушения высвобождения
гонадотропинов гипофиза, что, вероятно,
связано с отсутствием предовуляторного
пика ЛГ, в результате чего не происходит
овуляции, а внутрифолликулярная жидкость
в результате транссудации из кровеносных
сосудов либо вследствие продолжающейся
секреции гранулезным эпителием не
реабсорбируется. Из соед. ткани.
2.
Киста желтого тела (избыток
ЛГ)-
формируется
после овуляции, вследствие скопления
жидкости в месте лопнувшего фолликула,
при этом увеличение сформированного
желтого тела более 3 см происходит за
счет накопления жидкости и крови в
результате нарушения лимфо- и кровообращения
в желтом теле.
Представлена
внутренней фиброзной выстилкой, за
которой следуют слои гранулезотекалютеиновых
клеток.
Клиника:
чаще бессимптомно, до разрыва. Фолликулярные
кисты
задержка менструации, возможны боли
различной интенсивности внизу живота.
Обычно боли появляются в период
формирования кисты. Осложнения проявляются
сильными болями внизу живота,
сопровождаемыми тошнотой, рвотой.
Перекрут «ножки» кисты приводит к
увеличению образования в результате
нарушения венозного кровообращения,
отека ткани и кровоизлияния.
Киста
желтого тела
Редко нарушается менструальный цикл.
В отдельных наблюдениях могут отмечаться
боли внизу живота. Наиболее частое
осложнение — кровоизлияние в полость
кисты, чаще в стадии развития желтого
тела. Кровотечение может быть интенсивным
и сопровождаться клинической картиной
«острого живота».
Диагностика:
1.
бимануальное исследование
(Двуручное
влагалищно-абдоминальное исследование
- позволяет описать размеры образования,
подвижность, консистенцию, поверхность,
болезненность, одно- и двусторонний
характер поражения, взаиморасположение
органов малого таза. Но не всегда можно
определить из-за маленьких размеров,
например)
2. Ультразвуковое исследование
- в яичнике визуалируется тонкостенное,
гипоэхогенное образование размерами
от 3 до 10 см 3.
Лапароскопия
- позволяет определить подвижность
опухоли, выполнить цистоскопию и оценить
внутреннюю структуру образования, взять
биопсию для определения морфологической
структуры заболевания и степени
распространения процесса, визуализировать
небольшие опухоли яичника, не приводящие
к объемной трансформации опухоли
«непальпируемые яичники». Лечение:
1. Выжидательная тактика в течении 2-3
менструальных циклов 2. Оперативное
вмешательство показано при сохранении
образования в области придатков матки
после 6 мес наблюдения, а также при
возникновении осложнений (перекрут
придатков матки, перфорация стенки
объемного образования яичника, апоплексия
яичника). Доступом выбора следует считать
лапароскопию. При перекруте придатков
матки допустимо выполнять их раскручивание
(detorsio) при сохранении признаков
жизнеспособности ткани. Апоплексия
яичника, сопровождаемая кровотечением,
требует коагуляции места разрыва с
биопсией стенки кисты либо вылущивания
стенки кисты.
23.
Кистомы яичников (тератома). Классификация,
клиника, диагностика, лечение,
реабилитация.
Тератома
- опухоль, возникающая из зародышевых
клеток в результате нарушения формирования
тканей в эмбриональном периоде развития
(из зрелых структур тканей и органов
зародыша). Классификация:
по
структуре
1.солидные (без кист) 2. кистозные
образования: а) дермоидная
киста, включающая эпидермис с придатками
кожи (волосяные фолликулы, потовые,
сальные железы и др.), б) эпидермоидная
киста, в которой тоже имеется эпидермис,
но без его придатков.
По
тканям а)
Эпидермального происхождения
б)
Монодермальные (струма яичника, карциноид
яичника). По развитию: а) Зрелые –чаще
доброкач. б) Незрелые (высокая
дифференцировка – злокач.) Клиника:
Болевой синдром отмечается в небольшом
числе наблюдений. Иногда появляются
дизурические явления, ощущение тяжести
внизу живота. В ряде случаев происходит
перекрут ножки дермоидной кисты,
возникает симптоматика "острого
живота", требующая экстренного
оперативного вмешательства.
Девочки
с незрелой тератомой яичника обычно
жалуются на боль внизу живота, общую
слабость, вялость, повышенную утомляемость,
снижение работоспособности и плохое
настроение. Менструальная функция не
нарушена. На поздних стадиях развития
опухоли выявляют кахексию, асцит,
повышение температуры тела. В крови
обнаруживаются изменения, характерные
для злокачественных опухолей яичника
(специф. Маркёры (антигены)СА 125 и СА
72-4)
Диагностика:
Двуручное
влагалищно-абдоминальное исследование
позволяет описать размеры образования,
подвижность, консистенцию, поверхность,
болезненность, одно- и двусторонний
характер поражения, взаиморасположение
органов малого таза. Инструментальные
исследования
УЗИ ( наличие и характер кровотока в
опухолях, выявление и описание зон
васкуляризации, направленности кровотока)
УЗ ангиография (количественная оценка
кровоснабжения опухоли за счет определения
индексов кровотока). МРТ
(применяются в дифференциально-диагностических
целях, когда информативность УЗ методов
исследования недостаточна, уточнения
локализации процесса_ Лапароскопия
- следует рассматривать как метод
диагностики и непосредственно лечения
при доброкачественных опухолях яичников
Позволяет: определить подвижность
опухоли, выполнить цистоскопию и оценить
внутреннюю структуру образования, взять
биопсию для определения морфологической
структуры заболевания, визуализировать
небольшие опухоли яичник. Лечение:
- исключение или подтверждение
злокачественного характера своевременно
выявленного яичникового образования.1.
Лечение
зрелых тератом хирургическое — резекция
яичника в пределах здоровых тканей.
При
злокачественном перерождении дермоидных
кист (дермоидная киста с малигнизацией)
развивается плоскоклеточный рак. 2.
Лечение
незрелых, комбинированное — надвлагалищная
ампутация матки с придатками с последующей
химио- и рентгенотерапией. Реабилитация:
Выделяют амбулаторный, стационарный и
санаторно-курортный виды помощи
гинекологическим больным. Соблюдение
лечебно-охранительного, в том числе
постельного или общего режима, принципов
диетотерапии (голод, стол общий или
согласно послеоперационному периоду
и сопутствующей патологии, механическое
итермическое щажение, питьевой режим).
24. Кистомы яичников (серозная и муцинозная цистаденомы). Классификация, клиника, диагностика, лечение, реабилитация. Классификация: 1. Серозные опухоли а)Доброкачественные: (поверхностная папиллома) б)Пограничные (потенциально низкой злокачественности): папиллярная цистаденома; в)Злокачественные: – аденокарцинома, поверхностная папиллярная карцинома 2. Муцинозные опухоли а) Доброкачественные: – цистаденома; б)Пограничные (потенциально низкой злокачественности): аденофиброма и цистаденофиброма. В) Злокачественные: – аденокарцинома и цистаденокарцинома; Клиника: Простая серозная цистаденома - истинная доброкачественная опухоль яичника. Серозная цистаденома покрыта низким кубическим эпителием (внутри реснички), под которым располагается соединительнотканная строма. расположена сбоку от матки или в заднем своде, чаще с одной стороны. Чаще бессимптомное течение. Боли тянущего характера внизу живота и пояснице. Приступы острых болей, сопровождающие перекручивание ножки кисты, свидетельствуют об острой ишемии и требуют немедленного хирургического вмешательства. Содержимое подобных кист может быть кровянистым. Гормональной активностью эти опухоли обычно не обладают. Нарушения менструального цикла при серозных цистаденомах бывают относительно редко. Могут встречаться нарушения функций кишечника и мочеиспускания. Чаще возникают в менопаузу. Муцинозная цистаденома- представляет собой доброкачественное новообразование яичника. Муцинозные цистаденомы почти всегда многокамерные. Камеры заполнены слизистым содержимым (эпителий типа цервикального), представляющим собой муцин, содержащий гликопротеиды и гетерогликаны. Опухоль может достигать больших и даже гигантских размеров. Поражаются женщины всех возрастов. Из клинических симптомов довольно часто отмечаются увеличение объема живота или ощущение тяжести в животе за счет величины опухоли и сдавления соседних органов (запор, дизурические явления). Диагностика как см вопрос 22 и 23. Лечение: При простой серозной цистаденоме в молодом возрасте допустимо вылущивание опухоли с оставлением здоровой ткани яичника. У в возрасте удаляют придатки матки на пораженной стороне. При простой серозной цистаденоме пограничного типа (низкой степени злокачественности)у женщин репродуктивного возраста удаляют опухоль на пораженной стороне с биопсией коллатерального яичника и оментэктомией. У пациенток пременопаузального возраста выполняют надвлагалищную ампутацию матки и (или) экстирпацию матки с придатками и оментэктомию. Муцинозной цистаденома оперативное: удаление придатков пораженного яичника у пациенток репродуктивного возраста. В пре- и пост-менопаузальном периодах необходимо удаление придатков с обеих сторон вместе с маткой. Небольшие муцинозные цистаденомы можно удалять с помощью хирургической лапароскопии с применением эвакуирующего мешочка. При больших опухолях необходимо предварительно удалить содержимое электроотсосом через небольшое отверстие. Независимо от морфологической принадлежности опухоли до окончания операции ее следует разрезать и осмотреть внутреннюю поверхность опухоли. Показаны также ревизия органов брюшной полости (червеобразного отростка, желудка, кишечника, печени), осмотр и пальпация сальника, пара-аортальных лимфатических узлов, как и при опухолях всех видов. 25. Рак яичников. Классификация, клиника, диагностика, лечение, профилактика. Классификация: По морфологии: 1) из эпителиальной ткани яичников: папиллярный рак, железистый рак (аденокарцинома), солидный рак 2) Опухоли из соединительной ткани яичников: саркома 3) Опухоли из ткани, покрывающей фолликул, и зернистого слоя фолликула: гранулезоклеточный рак, злокачественная текобластома, дисгерминома (семинома) развивающаяся из гоноцитов (первичных недифференцированных половых клеток). 4) опухоли из соединительной ткани яичников: тератобластома; 5) метастатические злокачественные опухоли: рак Крукенберга - первичный очаг при этом может располагаться в желудке, поджелудочной железе, кишечнике, желчном пузыре; метастатическая аденокарцинома - метастаз из молочной железы. (FIGO 4 стадии) + по системе тnм: (tumor, nodus и metastasis )1) Т - первичная опухоль: Т0 - первичная опухоль не определяется; Т1 - опухоль ограничена яичниками; Т2 - опухоль поражает один или оба яичника с распространением на таз; Т3- опухоль поражает один или оба яичника, распространяется на тонкую кишку или сальник, ограничена малым тазом, или имеются внутрибрюшные метастазы за пределами малого таза или в лимфатических узлах забрюшинного пространства; 2) N - регионарные лимфатические узлы (регионарными для яичников являются подвздошные, боковые сакральные, парааортальные, паховые лимфатические узлы) N0- нет признаков поражения лимфатических узлов; N1- имеется поражение регионарных лимфатических лимфоузлов; NХ - недостаточно данных для оценки состояния регионарных лимфатических узлов; 3) М - отдаленные метастазы: М0 - нет признаков отдаленных метастазов; М1 - имеются отдаленные метастазы; Мх - недостаточно данных для определения отдаленных метастазов; 4) G - гистологическая градация: G1 - пограничная злокачественность; G2 - явная злокачественность; GЗ - степень злокачественности не может быть установлена. Клиника: 1) стадия 1- опухоль ограничена яичниками: а) - опухоль ограничена одним яичником, асцита нет, с отсутствием прорастания или разрыва капсулы или с таковыми; б) - опухоль ограничена обоими яичниками, с отсутствием прорастания или разрыва капсулы или с таковыми; в) — опухоль ограничена одним или обоими яичниками, но при наличии очевидного асцита или определяются раковые клетки в смывах. 2) стадия 2- опухоль поражает один или оба с распространением на область таза: а - распространение и/или метастазы на поверхности матки и/или труб; б - распространение на другие ткани таза, включая брюшину и матку; в) - распространение на ткани таза, брюшину и матку, имеется очевидный асцит или определяются клетки в смывах. 3) стадия 3 - распространение на один или оба яичника метастазами по брюшине за пределами таза и/или метастазы в забрюшинных лимфатических узлах: 4) стадия 4 – распространение на один или оба яичника с отдаленными метастазами. Общая: 1) Характерен быстрый рост, метастатическое поражение большого сальника, распространение опухоли по париетальной и висцеральной брюшине. Часто метастазы отмечаются в парааортальных и надключичных лимфатических узлах, пупке, печени, на плевре; 2) При начальных стадиях заболевания клиническая картина крайне скудная — больные отмечают некоторый дискомфорт в брюшной полости, иногда незначительные боли и тяжесть внизу живота. общая слабость, повышенная утомляемость; иногда тошнота и рвота; запор, чередующийся с поносом; чувство распирания в подложечной области; 3) В поздние стадии: постоянная боль; увеличение живота за счёт асцита; может быть выпот в плевральных полостях; появление признаков сердечно-сосудистой и дыхательной недостаточности; отеки на нижних конечностях. Диагностика: 1) Клиническая картина - пальпаторное определение в малом, тазу опухолей различной консистенции с бугристой поверхностью, ограниченно подвижных; асцит; выпот в плевральных полостях. 2) УЗИ брюшной полости; 3) КТ брюшной полости; 4) Цитологическое исследование содержимого, полученного при пункции брюшной полости через задний свод влагалища; 5) Лапароскопия; 6) Иммунологическое исследование - определение опухолевого ассоциированного антигена СА-125; 7) Методы исследования, уточняющие состояние смежных органов - ирригоскопия, экскреторная урография. Лечение: Ранние стадии (I и IIA стадии). Хирургическое лечение включает экстирпацию матки с придатками и оментэктомией. Необходимы тщательная ревизия брюшины Адъювантная химиотерапия не назначается только при высокодифференцированной карциноме IА стадии. Во всех остальных случаях показана химиотерапия производными платины (цисплатином 75мг/м2 или карбоплатином AUC5-6) в монорежиме; 3-6 курсов каждые 3 нед либо в сочетании с алкилирующими агентами или паклитакселом. Местно-распространенные стадии (IIB, IIC и III стадии). Хирургическое лечение заключается в выполнении максимальной циторедукции так, чтобы оставшиеся опухолевые массы не превышали в диаметре 1 см. Химиотерапия 1-й линии - комбинированная производными платины с другими цитостатиками. Оптимальная химиотерапия 1-й линии: карбоплатин или цисплатин в сочетании с паклитакселом; 6 курсов каждые 3 нед. Распространенная стадия (IV стадия) хирургическое лечение с целью максимальной циторедукции. + химиотеропия, в тех же режимах, что и при III стадии.
26. Рак матки (аденокарцинома, саркома). Классификация, клиника, диагностика, лечение, профилактика. Злокачественное новообразование тела матки. Аденокарцинома матки (рак эндометрия) – злокачественная опухоль, происходящая из железистых клеток эндометрия. Саркома М. — из мышечных клеток — лейомиосаркома, из клеток стромы эндометрия — эндометриальная стромальная саркома; из остатков эмбриональных тканей — смешанная мезодермальная опухоль. Объективными признаками озлокачествления миомы М. являются быстрый рост опухоли, появление боли в низу живота, ухудшение общего состояния, анемия, повышение СОЭ. Классификация: TNM Т1 — только тело матки (Т1а — длина полости матки 8 см и менее. Т1в — длина полости М. более 8 см); Т2 — опухоль распространяется на шейку Т3 — опухоль распространяется за пределы М., но не достигает костей таза, Т4 — опухоль поражает слизистую оболочку мочевого пузыря и прямой кишки и (или) выходит за пределы малого таза. NX — метастазы в регионарных лимфатическихузлах сомнительны. NO — метастазы в регионарных лимфатических узлах отсутствуют. N1 — имеются метастазы в регионарных лимфатических узлах. М0 — отдаленные метастазы отсутствуют. М1 — имеются отдаленные метастазы. + FIGO 4 стадии: I — опухоль ограничена телом матки, регионарные метастазы не определяются. II опухоль поражает тело и шейку матки, регионарные метастазы не определяются. III — опухоль распространяется за пределы матки, но не за пределы малого таза. IV — опухоль распространяется за пределы малого таза и/или имеется прорастание мочевого пузыря и/или прямой кишки. Клиника: Возникновение рака никогда не происходит на фоне нормально функционирующего эндометрия. Ему предшествуют гиперпластический процесс, аденоматоз или атрофия. Основным симптомом РМ у женщин в постменопаузе являются кровянистые выделения из половых путей. В репродуктивном возрасте РМ может проявляться различными нарушениями менструального цикла от скудных ациклических кровянистых выделений до маточных кровотечений, но может протекать и бессимптомно. Наиболее ранними симптомами являются жидкие водянистые бели, нередко с примесью крови, и зуд наружных половых органов. Кровотечение, как правило, контактное или появляется после физической нагрузки. Возможны боли внизу живота, носят схваткообразный характер. Это связано с сокращениями миометрия и опорожнением матки от скопившейся в ней крови или гноевидной жидкости (гематометра, пиометра), отток которой в результате обтурации внутреннего зева шейки матки затруднен. После таких схваткообразных болей появляются патологические выделения из матки — гной и кровь. При поздних стадиях боли постоянные, особенно интенсивны по ночам, связаны со сдавлением раковым инфильтратом нервных сплетений в малом тазу. При переходе процесса на мочевой пузырь и прямую кишку появляются симптомы нарушения функционирования этих органов. Диагностика: Гинекологический осмотр Обращают внимание на состояние слизистой оболочки влагалища и шейки матки. Складчатая, сочная слизистая оболочка, не соответствующая пожилому возрасту, будет. Бимануальное влагалищно-абдоминальное + ректальное для определения инфильтратов в параметрии. Гистологическое исследование ткани эндометрия после биопсии, раздельного диагностического выскабливания или гистерэктомии. УЗ исследование – определение утолщения эндометрия, нетипичное для периода цикла. Цервикогистероскопия с биопсией или раздельным диагностическим выскабливанием. Цитологическое исследование аспирата из полости матки. Получение крошковатой массы в аспирате, как правило, свидетельствует о раке эндометрия. Определение уровня СА-125, типичный онкомаркер заболеваний матки и яичников. Для выявления метастазов: ПЭТ, рентгенографию легких, МРТ органов брюшной полости и малого таза с контрастированием, в/в урографию или сканирование почек. Лечение: Основные методы лечения рака тела матки: хирургическое вмешательство, гормональная терапия, химиотерапия, лучевая терапия или их сочетание. 1. Хирургическое – на ранних стадиях, только экстирпации матки с придатками и лимфаденэктомией, на более поздних в сочетании с лучевой. 2. Гормональная терапия рака тела матки синтетическими прогестинами может быть применена при метастазах и в составе комплексного лечения первичного рака тела матки. Считается, что прогестинотерапия (гидроксипрогестерона капронат, медроксипрогестерон) приводит не столько к деструкции опухоли, сколько к повышению дифференцировки опухолевых клеток и возможности нормализации измененного эндометрия. 3. Химиотерапия таксанами и препаратами платины по результатам гистологического исследования. Профилактика: В качестве возможных мер профилактики РЭ можно рассматривать изменение образа жизни с нормализацией массы тела, а также своевременное выявление и лечение гиперплазии эндометрия у пациенток группы риска (ановуляция, СПКЯ, прием тамоксифена). Риск РЭ снижается при длительном использовании в репро- дуктивном возрасте КОК, гестагенных контрацептивов, внутриматочной гормональной системы.
27.
Рак шейки матки. Классификация, клиника,
диагностика, лечение, профилактика.
-
злокачественное заболевание шейки
матки (чаще всего высокодефферинцированный,
плоскоклеточный) Карцинома (эпителиальные)
и Аденокарцинома (из железестых).
Преинвазивный
рак, рак in situ
(рак на месте) — злокачественная опухоль
на начальных стадиях развития, особенностью
которой является скопление атипичных
клеток без прорастания в базальный слой
эпителия. Существенная роль в развитии
рака шейки матки отводится ВПЧ.
Классификация:
По
локализации
рак влагалищной части и рак слизистой
оболочки цервикального канала.
Гистологические
формы: плоскоклеточный
с ороговением; плоскоклеточный без
ороговения; низкодифференцированный;
железистый. Степень
дифференцировки:
Gx — cтепень дифференцировки не может
быть установлена; G1 — высокая G2 — средняя
G3 — низкая G4 — недифференцированные
опухоли.
TNM:
T1 — рак шейки матки, ограниченный маткой
(распространение на тело не учитывается).
T2 —
опухоль шейки с распространением на
матку, но без прорастания стенки таза
или нижней трети влагалища. T3
— рак шейки с распространением на стенку
таза и/или вовлечением нижней трети
влагалища, и/или приводящий к гидронефрозу
или нефункционирующей почке.
T4 —
опухоль распространяется на слизистую
оболочку мочевого пузыря или прямой
кишки и/или распространяется далее
малого таза. Nx
— недостаточно данных для оценки
состояния регионарных лимфатических
узлов. N0 — нет признаков поражения
лимфатических узлов. N1 — метастазы в
регионарных лимфатических узлах. M —
oтдаленные метастазы (metastases). • М0 — нет
отдаленных метастазов. М1 — имеются
отдаленные метастазы. Международной
федерации акушеров-гинекологов (англ.
— International Federation of Gynaecology and Obstetrics, FIGO),
согласно которой различают 4 стадии:
I — опухоль ограничена шейкой матки.(
инвазия в строму не более/более 3см) II —
опухоль распространяется за пределы
шейки матки, но регионарные метастазы
не выявляются. III
— распространение по малому тазу,
регионарные метастазы. IV
— поражение соседних органов и/или
отдаленные метастазы.
Клиника:
Для рака шейки матки характерно
бессимптомное течение начальных стадий
— без каких-либо проявлений.
Позднее
появляются следующие симптомы в различном
сочетании: бели
(обычно водянистые или могут быть
окрашены кровью, содержать отторгнувшиеся
некротические участки опухоли. Имеют
характерный вид мясных помоев, без
запаха. При присоединении инфекции
может появляться зловонный запах.), боли
в низу живота
(указывающий на вовлечение в опухолевый
процесс лимфатических узлов и клетчатки
таза с образованием инфильтратов,
сдавливающих нервные стволы и сплетения
таза. Чаще всего пациенток беспокоят
боли в пояснице, внизу живота, в области
крестца и прямой кишки.), кровотечения
(мажущие или обильные). Кахексия
появляется при далеко зашедшем раковом
процессе в результате выраженной
интоксикации организма продуктами
распада опухоли. Диагностика:
Осмотр
шейки матки в зеркалах
1. Расширенная кольпоскопия (ищем
кандиломы ВПЧ) 2. Цитологической
диагностики (PAP-test - биоматериал размещается
не на стекле, а во флаконе с транспортной
средой) 3. При обнаружении атипичных
клеток проводят расширенную биопсию
шейки матки. 4. Тесты на ВПЧ 5. Доп методы:
УЗИ, КТ
таза; рентгенографию органов грудной
клетки; экскреторную урографию,
цистоскопию; лимфографию; сцинтиграфию
костей скелета. Лечение: 1. Хирургическое
- Радиоволновая конизация шейки матки
(стандарт на 1 ст.). Экстирпация матки с
придатками (операция выбора на 1 ст.,
стандарт на 2ой) 2. Лучевая терапия на
ранних этапах- самостоятельно, потом в
сочетании с хирургическим 3. Химиотерапия
(со 2ой ст.) таксанами и препаратами
платины (цисплатин).
Профилактика:
вакцина от ВПЧ, барьерная контрацепция,
лечение предрака.
28.
Эндометриоз. Классификация, этиология,
патогенез, клиника, диагностика, лечение.
БОЛЕЗНЬ ЗАГАДКА!
 Эндометриоз
- патологический процесс, при котором
за пределами полости матки происходит
доброкачественное разрастание ткани,
по морфологическим и функциональным
свойствам подобной эндометрию.
Классификация: 1.
Экстрагенитальный,
топографически не связанный с тканями
и органами репродуктивной системы 2.
Генитальный
– поражающий половые органы. а)
Наружный,
локализованный вне матки (яичников,
маточной трубы) б) Внутренний,
располагающийся в теле матки (аденомиоз):
диффузный
и очаговый (узловая форма). При узловой
форме аденомиоза эндометриоидная ткань
разрастается внутри матки в виде узла,
напоминающего миому матки. По
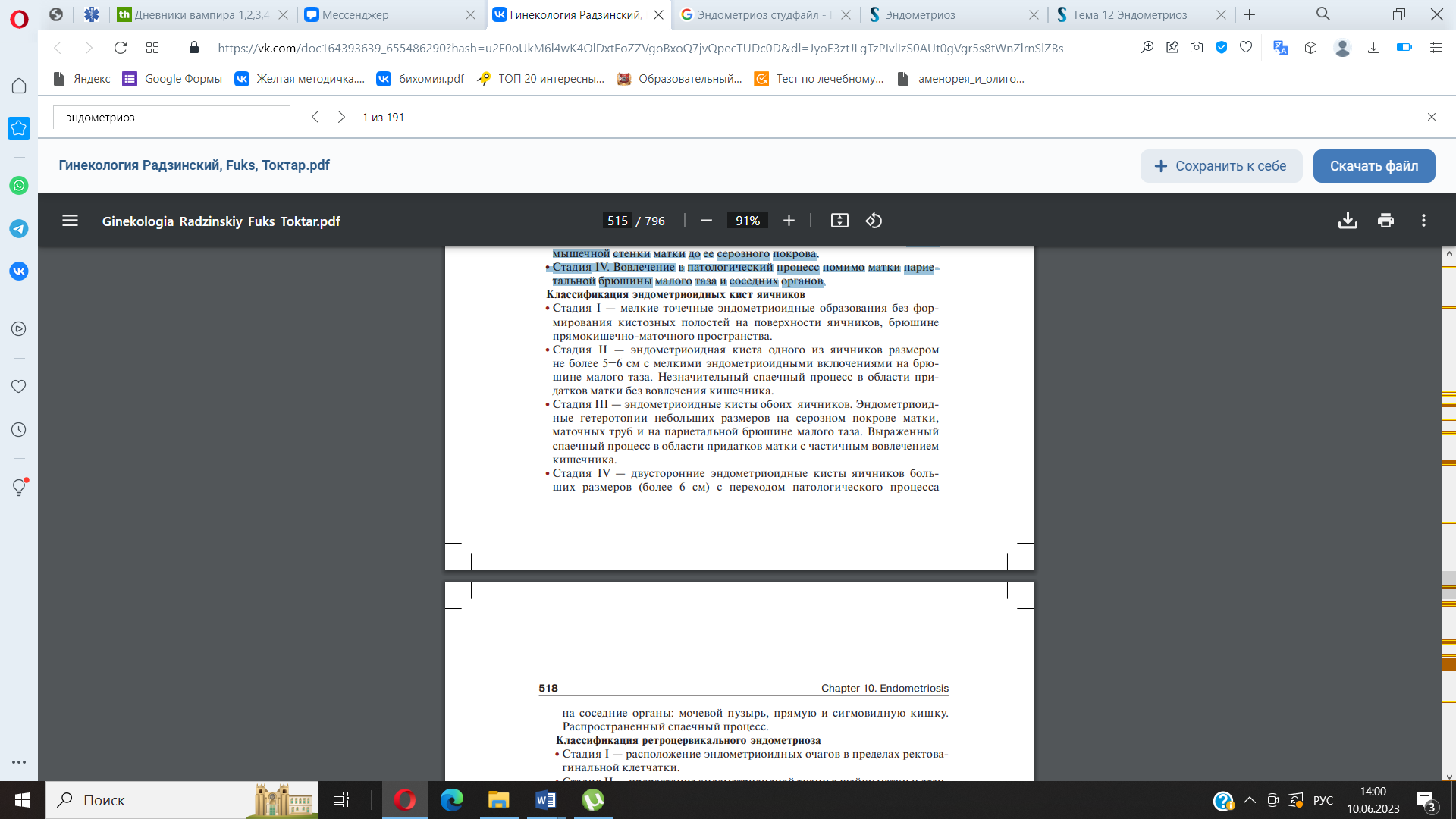
распространённости: Стадия
I. Патологический процесс ограничен
слизистой оболочкой тела матки. Стадия
II. Переход на мышечные слои. Стадия III.
на всю толщу мышечной стенки матки до
ее серозного покрова. Стадия IV. Вовлечение
париетальной брюшины малого таза и
соседних органов. Этиология:
Теории происхождения. Эмбриональная
теория– развивается
из смещенных участков зародышевого
материала (аномальные остатки Мюллерова
протока), из которых в процессе эмбриогенеза
формируются половые органы женщины и,
в частности, эндометрий на необычном
месте Метапластическая
теория -
развиваются за счет метаплазии
эмбриональной брюшины или целомического
эпителия. Трансплантационная
теория -
эндометриоидные гетеротопии могут
попадать в брюшную полость путем
ретроградного заноса менструальной
крови, и затем распространяться в
организме больной лимфогенным и
гематогенным путем. + гормональная,
онкогенная, генетическая, экологическая.
Патогенез:
не до конца изучен и основывается на
теориях. Клиника: 1. Постоянным симптомом
является боль, которая появляется и
усиливается в предменструальные дни и
во время менструации. При продолжительном
и тяжелом течении эндометриоза боли
беспокоят и после окончания менструации.2.
Диспареуния - боль и дискомфорт при
половом акте. 3. Наблюдается некоторое
увеличение размеров пораженного органа
(матки, яичника).4. Нарушение менструальной
функции, в виде гиперполименореи,
меноррагии и менометроррагии Наблюдаются
также перед- и пост менструальные
выделения, нарушение ритма менструации
и др.5. Бесплодие - частый спутник
эндометриоза. 6. Маточные
кровотечения обильные, упорные, плохо
поддаются симптоматическому лечению
и часто приводят к развитию анемии.
Диагностика:
Бимануальное
гинекологическое исследование:
позволяет выявить опухолевидное
образование в области придатков матки,
уплотнения в позадишеечной области и
болезненность стенок малого таза. При
эндометриозе влагалищной части шейки
матки видны эндометриоидные очаги
различной величины и формы (от мелкоточечных
до кистозных полостей диаметром 0,7–0,8
см, темно-красного цвета). Кольпоскопия
- цервикоскопия, произведенная с помощью
фиброгистероскопа. Лаб.
Исслед-е
Анемия, В крови и перитонеальной жидкости
– онкомаркер CA-125 Ультразвуковая
диагностика
- эндометриоидные кисты. Одна из
особенностей эндометриоидных кист —
значительная толщина стенок (0,2–0,6 см).
КТ
- неоднородность структуры миометрия
из-за наличия мелких очагов разной формы
и низкой плотности, не имеющих четких
границ с нормальной тканью миометрия.
Магнитно-резонансная
томография
- патологические ткани (очаги, образования)
в ректовагинальном простран-стве
неоднородной структуры.
Гистеросальпингография
проводят с помощью водных растворов
контрастных веществ («законтурные
ткани») Лапароскопия.
Лечение:
хирургическое + гормонотерапия.
Медикаментозная
терапия
уменьшение выраженности имеющихся
симптомов. НПВС Гормональная терапия
эндометриоза: Монотерапию прогестагенами
(принимаемые внутрь, вводимые внутримышечно
или подкожно) Хирургическое
лечение Лапароскопия
является предпочтительным хирургическим
доступом (золотой стандарт)
29.
Пороки развития матки. Факторы, влияющие
на возникновение пороков, диагностика,
методы коррекции.
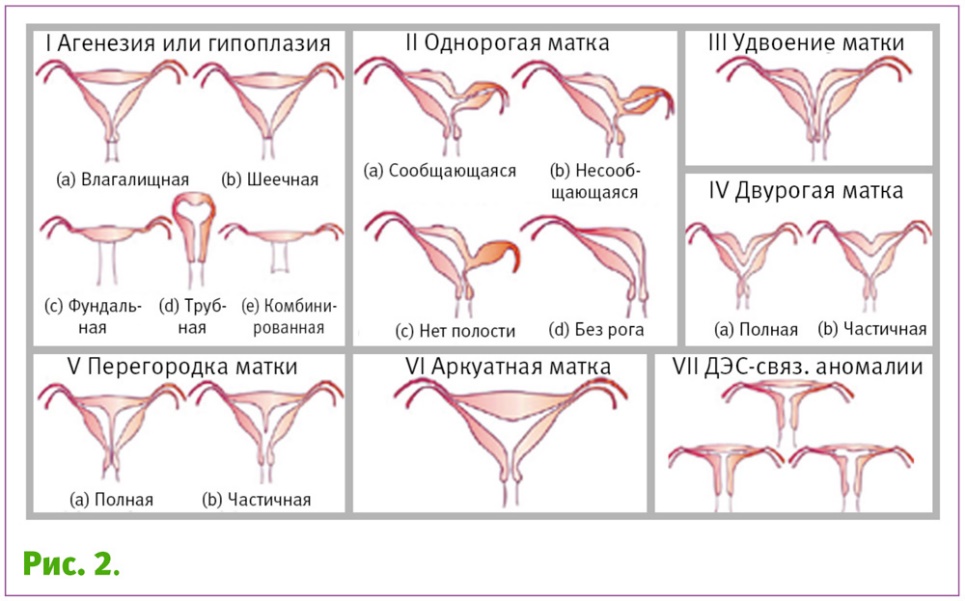
Пороки
развития зависят от того, произошла ли
дефференцировка, полностью или частично
слились протоки в процессе органогенеза.
Этиопатогенез:
причинами считаются тератогенные
факторы, действующие в эмбриональный,
возможно, в фетальный и даже в постнатальный
периоды: а)
внешние тератогенные факторы:
ионизирующие излучения; инфекция;
лекарственные средства, особенно
гормональные; химические; атмосферные
(недостаток кислорода); алиментарные
(нерациональное питание, дефицит
витаминов) - нарушающие процессы
метаболизма и клеточного деления. б)
внутренние тератогенные воздействия -
все патологические состояния материнского
организма, особенно способствующие
нарушениям гормонального гомеостаза,
а также наследственные (инфекции,
например).
Диагностика.АР
матки в большинстве случаев диагностируется
без труда с помощью обычных методов
исследования: при помощи зеркал,
бимануального исследования, зондирования,
УЗИ. По показаниям применяют
метросальпингографию, лапароскопию и
т.д. Исследование мочевыделительной
системы позволяет определить формы
пороков развития мочевых органов.
Лечение.Некоторые
виды ПР матки, протекающие бессимптомно,
не требуют никакого лечения (седловидная,
однорогая и др.). Если тот или иной порок
сопровождается невынашиванием
беременности, то по показаниям производят
пластические операции. Добавочный или
рудиментарный рог (вне или во время
беременности) матки удаляют во время
операции. Рассекают перегородку ( 2
матки, 2 влагалища).
Аплазия
влагалища и матки
— врожденное отсутствие матки и влагалища
возникает на ранней стадии внутриутробного
развития в результате нарушения закладки
парамезонефральных протоков.
Удвоение
матки и влагалища
— порок развития, при котором
парамезонефральные протоки при своем
развитии не сливаются с образованием
одной матки и одного влагалища, а
развиваются самостоятельно с формированием
двух маток и двух влагалищ.
Однорогая
матка
— половина нормальной матки, которая
может быть в двух вариантах: при первом
она представлена в виде одного рога,
при втором — матка однорогая с добавочным
рудиментарным рогом.
Двурогая
матка
— аномалия развития, при которой тело
матки представлено 2 отдельными
структурами в результате того, что на
внутриутробном этапе не произошло
слияния правого и левого протока.
Отличительная особенность двурогой
матки — наличие только одной шейки
матки.
Внутриматочная
перегородка
— порок развития матки, при котором ее
полость разделена на две половины
продольной перегородкой различной
длины. Она может быть тонкой или на
широком основании, одна гемиполость
может быть длиннее другой.
Эндометриоз
- патологический процесс, при котором
за пределами полости матки происходит
доброкачественное разрастание ткани,
по морфологическим и функциональным
свойствам подобной эндометрию.
Классификация: 1.
Экстрагенитальный,
топографически не связанный с тканями
и органами репродуктивной системы 2.
Генитальный
– поражающий половые органы. а)
Наружный,
локализованный вне матки (яичников,
маточной трубы) б) Внутренний,
располагающийся в теле матки (аденомиоз):
диффузный
и очаговый (узловая форма). При узловой
форме аденомиоза эндометриоидная ткань
разрастается внутри матки в виде узла,
напоминающего миому матки. По
распространённости: Стадия
I. Патологический процесс ограничен
слизистой оболочкой тела матки. Стадия
II. Переход на мышечные слои. Стадия III.
на всю толщу мышечной стенки матки до
ее серозного покрова. Стадия IV. Вовлечение
париетальной брюшины малого таза и
соседних органов. Этиология:
Теории происхождения. Эмбриональная
теория– развивается
из смещенных участков зародышевого
материала (аномальные остатки Мюллерова
протока), из которых в процессе эмбриогенеза
формируются половые органы женщины и,
в частности, эндометрий на необычном
месте Метапластическая
теория -
развиваются за счет метаплазии
эмбриональной брюшины или целомического
эпителия. Трансплантационная
теория -
эндометриоидные гетеротопии могут
попадать в брюшную полость путем
ретроградного заноса менструальной
крови, и затем распространяться в
организме больной лимфогенным и
гематогенным путем. + гормональная,
онкогенная, генетическая, экологическая.
Патогенез:
не до конца изучен и основывается на
теориях. Клиника: 1. Постоянным симптомом
является боль, которая появляется и
усиливается в предменструальные дни и
во время менструации. При продолжительном
и тяжелом течении эндометриоза боли
беспокоят и после окончания менструации.2.
Диспареуния - боль и дискомфорт при
половом акте. 3. Наблюдается некоторое
увеличение размеров пораженного органа
(матки, яичника).4. Нарушение менструальной
функции, в виде гиперполименореи,
меноррагии и менометроррагии Наблюдаются
также перед- и пост менструальные
выделения, нарушение ритма менструации
и др.5. Бесплодие - частый спутник
эндометриоза. 6. Маточные
кровотечения обильные, упорные, плохо
поддаются симптоматическому лечению
и часто приводят к развитию анемии.
Диагностика:
Бимануальное
гинекологическое исследование:
позволяет выявить опухолевидное
образование в области придатков матки,
уплотнения в позадишеечной области и
болезненность стенок малого таза. При
эндометриозе влагалищной части шейки
матки видны эндометриоидные очаги
различной величины и формы (от мелкоточечных
до кистозных полостей диаметром 0,7–0,8
см, темно-красного цвета). Кольпоскопия
- цервикоскопия, произведенная с помощью
фиброгистероскопа. Лаб.
Исслед-е
Анемия, В крови и перитонеальной жидкости
– онкомаркер CA-125 Ультразвуковая
диагностика
- эндометриоидные кисты. Одна из
особенностей эндометриоидных кист —
значительная толщина стенок (0,2–0,6 см).
КТ
- неоднородность структуры миометрия
из-за наличия мелких очагов разной формы
и низкой плотности, не имеющих четких
границ с нормальной тканью миометрия.
Магнитно-резонансная
томография
- патологические ткани (очаги, образования)
в ректовагинальном простран-стве
неоднородной структуры.
Гистеросальпингография
проводят с помощью водных растворов
контрастных веществ («законтурные
ткани») Лапароскопия.
Лечение:
хирургическое + гормонотерапия.
Медикаментозная
терапия
уменьшение выраженности имеющихся
симптомов. НПВС Гормональная терапия
эндометриоза: Монотерапию прогестагенами
(принимаемые внутрь, вводимые внутримышечно
или подкожно) Хирургическое
лечение Лапароскопия
является предпочтительным хирургическим
доступом (золотой стандарт)
29.
Пороки развития матки. Факторы, влияющие
на возникновение пороков, диагностика,
методы коррекции.
Пороки
развития зависят от того, произошла ли
дефференцировка, полностью или частично
слились протоки в процессе органогенеза.
Этиопатогенез:
причинами считаются тератогенные
факторы, действующие в эмбриональный,
возможно, в фетальный и даже в постнатальный
периоды: а)
внешние тератогенные факторы:
ионизирующие излучения; инфекция;
лекарственные средства, особенно
гормональные; химические; атмосферные
(недостаток кислорода); алиментарные
(нерациональное питание, дефицит
витаминов) - нарушающие процессы
метаболизма и клеточного деления. б)
внутренние тератогенные воздействия -
все патологические состояния материнского
организма, особенно способствующие
нарушениям гормонального гомеостаза,
а также наследственные (инфекции,
например).
Диагностика.АР
матки в большинстве случаев диагностируется
без труда с помощью обычных методов
исследования: при помощи зеркал,
бимануального исследования, зондирования,
УЗИ. По показаниям применяют
метросальпингографию, лапароскопию и
т.д. Исследование мочевыделительной
системы позволяет определить формы
пороков развития мочевых органов.
Лечение.Некоторые
виды ПР матки, протекающие бессимптомно,
не требуют никакого лечения (седловидная,
однорогая и др.). Если тот или иной порок
сопровождается невынашиванием
беременности, то по показаниям производят
пластические операции. Добавочный или
рудиментарный рог (вне или во время
беременности) матки удаляют во время
операции. Рассекают перегородку ( 2
матки, 2 влагалища).
Аплазия
влагалища и матки
— врожденное отсутствие матки и влагалища
возникает на ранней стадии внутриутробного
развития в результате нарушения закладки
парамезонефральных протоков.
Удвоение
матки и влагалища
— порок развития, при котором
парамезонефральные протоки при своем
развитии не сливаются с образованием
одной матки и одного влагалища, а
развиваются самостоятельно с формированием
двух маток и двух влагалищ.
Однорогая
матка
— половина нормальной матки, которая
может быть в двух вариантах: при первом
она представлена в виде одного рога,
при втором — матка однорогая с добавочным
рудиментарным рогом.
Двурогая
матка
— аномалия развития, при которой тело
матки представлено 2 отдельными
структурами в результате того, что на
внутриутробном этапе не произошло
слияния правого и левого протока.
Отличительная особенность двурогой
матки — наличие только одной шейки
матки.
Внутриматочная
перегородка
— порок развития матки, при котором ее
полость разделена на две половины
продольной перегородкой различной
длины. Она может быть тонкой или на
широком основании, одна гемиполость
может быть длиннее другой.