
Акушерство и гинекология
.docx2. Инструментальные и аппаратные методы обследования в гинекологии (рентгенологические, ультразвуковые, эндоскопические). Показания, интерпретация результатов. ЭНДОСКОПИЧЕСКИЕ Кольпоскопия - осмотр влагалищной части шейки матки с увеличением в десятки раз с помощью кольпоскопа; может быть простой (обзорная кольпоскопия) и расширенной (с использованием дополнительных тестов и красителей). При простой кольпоскопии определяют форму, величину влагалищной части шейки матки, область наружного зева цервикального канала, цвет, рельеф слизистой оболочки, границу плоского и цилиндрического эпителия, особенности сосудистого рисунка. При расширенной кольпоскопии обработка шейки матки 3% раствором уксусной кислоты* или 0,5% раствором салициловой кислоты, раствором Люголя*, метилтионинием хлоридом (метиленовый синий*), гемотоксили-ном, которые по-разному окрашивают нормальные и измененные участки, позволяет оценить особенности кровоснабжения патологических участков. Показания: наличие эрозий шейки матки, остроконечных кондилом; кровянистые выделения из вульвы в межменструальный период; боли и дискомфорт во время коитуса и без него; выявленные отклонения в цитологических мазках; подозрения на онкологию; Интерпретация: норме сосуды реагируют на воздействие кислоты спазмом и запустевают, временно исчезая из поля зрения. Патологически расширенные сосуды с морфологически измененной стенкой (отсутствие гладкомышечных элементов, коллагеновых, эластических волокон) остаются зияющими и выглядят кровенаполненными. Тест позволяет оценить состояние эпителия, который набухает и становится непрозрачным, приобретая беловатую окраску из-за коагуляции белков кислотой. Чем гуще белое прокрашивание пятен на шейке матки, тем более выражены повреждения эпителия. После детального осмотра проводят пробу Шиллера: шейку матки смазывают ватным тампоном с 3% раствором Люголя*. Йод окрашивает гликоген в клетках здорового плоского эпителия шейки в темно-коричневый цвет; истонченные (атрофичные) и патологически измененные клетки шеечного эпителия не прокрашиваются так как бедны гликогеном. Таким образом, выявляются зоны патологически измененного эпителия и обозначаются участки для биопсии шейки матки. Гистероскопия – метод обследования полости матки с помощью оптического прибора (гистероскопа), для выявления внутриматочной патологии, введенного в матку через цервикальный канал. По своей цели гистероскопия делится на диагностическую (установление внутриматочной патологии), хирургическую (оперативную) и контрольную (оценка эффективности терапии). При газовой гистероскопии осмотр полости матки производится в газовой среде (углекислый газ), для жидкостной гистероскопии используются различные растворы: изотонический раствор, реополиглюкин, полиглюкин. Показания: Нарушения менструального цикла Кровяные выделения в постменопаузе. Подозрение на: внутриматочную патологию; аномалии развития матки; остатки плодного яйца; инородное тело в полости матки; перфорацию стенки матки. Уточнение расположения внутриматочного контрацептива (его фрагментов) перед его удалением. Бесплодие. Привычное невынашивание беременности. Осложненное течение послеродового периода. Интерпретация: гинеколог оценивает толщину, равномерность и цвет эндометрия, а также проводит проверку на наличие полипов и подслизистых миоматозных узлов. После визуального определения характера внутриматочной патологии диагностическая гистероскопия может перейти в оперативную либо сразу же, либо отсрочено в случае необходимости предварительной подготовки. Лапароскопия - осмотр органов брюшной полости и малого таза с помощью лапароскопа через переднюю брюшную стенку, на фоне пневмоперитонеума, используются кислород, закись азота или углекислый газ. Лапароскопия осуществляется с диагностической и хирургической целями, проводится в плановом или экстренном порядке. Показания для плановой диагностической: бесплодие, диф. диагностика опухоли внутренних гениталий, аномалии развития внутренних половых органов, склерокистоз яичников, внематочная беременность. экстренной : разрыв капсулы кисты, разрыв яичника, трубный выкидыш, внематочная беременность, дифференциальная диагностика острой хирургической и гинекологической патологии. Интерпретация: ищем изменения серозной оболочки, кисты, опухоли, эррозии. УЛЬТРАЗВУКОВАЯ УЗИ — ведущий метод исследовании в гинекологии: скрининговый, неинвазивный, безвредный, высокоинформативный, относительно простой, доступный. В гинекологии УЗИ проводят абдоминальными и влагалищными датчиками. Применение влагалищных датчиков позволяет получить более информативные данные о состоянии эндометрия, миометрия, структуре яичников. Показания: уточнение данных о размерах матки и яичников, нарушение менструального цикла, боли в области матки, а так же профилактиктические осмотры УЗИ позволяет выявить заболевания матки, яичников, маточных труб, аномалии развития внутренних половых органов, тубоовариальные образования, внематочную беременность, ВМС и их осложнения. Интерпретация: Интерпретацию эхограмм осуществляют на основании анализа внутренней структуры образования, его эхогенности, звукопроводимости и оценки контура. Если воспаление- увидим утолщение стенки, или увеличение органа. РЕНТГЕНОЛОГИЧЕСКИЕ Гистеросальпингография – контрастное изображение полости матки и маточных труб с помощью рентгенографии. Применяется для установления проходимости маточных труб, выявления анатомических изменений в полости матки, спаечного процесса в матке и малом тазу. Используют водорастворимые контрастные вещества (веротраст, уротраст, верографин и др.). Исследование целесообразно проводить на 5-7-й день менструального цикла (это уменьшает частоту ложноотрицательных результатов). Показания: спаечный процесс или окклюзию маточных труб; внутриматочные изменения (эндометриоз, миома матки, полипы полости матки); врожденные пороки развития матки, травмы матки. Интерпретация: ищем тромб – будет затемнение, увидим гнойный экссудат (в виде клякс). Рентгенографическое исследование черепа Рентгенологическое исследование формы, размеров и контуров турецкого седла — костного ложа гипофиза — применяют для диагностики опухоли гипофиза. Признаки опухоли гипофиза: остеопороз или истончение стенок турецкого седла, симптом двойных контуров. При подозрении на опухоль гипофиза по данным рентгеновского исследования проводят компьютерную томографию черепа.
Компьютерная
томография (КТ)
— вариант рентгеновского исследования,
позволяющий получить продольное
изображение исследуемой области, срезы
в сагиттальной и фронтальной или в любой
заданной плоскости. КТ дает полное
пространственное представление об
исследуемом органе, патологическом
очаге, количественную информацию о
плотности определенного слоя, позволяя,
таким образом, судить о характере
поражения. Получаемые изображения
структур не накладываются друг на друга,
и КТ дает возможность дифференцировать
изображение тканей и органов по
коэффициенту плотности. МРТ, когда
сомнительно УЗИ.
3.
Виды влагалищных мазков – диагностические
возможности.
С его помощью можно выявить различные
заболевания гинекологического характера:
молочница, бактериальный вагиноз,
вагинит, опухоли шейки матки и т.д.
Обычно
исследуют 3 точки: уретру, влагалище,
шейку матки. Приготовление мазка
представляет собой несложную процедуру,
при которой врач производит соскоб
непосредственно со слизистой внутренних
половых органов, помещают на предметное
стекло, которое подвергнут в лаборатории
микроскопии и окраске.
Виды
влагалищных мазков:
1.
Микробиологический
( Бактериологическое исследование) —
цель: определение вида возбудителя, его
количества и чувствительности к
антибиотикам.
Мазок
на флору: Материал
берут с помощью одноразового стерильного
зонда, ложечкой Фолькмана, специальной
щеточкой (цервикальный канал) или
тампоном, обладающим повышенной
адсорбцией. Материал
наносят тонким равномерным слоем на 2
предметных стекла. После высушивания
один мазок окрашивают метиленовым
синим, другой — по Граму. В норме мазок
на флору содержит клетки плоского
эпителия, лейкоциты, грамположительные
палочки и слизь. Различают
4 степени чистоты влагалища (рис. 5.18): I
— нормоценоз, II — нормоценоз (носительство);
III — бактериальный вагиноз (дисбиоз),
IV — вагинит: • I — под микроскопом видны
только клетки плоского эпителия и
лактобактерии (палочки Додерлейна),
лейкоциты отсутствуют, реакция кислая
(рН 3,8–4,2); • II — лактобактерий меньше,
эпителиальных клеток много, встречаются
единичные лейкоциты (до 10), реакция
кислая (рН 4,0–4,5); • III — лактобактерий
мало, лактоморфотипы, доминирует кокковая
флора, возможно обнаружение мицелиев
грибов, много лейкоцитов (10–40), реакция
слабощелочная (рН 5,0–5,5); • IV — влагалищные
палочки отсутствуют, преобладает пестрая
бактериальная флора, возможны единичные
трихомонады, гонококки, масса лейкоцитов,
эпителиальных клеток мало, реакция
щелочная (рН 6,0–6,5). Мазок
на посев
(качественный и количественный состав
бактериальной флоры) Вагинальное
отделяемое высевают на питательные
среды двумя методами: взятие производят
с помощью калиброванной петли (диаметр
3 мм) или ложечки Фолькмана. Затем материал
погружают в 1 мл жидкой транспортной
среды; и затем по 0,1 мл высевают на
различные селективные питательные
среды; взятие вагинального отделяемого
производят микробиологическим тампоном
и засевают на среду обогащения
(тиогликолевая среда) и наполовину
чашки Петри с селективной питательной
средой с последующим рассевом (метод
истощения. В зависимости от того, в каком
количестве они содержатся в мазке,
определяют степень чистоты влагалища.
анализ мазка из влагалища, как полимеразная
цепная реакция (ПЦР-диагностика)
проводится после размножения ДНК
бактерии и дает возможность определить
вид возбудителя заболевания.
2.
Цитологический -
способствует исследованию тканей шейки
матки, часть которых была взята при
мазке. – метод исследования, который
используют при диагностике рака шейки
матки. В нем оценивают размер, форму,
количество клеток в мазке. Это способствует
раннему выявлению онкологических
процессов. В случае обнаружения в
гинекологическом мазке клеток-онкоцитов,
проводят биопсию для точной постановки
диагноза.
Цель
анализа – определить наличие патологических
клеток, дисплазии. Берётся щёточкой или
шпателем.
Высушивают,
фиксируют в смеси спирта и эфира. Окрашивают
гемотоксилином-эозином. При цитологическом
исследовании наиболее важными
цитологическими признаками считают
полиморфизм клеток, их ядер, выраженную
анизохромию цитоплазмы, ядер, увеличение
ядерно-цитоплазматического индекса,
неравномерное, грубое расположение,
увеличение числа ядрышек, обнаружение
фигур митотического деления. Наибольшее
распространение получила оценка
цитологических изменений по Папаниколау
с выделением 5 групп: • I — атипичных
клеток нет, что соответствует нормальной
цитологической картине; • II — изменение
морфологии клеточных элементов,
обусловленное воспалением; • III —
имеются единичные клетки с аномалиями
цитоплазмы и ядре (в этом случае необходимо
повторное цитологическое исследование
или гистологическое исследование
патологически измененной ткани или
органа); • IV — обнаруживаются отдельные
клетки с явными признаками злокачественности:
аномальная цитоплазма, измененные ядра,
хроматиновые аберрации, увеличение
массы ядер; • V — множество типично
раковых клеток (диагноз злокачественного
процесса не вызывает сомнений).
4.
Методы оценки гормональной функции
женского организма. Тесты функциональной
диагностики.
Стероидные
гормоны — группа физиологически активных
веществ, регулирующих процессы
жизнедеятельности у животных и человека.
У позвоночных стероидные гормоны
синтезируются из холестерина в коре
надпочечников, клетках Лейдига семенников,
в фолликулах и желтом теле яичников, а
также в плаценте.
1.
Для определения содержания в крови
гонадотропинов, стероидных гормонов
яичников и надпочечников используют
радиоиммунологические и иммуноферментные
методы (РИА - определение меченных
радионуклеидами гормонов in vitro). Содержание
гормонов в моче исследуют реже. Исключение
составляют 17-кетостероиды (метаболиты
андрогенов) и прегнандиол (м.
прогестерона).
Для выяснения подобных
особенностей проводят функциональные
фармакологические пробы, что позволяет
уточнить функциональные состояния
различных отделов репродуктивной
системы и выяснить резервные возможности
гипоталамуса, гипофиза, надпочечников,
яичников и эндометрия. Гормональные
пробы также способствуют уточнению
уровня поражения эндокринной системы
(гипоталамогипофизарная система,
яичники, кора надпочечников).
Проводится
на 5-7 день менструального цикла, изучают:
уровень гонадотропных и половых гормонов
(ФСГ, ЛГ, пролактин, эстрогены, прогестерон,
тестостерон), уровень гипофизарных
гормонов и андрогенов (АКТГ,
17-оксипрогестерон, кортизол, андроген),
уровень тиреотропных и тиреоидных
гормонов (ТТГ, Т3, Т4).
Наиболее
часто применяют функциональные пробы:
с
гестагенами
(прогестероновая
проба перорально в/м: для определения
реации эндометрия на действие прогестерона,
и особенности отторжения слизистой при
его снижении – после окончания приёма-
умеренные кровянистые выделения 3-4
дня), сначала
эстрогенами потом гестагенами
( при отриц. прогестероновой пробе,
менструальноподобной
реакции свидетельствует о существовании
эндометрия, чувствительного к действию
гормонов. Отсутствие кровянистых
выделений указывает на маточную форму
аменореи) с
дексаметазоном
(проводят для уточнения генеза
гиперандрогении, (+) уровень ДЭА-С
снижается более чем на 50%, что указывает
на нарушения функции коры надпочечников.
(-), т. е. снижении уровня ДЭА-С менее чем
на 25–50%, гиперандрогения имеет опухолевый
генез.), кломифеном
(антиэстроген
вызывает временную блокаду эстрогеновых
рецепторов, что способствует усилению
выработки ГнРГ, значит, и увеличению
секреции ФСГ и ЛГ гипофизом. Это приводит
к созреванию фолликулов и увеличению
синтеза половых стероидов в яичниках.
(+) если через 3–8 сут после окончания
приема кломифена начинается повышение
базальной температуры, которое является
признаком достаточного синтеза стероидов
в фолликуле и сохраненных резервных
способностей гипофиза по выделению
гонадотропинов. Реакцию на введение
кломифена можно оценить по результатам
УЗИ фолликула и эндометрия. люлиберином
(для выяснения поражения гипофиза при
аменорее центрального генеза. Результат
пробы определяют на основании содержания
в крови ФСГ и ЛГ. При опухоли или некрозе
гипофиза (-), т. е. продукция ФСГ не
усиливается. Если проба свидетельствует
о нормальной функции гипофиза, аменорея
центрального генеза обусловлена
поражением гипоталамуса.).
2.
Хорионический
гонадотропин (ХГЧ)
– гормон, вырабатываемый тканями
плодного яйца.количественное определение
ХГ в крови, полуколичественное определение
в крови или моче экспресс-тесты для
диагностики беременности, дающие
качественную реакцию позволяют определить
концентрацию 25 МЕ/дл, что соответствует
5-7 дню гестации.
2.
Тесты функциональной диагностики:
используются
для определения функционального
состояния репродуктивной системы
1)
Базальная
термометрия. основан
на способности прогестерона (во второй
фазе цикла) перестраивать работу
гипоталамуса в сторону транзиторной
гипертермии.
Термометр на 5 см в сфинктер прямой
кишки, используют данные за 3 цикла.
Нормальный
менструальный цикл имеет две хорошо
различимые термические фазы: гипотермическую
(ниже 37 °С), соответствующую фолликулярной
фазе, и гипертермическую (37,2–37,6 °С),
соответствующую лютеиновой фазе цикла.
Монофазная ректальная температура (без
подъема выше 37°) будет свидетельствовать
о неполноценной гормональной функции
яичников - об отсутствии овуляции и фазы
желтого тела. Менструальный
цикл состоит из трех фаз:
Фолликулярная (до выхода яйцеклетки,
месячные), Овуляторная (выход яйцеклетки).
Лютеиновая (после выхода яйцеклетки,
фаза желтого тела)
2)
Симптом зрачка:
Эстрогенная
стимуляция вызывает увеличение секреции
слизи в цервикальном канале. Начиная с
8-9-го дня нормального цикла, наружное
отверстие цервикального канала шейки
матки расширяется, и в нем появляется
стекловидная, прозрачная слизь. Вид
раскрытого наружного зева с каплей
слизи, выступающей из него, напоминает
зрачок. В последующие дни цикла количество
слизи снова уменьшается, она становится
гуще, наружный зев смыкается, слизь
перестает быть видна (отрицательный
симптом «зрачка»). выраженность симптома
зрачка определяется +, ++, +++ 3)
Симптом натяжения шеечной слизи:
измеряют величину растяжения слизи из
цервикального канала. Длина нити
цервикальной слизи зависит от уровня
эстрогенов и достигает максимума к
овуляции. 4)
Симптом папоротника:
основан на способности шеечной слизи
при высушивании подвергаться
кристаллизации, интенсивность которой
максимальна во время овуляции и постепенно
снижается в прогестероновую фазу, а
перед менструацией отсутствует, слизь
наносится на предметное стекло, высушивают
и оценивается степень ветвления по 3-х
баль-ной системе ( +, ++, +++) 5)
Кариопикнотический
индекс (КПИ)
— отношение поверхностных клеток с
пикнотическими ядрами к общему числу
клеток (в процентах). 6)
Исследование соскоба эндометрия
позволяет достоверно оценить фазу
менструального цикла. Морфологическое
исследование эндометрия проводят во
2-ю фазу менструального цикла, чтобы
подтвердить секреторные преобразования
эндометрия
5.
Биоценоз половых органов женщины в
различные возрастные периоды.
Препубертатный:
(9-12
лет) преобладают анаэробные и
микроаэрофильные микроорганизмы:
бактероиды, стафилококки, дифтероиды.
Большое количество молочнокислых
стрептококков. Слабо-щелочная или
слабо-кислая среда. Во влагалищной среде
растёт окислительновосстановительный
потенциал. Это создает неблагоприятные
условия для роста и размножения строго
анаэробных микроорганизмов.(в основном
кокки)
Пубертатный:
В
60% случаев определяют лактобациллы,
среда влагалища становится кислой, рН
4,0-4,5. В юношеском возрасте (с 16 лет)
соответствует репродуктивному возрасту.
(кокки
с преобладанием палочкоподобных
форм).
Репродуктивный:
исключительно палочковая.Микрофлора
представлена грамположительными,
грамотрицательными аэробами,
факультативно-анаэробными и
облигатно-анаэробными микроорганизммами.
Ведущее место занимают Н202-продуцирующие
лактобактерии (палочки Додерлейна), на
долю которых приходится 95-98% всей
микрофлоры влагалища. Чаще всего выделяют
следующие виды лактобацилл: L. Acidophilus,
L. Brevis, L. jensenii, L. Casei, L. leishmanii, L. plantarum.
Часто
выявляются непатогенные коринебактерии
и коагулазонегативные стафилококки.
Среди облигатно-анаэробных бактерий
превалируют Bacteroides и Prevotella.
В
верхних отделах влагалища доминируют
лактобактерии и бифидобактерии. В
цервикальном канале присутствуют
эпидермальные стафилококки,
пептострептококки и дифтероиды.
Микрофлора
влагалища в репродуктивном возрасте
подвержена циклическим колебаниям в
зависимости от фаз менструального
цикла. В первые дни цикла увеличивается
pH среды влагалища до 5,0-6,0. Это связано
с попаданием во влагалище большого
числа дегенерированных клеток эндометрия
и элементов крови. На этом фоне уменьшенно
общее количество лактобацилл и
относительно увеличена численность
факультативных и облигатных анаэробных
бактерий за счёт чего сохранено микробное
равновесие./По
окончанию менструации влагалищный
биотоп быстро возвращается к исходному
состоянию. Популяция лактобацилл быстро
восстанавливается и достигает
максимального уровня в середине
секреторной фазы, когда содержание
гликогена в эпителии влагалища самое
большое. Этот процесс сопровождает
увеличение содержания молочной кислоты
и снижение рН до 3,8-4,5. Во второй фазе
менструального цикла доминируют
лактобациллы, а количество облигатных
анаэробов и колиформных бактерий
снижено.
В
период угасания репродуктивной функции
обусловленные прежде всего снижением
уровня эстрогенов в организме женщины.
В результате уменьшается содержание
гликогена в клетках вагинального
эпителия и снижается численность
лактобактерий.
6.
Аномальные маточные кровотечения
пубертатного периода, этиология,
патогенез, клиника, диагностика, лечебные
мероприятия, профилактика.
 Аномальные
маточные кровотечения (АМК)
– это кровотечения, чрезмерные по
длительности, объему кровопотери и/или
частоте.
АМК
пубертатного периода —
кровотечения из матки, не соответствующие
параметрам нормальной регулярной
менструации, вызывающие физический
и психический дискомфорт
у девочек-подростков с возраста
менархе до 17 лет включительно,
не
имеющих беременностей в анамнезе, не
имеющих на момент АМК других гинекологических
заболеваний. Этиология:
психический и физический стресс,
переутомление, неблагоприятные бытовые
условия, гиповитаминозы, дисфункция
щитовидной железы и(или) коры надпочечников.
Большое значение в развитии МКПП имеют
как острые, так и хронические инфекционные
заболевания (корь, коклюш, ветряная
оспа, эпидемический паротит, краснуха,
частые ангины).
Патогенез:
Основная
причина – незрелость репродуктивной
системы в сроки до 3-х лет после менархе
Дефект отрицательной обратной связи
между яичниками и гипоталамо-гипофизарной
областью. Увеличение уровня эстрогенов
не приводит к снижению секреции
фолликулостимулирующего гормона,
происходит стимуляция роста и развития
сразу многих фолликулов. Нарушение
соотношения между выработкой
фолликулостимулирующего гормона (более
высокий уровень, чем в норме) и секреции
лютеинизирующего гормона (некоординированный
ритм выработки) является значимым
фактором, тормозящим выбор и развитие
доминантного фолликула из множества
одновременно созревающих полостных
фолликулов. Ановуляция способствует
развитию состояния хронического влияния
эстрогенов на органы мишени, в том числе
на эндометрий. Избыточная пролиферация
эндометрия, возникновение трофических
нарушений приводит к локальному
отторжению эндометрия и кровотечению,
которое поддерживается образованием
простагландинов в длительно пролиферирующем
эндометрии. К факторам, влияющих на
длительность и объем кровопотери,
относятся недостаточная способность
сосудов к спазму, часто возникающими
вторичными нарушениями в свертывающей
системе крови, нарушениями процессов
регенерации эндометрия, неполноценным
отторжением пролиферативного эндометрия
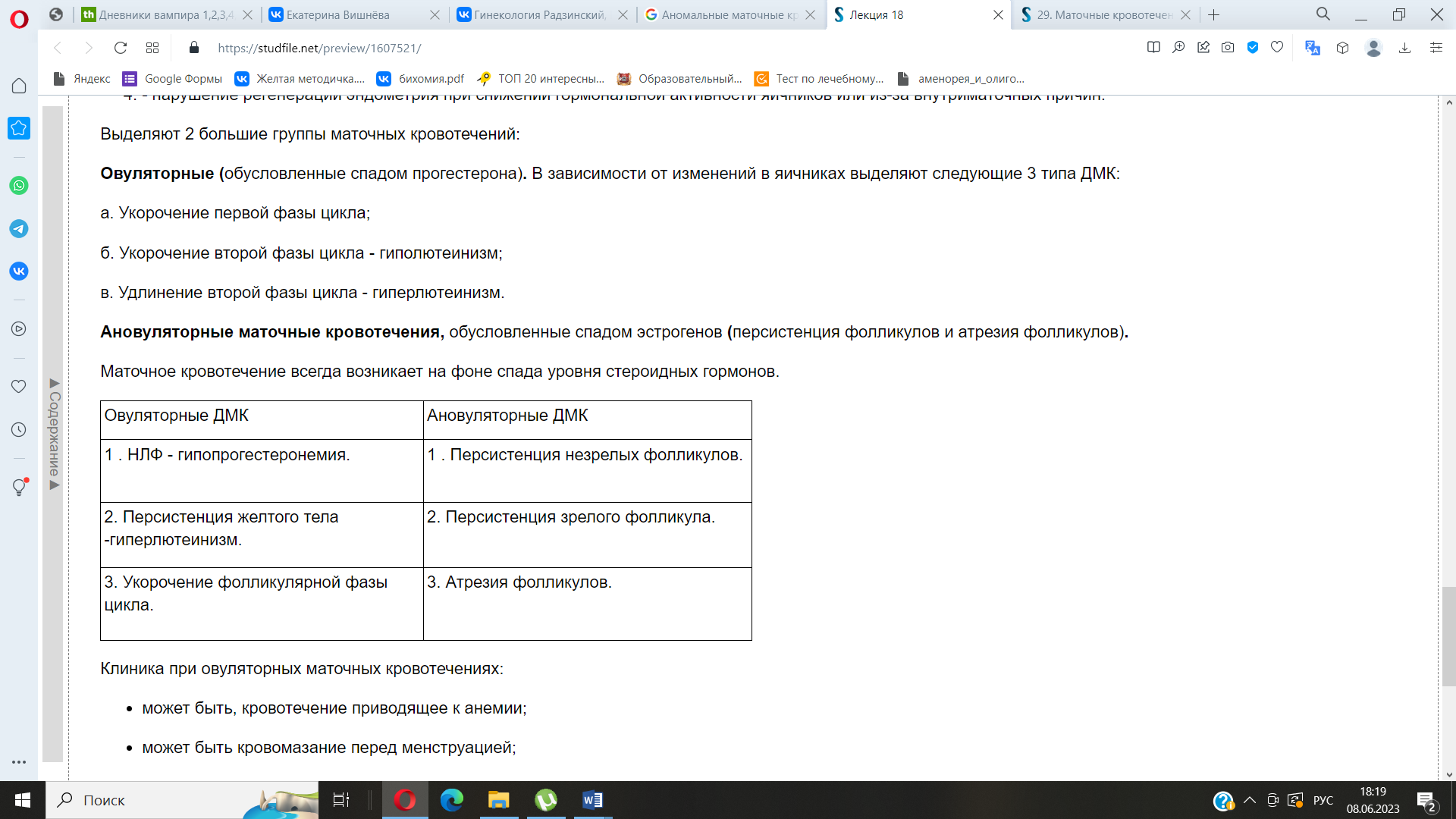
Выделяют
два типа:
а) гипоэстрогенный тип - гиперплазия
эндометрия развивается медленно,
последующее кровотечение не столько
обильное, сколько длительное б)
гиперэстрогенный тип - быстро развивается
гиперплазия эндометрия с последующим
неполным отторжением и кровотечением.
Клиника:
возникает после задержки менструации
на различный срок, продолжается до 7
дней и более, различные по интенсивности,
всегда безболезненны, довольно быстро
приводит к анемизации и вторичным
нарушениям свертывающей системы крови.
До конца пубертатного периода характерны
овуляторные кровотечения в виде
гиперполименореи за счет недостаточной
продукции ЛГ гипофизом и неполноценным
развитием желтого тела. Диагностика:
основывается на данных анамнеза (задержка
менструаций) и появлении кровяных
выделений из половых путей. Лаб.
Исследования:
ОАК:анемия. Коагулограмма: тромбоцитопении,
замедлению свертывания, снижению
протромбинового индекса, замедлению
реакции кровяного сгустка. Биохимия:
ФСГ, ЛГ, пролактин, эстрогены, прогестерон,
кортизол, тестостерон, ТТГ, Т3, Т4) +
проводят тесты функциональной диагностики:
монофазная базальная температура УЗИ,
при ненарушенной девственной плеве - с
использованием ректального датчика.-
увелич. объема яичников в период между
кровотечениями. Клинико-эхографические
признаки персистирующего фолликула:
эхонегативное образование округлой
формы диаметром от 2 до 5 см, с четкими
контурами в одном или обоих яичниках.
После
остановки кровотечения необходимо по
возможности более точно выяснить
преимущественное поражение регулирующей
системы репродукции. С этой целью
оценивают развитие вторичных половых
признаков и костный возраст, физическое
развитие, применяют рентгенографию
черепа с проекцией турецкого седла;
ЭхоЭГ, ЭЭГ; по показаниям - КТ или МРТ
(для исключения опухоли гипофиза);
эхографию надпочечников и щитовидной
железы.
Лечение:
На 1-м этапе осуществляется гемостаз,
на 2-м - терапия, направленная на
профилактику рецидивов кровотечения
и регуляцию менструального цикла.
1.
Лечебно-охранительный режим
а) организация правильного труда и
отдыха б) ликвидация отрицательных
эмоций в) создание физического и
психического покоя г) сбалансированное
питание д) рациональная терапия после
сопутствующих заболеваний. 2.
Негормональная гемостатическая терапия
а) утеротонические препараты дробно
(окситоцин) б) кровоостанавливающие
средства (глюконат кальция, аскорбиновая
кислота) в) общеукрепляющее лечение
(раствор глюкозы, витамин В6, В12, фолиевая
кислота, кокарбоксилаза или АТФ) г)
антианемическая терапия (ферроплекс )
в) НПВС 4.
Физиолечение:
электростимуляция шейки матки.5.
Гормональная терапия
эстроген-гестагенные препараты с
содержанием этинилэстрадиола 50 мг/таб
( овулен). 6.
Лечебно-диагностическое выскабливание
матки.
Показания: профузное кровотечение,
угрожающее жизни и здоровью девочки;
длительное умеренное кровотечение, не
поддающееся консервативной терапии;
7.
Аномальные маточные кровотечения в
репродуктивном периоде, этиология,
патогенез, клиника, диагностика, лечебные
мероприятия, профилактика.
Аномальные
маточные кровотечения (АМК) –
это кровотечения, чрезмерные по
длительности, объему кровопотери и/или
частоте. В норме цикл 24-38 дней, длительность
3-8 дней, объем кровопотери 5-80 мл.
Выделяют
дисфункциональные и на фоне органической
патологии. Этиология:
органическая
патология:
PALM
COEIN
(Polip
полип, Adenomyosis
аденомиоз, Leiomyoma
лейомиома, Malignansy малигнизация, гиперплазия,
Coagulopathy
коагулопатия, Ovulatory
disfunction
овуляторная дисфункция, Endometrial
эндометриальное, Iatrogenie
ятрогенное, Not
yet
classified
еще не классифицированно) дисфункциональное:
гиповитаминоз и алиментарный фактор,
дисфункция иммунной системы, стрессы,
умственные и физические нагрузки,
вредные привычки. Патогенез:
при
органической патологии: наличие
патологического образования в полости
матки, полип, субмукозный миоматозный
узел приводит к снижению сократительной
способности матки => увеличивается
площадь отторгающегося эндометрия,
часто сопровождается ановуляторными
циклами и гиперплазией эндометрия.
Малигнизация – распад опухолевых масс
с нарушением целостности сосудов
эндометрия. Дисфункциональное
нарушение:
Сбой в гипоталамо-гипофизарной системе
=> функциональное нарушение фолликулогенеза
в яичниках => ановуляция, персистенция
зрелого фолликула или атрезия множества
мелких фолликулов, дефицит прогестерона
=> гиперплазия эндометрия => неполноценное
отторжение эндометрия => АМК. Клиника:
нарушение
ритма менструации,
обильное
кровотечение в течение более чем 7 дней,
которое возникает после задержки
менструации на 1,5–3 мес. Могут протекать
по типу меномероррагий, когда после
обильной менструации продолжаются
незначительные кровянистые выделения.
Об интенсивности кровотечения можно
судить по наличию или отсутствию
сгустков. Симптомы определяются также
тяжестью постгеморрагической анемии
и характеризуются бледностью кожи,
тахикардией, слабостью, головокружением,
сонливостью. Диагностика:
Гинекологическое
исследование: оценка
состояния наружных половых органов:
исключение травм, аномалий развития,
воспалительных изменений; объема
кровотечения из влагалища, цвет слизистой
вульвы; бимануальное - определяется
положение, размеры матки, придатков
матки, их консистенции, подвижности,
болезненности, оценивается наличие
объемных образований в малом тазу. 2)
Лаб исследования:
ОАК + тромбоциты, БХ: сывороточное железо,
ферритин. Коагулограмма: АЧТВ, МНО, ПТИ,
фибриноген; мазки(цитология, бак
исследование); исследование гормонального
статуса: все, но прогестерон! (концентрация
более 9,5 27 нмоль/л указывает на овуляторный
менструальный цикл). Оценка уровня
прогестерона в сыворотке крови проводится
в середине лютеиновой фазы цикла (на
5-9 день после предполагаемой овуляции
или за 7 дней до менструации) 3)
Методы
визуализации:
Трансвагинальное
УЗИ: толщина эндометрия, наличие и
расположение миоматозных узлов, наличие
образования в яичниках.
Гистероскопия
+ биопсия эндометрия - золотой стандарт
диагностики. Лечение:
На 1-м этапе осуществляется гемостаз,
на 2-м - терапия, направленная на
профилактику рецидивов кровотечения
и регуляцию менструального цикла. 1.
Негормональная терапия восстановления
гемостаза:
1. Антифибринолитики (первая линия)
Транексамовая кислота (снижает фибринолиз
и таким образом снижает кровопотерю),
НПВС (Ибупрофен 600–1200 мг/сутки) 2.
Гормональный гемостаз:
комбинированные оральные контрацептивы
(КОК- подавлении секреции гонадотропинов,
функции яичников и пролиферации
эндометрия), прогестерон ( когда
противопоказаны эстрогены) Дидрогестерон
по 10 мг 3 раза в сутки. 3)
Хирургические методы:
гистероскопия (гистерорезектоскопия);
раздельное диагностическое выскабливание
полости матки и цервикального канала
8.
Аномальные маточные кровотечения в
климактерическом периоде, этиология,
патогенез, клиника, диагностика, лечебные
мероприятия, профилактика.
Аномальные
маточные кровотечения (АМК)
– это кровотечения, чрезмерные по
длительности, объему кровопотери и/или
частоте.
АМК
пубертатного периода —
кровотечения из матки, не соответствующие
параметрам нормальной регулярной
менструации, вызывающие физический
и психический дискомфорт
у девочек-подростков с возраста
менархе до 17 лет включительно,
не
имеющих беременностей в анамнезе, не
имеющих на момент АМК других гинекологических
заболеваний. Этиология:
психический и физический стресс,
переутомление, неблагоприятные бытовые
условия, гиповитаминозы, дисфункция
щитовидной железы и(или) коры надпочечников.
Большое значение в развитии МКПП имеют
как острые, так и хронические инфекционные
заболевания (корь, коклюш, ветряная
оспа, эпидемический паротит, краснуха,
частые ангины).
Патогенез:
Основная
причина – незрелость репродуктивной
системы в сроки до 3-х лет после менархе
Дефект отрицательной обратной связи
между яичниками и гипоталамо-гипофизарной
областью. Увеличение уровня эстрогенов
не приводит к снижению секреции
фолликулостимулирующего гормона,
происходит стимуляция роста и развития
сразу многих фолликулов. Нарушение
соотношения между выработкой
фолликулостимулирующего гормона (более
высокий уровень, чем в норме) и секреции
лютеинизирующего гормона (некоординированный
ритм выработки) является значимым
фактором, тормозящим выбор и развитие
доминантного фолликула из множества
одновременно созревающих полостных
фолликулов. Ановуляция способствует
развитию состояния хронического влияния
эстрогенов на органы мишени, в том числе
на эндометрий. Избыточная пролиферация
эндометрия, возникновение трофических
нарушений приводит к локальному
отторжению эндометрия и кровотечению,
которое поддерживается образованием
простагландинов в длительно пролиферирующем
эндометрии. К факторам, влияющих на
длительность и объем кровопотери,
относятся недостаточная способность
сосудов к спазму, часто возникающими
вторичными нарушениями в свертывающей
системе крови, нарушениями процессов
регенерации эндометрия, неполноценным
отторжением пролиферативного эндометрия
Выделяют
два типа:
а) гипоэстрогенный тип - гиперплазия
эндометрия развивается медленно,
последующее кровотечение не столько
обильное, сколько длительное б)
гиперэстрогенный тип - быстро развивается
гиперплазия эндометрия с последующим
неполным отторжением и кровотечением.
Клиника:
возникает после задержки менструации
на различный срок, продолжается до 7
дней и более, различные по интенсивности,
всегда безболезненны, довольно быстро
приводит к анемизации и вторичным
нарушениям свертывающей системы крови.
До конца пубертатного периода характерны
овуляторные кровотечения в виде
гиперполименореи за счет недостаточной
продукции ЛГ гипофизом и неполноценным
развитием желтого тела. Диагностика:
основывается на данных анамнеза (задержка
менструаций) и появлении кровяных
выделений из половых путей. Лаб.
Исследования:
ОАК:анемия. Коагулограмма: тромбоцитопении,
замедлению свертывания, снижению
протромбинового индекса, замедлению
реакции кровяного сгустка. Биохимия:
ФСГ, ЛГ, пролактин, эстрогены, прогестерон,
кортизол, тестостерон, ТТГ, Т3, Т4) +
проводят тесты функциональной диагностики:
монофазная базальная температура УЗИ,
при ненарушенной девственной плеве - с
использованием ректального датчика.-
увелич. объема яичников в период между
кровотечениями. Клинико-эхографические
признаки персистирующего фолликула:
эхонегативное образование округлой
формы диаметром от 2 до 5 см, с четкими
контурами в одном или обоих яичниках.
После
остановки кровотечения необходимо по
возможности более точно выяснить
преимущественное поражение регулирующей
системы репродукции. С этой целью
оценивают развитие вторичных половых
признаков и костный возраст, физическое
развитие, применяют рентгенографию
черепа с проекцией турецкого седла;
ЭхоЭГ, ЭЭГ; по показаниям - КТ или МРТ
(для исключения опухоли гипофиза);
эхографию надпочечников и щитовидной
железы.
Лечение:
На 1-м этапе осуществляется гемостаз,
на 2-м - терапия, направленная на
профилактику рецидивов кровотечения
и регуляцию менструального цикла.
1.
Лечебно-охранительный режим
а) организация правильного труда и
отдыха б) ликвидация отрицательных
эмоций в) создание физического и
психического покоя г) сбалансированное
питание д) рациональная терапия после
сопутствующих заболеваний. 2.
Негормональная гемостатическая терапия
а) утеротонические препараты дробно
(окситоцин) б) кровоостанавливающие
средства (глюконат кальция, аскорбиновая
кислота) в) общеукрепляющее лечение
(раствор глюкозы, витамин В6, В12, фолиевая
кислота, кокарбоксилаза или АТФ) г)
антианемическая терапия (ферроплекс )
в) НПВС 4.
Физиолечение:
электростимуляция шейки матки.5.
Гормональная терапия
эстроген-гестагенные препараты с
содержанием этинилэстрадиола 50 мг/таб
( овулен). 6.
Лечебно-диагностическое выскабливание
матки.
Показания: профузное кровотечение,
угрожающее жизни и здоровью девочки;
длительное умеренное кровотечение, не
поддающееся консервативной терапии;
7.
Аномальные маточные кровотечения в
репродуктивном периоде, этиология,
патогенез, клиника, диагностика, лечебные
мероприятия, профилактика.
Аномальные
маточные кровотечения (АМК) –
это кровотечения, чрезмерные по
длительности, объему кровопотери и/или
частоте. В норме цикл 24-38 дней, длительность
3-8 дней, объем кровопотери 5-80 мл.
Выделяют
дисфункциональные и на фоне органической
патологии. Этиология:
органическая
патология:
PALM
COEIN
(Polip
полип, Adenomyosis
аденомиоз, Leiomyoma
лейомиома, Malignansy малигнизация, гиперплазия,
Coagulopathy
коагулопатия, Ovulatory
disfunction
овуляторная дисфункция, Endometrial
эндометриальное, Iatrogenie
ятрогенное, Not
yet
classified
еще не классифицированно) дисфункциональное:
гиповитаминоз и алиментарный фактор,
дисфункция иммунной системы, стрессы,
умственные и физические нагрузки,
вредные привычки. Патогенез:
при
органической патологии: наличие
патологического образования в полости
матки, полип, субмукозный миоматозный
узел приводит к снижению сократительной
способности матки => увеличивается
площадь отторгающегося эндометрия,
часто сопровождается ановуляторными
циклами и гиперплазией эндометрия.
Малигнизация – распад опухолевых масс
с нарушением целостности сосудов
эндометрия. Дисфункциональное
нарушение:
Сбой в гипоталамо-гипофизарной системе
=> функциональное нарушение фолликулогенеза
в яичниках => ановуляция, персистенция
зрелого фолликула или атрезия множества
мелких фолликулов, дефицит прогестерона
=> гиперплазия эндометрия => неполноценное
отторжение эндометрия => АМК. Клиника:
нарушение
ритма менструации,
обильное
кровотечение в течение более чем 7 дней,
которое возникает после задержки
менструации на 1,5–3 мес. Могут протекать
по типу меномероррагий, когда после
обильной менструации продолжаются
незначительные кровянистые выделения.
Об интенсивности кровотечения можно
судить по наличию или отсутствию
сгустков. Симптомы определяются также
тяжестью постгеморрагической анемии
и характеризуются бледностью кожи,
тахикардией, слабостью, головокружением,
сонливостью. Диагностика:
Гинекологическое
исследование: оценка
состояния наружных половых органов:
исключение травм, аномалий развития,
воспалительных изменений; объема
кровотечения из влагалища, цвет слизистой
вульвы; бимануальное - определяется
положение, размеры матки, придатков
матки, их консистенции, подвижности,
болезненности, оценивается наличие
объемных образований в малом тазу. 2)
Лаб исследования:
ОАК + тромбоциты, БХ: сывороточное железо,
ферритин. Коагулограмма: АЧТВ, МНО, ПТИ,
фибриноген; мазки(цитология, бак
исследование); исследование гормонального
статуса: все, но прогестерон! (концентрация
более 9,5 27 нмоль/л указывает на овуляторный
менструальный цикл). Оценка уровня
прогестерона в сыворотке крови проводится
в середине лютеиновой фазы цикла (на
5-9 день после предполагаемой овуляции
или за 7 дней до менструации) 3)
Методы
визуализации:
Трансвагинальное
УЗИ: толщина эндометрия, наличие и
расположение миоматозных узлов, наличие
образования в яичниках.
Гистероскопия
+ биопсия эндометрия - золотой стандарт
диагностики. Лечение:
На 1-м этапе осуществляется гемостаз,
на 2-м - терапия, направленная на
профилактику рецидивов кровотечения
и регуляцию менструального цикла. 1.
Негормональная терапия восстановления
гемостаза:
1. Антифибринолитики (первая линия)
Транексамовая кислота (снижает фибринолиз
и таким образом снижает кровопотерю),
НПВС (Ибупрофен 600–1200 мг/сутки) 2.
Гормональный гемостаз:
комбинированные оральные контрацептивы
(КОК- подавлении секреции гонадотропинов,
функции яичников и пролиферации
эндометрия), прогестерон ( когда
противопоказаны эстрогены) Дидрогестерон
по 10 мг 3 раза в сутки. 3)
Хирургические методы:
гистероскопия (гистерорезектоскопия);
раздельное диагностическое выскабливание
полости матки и цервикального канала
8.
Аномальные маточные кровотечения в
климактерическом периоде, этиология,
патогенез, клиника, диагностика, лечебные
мероприятия, профилактика.
 Этиология+Патогенез:
ПАЛМ КОЙН – чаще дисф. АМК наиболее
часто связано с атрофией эндометрия
(59%), которая возникает на фоне эстрогенной
недостаточности. Нарушается циклический
выброс гонадотропинов, процессы
созревания фолликулов и их гормональная
функция. Период роста и созревания
фолликула удлиняется, овуляция не
происходит, формируется персистенция
фолликула, желтое тело либо не образуется,
либо неполноценное, поэтому возникает
относительная гиперэстрогения на фоне
абсолютной гипопрогестеронемии. В
результате этих гормональных сдвигов
нарушаются процессы пролиферации и
секреторной трансформации эндометрия.
Атрофирующийся эндометрий травмируется
вследствие трения его поверхностей
друг о друга, возникает хронический
воспалительный процесс, следствием
которого является кровотечение. Полип
эндометрия у пациенток этого возраста
является причиной кровотечения в 12%
случаев, рак и гиперплазия эндометрия
в 10% случаев.- возрастные изменения
функционального состояния гипоталамических
структур, регулирующих функцию яичников.
Клиника:
появление сгустков крови (появление
вследствие кровопотери нарушений
свёртывающей системы крови –
гиперкоагуляции); необходимость в частой
смене гигиенических средств защиты в
течение дня; снижение уровня ферритина
в сыворотке крови (ферритин – показатель
гомеостаза внутриклеточного железа и
создания его депо, поэтому снижение
уровня расценивается как индикатор
дефицита железа в организме); Учитывая
трудности в оценке ежемесячной
кровопотери, выбор тактики ведения
определяет не результат измерения
кровопотери, а нарушения самочувствия
женщины, которые являются, в том числе,
клиническими проявлениями анемии –
слабость, недомогание, нарушение
работоспособности, сексуальной активности
и качества жизни в целом, боль внизу
живота, в том числе в дни кровотечения.
Диагностика:
см вопрос 7 включает сбор анамнеза,
клиническолабораторные методы
исследования, оценку состояния эндометрия
+ биобсия Лечение:
см вопрос 7
климактерическом возрасте необходимо
учитывать дефицит эстрогенов и появление
вазомоторных нарушений, повышенный
риск малигнизаций и наличие экстрагенитальной
патологии. Гормонотерапия: комбинированные
эстроген-гестагенные препараты только
с натуральными эстрогенами, ЛНГ ВМС,
гестагены в непрерывном режиме.
9.
Дисменорея, этиология, патогенез,
клиника, диагностика, лечение.
Дисменорея
— расстройство менструации, выражающееся
в схваткообразных, реже ноющих болях
внизу живота, в области крестца, поясницы
во время менструации и сопровождающееся
комплексом нейровегетативных симптомов:
тошнотой, рвотой, диареей, слабостью,
головной болью, потливостью, обмороками.
Первичная,
не связанная с заболеваниями внутренних
половых органов и органов малого таза.
Вторичная – связана Этиология
+ Патогенез:
Первичная:
Дисфункция регуляции менструального
цикла или нарушения оттока крови
(органическая форма) извращающие обмен
эндогенных опиоидов (компонента
противоболевой системы), эйкозаноидов
(простагландины)
нарушение проницаемости мембран
чрезмерные сокращения миометрия
нарушение маточного кровотока
ишемия
боль. Вторичная:
болевой синдром следствие нарушения
оттока менструальной крови в связи с
аномалиями развития и положения половых
органов или же служит симптомом ряда
заболеваний (эндометриоз, субмукозная
миома матки, опухоли яичников,
воспалительные заболевания). Клиника:
по степени тяжести: I
степень
— менструальные боли слабо выражены,
вегетоневротические симптомы отсутствуют;
II степень
— менструации умеренно болезненные;
повседневная активность во время
менструации нарушена; требуют регулярного
приема анальгетиков, которые эффективно
купируют боль; имеют место единичные
вегетоневротические и психоэмоциональные
симптомы; • III степень — выраженные
боли; резкое нарушение повседневной
активности во время менструации;
регулярный прием анальгетиков
(малоэффективны); выражены нейровегетативные
и психоэмоциональные симптомы. Выделяют
компенсированную (выраженность и
характер симптомов в дни менструаций
на протяжении времени не изменяются) и
декомпенсированную дисменорею (нарастание
интенсивности боли с течением времени).
Общая: Схваткообразные или ноющие боли
внизу живота, в области крестца, поясницы
во время менструации, возможны тошнота,
рвота, диарея, слабость, головная боль,
потливость, обмороки, утомляемость,
раздражительность, плаксивость.
Диагностика:
Сбор анамнеза Гинекологическое
исследование, УЗИ, проба с НПВС (в течении
5 дней, сама оценивает) определение
уровня онкомаркёров (СА-125) и половых
гормонов в крови (эстрадиол и прогестерон
за 3–5 сут до менструации), а также ряд
других методов, позволяющих установить
причину дисменореи (гистероскопия,
лапароскопия, МРТ, гистологическое
исследование и др.). - все методы,
позволяющие исключить органическую
форму дисменореи. Лечение:
При функциональной форме — КОК, НПВС
направлены на регуляцию простагландинового
обмена - селективные блокаторы
циклооксигеназы (нимесил) . Антагонисты
лейкотриеновых рецепторов (монтелукаст),
физиотерапия (магнитотерапия), оптимизация
образа жизни и питания. При органической
форме — лечение основного заболевания.
10.
Аменорея. Классификация, диагностика,
тактика, лечение, репродуктивный прогноз
при различных видах аменореи.
Аменорея
— отсутствие менструации в течение 3–6
мес и более. Классификация:
1.
Физиологическая:
до наступления пубертатного периода;
во время беременности; лактационная
аменорея; после наступления менопаузы.
2.
Патологическая аменорея:
первичная аменорея – при отсутствии в
анамнезе самопроизвольных менструаций
по достижении возраста 16 лет; вторичная
аменорея – отсутствие менструаций в
течение 6 месяцев у женщин с ранее
присутствовавшим менструальным
циклом.
По
механизму развития:
1. Истинная (отсутствие менструаций,
вызванное наличием изменений в системе
органов, регулирующих менструальный
цикл). 2. Ложная — криптоменорея (отсутствие
выделения менструальной крови из-за
механического препятствия оттоку, при
наличии циклических изменений в яичниках,
эндометрии и др. органах).
По
уровням поражения репродуктивной
системы:
а)
гипоталамическая
(в результате воздействия неблагоприятных
факторов на ЦНС) б)
гипофизарная
(поражение аденогипофиза, обусловленное
опухолями или дистрофическими процессами,
связанными с нарушениями кровообращения
в этой области) в)
маточная
(аномалии развития матки, изменения
эндометрия различной степени - от
снижения чувствительности его рецепторов
к воздействию половых гормонов до
полного разрушения эндометрия) г)
аменорея вследствие врожденной
гиперплазии
коры
надпочечников (адреногенитальный
синдром) д) аменорея вследствие нарушения
функции
щитовидной железы
(гипотиреоз) По сути, диагностика аменореи
должна быть направлена на выяснение
уровня поражения РС, при которой она
развилась, и уточнения конкретных
нарушений этого звена.
По состоянию
функции гипофиза: 1. Гипергонадотропная
повышение уровня гонадотропинов в крови
(ФСГ), что свидетельствует о нарушении
обратной связи в цепи «гипоталамус–гипофиз–яичники»
в ответ на первично возникшую яичниковую
недостаточность. 2.
Нормогонадотропная
нет отклонений, обусловлена патологическими
процессами на уровне органов-мишеней
(матка, цервикальный канал, влагалище)
и зачастую бывает ложной. 3.
Гипогонадотропная
снижение уровня гонадотропинов в крови.
При этом первичным является нарушение
функции гипофиза с развитием вторичной
недостаточности яичников. Диагностика:
исключить беременность любой локализации,
используя тест на -субъединицу
ХГЧ, опрос пациентки; объективный осмотр
и клиническая антропометрия; специальное
гинекологическое исследование; УЗИ;
проба с прогестероном; определение
концентрации гипофизарных, яичниковых
и надпочечниковых гормонов (аденогипофиза
(ФСГ, ЛГ, пролактин, ТТГ, АКТГ) и половых
гормонов (эстрадиол, прогестерон));
электроэнцефалография; МРТ головного
мозга, желательно с дополнительным
контрастированием сосудистой сети (что
позволяет выявлять опухоли размером
более 5 мм, гипоплазию или аплазию
гипофиза и гипоталамуса, аномалии
сосудов мозга, эктопию нейрогипофиза.);
генетическое исследование; гистероскопия
(при маточной форме аменореи); лапароскопия.
Лечение:
Тактика
лечения аменореи зависит от формы и
степени тяжести заболевания. При всех
видах аменореи назначается длительная
заместительно - гормональная терапия
(эстроген и прогестерон) для стимуляции
нормальной функции яичников.
1. При
гипотиреоидизме проводится лечение
левотироксином. 2. Гиперпролактинемия
лечится бромокриптином в дозе 5-7,5 мг в
день. 3.Опухоли гипоталамуса, гипофиза,
яичников, надпочечников подлежат
хирургическому лечению. 4. Лечение
синдрома поликистозных яичников
начинается с уменьшения веса пациентки,
далее используется агент, чувствительный
к инсулину – метформин 850 мг (1 таблетка)
5. При чрезмерных физических нагрузках
вводится их ограничение в сочетании с
диетой. 6. При выявлении аномалий органов
мочеполового тракта проводится их
хирургическая коррекция.
11.
Климактерический синдром, этиология,
патогенез, клиника, диагностика,
лечение.
Климактерический
синдром – симптомокомплекс
перехода от репродуктивного периода
жизни женщины к старости, который
развивается в период возрастного
угасания функции репродуктивной системы
женщины и характеризуется нейровегетативными,
обменно-эндокринными и психо-эмоциональными
расстройствами различной степени
интенсивности и продолжительности.
Пременопаузальный
период
— от 45 лет до наступления менопаузы.
Менопауза
последняя менструация в жизни женщины.
Факт ее наступления можно диагностировать
только спустя год (50−51 год). Перименопаузальный
период захватывает всю пременопаузу и
2 года после менопаузы. Постменопауза
— весь окончательный период жизни
женщины после менопаузы. Патогенез:
изменения
гипоталамуса, что проявляется повышением
порога чувствительности его к действию
эстрогенов и повышенной продукцией
гонадотропных гормонов, прежде всего
фоллитропина
Увеличивается стимуляция яичниковс
определенного момента количество
вырабатываемых гормонов яичниками
оказывается недостаточным для торможения
возбужденной гипоталамической активности
и высокой продукции фоллитропина.
Снижение выделения фоллитропина не
происходит, и поэтому не наступает
овуляция. С прекращением овуляции не
развивается желтое тело, прекращается
репродуктивная функция
постепенное снижение, а затем и
«выключение» функции яичников
гипергонадотропный гипогонадизм
(повышение ФСГ и ЛГ)
изменение функции лимбической системы,
нарушение секреции нейрогенов, реакция
органов-мишеней на дефицит эстрогенов
(эстрогены могут быть из андростендиона,
который в периферических тканях
конвертируется в эстрон). Снижение
содержания в гипоталамусе дофамина
приводит к вегетососудистым реакциям,
что проявляется приливами, вегетативными
кризами, повышением артериального
давления. Далее атрофические изменения
в яйчниках, влагалище, матке. Клиника:
I
группа:
(ранние
симптомы) первые месяцы: вазомоторные:
приливы жара, озноб, потливость, головные
боли, гипотония или гипертензия,
сердцебиение в покое; эмоционально-вегетативные:
раздражительность, слабость, депрессия,
невнимательность, тревожность; обменные
нарушения: повышение массы тела,
абдоминальный тип ожирения, развитие
СД 2 типа; саммые ранние – укорачивание
менструального цикла до 23-25 дней и
увеличение обильности и длительности;
нарушение сна – сокращение фазы глубокого
сна. II
группа:
(через 1-2 года) урогенитальные: сухость
во влагалище, сенильный кальпит в
результате атрофии слизистой, уменьшение
гликогена в эпителии влагалища, замена
палочковой флоры на кокковую; циститы,
стрессовое недержание мочи, атрофия
стенок мочевого пузыря, щелочная среда
влагалища; сухость кожи, ломкость ногтей,
морщины, аллопеция – снижение коллагена.
III
группа: поздневременные
ССЗ (атеросклероз) изменение интимы
сосудов, отложения атеросклеротических
бляшек, постменопаузальный остеопороз,
остеоартриты, сенильная деменция,
болезнь Альцгеймера Диагностика:
по жалобам + все как обычно, узи, кровь,
моча, гормоны, мазки. Лечение:
немедикаментозная
терапия: утренняя
гимнастика, лечебная физкультура,
санаторно-курортное лечение - гидротерапия,
бальнеотерапия Медикаментозная
негормональная терапия:
витамины А, С, Е, нейролептические
препараты - метеразин, транквилизаторы -
диазепам, если климактерический синдром
сочетается с гипертонической болезнью,
то хорошим эффектом обладает в данном
случае резерпин - снижается давление,
и дает нейролептический эффект.
Гормональная
терапия:
использование лишь аналогов натуральных
гормонов, препараты, содержащие только
эстрадиол (монотерапия, если матка
отсутствует), комбинация эстрадиола с
прогестагенами (если матка есть).
12.
Неспецифический вульвовагинит.
Классификация, клиника, диагностика,
лечение, профилактика.
Вульвовагинит —
воспаление слизистой влагалища и
наружных половых органов.
Сами
по себе не представляют прямой угрозы
здоровью, но представляют опасность
развития восходящей инфекции и
гнойно-воспалительных заболеваний
органов малого таза, бесплодия.
Классификация:
по
течению:
острый вульвовагинит; подострый
вульвовагинит; хронический вульвовагинит;
абсцесс и изъязвление вульвы. По
этиологии:
Различают первичный
вульвовагинит
(неинфекционный) У девочек воспалительный
процесс может начаться из-за особенностей
анатомо-физиологического характера
(близость ануса к влагалищу, тонкая
слизистая оболочка, щелочная реакция
влагалищного секрета и недостаточная
гигиена, наличие аллергического фактора)
У женщин пожилого возраста — вследствие
возрастных изменений в слизистой
оболочке половых органов, связанных с
гипоэстрогенией. Вторичный (инфекционный)
– условно патогенная флора. Клиника:
Жжение, зуд и болезненность в области
наружных половых органов, усиливающиеся
во время ходьбы и при контакте с бельем,
дизурия, возможно общее недомогание; В
острой стадии заболевание характеризуется
гиперемией и отечностью наружных половых
органов, наличием серозно-гноевидных
или гнойных выделений из влагалища,
болезненностью и увеличением местных
лимфатических узлов. В запущенных
случаях на поверхности слизистой
оболочки вульвы/или влагалища могут
образоваться участки изъязвлений.
Диагностика:
1.Физикальное
исследование
см клиника.
Лабораторные исслед: Проводится
бактериоскопическое и бактериологическое
мониторирование отделяемого влагалища,
цервикального канала и обязательно
уретры при вульво-вагинитах любой
этиологии. При
бактериоскопическом исследовании
встречаются парабазальные клетки на
фоне повышенного количества лейкоцитов
(более 10 в поле зрения); в материале из
цервикального канала можно обнаружить
до 60–80 лейкоцитов в поле зрения или
сплошь; в материале из уретры — 15–20
лейкоцитов в поле зрения; преобладают
палочки или грамположительные кокки.
При
бактериологическом (культуральном)
исследовании (отделяемого)
определяются отсутствие роста лактобацилл
или их минимальное количество, рост
факультативно-энаэробных УПМ, а также
чувствительность к антибиотикам
Клинический
анализ крови возможен
умеренный лейкоцитоз
В анализах мочи
может быть лейкоцитурия (особенно если
есть признаки цистита). Инструментальные
исследования
Кольпоскопия
отечность и гиперемия стенок влагалища
и влагалищной порции шейки матки.
мелкоточечные кровоизлияния, эрозии
УЗИ
органов малого таза
позволяет исключить осложнения
воспалительных процессов. Лечение:
Немедикаментозная:
Диета, исключающую острую раздражающую
пищу и алкоголь. Не рекомендуют половые
контакты. Медикаментозная:
После определения возбудителя и его
чувствительности к антибиотикам проводят
лечение антибактериальными препаратами
:
1. использование
двухэтапной терапии. На
первом
- противоинфекционная терапия в целях
снижения численности условно-патогенной
флоры:
Амоксициллин/клавуланат
875/125 мг 2 р/сут в течение 7 дней.
Комбинация
тернидазол 200 мг + неомицин 100 мг + нистатин
100 000 МЕ + преднизолон 3 мг. На
втором
- восстановление нормального биоценоза
влагалища Терапия эубиотиками назначается
сразу после окончания первого
(антибактериального) этапа лечения
только при достижении pH 4,4–4,8. 2. Наружные
половые органы обмывают 2-3 раза в день
теплым раствором калия перманганата,
настоем ромашки. 3. При вульвитах с зудом:
антигистаминные препараты (тавегил) и
седативные, местно - мази (локакортен)
Хирургическое:
Проводят при очаговых нагноениях в
области вульвы — вскрытие гнойника и
санация.
13.
Трихомонадный вульвовагинит. Клиника,
диагностика, лечение, профилактика.
Возбудитель
– Trichomonas vaginalis. Инкубационный период от
3 до 15 дней. Путь передачи – половой,
контактно-бытовой (общее бельё, полотенца)
при прохождении новорожденной девочки
через половые пути больной трихомонозом
матери или при несоблюдении правил
личной гигиены. Клиника:
обусловлена, с одной стороны, вирулентностью
возбудителя, с другой - реактивностью
макроорганизма. Больные жалуются на
зуд и жжение во влагалище, обильные
пенистые выделения серо-зелено-желтого
цвета из половых путей. Пенистые выделения
связывают с присутствием во влагалище
газообразующих бактерий. Поражение
уретры вызывает резь при мочеиспускании,
частые позывы на мочеиспускание. При
торпидном и хроническом заболевании
жалобы не выражены или отсутствуют.
Диагностика:
Гинекологический
осмотр выявляет
гиперемию, отек слизистой оболочки
влагалища и влагалищной порции шейки
матки, пенистые гноевидные бели на
стенках влагалища. При
кольпоскопии
обнаруживают петехиальные кровоизлияния,
эрозии шейки матки. При подострой форме
заболевания признаки воспаления выражены
слабо, при хронической - практически
отсутствуют. При
микроскопии влагалищных мазков
выявляют возбудитель. Лучше использовать
нативный, а не окрашенный препарат,
поскольку возможность определения под
микроскопом движения трихомонад повышает
вероятность их обнаружения. В некоторых
случаях используют люминесцентную
микроскопию. ПЦР.
Лечение:
Один из специфических противотрихомонадных
препаратов – орнидазола (дети),
метронидазола (по 250 мг 2 раза в сутки в
течение 10 дней или по 400 мг 2 раза в сутки
в течение 5-8 дней.). При отсутствии эффекта
от лечения рекомендуется смена препарата
или удвоение дозы.
При
хронических формах трихомониаза, плохо
поддающихся обычной терапии, эффективна
вакцина "СолкоТриховак"*, включающая
специальные штаммы лактобацилл,
выделенных из влагалища женщин, зараженных
трихомониазом. В результате введения
вакцины образуются антитела, уничтожающие
трихомонад и других возбудителей
воспаления, имеющих общие с лактобактериями
антигены. При этом происходит нормализация
влагалищной микрофлоры и создается
длительный иммунитет, препятствующий
рецидивам.
14.
Кандидозный вульвовагинит. Клиника,
диагностика, лечение, профилактика.
—
инфекционное поражение слизистых
оболочек нижнего отдела половых путей,
вызываемое грибами рода Candida (чаще
C. albicans )
Тропизм
к тканям, богатым гликогеном. Клиника:
творожистые выделения из половых
путей(бело-серого цвета с кислым
неприятным запахом), зуд приводит к
расчесам и повреждению целости тканей,
присоединению вторичной инфекции,
жжение во влагалище, нередко в области
вульвы, нарушение
мочеиспускания (жжение, боли). Боль при
половом акте. Диагностика:
1.
Физикальное
исследование: см клиника. 2.
Кольпоскопия:
- изменения эпителия, характерные для
воспалительного процесса: отек шейки
матки, ткань экзоцервикса становится
рыхлой, с легко кровоточащими сосудами,
которые нередко могут быть увеличенными,
при пробе Шиллера наблюдаются мелкоточечные
вкрапления в виде «манной крупы», часто
с выраженным сосудистым рисунком, могут
наблюдаться немые йодонегативные
участки. 3.Лабораторная
диагностика: Микроскопический
метод
(окрашивание по Граму, Романовскому–Гимзе
или метиленовым синим) — для обнаружения
дрожжевых клеток, псевдомицелия.
Культуральный
метод
(посев материала на питательную среду
для видовой идентификации возбудителя
(С. albicans или не-albicans видов, мясопептонный
глюкозный агар, среда Сабуро)
- позволяет определить чувствительность
к антимикотическим препаратам.
ПЦР.
Лечение:
миконазол (вагинальные свечи) 1200 мг,
однократно или 400 мг 1 раз в день ежедневно
в течение 3 дней, флуконазол в дозе 150 мг
однократно, перорально.
Профилактика:
отказ от нерациональной и массивной
антибиотикотерапии, соблюдение личной
гигиены, барьерные методы контрацепции.
15.
Бартолинит. Этиология. Клиника. Лечение.
Профилактика.
Бартолинит—
воспаление большой железы преддверия
влагалища. Этиология:
вызывается
стафилококковой, стрептококковой,
кишечной, гонококковой, хламидийной
инфекциями, трихомонадами, вирусами.
Часто встречается ассоциация различных
микроорганизмов. Часто это заболевание
вызывают представители пиогенной флоры,
которая при попадании в бартолиновую
железу из влагалища или уретры (при
вагините или уретрите) вызывает воспаление
протока железы, а затем его закупорку
и образование ретенционной кисты (с
последующим ее нагноением и формированиенм
абсцесса). Клиника:
1)Вокруг наружного отверстия выводного
протока железы отмечается валик красного
цвета, при надавливании на проток
выделяется капелька гноя, которую берут
для микробиологических исследований.
При закупорке протока и задержке в нем
гноя бартолиновая железа болезненна,
увеличена, иногда достигает размеров
куриного яйца, и даже может закрывать
вход во влагалище. Температура
субфебрильная. Возникают боли при
ходьбе, больная принимает вынужденную
позу при сидении.
Жалобы
на боли в области половых губ, чувство
жжения. Боли могут носить пульсирующий
характер, усиливаться во время ходьбы,
сидения и дефекации.2) болезненность
при ощупывании воспаленного участка
интенсивна при развитии абсцесса
бартолиновой железы; повышение температуры
тела, озноб, общая слабость — как правило,
наблюдается при нагноении кисты
бартолиновой железы; Лечение:
Антибиотики (широкого спектра действия:
Амоксицилин, Цефтриаксон) в соответствии
с чувствительностью микроорганизмов,
Из местной противовоспалительной
терапии: раствор антисептика (хлоргексидин,
мирамистин). При образовании абсцеса,
псевдоабсцесса или ретенционной кисты
- хирургическое рассечение (экстренно)
, при рецидивирующем бартолините –
марсупиализация( создание искусственного
протока) или экстирпация железы (планово).
Профилактика:
Необходимость соблюдения правил гигиены,
обследование на скрытые инфекции,
исключение случайных половых связей,
своевременное лечение вульвита, кольпита,
уретрита.
16.
Острый аднексит неспецифической
этиологии, причины, клиника, диагностика,
лечение, реабилитация.
Сальпингоофорит
(андексит) — острое воспалительное
заболевание одного или обоих придатков
матки. ( с признаками/без признаков
воспаления брюшины) В
подавляющем большинстве случаев
оофорит(яичника) встречается в сочетании
с поражением маточной трубы.
Этиология. Возбудителями
являются стафилококки, стрептококки,
эшерихии, энтерококки, хламидии,
неспорообразуюшие анаэробы. Воспалительный
процесс начинается со слизистой оболочки
трубы, где развиваются гиперемия,
расстройства микроциркулянии, экссудация,
образование периваскулярных инфильтратов.
Впоследствии воспалительный процесс
распространяется на мышечную оболочку,
в результате чего маточная труба
утолщается и удлиняется, становится
отечной, резко болезненной при пальпации.
Микробы вместе с содержимым маточной
трубы проникают через абдоминальный
конец ее, поражают серозный покров
трубы, покровный эпителий яичника и
близлежащей брюшины. После разрыва
фолликула инфицируется гранулезная
оболочка фолликула, возникает
воспалительный процесс в яичнике -
сальпингоофорит. Вследствие склеивания
фимбрий и развития спаек в ампулярной
области трубы возникают мешотчатые
«опухоли» с серозным или гнойным
содержимым.
Острый
сальпингоофорит (ОСО). Стадии:
I - острый эндометрит и сальпингит без
признаков воспаления тазовой брюшины;
II - острый эндометрит и сальпингит с
признаками раздражения брюшины; III
– ОСО с окклюзией маточных труб и
развитием тубоовариального образования;
IV - разрыв тубоовариального образования.
Клиника:
две фазы: первая - токсическая, характер
клинических проявлений при которой
определяет преобладающая аэробная
флора; в течение второй фазы к аэробной
флоре присоединяется анаэробная, что
приводит к утяжелению симптомов
заболевания и развитию осложнений – в
этой фазе тубоовариальные образования
с гнойным содержимым, которые угрожают
перфорацией.
Общая:
Жалобы на повышение температуры тела,
ухудшение общего состояния, сильная
боль внизу живота, озноб, дизурические
признаки. В первые дни заболевания живот
болезненный, напряженный при пальпации,
может появиться феномен мышечной защиты,
патологические выделения из шейки матки
или влагалища; Диагностика:
1. При
гинекологическом
исследовании
боль усиливается; придатки увеличены,
пастозны (несколько отечны), подвижность
их ограничена, контуры придатков
определяются недостаточно отчетливо
вследствие отечности и инфильтрации.
2.
Лаб. Диагностика:
сдвиг лейкоцитарной формулы влево,
лейкоцитоз, ускорение СОЭ +
Исследование
микрофлоры цервикального канала
(недостаточно информативно, лучше взять
при лапароскопии)3.
Эхографические признаки:
наличие расширенных, утолщенных,
вытянутых маточных труб, характеризующихся
повышенным уровнем звукопроводимости,
у каждой второй больной в прямокишечно-маточном
углублении отмечают скопление свободной
жидкости. 4. Лапароскопия. Лечение:
1. При
развитии гнойного процесаа оптимальным
считается комплексное консервативное
лечение с лапароскопической санацией:
разъединение
спаек, удаление некротизированных
участков и гнойников, перитонеальный
лаваж, дренирование брюшной полости.
2. Антибиотики: амоксициллин + клавулановая
кислота (клавуланат). Разовая доза
препарата — 1,2 г в/в, суточная, можно еще
фторхинолоны, цефалоспорины 3 поколения.
3.Инфузионная
терапия (кристаллоиды, корректоры
электролитного обмена, плазмозамещающие
и белковые препараты) в объеме трансфузий
1000–1500 мл/сут. 4. НПВС, обладающие
противовоспалительным, аналгетическим
и антиагрегационным эффектом (препараты
назначают после отмены антибиотиков).
Реабилитация:
По мере стихания воспалительного
процесса обязательна физиотерапия
(преформированные токи, магнитотерапия,
ультрафиолетовое облучение крови,
лазерное облучение крови, озонотерапия)
в целях профилактики осложнений,
активации иммунитета и снижения риска
спаечного процесса в малом тазу. Оказывая
благоприятное воздействие на регионарную
гемодинамику, процессы клеточного
деления, рецепторную активность
эндометрия, электротерапия способствует
купированию клинических симптомов
заболевания и восстановлению структуры
ткани.
17.
Острый метроэндометрит неспецифической
этиологии в гинекологии. Причины,
клиника, диагностика, лечение, реабилитация.
Острый
метроэндометрит
— острое воспалительное заболевание
слизистой оболочки и мышечного слоя
матки. При эндометрите поражаются
функциональный и базальный слои слизистой
оболочки матки. Этиология:
Острый воспалительный процесс в
эндометрии может быть обусловлен
бактериальной, вирусной, паразитарной,
грибковой, микоплазменной, а также
протозойной и спирохетозной инфекциями.
Нередко наблюдают ассоциации из 3– 4
анаэробов с 1–2 аэробами.
Обычно
бактерии проникают в эндо и миометрий
при нарушении целостности шеечного
барьера. Это может произойти при
самопроизвольных и искусственных
абортах, диагностических выскабливаниях
слизистой оболочки шейки и тела матки,
введении ВМК и других внутриматочных
вмешательствах. Клиника:
повышение температуры тела; тахикардия;
познабливание; тянущие боли внизу
живота, иррадиирующие в крестец или в
паховые области, интенсивность которых
зависит от распространенности и степени
остроты воспалительного процесса;
появляются выделения из половых путей:
слизисто-гнойные с неприятным запахом
или сукровичные, зачастую длительные,
что обусловлено задержкой регенерации
слизистой оболочки. При отслаивании
эпителия к гнойным выделениям
присоединяются кровянистые; гиперполименорея
(обильные и затяжные месячные). Диагностика:
анамнез(вмк)
1.
При
гинекологическом исследовании:
сукровично-гнойные
выделения из цервикального канала,
часто с неприятным запахом; пальпируют
несколько увеличенную пастозную
малоподвижную болезненную матку, могут
наблюдаться болезненные тракции шейки
матки. 2.
Лабораторная диагностика
неспецифические признаки воспаления
— лейкоцитоз, повышение СОЭ, концентрации
в крови С-реактивного белка, сдвиг
лейкоцитарной формулы влево,
гиперглобулинемию.
3. Микробиологическое исследование
Микроскопия
отделяемого влагалища и цервикального
канала позволяет косвенно судить о
характере воспалительного процесса
матки. Бактериологическое исследование
(взятие материала) необходимо провести
до начала антибиотикотерапии с
обязательным определением антибиотикограммы.
Для диагностики ИППП при эндометрите
используют ПЦР, при необходимости —
культуральный метод. Лечение:
Первая помощь при острой форме —
охлаждающий компресс на живот и
витаминизированное диетическое
питание. 1. Если после родов, что-то
осталось в матке (остатки плодного яйца,
плацентарной ткани) – то следует начинать
с опорожнения полости матки под контролем
гистероскопии и под «прикрытием»
антибактериальной терапии. -
вакуум-аспирация, поскольку при
выскабливании повышен риск перфорации.
После тщательной санации целесообразно
использовать лаваж полости матки
антисептиками хлоргексидин) до 2 раз в
сутки 2–3 дня. 2. Антибиотикотерапия:
сначала парентерально, потом перарально:
ципрофлоксацин 500 мг + тинидазол 600 мг
по 1 таблетке 2 раза в день 10–14 дней. Так
же в терапию включены: НПВС. + почти все
тоже самоей, что в вопросе 16 + ребу
смотреть там же.
18.
Внематочная беременность, методы
диагностики, клиника, неотложная помощь,
реабилитация.
Внематочная
беременность
— имплантация и развитие плодного яйца
за пределами слизистой тела матки. Чаще
всего в маточной трубе (ампулярном
отделе). Клиника:
1)Прогрессирующая
трубная беременность:
предположительные признаки беременности
(изменение вкусовых пристрастий, тошнота,
рвота), вероятные признаки (отсутствие
менструации, нагрубание молочных желез).
При
гинекологическом исследовании
отмечают цианоз и разрыхленность стенок
влагалища и шейки матки, размягчение
перешейка матки и увеличение ее тела,
которое отстает от соответствующего
срока маточной беременности. Заподозрить
прогрессирующую трубную беременность
позволяет наличие мягковатого
опухолевидного образования, расположенного
сбоку и кзади от матки 2)
Прерванная по типу трубного аборта:
задержка менструации, боли в животе,
кровотечение из половых путей
(метроррагия).
Боль
локализуется в одной из подвздошных
областей и иррадиирует в прямую кишку,
бедро, крестец (обморок). Сукровичные
выделения из половых путей, тянущих
болей внизу живота, чередующихся с
приступами болей. Важное значение имеют
анемизация различной степени выраженности,
нагрубание молочных желез, выделение
молозива. 3)
Разрыв маточной трубы:
Разрыв стенки трубы чаще бывает при
локализации беременности в истмическом
или интерстициальном ее отделе. Внезапный
приступ резкой боли в одной из подвздошных
областей с иррадиацией в прямую кишку,
крестец, бедро, головокружение, обморок.
Отмечаются резкая бледность, цианоз
губ, холодный пот. Пульс частый, слабого
наполнения и напряжения, низкое
артериальное давление. Живот резко
вздут. - френикус-симптом, связанный с
раздражением диафрагмального нерва
кровью, которая при положении пациентки
на спине достигает диафрагмы 4)Классические
признаки
болезненные тракции за шейку матки;
отставание размеров тела матки от
предполагаемого срока беременности;
пальпация в области придатков матки
одностороннего болезненного образования
ретортообразной формы, мягкой консистенции,
ограниченного в подвижности; уплощение,
выбухание и болезненность заднего свода
влагалища. Диагностика:
1.Осмотр
влагалища и шейки матки в зеркалах
слабый цианоз слизистых, наружный зев
шейки матки закрыт, кровянистые выделения
из шеечного канала скудные, темные. 2.
Положительный
тест на ХГЧ
3.Обнаружение
на УЗИ трофобласта вне матки.(появление
в углублениях малого таза «свободной»
жидкости) 4.УЗ-допплерография
зоны повышенной васкуляризации по
периферии патологического образования,
а также визуа-лизировать внутрисердечный
кровоток у эмбриона при прогрессирующей
беременности. 5.
Лапароскопия
позволяет объективно (визуально) оценить
состояние матки, яичников, маточных
труб, объем кровопотери, локализацию
эктопического плодного яйца. Лечение:
1.
Консервативное лечение
(при отсутствии признаков трубного
аборта или разрыва трубы, сроке
беременности до 4 недель): метотрексат.
2
Хирургическое
лечение:
консервативно-пластические
операции на трубах - проводятся с целью
сохранения в дальнейшем репродуктивной
функции и при условиях отсутствия
выраженных анатомических изменений;
удаление
трубы – производится при большом разрыве
трубы, возрасте больной 35-40 лет, наличие
у нее детей;
резекция
яичника – при локализации плодного
яйца в яичнике;
удаление
рудиментарного рога матки вместе с
маточной трубой - при локализации
беременности в рудиментарном роге
матки;
Реабилитация
после операции включает комплекс
лечебно-диагностических мероприятий.
С 4-5- го дня после операции начинают
неспецифическую терапию - общеукрепляющую,
гемостимулирующую, десенсибилизирующую,
а затем применяют физиотерапию,
гидротубацию. Рекомендуется использование
эстроген-гестагенных контрацептивов
не только для контрацепции, но с целью
профилактики эндометриоза. После
проведенных 3 курсов терапии целесообразно
санитарно-курортное лечение (грязе- и
водолечение).
19.
Апоплексия яичника. Этиология. Клиника.
Лечение. Профилактика рецидива.
Апоплексия
яичника
- это
внезапно наступившее кровоизлияние в
паренхиму яичника при разрыве сосудов
фолликула, фолликулярной кисты, стромы
яичника, желтого тела или кисты желтого
тела, сопровождающееся нарушением
целостности ткани яичника и кровотечением
в брюшную полость. Этиология:
факторы: а) эндогенные: различные
гормональные нарушения, воспалительные
процессы, аномалии положения половых
органов, опухоли, изменения свертывающей
системы крови б) экзогенные: травмы
живота, подъем тяжести, влагалищные
исследования, бурные половые акты.
Клиника:
внезапный приступ болей в животе, справа
или слева; иногда этому предшествуют
покалывающие боли в одной из паховых
областей, что можно связать с образованием
гематомы в яичнике. Боли иррадируют
в поясницу, половые органы или носят
размытый характер. Симптомы раздражения
брюшины - зона болезненности при
пальпации живота определяется с обеих
сторон, и более интенсивна с одной -
области разрыва яичника; Анемизация:
снижение числа эритроцитов, уровня
гемоглобина, гематокритного числа в
крови с последующими гемодинамическими
нарушениями (снижение АД, учащение
пульса), головокружением, слабостью.
Кровянистые выделения из половых путей,
иногда повышение температуры тела,
головокружение, слабость. Лечение:
зависит от интенсивности внутреннего
кровотечения: Консервативное -
при апоплексии яичника I степени (легкая
форма): постельный режим, холод на нижнюю
часть живота (способствует спазму
сосудов)
препараты
гемостатического действия(аскорутин),
спазмолитики (но-шпа), витамины (В1,С),
если уходшения, то: Хирургическое -
при II и III степенях тяжести (средняя и
тяжелая форма). С учетом состояния
больных проводятся одновременно
реанимационные мероприятия (гемотрансфузия,
инфузия кровезаменяющих растворов и
др.). - выполнению органосохраняющего
вмешательства (резекции яичника).
Целесообразно использование хирургической
лапароскопии, с помощью которой
эвакуируется кровь из брюшной полости
и производится коагуляция кровоточащего
участка яичника, резекция яичника. При
больших повреждениях и отсутствии
возможности сохранения яичника его
удаляют. В случаях
апоплексии в желтое тело с разрывом
яичника при беременности желательно
ограничить объем оперативного
вмешательства наложением Z-образного
шва на кровоточащую область яичника
без удаления желтого тела для сохранения
беременности (при возможности).
Профилактика
апоплексии яичника -
исключение факторов и лечение заболеваний,
которые спровоцировали разрыв яичника.
20.
Перекрут ножки кисты яичника. Клиника.
Лечение. Профилактика рецидива
-
представляет собой осложнение роста
опухоли яичника, при котором происходит
её ротация вокруг своей оси.
Приводит
к острому нарушению питания и быстро
развивающимся патологическим изменениям
в опухоли.
В
связи с перекрутом сосудов замедляется
отток крови, развиваются сильный
венозный застой и кровоизлияния в
опухоль; нарушение питания опухоли
приводит к ее некрозу или разрыву с
внутрибрюшным кровотечением. Клиника:
резкая боль внизу живота на стороне
поражения, тошнота, рвота, задержка
стула и газов (парез кишечника), симптомы
раздражения брюшины.
При
остром отеке и нарушении кровоснабжения
опухоли в ней возможны разрывы тканей,
капсулы, что приводит к образованию
кровоизлияний или появлению симптомов
внутреннего кровотечения. Развиваются
симптомы интоксикации и воспалительных
процессов: повышение температуры,
учащение пульса, изменения показателей
крови (лейкоцитоз, ускоренная СОЭ).
Лечение:
оперативное (лапароскопический или
лапаротомический доступ). Промедление
с операцией приводит к некрозу опухоли,
присоединению вторичной инфекции,
сращению опухоли с соседними органами,
развитию перитонита. После визуального
осмотра макропрепарата, а иногда и после
срочного гистологического исследования
окончательно определяют объем
оперативного вмешательства.
Опухоль
с перекрученной ножкой отсекается, не
раскручивая ее, выше места перекрута.
В
настоящее время при отсутствии
визуальных признаков некроза ножку
раскручивают и наблюдают за восстановлением
кровообращения в тканях. В случае
исчезновения ишемии и венозного застоя
вместо принятого ранее удаления придатков
матки можно ограничиться резекцией
яичника (если позволяет тип опухоли или
кисты яичника). Это особенно актуально
для девочек и подростков, так как
позволяет сохранить орган.
Этиология+Патогенез:
ПАЛМ КОЙН – чаще дисф. АМК наиболее
часто связано с атрофией эндометрия
(59%), которая возникает на фоне эстрогенной
недостаточности. Нарушается циклический
выброс гонадотропинов, процессы
созревания фолликулов и их гормональная
функция. Период роста и созревания
фолликула удлиняется, овуляция не
происходит, формируется персистенция
фолликула, желтое тело либо не образуется,
либо неполноценное, поэтому возникает
относительная гиперэстрогения на фоне
абсолютной гипопрогестеронемии. В
результате этих гормональных сдвигов
нарушаются процессы пролиферации и
секреторной трансформации эндометрия.
Атрофирующийся эндометрий травмируется
вследствие трения его поверхностей
друг о друга, возникает хронический
воспалительный процесс, следствием
которого является кровотечение. Полип
эндометрия у пациенток этого возраста
является причиной кровотечения в 12%
случаев, рак и гиперплазия эндометрия
в 10% случаев.- возрастные изменения
функционального состояния гипоталамических
структур, регулирующих функцию яичников.
Клиника:
появление сгустков крови (появление
вследствие кровопотери нарушений
свёртывающей системы крови –
гиперкоагуляции); необходимость в частой
смене гигиенических средств защиты в
течение дня; снижение уровня ферритина
в сыворотке крови (ферритин – показатель
гомеостаза внутриклеточного железа и
создания его депо, поэтому снижение
уровня расценивается как индикатор
дефицита железа в организме); Учитывая
трудности в оценке ежемесячной
кровопотери, выбор тактики ведения
определяет не результат измерения
кровопотери, а нарушения самочувствия
женщины, которые являются, в том числе,
клиническими проявлениями анемии –
слабость, недомогание, нарушение
работоспособности, сексуальной активности
и качества жизни в целом, боль внизу
живота, в том числе в дни кровотечения.
Диагностика:
см вопрос 7 включает сбор анамнеза,
клиническолабораторные методы
исследования, оценку состояния эндометрия
+ биобсия Лечение:
см вопрос 7
климактерическом возрасте необходимо
учитывать дефицит эстрогенов и появление
вазомоторных нарушений, повышенный
риск малигнизаций и наличие экстрагенитальной
патологии. Гормонотерапия: комбинированные
эстроген-гестагенные препараты только
с натуральными эстрогенами, ЛНГ ВМС,
гестагены в непрерывном режиме.
9.
Дисменорея, этиология, патогенез,
клиника, диагностика, лечение.
Дисменорея
— расстройство менструации, выражающееся
в схваткообразных, реже ноющих болях
внизу живота, в области крестца, поясницы
во время менструации и сопровождающееся
комплексом нейровегетативных симптомов:
тошнотой, рвотой, диареей, слабостью,
головной болью, потливостью, обмороками.
Первичная,
не связанная с заболеваниями внутренних
половых органов и органов малого таза.
Вторичная – связана Этиология
+ Патогенез:
Первичная:
Дисфункция регуляции менструального
цикла или нарушения оттока крови
(органическая форма) извращающие обмен
эндогенных опиоидов (компонента
противоболевой системы), эйкозаноидов
(простагландины)
нарушение проницаемости мембран
чрезмерные сокращения миометрия
нарушение маточного кровотока
ишемия
боль. Вторичная:
болевой синдром следствие нарушения
оттока менструальной крови в связи с
аномалиями развития и положения половых
органов или же служит симптомом ряда
заболеваний (эндометриоз, субмукозная
миома матки, опухоли яичников,
воспалительные заболевания). Клиника:
по степени тяжести: I
степень
— менструальные боли слабо выражены,
вегетоневротические симптомы отсутствуют;
II степень
— менструации умеренно болезненные;
повседневная активность во время
менструации нарушена; требуют регулярного
приема анальгетиков, которые эффективно
купируют боль; имеют место единичные
вегетоневротические и психоэмоциональные
симптомы; • III степень — выраженные
боли; резкое нарушение повседневной
активности во время менструации;
регулярный прием анальгетиков
(малоэффективны); выражены нейровегетативные
и психоэмоциональные симптомы. Выделяют
компенсированную (выраженность и
характер симптомов в дни менструаций
на протяжении времени не изменяются) и
декомпенсированную дисменорею (нарастание
интенсивности боли с течением времени).
Общая: Схваткообразные или ноющие боли
внизу живота, в области крестца, поясницы
во время менструации, возможны тошнота,
рвота, диарея, слабость, головная боль,
потливость, обмороки, утомляемость,
раздражительность, плаксивость.
Диагностика:
Сбор анамнеза Гинекологическое
исследование, УЗИ, проба с НПВС (в течении
5 дней, сама оценивает) определение
уровня онкомаркёров (СА-125) и половых
гормонов в крови (эстрадиол и прогестерон
за 3–5 сут до менструации), а также ряд
других методов, позволяющих установить
причину дисменореи (гистероскопия,
лапароскопия, МРТ, гистологическое
исследование и др.). - все методы,
позволяющие исключить органическую
форму дисменореи. Лечение:
При функциональной форме — КОК, НПВС
направлены на регуляцию простагландинового
обмена - селективные блокаторы
циклооксигеназы (нимесил) . Антагонисты
лейкотриеновых рецепторов (монтелукаст),
физиотерапия (магнитотерапия), оптимизация
образа жизни и питания. При органической
форме — лечение основного заболевания.
10.
Аменорея. Классификация, диагностика,
тактика, лечение, репродуктивный прогноз
при различных видах аменореи.
Аменорея
— отсутствие менструации в течение 3–6
мес и более. Классификация:
1.
Физиологическая:
до наступления пубертатного периода;
во время беременности; лактационная
аменорея; после наступления менопаузы.
2.
Патологическая аменорея:
первичная аменорея – при отсутствии в
анамнезе самопроизвольных менструаций
по достижении возраста 16 лет; вторичная
аменорея – отсутствие менструаций в
течение 6 месяцев у женщин с ранее
присутствовавшим менструальным
циклом.
По
механизму развития:
1. Истинная (отсутствие менструаций,
вызванное наличием изменений в системе
органов, регулирующих менструальный
цикл). 2. Ложная — криптоменорея (отсутствие
выделения менструальной крови из-за
механического препятствия оттоку, при
наличии циклических изменений в яичниках,
эндометрии и др. органах).
По
уровням поражения репродуктивной
системы:
а)
гипоталамическая
(в результате воздействия неблагоприятных
факторов на ЦНС) б)
гипофизарная
(поражение аденогипофиза, обусловленное
опухолями или дистрофическими процессами,
связанными с нарушениями кровообращения
в этой области) в)
маточная
(аномалии развития матки, изменения
эндометрия различной степени - от
снижения чувствительности его рецепторов
к воздействию половых гормонов до
полного разрушения эндометрия) г)
аменорея вследствие врожденной
гиперплазии
коры
надпочечников (адреногенитальный
синдром) д) аменорея вследствие нарушения
функции
щитовидной железы
(гипотиреоз) По сути, диагностика аменореи
должна быть направлена на выяснение
уровня поражения РС, при которой она
развилась, и уточнения конкретных
нарушений этого звена.
По состоянию
функции гипофиза: 1. Гипергонадотропная
повышение уровня гонадотропинов в крови
(ФСГ), что свидетельствует о нарушении
обратной связи в цепи «гипоталамус–гипофиз–яичники»
в ответ на первично возникшую яичниковую
недостаточность. 2.
Нормогонадотропная
нет отклонений, обусловлена патологическими
процессами на уровне органов-мишеней
(матка, цервикальный канал, влагалище)
и зачастую бывает ложной. 3.
Гипогонадотропная
снижение уровня гонадотропинов в крови.
При этом первичным является нарушение
функции гипофиза с развитием вторичной
недостаточности яичников. Диагностика:
исключить беременность любой локализации,
используя тест на -субъединицу
ХГЧ, опрос пациентки; объективный осмотр
и клиническая антропометрия; специальное
гинекологическое исследование; УЗИ;
проба с прогестероном; определение
концентрации гипофизарных, яичниковых
и надпочечниковых гормонов (аденогипофиза
(ФСГ, ЛГ, пролактин, ТТГ, АКТГ) и половых
гормонов (эстрадиол, прогестерон));
электроэнцефалография; МРТ головного
мозга, желательно с дополнительным
контрастированием сосудистой сети (что
позволяет выявлять опухоли размером
более 5 мм, гипоплазию или аплазию
гипофиза и гипоталамуса, аномалии
сосудов мозга, эктопию нейрогипофиза.);
генетическое исследование; гистероскопия
(при маточной форме аменореи); лапароскопия.
Лечение:
Тактика
лечения аменореи зависит от формы и
степени тяжести заболевания. При всех
видах аменореи назначается длительная
заместительно - гормональная терапия
(эстроген и прогестерон) для стимуляции
нормальной функции яичников.
1. При
гипотиреоидизме проводится лечение
левотироксином. 2. Гиперпролактинемия
лечится бромокриптином в дозе 5-7,5 мг в
день. 3.Опухоли гипоталамуса, гипофиза,
яичников, надпочечников подлежат
хирургическому лечению. 4. Лечение
синдрома поликистозных яичников
начинается с уменьшения веса пациентки,
далее используется агент, чувствительный
к инсулину – метформин 850 мг (1 таблетка)
5. При чрезмерных физических нагрузках
вводится их ограничение в сочетании с
диетой. 6. При выявлении аномалий органов
мочеполового тракта проводится их
хирургическая коррекция.
11.
Климактерический синдром, этиология,
патогенез, клиника, диагностика,
лечение.
Климактерический
синдром – симптомокомплекс
перехода от репродуктивного периода
жизни женщины к старости, который
развивается в период возрастного
угасания функции репродуктивной системы
женщины и характеризуется нейровегетативными,
обменно-эндокринными и психо-эмоциональными
расстройствами различной степени
интенсивности и продолжительности.
Пременопаузальный
период
— от 45 лет до наступления менопаузы.
Менопауза
последняя менструация в жизни женщины.
Факт ее наступления можно диагностировать
только спустя год (50−51 год). Перименопаузальный
период захватывает всю пременопаузу и
2 года после менопаузы. Постменопауза
— весь окончательный период жизни
женщины после менопаузы. Патогенез:
изменения
гипоталамуса, что проявляется повышением
порога чувствительности его к действию
эстрогенов и повышенной продукцией
гонадотропных гормонов, прежде всего
фоллитропина
Увеличивается стимуляция яичниковс
определенного момента количество
вырабатываемых гормонов яичниками
оказывается недостаточным для торможения
возбужденной гипоталамической активности
и высокой продукции фоллитропина.
Снижение выделения фоллитропина не
происходит, и поэтому не наступает
овуляция. С прекращением овуляции не
развивается желтое тело, прекращается
репродуктивная функция
постепенное снижение, а затем и
«выключение» функции яичников
гипергонадотропный гипогонадизм
(повышение ФСГ и ЛГ)
изменение функции лимбической системы,
нарушение секреции нейрогенов, реакция
органов-мишеней на дефицит эстрогенов
(эстрогены могут быть из андростендиона,
который в периферических тканях
конвертируется в эстрон). Снижение
содержания в гипоталамусе дофамина
приводит к вегетососудистым реакциям,
что проявляется приливами, вегетативными
кризами, повышением артериального
давления. Далее атрофические изменения
в яйчниках, влагалище, матке. Клиника:
I
группа:
(ранние
симптомы) первые месяцы: вазомоторные:
приливы жара, озноб, потливость, головные
боли, гипотония или гипертензия,
сердцебиение в покое; эмоционально-вегетативные:
раздражительность, слабость, депрессия,
невнимательность, тревожность; обменные
нарушения: повышение массы тела,
абдоминальный тип ожирения, развитие
СД 2 типа; саммые ранние – укорачивание
менструального цикла до 23-25 дней и
увеличение обильности и длительности;
нарушение сна – сокращение фазы глубокого
сна. II
группа:
(через 1-2 года) урогенитальные: сухость
во влагалище, сенильный кальпит в
результате атрофии слизистой, уменьшение
гликогена в эпителии влагалища, замена
палочковой флоры на кокковую; циститы,
стрессовое недержание мочи, атрофия
стенок мочевого пузыря, щелочная среда
влагалища; сухость кожи, ломкость ногтей,
морщины, аллопеция – снижение коллагена.
III
группа: поздневременные
ССЗ (атеросклероз) изменение интимы
сосудов, отложения атеросклеротических
бляшек, постменопаузальный остеопороз,
остеоартриты, сенильная деменция,
болезнь Альцгеймера Диагностика:
по жалобам + все как обычно, узи, кровь,
моча, гормоны, мазки. Лечение:
немедикаментозная
терапия: утренняя
гимнастика, лечебная физкультура,
санаторно-курортное лечение - гидротерапия,
бальнеотерапия Медикаментозная
негормональная терапия:
витамины А, С, Е, нейролептические
препараты - метеразин, транквилизаторы -
диазепам, если климактерический синдром
сочетается с гипертонической болезнью,
то хорошим эффектом обладает в данном
случае резерпин - снижается давление,
и дает нейролептический эффект.
Гормональная
терапия:
использование лишь аналогов натуральных
гормонов, препараты, содержащие только
эстрадиол (монотерапия, если матка
отсутствует), комбинация эстрадиола с
прогестагенами (если матка есть).
12.
Неспецифический вульвовагинит.
Классификация, клиника, диагностика,
лечение, профилактика.
Вульвовагинит —
воспаление слизистой влагалища и
наружных половых органов.
Сами
по себе не представляют прямой угрозы
здоровью, но представляют опасность
развития восходящей инфекции и
гнойно-воспалительных заболеваний
органов малого таза, бесплодия.
Классификация:
по
течению:
острый вульвовагинит; подострый
вульвовагинит; хронический вульвовагинит;
абсцесс и изъязвление вульвы. По
этиологии:
Различают первичный
вульвовагинит
(неинфекционный) У девочек воспалительный
процесс может начаться из-за особенностей
анатомо-физиологического характера
(близость ануса к влагалищу, тонкая
слизистая оболочка, щелочная реакция
влагалищного секрета и недостаточная
гигиена, наличие аллергического фактора)
У женщин пожилого возраста — вследствие
возрастных изменений в слизистой
оболочке половых органов, связанных с
гипоэстрогенией. Вторичный (инфекционный)
– условно патогенная флора. Клиника:
Жжение, зуд и болезненность в области
наружных половых органов, усиливающиеся
во время ходьбы и при контакте с бельем,
дизурия, возможно общее недомогание; В
острой стадии заболевание характеризуется
гиперемией и отечностью наружных половых
органов, наличием серозно-гноевидных
или гнойных выделений из влагалища,
болезненностью и увеличением местных
лимфатических узлов. В запущенных
случаях на поверхности слизистой
оболочки вульвы/или влагалища могут
образоваться участки изъязвлений.
Диагностика:
1.Физикальное
исследование
см клиника.
Лабораторные исслед: Проводится
бактериоскопическое и бактериологическое
мониторирование отделяемого влагалища,
цервикального канала и обязательно
уретры при вульво-вагинитах любой
этиологии. При
бактериоскопическом исследовании
встречаются парабазальные клетки на
фоне повышенного количества лейкоцитов
(более 10 в поле зрения); в материале из
цервикального канала можно обнаружить
до 60–80 лейкоцитов в поле зрения или
сплошь; в материале из уретры — 15–20
лейкоцитов в поле зрения; преобладают
палочки или грамположительные кокки.
При
бактериологическом (культуральном)
исследовании (отделяемого)
определяются отсутствие роста лактобацилл
или их минимальное количество, рост
факультативно-энаэробных УПМ, а также
чувствительность к антибиотикам
Клинический
анализ крови возможен
умеренный лейкоцитоз
В анализах мочи
может быть лейкоцитурия (особенно если
есть признаки цистита). Инструментальные
исследования
Кольпоскопия
отечность и гиперемия стенок влагалища
и влагалищной порции шейки матки.
мелкоточечные кровоизлияния, эрозии
УЗИ
органов малого таза
позволяет исключить осложнения
воспалительных процессов. Лечение:
Немедикаментозная:
Диета, исключающую острую раздражающую
пищу и алкоголь. Не рекомендуют половые
контакты. Медикаментозная:
После определения возбудителя и его
чувствительности к антибиотикам проводят
лечение антибактериальными препаратами
:
1. использование
двухэтапной терапии. На
первом
- противоинфекционная терапия в целях
снижения численности условно-патогенной
флоры:
Амоксициллин/клавуланат
875/125 мг 2 р/сут в течение 7 дней.
Комбинация
тернидазол 200 мг + неомицин 100 мг + нистатин
100 000 МЕ + преднизолон 3 мг. На
втором
- восстановление нормального биоценоза
влагалища Терапия эубиотиками назначается
сразу после окончания первого
(антибактериального) этапа лечения
только при достижении pH 4,4–4,8. 2. Наружные
половые органы обмывают 2-3 раза в день
теплым раствором калия перманганата,
настоем ромашки. 3. При вульвитах с зудом:
антигистаминные препараты (тавегил) и
седативные, местно - мази (локакортен)
Хирургическое:
Проводят при очаговых нагноениях в
области вульвы — вскрытие гнойника и
санация.
13.
Трихомонадный вульвовагинит. Клиника,
диагностика, лечение, профилактика.
Возбудитель
– Trichomonas vaginalis. Инкубационный период от
3 до 15 дней. Путь передачи – половой,
контактно-бытовой (общее бельё, полотенца)
при прохождении новорожденной девочки
через половые пути больной трихомонозом
матери или при несоблюдении правил
личной гигиены. Клиника:
обусловлена, с одной стороны, вирулентностью
возбудителя, с другой - реактивностью
макроорганизма. Больные жалуются на
зуд и жжение во влагалище, обильные
пенистые выделения серо-зелено-желтого
цвета из половых путей. Пенистые выделения
связывают с присутствием во влагалище
газообразующих бактерий. Поражение
уретры вызывает резь при мочеиспускании,
частые позывы на мочеиспускание. При
торпидном и хроническом заболевании
жалобы не выражены или отсутствуют.
Диагностика:
Гинекологический
осмотр выявляет
гиперемию, отек слизистой оболочки
влагалища и влагалищной порции шейки
матки, пенистые гноевидные бели на
стенках влагалища. При
кольпоскопии
обнаруживают петехиальные кровоизлияния,
эрозии шейки матки. При подострой форме
заболевания признаки воспаления выражены
слабо, при хронической - практически
отсутствуют. При
микроскопии влагалищных мазков
выявляют возбудитель. Лучше использовать
нативный, а не окрашенный препарат,
поскольку возможность определения под
микроскопом движения трихомонад повышает
вероятность их обнаружения. В некоторых
случаях используют люминесцентную
микроскопию. ПЦР.
Лечение:
Один из специфических противотрихомонадных
препаратов – орнидазола (дети),
метронидазола (по 250 мг 2 раза в сутки в
течение 10 дней или по 400 мг 2 раза в сутки
в течение 5-8 дней.). При отсутствии эффекта
от лечения рекомендуется смена препарата
или удвоение дозы.
При
хронических формах трихомониаза, плохо
поддающихся обычной терапии, эффективна
вакцина "СолкоТриховак"*, включающая
специальные штаммы лактобацилл,
выделенных из влагалища женщин, зараженных
трихомониазом. В результате введения
вакцины образуются антитела, уничтожающие
трихомонад и других возбудителей
воспаления, имеющих общие с лактобактериями
антигены. При этом происходит нормализация
влагалищной микрофлоры и создается
длительный иммунитет, препятствующий
рецидивам.
14.
Кандидозный вульвовагинит. Клиника,
диагностика, лечение, профилактика.
—
инфекционное поражение слизистых
оболочек нижнего отдела половых путей,
вызываемое грибами рода Candida (чаще
C. albicans )
Тропизм
к тканям, богатым гликогеном. Клиника:
творожистые выделения из половых
путей(бело-серого цвета с кислым
неприятным запахом), зуд приводит к
расчесам и повреждению целости тканей,
присоединению вторичной инфекции,
жжение во влагалище, нередко в области
вульвы, нарушение
мочеиспускания (жжение, боли). Боль при
половом акте. Диагностика:
1.
Физикальное
исследование: см клиника. 2.
Кольпоскопия:
- изменения эпителия, характерные для
воспалительного процесса: отек шейки
матки, ткань экзоцервикса становится
рыхлой, с легко кровоточащими сосудами,
которые нередко могут быть увеличенными,
при пробе Шиллера наблюдаются мелкоточечные
вкрапления в виде «манной крупы», часто
с выраженным сосудистым рисунком, могут
наблюдаться немые йодонегативные
участки. 3.Лабораторная
диагностика: Микроскопический
метод
(окрашивание по Граму, Романовскому–Гимзе
или метиленовым синим) — для обнаружения
дрожжевых клеток, псевдомицелия.
Культуральный
метод
(посев материала на питательную среду
для видовой идентификации возбудителя
(С. albicans или не-albicans видов, мясопептонный
глюкозный агар, среда Сабуро)
- позволяет определить чувствительность
к антимикотическим препаратам.
ПЦР.
Лечение:
миконазол (вагинальные свечи) 1200 мг,
однократно или 400 мг 1 раз в день ежедневно
в течение 3 дней, флуконазол в дозе 150 мг
однократно, перорально.
Профилактика:
отказ от нерациональной и массивной
антибиотикотерапии, соблюдение личной
гигиены, барьерные методы контрацепции.
15.
Бартолинит. Этиология. Клиника. Лечение.
Профилактика.
Бартолинит—
воспаление большой железы преддверия
влагалища. Этиология:
вызывается
стафилококковой, стрептококковой,
кишечной, гонококковой, хламидийной
инфекциями, трихомонадами, вирусами.
Часто встречается ассоциация различных
микроорганизмов. Часто это заболевание
вызывают представители пиогенной флоры,
которая при попадании в бартолиновую
железу из влагалища или уретры (при
вагините или уретрите) вызывает воспаление
протока железы, а затем его закупорку
и образование ретенционной кисты (с
последующим ее нагноением и формированиенм
абсцесса). Клиника:
1)Вокруг наружного отверстия выводного
протока железы отмечается валик красного
цвета, при надавливании на проток
выделяется капелька гноя, которую берут
для микробиологических исследований.
При закупорке протока и задержке в нем
гноя бартолиновая железа болезненна,
увеличена, иногда достигает размеров
куриного яйца, и даже может закрывать
вход во влагалище. Температура
субфебрильная. Возникают боли при
ходьбе, больная принимает вынужденную
позу при сидении.
Жалобы
на боли в области половых губ, чувство
жжения. Боли могут носить пульсирующий
характер, усиливаться во время ходьбы,
сидения и дефекации.2) болезненность
при ощупывании воспаленного участка
интенсивна при развитии абсцесса
бартолиновой железы; повышение температуры
тела, озноб, общая слабость — как правило,
наблюдается при нагноении кисты
бартолиновой железы; Лечение:
Антибиотики (широкого спектра действия:
Амоксицилин, Цефтриаксон) в соответствии
с чувствительностью микроорганизмов,
Из местной противовоспалительной
терапии: раствор антисептика (хлоргексидин,
мирамистин). При образовании абсцеса,
псевдоабсцесса или ретенционной кисты
- хирургическое рассечение (экстренно)
, при рецидивирующем бартолините –
марсупиализация( создание искусственного
протока) или экстирпация железы (планово).
Профилактика:
Необходимость соблюдения правил гигиены,
обследование на скрытые инфекции,
исключение случайных половых связей,
своевременное лечение вульвита, кольпита,
уретрита.
16.
Острый аднексит неспецифической
этиологии, причины, клиника, диагностика,
лечение, реабилитация.
Сальпингоофорит
(андексит) — острое воспалительное
заболевание одного или обоих придатков
матки. ( с признаками/без признаков
воспаления брюшины) В
подавляющем большинстве случаев
оофорит(яичника) встречается в сочетании
с поражением маточной трубы.
Этиология. Возбудителями
являются стафилококки, стрептококки,
эшерихии, энтерококки, хламидии,
неспорообразуюшие анаэробы. Воспалительный
процесс начинается со слизистой оболочки
трубы, где развиваются гиперемия,
расстройства микроциркулянии, экссудация,
образование периваскулярных инфильтратов.
Впоследствии воспалительный процесс
распространяется на мышечную оболочку,
в результате чего маточная труба
утолщается и удлиняется, становится
отечной, резко болезненной при пальпации.
Микробы вместе с содержимым маточной
трубы проникают через абдоминальный
конец ее, поражают серозный покров
трубы, покровный эпителий яичника и
близлежащей брюшины. После разрыва
фолликула инфицируется гранулезная
оболочка фолликула, возникает
воспалительный процесс в яичнике -
сальпингоофорит. Вследствие склеивания
фимбрий и развития спаек в ампулярной
области трубы возникают мешотчатые
«опухоли» с серозным или гнойным
содержимым.
Острый
сальпингоофорит (ОСО). Стадии:
I - острый эндометрит и сальпингит без
признаков воспаления тазовой брюшины;
II - острый эндометрит и сальпингит с
признаками раздражения брюшины; III
– ОСО с окклюзией маточных труб и
развитием тубоовариального образования;
IV - разрыв тубоовариального образования.
Клиника:
две фазы: первая - токсическая, характер
клинических проявлений при которой
определяет преобладающая аэробная
флора; в течение второй фазы к аэробной
флоре присоединяется анаэробная, что
приводит к утяжелению симптомов
заболевания и развитию осложнений – в
этой фазе тубоовариальные образования
с гнойным содержимым, которые угрожают
перфорацией.
Общая:
Жалобы на повышение температуры тела,
ухудшение общего состояния, сильная
боль внизу живота, озноб, дизурические
признаки. В первые дни заболевания живот
болезненный, напряженный при пальпации,
может появиться феномен мышечной защиты,
патологические выделения из шейки матки
или влагалища; Диагностика:
1. При
гинекологическом
исследовании
боль усиливается; придатки увеличены,
пастозны (несколько отечны), подвижность
их ограничена, контуры придатков
определяются недостаточно отчетливо
вследствие отечности и инфильтрации.
2.
Лаб. Диагностика:
сдвиг лейкоцитарной формулы влево,
лейкоцитоз, ускорение СОЭ +
Исследование
микрофлоры цервикального канала
(недостаточно информативно, лучше взять
при лапароскопии)3.
Эхографические признаки:
наличие расширенных, утолщенных,
вытянутых маточных труб, характеризующихся
повышенным уровнем звукопроводимости,
у каждой второй больной в прямокишечно-маточном
углублении отмечают скопление свободной
жидкости. 4. Лапароскопия. Лечение:
1. При
развитии гнойного процесаа оптимальным
считается комплексное консервативное
лечение с лапароскопической санацией:
разъединение
спаек, удаление некротизированных
участков и гнойников, перитонеальный
лаваж, дренирование брюшной полости.
2. Антибиотики: амоксициллин + клавулановая
кислота (клавуланат). Разовая доза
препарата — 1,2 г в/в, суточная, можно еще
фторхинолоны, цефалоспорины 3 поколения.
3.Инфузионная
терапия (кристаллоиды, корректоры
электролитного обмена, плазмозамещающие
и белковые препараты) в объеме трансфузий
1000–1500 мл/сут. 4. НПВС, обладающие
противовоспалительным, аналгетическим
и антиагрегационным эффектом (препараты
назначают после отмены антибиотиков).
Реабилитация:
По мере стихания воспалительного
процесса обязательна физиотерапия
(преформированные токи, магнитотерапия,
ультрафиолетовое облучение крови,
лазерное облучение крови, озонотерапия)
в целях профилактики осложнений,
активации иммунитета и снижения риска
спаечного процесса в малом тазу. Оказывая
благоприятное воздействие на регионарную
гемодинамику, процессы клеточного
деления, рецепторную активность
эндометрия, электротерапия способствует
купированию клинических симптомов
заболевания и восстановлению структуры
ткани.
17.
Острый метроэндометрит неспецифической
этиологии в гинекологии. Причины,
клиника, диагностика, лечение, реабилитация.
Острый
метроэндометрит
— острое воспалительное заболевание
слизистой оболочки и мышечного слоя
матки. При эндометрите поражаются
функциональный и базальный слои слизистой
оболочки матки. Этиология:
Острый воспалительный процесс в
эндометрии может быть обусловлен
бактериальной, вирусной, паразитарной,
грибковой, микоплазменной, а также
протозойной и спирохетозной инфекциями.
Нередко наблюдают ассоциации из 3– 4
анаэробов с 1–2 аэробами.
Обычно
бактерии проникают в эндо и миометрий
при нарушении целостности шеечного
барьера. Это может произойти при
самопроизвольных и искусственных
абортах, диагностических выскабливаниях
слизистой оболочки шейки и тела матки,
введении ВМК и других внутриматочных
вмешательствах. Клиника:
повышение температуры тела; тахикардия;
познабливание; тянущие боли внизу
живота, иррадиирующие в крестец или в
паховые области, интенсивность которых
зависит от распространенности и степени
остроты воспалительного процесса;
появляются выделения из половых путей:
слизисто-гнойные с неприятным запахом
или сукровичные, зачастую длительные,
что обусловлено задержкой регенерации
слизистой оболочки. При отслаивании
эпителия к гнойным выделениям
присоединяются кровянистые; гиперполименорея
(обильные и затяжные месячные). Диагностика:
анамнез(вмк)
1.
При
гинекологическом исследовании:
сукровично-гнойные
выделения из цервикального канала,
часто с неприятным запахом; пальпируют
несколько увеличенную пастозную
малоподвижную болезненную матку, могут
наблюдаться болезненные тракции шейки
матки. 2.
Лабораторная диагностика
неспецифические признаки воспаления
— лейкоцитоз, повышение СОЭ, концентрации
в крови С-реактивного белка, сдвиг
лейкоцитарной формулы влево,
гиперглобулинемию.
3. Микробиологическое исследование
Микроскопия
отделяемого влагалища и цервикального
канала позволяет косвенно судить о
характере воспалительного процесса
матки. Бактериологическое исследование
(взятие материала) необходимо провести
до начала антибиотикотерапии с
обязательным определением антибиотикограммы.
Для диагностики ИППП при эндометрите
используют ПЦР, при необходимости —
культуральный метод. Лечение:
Первая помощь при острой форме —
охлаждающий компресс на живот и
витаминизированное диетическое
питание. 1. Если после родов, что-то
осталось в матке (остатки плодного яйца,
плацентарной ткани) – то следует начинать
с опорожнения полости матки под контролем
гистероскопии и под «прикрытием»
антибактериальной терапии. -
вакуум-аспирация, поскольку при
выскабливании повышен риск перфорации.
После тщательной санации целесообразно
использовать лаваж полости матки
антисептиками хлоргексидин) до 2 раз в
сутки 2–3 дня. 2. Антибиотикотерапия:
сначала парентерально, потом перарально:
ципрофлоксацин 500 мг + тинидазол 600 мг
по 1 таблетке 2 раза в день 10–14 дней. Так
же в терапию включены: НПВС. + почти все
тоже самоей, что в вопросе 16 + ребу
смотреть там же.
18.
Внематочная беременность, методы
диагностики, клиника, неотложная помощь,
реабилитация.
Внематочная
беременность
— имплантация и развитие плодного яйца
за пределами слизистой тела матки. Чаще
всего в маточной трубе (ампулярном
отделе). Клиника:
1)Прогрессирующая
трубная беременность:
предположительные признаки беременности
(изменение вкусовых пристрастий, тошнота,
рвота), вероятные признаки (отсутствие
менструации, нагрубание молочных желез).
При
гинекологическом исследовании
отмечают цианоз и разрыхленность стенок
влагалища и шейки матки, размягчение
перешейка матки и увеличение ее тела,
которое отстает от соответствующего
срока маточной беременности. Заподозрить
прогрессирующую трубную беременность
позволяет наличие мягковатого
опухолевидного образования, расположенного
сбоку и кзади от матки 2)
Прерванная по типу трубного аборта:
задержка менструации, боли в животе,
кровотечение из половых путей
(метроррагия).
Боль
локализуется в одной из подвздошных
областей и иррадиирует в прямую кишку,
бедро, крестец (обморок). Сукровичные
выделения из половых путей, тянущих
болей внизу живота, чередующихся с
приступами болей. Важное значение имеют
анемизация различной степени выраженности,
нагрубание молочных желез, выделение
молозива. 3)
Разрыв маточной трубы:
Разрыв стенки трубы чаще бывает при
локализации беременности в истмическом
или интерстициальном ее отделе. Внезапный
приступ резкой боли в одной из подвздошных
областей с иррадиацией в прямую кишку,
крестец, бедро, головокружение, обморок.
Отмечаются резкая бледность, цианоз
губ, холодный пот. Пульс частый, слабого
наполнения и напряжения, низкое
артериальное давление. Живот резко
вздут. - френикус-симптом, связанный с
раздражением диафрагмального нерва
кровью, которая при положении пациентки
на спине достигает диафрагмы 4)Классические
признаки
болезненные тракции за шейку матки;
отставание размеров тела матки от
предполагаемого срока беременности;
пальпация в области придатков матки
одностороннего болезненного образования
ретортообразной формы, мягкой консистенции,
ограниченного в подвижности; уплощение,
выбухание и болезненность заднего свода
влагалища. Диагностика:
1.Осмотр
влагалища и шейки матки в зеркалах
слабый цианоз слизистых, наружный зев
шейки матки закрыт, кровянистые выделения
из шеечного канала скудные, темные. 2.
Положительный
тест на ХГЧ
3.Обнаружение
на УЗИ трофобласта вне матки.(появление
в углублениях малого таза «свободной»
жидкости) 4.УЗ-допплерография
зоны повышенной васкуляризации по
периферии патологического образования,
а также визуа-лизировать внутрисердечный
кровоток у эмбриона при прогрессирующей
беременности. 5.
Лапароскопия
позволяет объективно (визуально) оценить
состояние матки, яичников, маточных
труб, объем кровопотери, локализацию
эктопического плодного яйца. Лечение:
1.
Консервативное лечение
(при отсутствии признаков трубного
аборта или разрыва трубы, сроке
беременности до 4 недель): метотрексат.
2
Хирургическое
лечение:
консервативно-пластические
операции на трубах - проводятся с целью
сохранения в дальнейшем репродуктивной
функции и при условиях отсутствия
выраженных анатомических изменений;
удаление
трубы – производится при большом разрыве
трубы, возрасте больной 35-40 лет, наличие
у нее детей;
резекция
яичника – при локализации плодного
яйца в яичнике;
удаление
рудиментарного рога матки вместе с
маточной трубой - при локализации
беременности в рудиментарном роге
матки;
Реабилитация
после операции включает комплекс
лечебно-диагностических мероприятий.
С 4-5- го дня после операции начинают
неспецифическую терапию - общеукрепляющую,
гемостимулирующую, десенсибилизирующую,
а затем применяют физиотерапию,
гидротубацию. Рекомендуется использование
эстроген-гестагенных контрацептивов
не только для контрацепции, но с целью
профилактики эндометриоза. После
проведенных 3 курсов терапии целесообразно
санитарно-курортное лечение (грязе- и
водолечение).
19.
Апоплексия яичника. Этиология. Клиника.
Лечение. Профилактика рецидива.
Апоплексия
яичника
- это
внезапно наступившее кровоизлияние в
паренхиму яичника при разрыве сосудов
фолликула, фолликулярной кисты, стромы
яичника, желтого тела или кисты желтого
тела, сопровождающееся нарушением
целостности ткани яичника и кровотечением
в брюшную полость. Этиология:
факторы: а) эндогенные: различные
гормональные нарушения, воспалительные
процессы, аномалии положения половых
органов, опухоли, изменения свертывающей
системы крови б) экзогенные: травмы
живота, подъем тяжести, влагалищные
исследования, бурные половые акты.
Клиника:
внезапный приступ болей в животе, справа
или слева; иногда этому предшествуют
покалывающие боли в одной из паховых
областей, что можно связать с образованием
гематомы в яичнике. Боли иррадируют
в поясницу, половые органы или носят
размытый характер. Симптомы раздражения
брюшины - зона болезненности при
пальпации живота определяется с обеих
сторон, и более интенсивна с одной -
области разрыва яичника; Анемизация:
снижение числа эритроцитов, уровня
гемоглобина, гематокритного числа в
крови с последующими гемодинамическими
нарушениями (снижение АД, учащение
пульса), головокружением, слабостью.
Кровянистые выделения из половых путей,
иногда повышение температуры тела,
головокружение, слабость. Лечение:
зависит от интенсивности внутреннего
кровотечения: Консервативное -
при апоплексии яичника I степени (легкая
форма): постельный режим, холод на нижнюю
часть живота (способствует спазму
сосудов)
препараты
гемостатического действия(аскорутин),
спазмолитики (но-шпа), витамины (В1,С),
если уходшения, то: Хирургическое -
при II и III степенях тяжести (средняя и
тяжелая форма). С учетом состояния
больных проводятся одновременно
реанимационные мероприятия (гемотрансфузия,
инфузия кровезаменяющих растворов и
др.). - выполнению органосохраняющего
вмешательства (резекции яичника).
Целесообразно использование хирургической
лапароскопии, с помощью которой
эвакуируется кровь из брюшной полости
и производится коагуляция кровоточащего
участка яичника, резекция яичника. При
больших повреждениях и отсутствии
возможности сохранения яичника его
удаляют. В случаях
апоплексии в желтое тело с разрывом
яичника при беременности желательно
ограничить объем оперативного
вмешательства наложением Z-образного
шва на кровоточащую область яичника
без удаления желтого тела для сохранения
беременности (при возможности).
Профилактика
апоплексии яичника -
исключение факторов и лечение заболеваний,
которые спровоцировали разрыв яичника.
20.
Перекрут ножки кисты яичника. Клиника.
Лечение. Профилактика рецидива
-
представляет собой осложнение роста
опухоли яичника, при котором происходит
её ротация вокруг своей оси.
Приводит
к острому нарушению питания и быстро
развивающимся патологическим изменениям
в опухоли.
В
связи с перекрутом сосудов замедляется
отток крови, развиваются сильный
венозный застой и кровоизлияния в
опухоль; нарушение питания опухоли
приводит к ее некрозу или разрыву с
внутрибрюшным кровотечением. Клиника:
резкая боль внизу живота на стороне
поражения, тошнота, рвота, задержка
стула и газов (парез кишечника), симптомы
раздражения брюшины.
При
остром отеке и нарушении кровоснабжения
опухоли в ней возможны разрывы тканей,
капсулы, что приводит к образованию
кровоизлияний или появлению симптомов
внутреннего кровотечения. Развиваются
симптомы интоксикации и воспалительных
процессов: повышение температуры,
учащение пульса, изменения показателей
крови (лейкоцитоз, ускоренная СОЭ).
Лечение:
оперативное (лапароскопический или
лапаротомический доступ). Промедление
с операцией приводит к некрозу опухоли,
присоединению вторичной инфекции,
сращению опухоли с соседними органами,
развитию перитонита. После визуального
осмотра макропрепарата, а иногда и после
срочного гистологического исследования
окончательно определяют объем
оперативного вмешательства.
Опухоль
с перекрученной ножкой отсекается, не
раскручивая ее, выше места перекрута.
В
настоящее время при отсутствии
визуальных признаков некроза ножку
раскручивают и наблюдают за восстановлением
кровообращения в тканях. В случае
исчезновения ишемии и венозного застоя
вместо принятого ранее удаления придатков
матки можно ограничиться резекцией
яичника (если позволяет тип опухоли или
кисты яичника). Это особенно актуально
для девочек и подростков, так как
позволяет сохранить орган.
