
Акушерство и гинекология
.docx
Диагностика
.
ОАК, БАК, ОАМ: в крови — содержания
билирубина, остаточного азота и мочевины,
гематокрита, электролитов (калий,
натрий, хлориды), общего белка и белковых
фракций, трансаминаз, показателей КОС,
глюкозы, протромбина, в моче — уровня
ацетона, уробилина, желчных пигментов,
белка. Степень обезвоживания определяют
по уровню гематокрита. Значение его
выше 40 % свидетельствует о выраженном
обезвоживании. Лечение,
Лечение больных, у которых наблюдается
легкая форма рвоты, можно проводить
амбулаторно, при рвоте средней тяжести
и тяжелой — в стационаре. Диета(
легкоусвояемой, содержать большое
количество витаминов). Ее следует
принимать в охлажденном виде, небольшими
порциями каждые 2—3 ч в положении лежа.
Показана минеральная щелочная вода в
небольших объемах 5—6 раз в день.
Медикаментозное лечение при рвоте
беременных должно быть комплексным:
1) препараты, регулирующие функцию ЦНС
и блокирующие рвотный рефлекс; 2)
инфузионные средства для регидратации,
дезинтоксикации и парентерального
питания; 3) препараты, предназначенные
для нормализации метаболизма.
Пропазин
внутрь (по 0,025 г 1 — 2 раза в день), дроперидол
(при наличии анестезиолога), новокаин
внутривенно (ежедневно 10 мл 0,5% раствора),
хлорид кальция внутривенно (10 мл 10%
раствора), гормоны коры надпочечников,
АКТГ, пред-низолон и др., витамины (С, Bi,
Bg, B12 и др.) Инфузионная терапия Кристаллоиды
предназначены для регидратации. Из
кристаллоидов используют комплексные
солевые растворы Рингера—Локка, трисоль,
хлосоль.
19.
Преэклампсия. Этиология,
патогенез. Классификация.
Диагностика. Методы терапии и принципы
родоразрешения.
Преэклампсия — это тяжелая степень
гестоза (осложнения нормальной
беременности, возникающие во втором-третьем
триместре), характеризующаяся повышением
артериального давления, протеинурией
(обнаружением белка в моче), отеками.
Чаще у первородящих и может представлять
серьезную опасность для жизни беременной
и плода. Этиология
и патогенез: Генетический
фактор?
Причина преэклампсии — спазм периферических
сосудов. Во время нормально протекающей
беременности локальные вазоконстрикторы
разрушаются ферментами плаценты. У
беременных с преэклампсйей найдена их
недостаточность Локальные вазоконстрикторы
вызывают спазм сосудов и уменьшение
плацентарного кровотока. Отсюда: Снижение
кровоснабжения плода и задержка его
развития. Циркуляция вазоконстрикторов
в сосудистой системе беременной. Отсюда:
Артериальная гипертензия. Снижение
почечного кровотока, приводящее к
клубочковой гипоксии. Отсюда: протеинурия,
задержка воды, отёки.
HELLP-синдром (гемолиз,
повышение значений печеночных тестов
и сниженное количество тромбоцитов)
Факторы
риска: повышенного:
Предыдущая беременность с преэклампсией,
Многоплодная беременность, Патология
почек, Аутоиммунные заболевания, СД,
Хр. Гипертензия. Умеренным:
Первая беременность, Возраст матери ≥
35 лет, Индекс массы тела > 30. Семейный
анамнез преэклампсии. Формы
Существует
три степени выраженности преэклампсии:
Легкая
степень:
давление повышается до 150/90 мм рт. ст.,
уровень белка в моче – не более 1 г/л;
имеются отеки ног.
Средняя
степень:
АД до 170/110 мм рт. ст., уровень белка в моче
до 5 г/л, креатинин крови (конечный продукт
обмена белков) 100-300 мкмоль/л. (повышение
креатинина крови свидетельствует об
усиленном распаде белка и недосточности
функции почек); отеки распространяются
на переднюю брюшную стенку, руки.
Тяжелая
степень:
давление выше 170/110 мм рт. ст., белок мочи
— выше 5 г/л, креатинин крови – более
300 мкмоль/л. Возникают нарушение зрения,
боль в животе, головная боль, отеки
(включая лицо и слизистую носа). Терапия:
лечение начинают амбулаторно, при
прогрессировании симптомов гестоза
госпитализируют в стационар.
Ввести
магния сульфат 25% 16 мл в/в медленно (за
10-15минут), затем 100 мл через шприцевой
насос со скоростью 4 мл/час (Для
предотвращения судорог). При АД выше
140/90 – антигипертензивная терапия
(метилдопа, нифедипин орально). Медикаменты:
дезагреганты (трентал),
антиоксиданты (витамин
Е, мексидол),
мембранстабилизаторы (липостабил),
фитопрепараты (Канефрон).
Своевременное бережное родоразрешение
– единственный этиологический метод
лечения гестоза.
Показания
к досрочному родоразрешению КС: 1)
тяжелоая форма ПЭ 2)эклампсия.
20.
Эклампсия. Патогенез. Клинические
проявления. Методы диагностики и
неотложные мероприятия. Профилактика.
Эклампсия
– приступ судорог или серия судорожных
приступов на фоне преэклампсии и
нефропатии. Патогенез:
В основе эклампсии лежит синдром
полиорганной недостаточности,
развивающийся на фоне гипертензии и
нарушений кровотока. Сужение висцеральных
сосудов, сгущение крови и нарушение ее
реологических свойств вызывают ишемию
тканей и расстройства всех видов
метаболизма. Вариант: нарушение второй
волны инвазии цитотрофобласта (его
гипоксия и высвобождение цитокинов)
они вазоконстрикторы? если да, то см.
Преэклампсию. Клиника:
Перед
началом припадков нередко наблюдаются
усиление головной боли, ухудшение
зрения, бессонница, беспокойство,
повышение АД и белка в моче. Периоды
припадка:
каждый период 20-30 сек. Предсудорожный
период.
Появляются мелкие подергивания мышц
лица, веки закрываются, видны только
белки глаз, углы рта опускаются.
Период
тонических судорог.
Происходит тетаническое сокращение
мышц всего тела, туловище напрягается,
дыхание прекращается, лицо синеет.
наиболее опасен для матери и плода.
Период
клонических судорог.
бурные судорожные подергивания мышц
лица, туловища, конечностей, продолжающиеся.
Судороги постепенно ослабевают,
появляется хриплое дыхание, из орта
выделяется пена, окрашенная кровью
вследствие прикусывания языка. Период
разрешения.
некоторое время в коматозном состоянии,
сознание возвращается постепенно, о
случившемся она ничего не помнит. Другой
исход – кома. Виды:
почечная (кома и судороги сопровождаются
отсутствием поступления мочи в мочевой
пузырь); мозговая (ведущий симптом –
тяжелая АГ (повышение АД)); печеночная
(пониженное содержание белка в сыворотке
крови, тяжелые изменения внутренней
оболочки кровеносных сосудов). Диагностика:
все анамнезы, Общий осмотр: выявление
видимых отеков, их локализация, степень
выраженности и т.д. Регулярное измерение
АД (эклампсия до 170/110 – 200/130 мм рт. ст.)).
Общий анализ мочи, крови, коагулограмма
(определение свертываемости крови,
белка в моче). Осмотр глазного дна. УЗИ
плода и внутренних органов. Неотложные
мероприятия:
1.обеспечение строжайшего покоя,
устранение зрительных, слуховых,
тактильных и болевых ощущений. Больную
помещают в специальную затемненную,
хорошо проветриваемую палату, где не
допускаются шум и лишние движения
персонала (палата интенсивной терапии)
2. Оценить
проходимость дыхательных путей и принять
меры для её нормализации, при необходимости
– проведение ИВЛ. 3. Катетеризировать
вену. 4. Ввести внутривенно сульфат
магния – 6 г медленно (в течение 15–20
мин), затем – со скоростью 2 г/час. 5. При
повторении судорожных припадков или
безуспешности предыдущей меры – ввести
диазепам (5– 20 мг) или барбитураты
(250–400 мг). Инфузионная терапия.
Профилактика:
1)
строгое соблюдение правил гигиены и
диетологии во время беременности; 2)
систематическое и тщательное наблюдение
за беременной в консультации и во время
патронажных посещений; 3) особо
тщательное наблюдение и правильное
лечение беременных, у которых имеется
риск возникновения токсикозов
(гипертоническая болезнь, пороки
сердца, гломерулонефрит, пиелонефрит,
диабет, тиреотоксикоз); 4) своевременное
выявление и правильное лечение
предшествующих стадий позднего токсикоза:
водянки беременных, нефропатии,
преэклампсии. При правильном лечении
указанных форм токсикоза обычно удается
предупредить возникновение эклампсии.
После родоразрешения инфузия магния
сульфата ( первые 24ч.)
21.
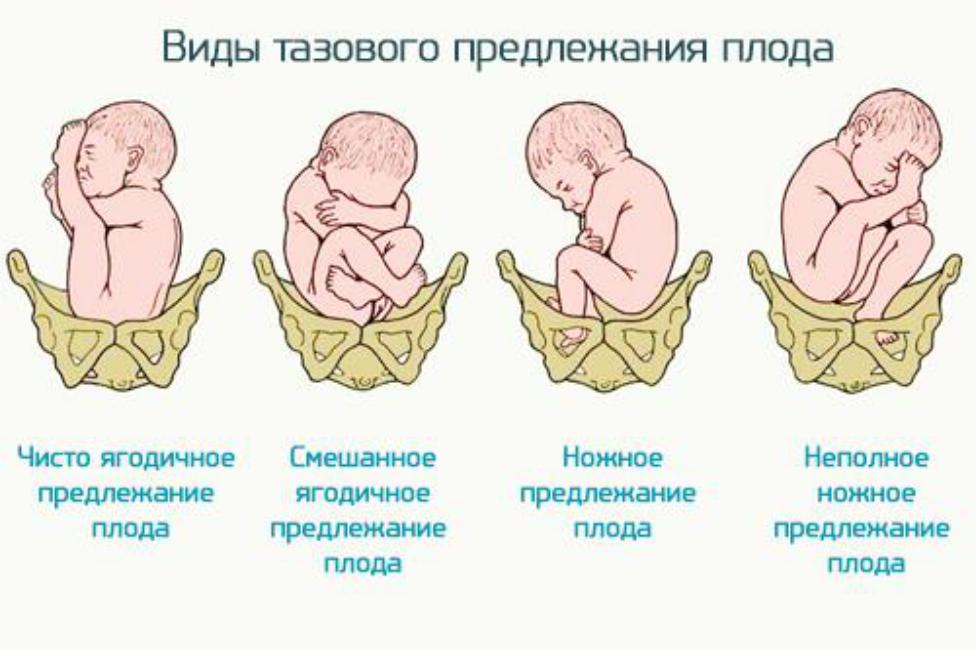
Тазовое предлежание плода. Классификация.
Диагностика. Возможные осложнения во
время беременности.
Тазовым
предлежанием называют продольное
расположение плода в матке, при котором
ко входу в малый таз обращена не головка,
а ножки и ягодицы малыша. При этом головка
находится у дна матки, а сам малыш в
буквальном смысле сидит.
Классификация:
чистое
ягодичное (неполное)
ножки вдоль туловища стопы у личика,
ягодично-ножное(полное)-
вместе с ягодицами предлежат ступни
ножек, как бы сидит на корточках и
ножное.
 ДИАГНОСТИКА
основывается на данных: наружного
акушерского
(позволяет заподозрить. 1й приём: дно
матки выше, чем при головном, там
определяют голову, возможно смещена;
2й по спинке опр-т позицию и вид; 3й
над
входом или во входе в таз прощупывается
крупная, неправильной формы предлежащая
часть мягковатой консистенции; 4й
позволяет уточнить характер предлежащей
части и ее отношение ко входу в малый
таз. Тазовый конец плода, как правило,
располагается высоко над входом в малый
таз. Сердцебиение выше или на уровне
пупка..), влагалищного
(через передний свод прощупывается
объемистая мягковатой консистенции
предлежащая часть плода, которая более
плотная и круглая по сравнению с
головкой), ультразвукового
исследования
(характер предлежания и массу плода,
выявляют пороки развития плода).
Осложнения:
В первой половине беременности часто
наблюдаются угроза прерывания (45,9%),
токсикоз (27,5%). Во второй половине
беременности чаще, чем при головном
предлежании отмечаются угроза
преждевременных родов (39,3%), задержка
роста плода (5,3%), маловодие (5,3%). ЕЩЕ:
преждевременное излитие околоплодных
вод, Выпадение петель пуповины и мелких
частей плода. Когда тазовый конец
вставляется в таз, не исключено сдавливание
выпавшей пуповины, приводящее к гипоксии
и гибели плода.Первичная и вторичная
слабость родовой деятельности. наиболее
крупная и плотная часть плода - головка
- рождается последней. Первым по родовому
каналу продвигается менее объемный
тазовый конец, который не может расширить
родовые пути до такой степени, которая
необходима для благополучного прохождения
плечевого пояса и головки. При
рождении плода в тазовом предлежании
неизбежно происходит сдавление пуповины
головкой.
22.
Анатомически узкий таз. Определение,
классификация. Особенности течения
беременности и родов при различных
видах узкого таза.
В анатомически узком тазе все размеры,
или хотя бы один из них, укорочены по
сравнению с нормальным на 2 см и более.
Основным показателем наличия и степени
сужения таза служит истинная конъюгата:
если она меньше 11 см, то таз считается
узким. Классификация:
По форме различают часто
встречающиеся формы:
1. Поперечносуженный таз. 2.
Общеравномерносуженный таз. 3. Плоский
таз: а) простой плоский таз; б)
плоскорахитический таз; в) таз с
уменьшением прямого размера широкой
части полости. Редко встречающиеся
формы узкого таза: 1. Кососмещенный и
кососуженный таз. 2. Таз, сопровождающийся
экзостозами, костными опухолями или
переломами его в анамнезе. 3. Кифотический
таз. 4. Другие формы таза.
ПРИ
ОБЩЕРАВНОМЕРНОСУЖЕННОМ ТАЗЕ:
Максимальное сгибание головки при
переходе из широкой части в узкую.
Сагиттальный шов, опускающийся в таз
головки, всегда располагается в одном
из косых
размеров входа.
При
этом большой поперечный размер головки
проходит через косой размер таза, который
больше прямого. Сильно согнутая головка
постепенно опускается в полость таза
и в дальнейшем совершает такие же
движения, какие
происходят
при нормальном механизме родов
(медленнее). Проходя через выход таза,
область подзатылочной ямки не может
подойти к симфизу вплотную ввиду узости
лобкового угла – перерастяжение и
травмы промежности.
ПРИ
ПОПЕРЕЧНОСУЖЕННОМ ТАЗЕ:
высокое прямое стояние стреловидного
шва в переднем виде. При хорошей родовой
деятельности головка плода в согнутом
состоянии (сагиттальный шов в прямом
размере) проходит через все плоскости
таза и рождается как при переднем виде
затылочного предлежания. Однако при
высоком прямом стоянии головки (особенно
заднем виде) нередко возникают осложнения,
являющиеся показанием к кесареву
сечению.
ПРИ
ПРОСТОМ ПЛОСКОМ ТАЗЕ:
головка вступает во вход – в поперечном
размере, асинклитически. Нередко
внутреннего поворота головки не
происходит потому, что прямые размеры
полости и выхода таза уменьшены так же,
как прямой размер входа в таз, головка
достигает полости таза, иногда даже его
дна, а сагиттальной шов находится в
поперечном размере таза -
низкое поперечное стояние стреловидного шва.
В некоторых случаях головка поворачивается
на тазовом дне, затылком кпереди и
рождается самостоятельно. Если осложнения,
то кесарево.
ПРИ
ПЛОСКОРАХИТИЧЕСКОМ ТАЗЕ:
- Асинклитическое вставление головки.
Более благоприятным является передний
асинклитизм. При хорошей родовой
деятельности задняя теменная кость
соскальзывает с мыса и далее роды
протекают по типу «штурмовых». - При
заднем асинклитизме развивается клиника
функционально узкого таза и только
кесарево.
ПРИ
ОБЩЕСУЖЕННОМ ПЛОСКОМ ТАЗЕ:
- Головка долго стоит над входом в малый
таз и вставляется в малый таз стреловидным
швом в поперечном размере. - Далее течение
родов зависит от того, какое сужение
преобладает в данном тазе, либо как при
плоском, либо как при общеравномерносуженном.
- Нередко – резко выраженный асинклитизм.
ОСОБЕННОСТИ
ВЫНАШИВАНИЯ БЕРЕМЕННОСТИ ПРИ АНАТОМИЧЕСКИ
УЗКИХ ТАЗАХ:
уже в конце беременности часто наблюдаются
следующие особенности и осложнения: -
высокое расположение головки плода над
входом в малый таз в конце беременности,
- остроконечный или отвислый живот, -
тазовые предлежания плода, - поперечное
или косое положение плода, - преждевременное
излитие околоплодных вод. Беременные
с анатомически узкими тазами относятся
к группе высокого риска по развитию
осложнений в родах. За 10-14 дней до
предполагаемого срока родов их следует
госпитализировать в отделение патологии
беременных для уточнения диагноза и
выбора оптимального метода
родоразрешения.
23.
Клинически узкий таз, причины, диагностика,
акушерская тактика.
Клинически
узкий таз подразумевает несоразмерность
таза и головки плода. Причины:
анатомическое сужение таза; большие
размеры головки плода (гидроцефалия),
крупный плод; неблагоприятные предлежания
и вставления головки плода (задний вид
затылочного предлежания, переднетеменное,
лобное, лицевое, высокое прямое стояние
стреловидного шва, асинклитические
вставления, разгибание головки при
тазовом предлежании), неспособность
головки к конфигурации. Диагностика:
Признаки:
подвижная
головка над входом в малый таз,
выраженная конфигурация головки плода
и раннее образование родовой опухоли;
наличие болезненных безрезультатных
схваток; нарушение синхронизации
процессов открытия шейки матки и
продвижения плода; появление потуг при
высоко стоящей головке; отсутствие или
реже замедление продвижения головки
плода при полном раскрытии шейки матки;
отек и свисание шейки матки; отечность
наружных половых органов; затруднение
или прекращение самопроизвольного
мочеиспускания; появление признаков
острой гипоксии плода.
Соотношение
размеров головки плода и таза матери
можно определить приемом Вастена и
признаком Цангемейстера. Прием Вастена
: Акушер кончиками пальцев производит
движение от лонного сочленения вверх
по направлению к головке, прижатой ко
входу в таз, определяя таким образом
соотношение размеров головки плода с
тазом матери. При соответствии размеров
головки плода и таза матери пальцы
акушера определяют, что передняя
поверхность симфиза стоит выше, чем
передняя поверхность прижатой головки
- признак Вастена отрицательный. Если
пальцы акушера определяют, что передняя
поверхность симфиза совпадает с уровнем
передней поверхности головки, это
указывает на относительное несоответствие
размеров головки плода и таза – признак
Вастена вровень. Если пальцы акушера
определяют, что передняя поверхность
головки выступает над симфизом, то это
свидетельствует, что признак Вастена
положительный и размеры головки плода
и таза матери не соответствуют друг
другу. Для оценки признака
Цангемейстера
тазомером измеряют Сon. externa, затем
передняя бранша тазомера перемещается
на наиболее выступающую часть головки
плода (вторая бранша тазомера остается
3 там же). Если полученный размер меньше
величины Сon. externa, то признак Цангемейстера
считают отрицательным; если больше, то
это свидетельствует о несоответствии
размеров головки плода и таза матери
(признак Цангемейстера положительный).
Если полученные размеры равны, то это
указывает на относительное несоответствие
размеров головки плода и таза матери.
Наличие положительных симптомов Вастена
и Цангемейстера является абсолютным
признаком функционально узкого таза.
Акушерская
тактика:
Если признаки Вастена и Цангемейстера
отрицательные, роды протекают нормально
через естественные родовые пути; вровень
— прогноз родов через естественные
родовые пути сомнителен; когда признаки
Вастена и Цангемейстера поло-жительные,
роды через естественные родовые пути
живым плодом невозможны — они должны
заканчиваться кесаревым сечением.
24.
Разрыв матки во время беременности.
Причины. Методы диагностики. Тактика.
Разрыв
матки – это спонтанное нарушение
целостности матки, во время беременности
и родов, которое может привести к изгнанию
плода в брюшную полость. Причины:
несоответствие
головки плода и таза матери (разгибательные
положения плода, асинклитические
вставления головки, гидроцефалия,
крупный плод). При поперечном положении
плода, рубцовых изменениях шейки матки
и влагалища, наличии опухоли в малом
тазу, препятствующей продвижению плода.
Наиболее частая причина разрыва матки
— патологические изменения её стенки
воспалительного или рубцового характера.
Диагностика:
Симптомы
и признаки разрыва матки включают брадикардию
у плода, вариабельные децелерации,
гиповолемию, отсутствует продвижение
головки (при ручном исследовании шейки
матки), а также сильную и постоянную
боль в животе.
АНАМНЕЗ
( сведения о кесаревом, беременностях,
о рождении и гибели детей)
ФИЗИКАЛЬНОЕ
ИССЛЕДОВАНИЕ: Следует пальпаторно
оценить рубец на передней брюшной стенке
и на матке, измерить размеры таза и
определить предполагаемую массу плода.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ: УЗИ
плода с допплерометрией сосудов пуповины,
аорты плода, среднемозговой артерии
плода и плаценты показано с конца II
триместра беременности. Кардиомониторное
наблюдение за состоянием плода. УЗИ
рубца на матке каждые 7–10 сут.
В
большинстве случаев время на постановку
диагноза очень ограничено, т. к. разрыв
матки – это ургентное состояние,
требующее немедленного врачебного
вмешательства. Тактика:
лапаротомии с кесаревым сечением и, при
необходимости, гистерэктомии. Угрожающий
разрыв матки во время беременности и
родов является показанием к чревосечению
и кесареву сечению.
При
угрожающем разрыве матки противопоказаны
и другие родоразрешающие операции:
поворот плода на ножку с последующим
извлечением, наложение акушерских
щипцов, извлечение плода за тазовый
конец. При начавшемся и совершившемся
разрыве матки требуются экстренное
чревосечение и извлечение плода.
Одновременно с чревосечением проводят
инфузионно-трансфузионную терапию и
адекватное обезболивание (комбинированный
эндотрахеальный наркоз с применением
релаксантов. Наиболее эффективно и
бысро можно снять родовую деятельность
в/в введением бета-блокаторов –
партусистена или гинипрала).
При
малейшей возможности следует стремиться
к сохранению матки, ушивая разрыв,
особенно у молодых пациенток. При
обширных разрывах с размозжением тканей
производится ампутация матки. При
неполном разрыве матки и гематоме
рассекают брюшину и удаляют сгустки,
на сосуды накладывают лигатуры. Если
источник кровотечения не найден и трудно
лигировать сосуды, перевязывают
внутреннюю подвздошную артерию. После
гемостаза, удаления сгустков решают
вопрос о дальнейшем объеме операции.
При повреждении других органов операцию
проводят совместно с урологом и
хирургом.
25.
Нарушение прикрепления плаценты (плотное
прикрепление, приращение, врастание).
Причины. Особенности течения последового
периода. Акушерская тактика.
Аномалии
плаценты
– это нарушения нормальной локализации,
прикрепления или формы последа.
Патологическое
прикрепление плаценты может наблюдаться
на всём протяжении (полное) или в одном
месте (неполное). Пат. прикрепление:
плотное
прикрепление плаценты
(когда ворсины хориона проникают в более
глубокие слои децидуальной оболочки
(в базальный слой) меньшая глубина, чем
приращивание); приращение
плаценты к мышечному слою; врастание
плаценты в мышечный слой (сосуды
плаценты прорастают в мышечный слой
матки и даже стенку мочевого пузыря.).
Этиология:
патология матки, наличие дистрофических
или Рубцовых изменений, которые могут
возникнуть вследствие частых и
множественных абортов, воспалительных
осложнений после них. Проникновение
хориона в более глубокие слои возникает
вследствие неполноценности децидуальной
ткани. Это усугубляется при гормональной
недостаточности и аномалиях расположения
плаценты; повышенная активность хориона,
обусловленная повышенной выработкой
хориального гонадотропина.
Особенности
течения послеродового периода:
Если
плацента не
отделяется
на всём протяжении (полное
патологическое прикрепление),
клинически определяют отсутствие
признаков отделения плаценты и отсутствие
кровотечения.Частичное
отделение плаценты
(неполное прикрепление), когда тот или
иной участок отделяется от стенки, а
остальная часть остаётся прикреплённой
к матке. В указанной ситуации сокращение
мышц на уровне отделившейся плаценты
недостаточно для того, чтобы пережать
сосуды и остановить кровотечение из
плацентарной площадки. Симптомы:
отсутствие признаков отделения плаценты
и кровотечение. Задержка крови в матке
и во влагалище нередко создаёт ложное
представление об отсутствии кровотечения
(поздняя диагностика кровотечения).
Иногда кровь скапливается в полости
матки и во влагалище, а затем выделяется
сгустками после наружного определения
признаков отделения плаценты. При
наружном исследовании признаки отделения
последа отсутствуют. Дно матки находится
на уровне пупка или выше, отклонено
вправо. При отсутствии своевременной
помощи возникает геморрагический
шок.
Тактика:
Последовательность
мероприятий при задержке отделения
плаценты и отсутствии кровяных выделений
из половых органов.1)
Катетеризация мочевого пузыря (нередко
вызывает усиление сокращений матки и
отделение плаценты).
2)
Пункция или катетеризация локтевой
вены, внутривенное введение кристаллоидов
с целью адекватной коррекции возможной
кровопотери.3) Введение утеротонических
препаратов через 15 мин после изгнания
плода (окситоцин внутривенно капельно
5 ЕД в 500 мл 0,9 % раствора натрия хлорида
или по 0,5 мл внутримышечно через 15 мин
2 раза) для усиления сокращений матки.4)
При появлении признаков отделения
плаценты — выделение последа одним из
принятых способов (Абуладзе, Гентера,
Креде–Лазаревича).
5)
При отсутствии признаков отделения
плаценты в течение 20–30 мин на фоне
введения сокращающих средств производят
ручное отделение плаценты и выделение
последа. Осуществляют на фоне внутривенного
введения обезболивающих средств
(пропофол). После удаления последа матка
обычно сокращается, плотно обхватывая
руку. Если тонус матки не восстанавливается,
дополнительно вводят утеротонические
препараты, производят наружно-внутренний
массаж матки на кулаке. После сокращения
матки руку выводят.
6)
При
подозрении на истинное приращение
плаценты
необходимо прекратить попытку отделения
во избежание
массивного
кровотечения и прободения матки. После
лапаротомии производят перевязку
внутренних подвздошных артерий. При
наличии ангиографической установки
производят эмболизацию сосудов матки
При перевязке внутренних подвздошных
артерий
и эмболизации сосудов - иссечение участка
матки вместе с вросшим участком
плаценты
и ушивания дефекта. При неэффективности
производят ампутацию или экстирпацию
матки.
26.
Кровотечения в раннем послеродовом
периоде. Причины. Мероприятия по остановке
кровотечения.
Величина
кровопотери:
физиологическая
кровопотеря - менее
0,5 - 0,7% от массы тела (для женщины с массой
тела 70 кг - это 350-500 мл); патологическая
кровопотеря 1,1
- 1,5% (800-1000 мл); массивная
кровопотеря более
1,5% (более 1000 мл). Кровотечение
в течение 2 ч после родов возникают по
причинам: задержка
частей последа в полости матки;
гипотония
и атония матки;
разрыв
матки и мягких тканей родовых путей;
наследственные
или приобретённые дефекты гемостаза.
Основная цель лечения – остановка
кровотечения, угрожающего жизни матери.
Консервативное
лечение:
лечение
основного заболевания, ставшего причиной
кровотечения;
остановку
кровотечения с помощью ингибиторов
фибринолиза (препаратов, действующих
на остановку естественного растворения
сгустков крови: α2-антиплазмин);
борьбу
с последствиями потери крови (внутривенное
введение водных и коллоидных растворов
для повышения АД - растворы ионов
натрия и хлора или глюкозы).
Интенсивная
терапия
в условиях реанимационного отделения
необходима в случае возникновения
тяжелого состояния беременной и плода.
При необходимости выполняется: переливание
компонентов крови (при значительном
объеме кровопотери); ИВЛ (при неспособности
дышать). Если причиной кровотечения
является длительное
отсутствие выделения плаценты
или задержка частей плаценты, гипотония
или атония матки (слабое мышечное
сокращение или его отсутствие), то
выполняется:
ручное обследование полости матки
(врач рукой обследует полость матки на
предмет наличия невыделившихся частей
плаценты); ручное
отделение плаценты;
массаж
матки
(стимулируя ее сокращение и остановку
кровотечения); введение
утеротоников
(препаратов, способствующих сокращению
матки). В случае, если кровопотеря
превысила 1000 мл,
консервативная терапия должна быть
остановлена, и должны быть предприняты
следующие меры: ишемизация матки
(наложение зажимов на сосуды, питающие
матку); гемостатические (кровоостанавливающие)
швы на матку; эмболизация (введение в
сосуд частичек, препятствующих току
крови) маточных артерий. Операция по
удалению матки выполняется в интересах
спасения жизни женщины при невозможности
остановить маточное кровотечение. Если
причиной кровотечения являются травмы
родовых путей, то выполняются
восстановительные операции (ушивание
разрывов шейки матки, промежности).
27.
Кровотечение в последовом периоде.
Причины. Мероприятия по остановке
кровотечения.
Последовый
период — это время от рождения плода
до рождения последа. В течение этого
периода происходит отделение плаценты
от стенок матки и рождение последа
(плаценты с оболочками и пуповиной).
Причины: нарушение отделения плаценты
и выделения последа (частичное плотное
прикрепление или приращение плаценты,
ущемление отделившегося последа в
матке); травмы мягких тканей родовых
путей. Мероприятия См.
вопрос 26.
ДИАГНОСТИКА
основывается на данных: наружного
акушерского
(позволяет заподозрить. 1й приём: дно
матки выше, чем при головном, там
определяют голову, возможно смещена;
2й по спинке опр-т позицию и вид; 3й
над
входом или во входе в таз прощупывается
крупная, неправильной формы предлежащая
часть мягковатой консистенции; 4й
позволяет уточнить характер предлежащей
части и ее отношение ко входу в малый
таз. Тазовый конец плода, как правило,
располагается высоко над входом в малый
таз. Сердцебиение выше или на уровне
пупка..), влагалищного
(через передний свод прощупывается
объемистая мягковатой консистенции
предлежащая часть плода, которая более
плотная и круглая по сравнению с
головкой), ультразвукового
исследования
(характер предлежания и массу плода,
выявляют пороки развития плода).
Осложнения:
В первой половине беременности часто
наблюдаются угроза прерывания (45,9%),
токсикоз (27,5%). Во второй половине
беременности чаще, чем при головном
предлежании отмечаются угроза
преждевременных родов (39,3%), задержка
роста плода (5,3%), маловодие (5,3%). ЕЩЕ:
преждевременное излитие околоплодных
вод, Выпадение петель пуповины и мелких
частей плода. Когда тазовый конец
вставляется в таз, не исключено сдавливание
выпавшей пуповины, приводящее к гипоксии
и гибели плода.Первичная и вторичная
слабость родовой деятельности. наиболее
крупная и плотная часть плода - головка
- рождается последней. Первым по родовому
каналу продвигается менее объемный
тазовый конец, который не может расширить
родовые пути до такой степени, которая
необходима для благополучного прохождения
плечевого пояса и головки. При
рождении плода в тазовом предлежании
неизбежно происходит сдавление пуповины
головкой.
22.
Анатомически узкий таз. Определение,
классификация. Особенности течения
беременности и родов при различных
видах узкого таза.
В анатомически узком тазе все размеры,
или хотя бы один из них, укорочены по
сравнению с нормальным на 2 см и более.
Основным показателем наличия и степени
сужения таза служит истинная конъюгата:
если она меньше 11 см, то таз считается
узким. Классификация:
По форме различают часто
встречающиеся формы:
1. Поперечносуженный таз. 2.
Общеравномерносуженный таз. 3. Плоский
таз: а) простой плоский таз; б)
плоскорахитический таз; в) таз с
уменьшением прямого размера широкой
части полости. Редко встречающиеся
формы узкого таза: 1. Кососмещенный и
кососуженный таз. 2. Таз, сопровождающийся
экзостозами, костными опухолями или
переломами его в анамнезе. 3. Кифотический
таз. 4. Другие формы таза.
ПРИ
ОБЩЕРАВНОМЕРНОСУЖЕННОМ ТАЗЕ:
Максимальное сгибание головки при
переходе из широкой части в узкую.
Сагиттальный шов, опускающийся в таз
головки, всегда располагается в одном
из косых
размеров входа.
При
этом большой поперечный размер головки
проходит через косой размер таза, который
больше прямого. Сильно согнутая головка
постепенно опускается в полость таза
и в дальнейшем совершает такие же
движения, какие
происходят
при нормальном механизме родов
(медленнее). Проходя через выход таза,
область подзатылочной ямки не может
подойти к симфизу вплотную ввиду узости
лобкового угла – перерастяжение и
травмы промежности.
ПРИ
ПОПЕРЕЧНОСУЖЕННОМ ТАЗЕ:
высокое прямое стояние стреловидного
шва в переднем виде. При хорошей родовой
деятельности головка плода в согнутом
состоянии (сагиттальный шов в прямом
размере) проходит через все плоскости
таза и рождается как при переднем виде
затылочного предлежания. Однако при
высоком прямом стоянии головки (особенно
заднем виде) нередко возникают осложнения,
являющиеся показанием к кесареву
сечению.
ПРИ
ПРОСТОМ ПЛОСКОМ ТАЗЕ:
головка вступает во вход – в поперечном
размере, асинклитически. Нередко
внутреннего поворота головки не
происходит потому, что прямые размеры
полости и выхода таза уменьшены так же,
как прямой размер входа в таз, головка
достигает полости таза, иногда даже его
дна, а сагиттальной шов находится в
поперечном размере таза -
низкое поперечное стояние стреловидного шва.
В некоторых случаях головка поворачивается
на тазовом дне, затылком кпереди и
рождается самостоятельно. Если осложнения,
то кесарево.
ПРИ
ПЛОСКОРАХИТИЧЕСКОМ ТАЗЕ:
- Асинклитическое вставление головки.
Более благоприятным является передний
асинклитизм. При хорошей родовой
деятельности задняя теменная кость
соскальзывает с мыса и далее роды
протекают по типу «штурмовых». - При
заднем асинклитизме развивается клиника
функционально узкого таза и только
кесарево.
ПРИ
ОБЩЕСУЖЕННОМ ПЛОСКОМ ТАЗЕ:
- Головка долго стоит над входом в малый
таз и вставляется в малый таз стреловидным
швом в поперечном размере. - Далее течение
родов зависит от того, какое сужение
преобладает в данном тазе, либо как при
плоском, либо как при общеравномерносуженном.
- Нередко – резко выраженный асинклитизм.
ОСОБЕННОСТИ
ВЫНАШИВАНИЯ БЕРЕМЕННОСТИ ПРИ АНАТОМИЧЕСКИ
УЗКИХ ТАЗАХ:
уже в конце беременности часто наблюдаются
следующие особенности и осложнения: -
высокое расположение головки плода над
входом в малый таз в конце беременности,
- остроконечный или отвислый живот, -
тазовые предлежания плода, - поперечное
или косое положение плода, - преждевременное
излитие околоплодных вод. Беременные
с анатомически узкими тазами относятся
к группе высокого риска по развитию
осложнений в родах. За 10-14 дней до
предполагаемого срока родов их следует
госпитализировать в отделение патологии
беременных для уточнения диагноза и
выбора оптимального метода
родоразрешения.
23.
Клинически узкий таз, причины, диагностика,
акушерская тактика.
Клинически
узкий таз подразумевает несоразмерность
таза и головки плода. Причины:
анатомическое сужение таза; большие
размеры головки плода (гидроцефалия),
крупный плод; неблагоприятные предлежания
и вставления головки плода (задний вид
затылочного предлежания, переднетеменное,
лобное, лицевое, высокое прямое стояние
стреловидного шва, асинклитические
вставления, разгибание головки при
тазовом предлежании), неспособность
головки к конфигурации. Диагностика:
Признаки:
подвижная
головка над входом в малый таз,
выраженная конфигурация головки плода
и раннее образование родовой опухоли;
наличие болезненных безрезультатных
схваток; нарушение синхронизации
процессов открытия шейки матки и
продвижения плода; появление потуг при
высоко стоящей головке; отсутствие или
реже замедление продвижения головки
плода при полном раскрытии шейки матки;
отек и свисание шейки матки; отечность
наружных половых органов; затруднение
или прекращение самопроизвольного
мочеиспускания; появление признаков
острой гипоксии плода.
Соотношение
размеров головки плода и таза матери
можно определить приемом Вастена и
признаком Цангемейстера. Прием Вастена
: Акушер кончиками пальцев производит
движение от лонного сочленения вверх
по направлению к головке, прижатой ко
входу в таз, определяя таким образом
соотношение размеров головки плода с
тазом матери. При соответствии размеров
головки плода и таза матери пальцы
акушера определяют, что передняя
поверхность симфиза стоит выше, чем
передняя поверхность прижатой головки
- признак Вастена отрицательный. Если
пальцы акушера определяют, что передняя
поверхность симфиза совпадает с уровнем
передней поверхности головки, это
указывает на относительное несоответствие
размеров головки плода и таза – признак
Вастена вровень. Если пальцы акушера
определяют, что передняя поверхность
головки выступает над симфизом, то это
свидетельствует, что признак Вастена
положительный и размеры головки плода
и таза матери не соответствуют друг
другу. Для оценки признака
Цангемейстера
тазомером измеряют Сon. externa, затем
передняя бранша тазомера перемещается
на наиболее выступающую часть головки
плода (вторая бранша тазомера остается
3 там же). Если полученный размер меньше
величины Сon. externa, то признак Цангемейстера
считают отрицательным; если больше, то
это свидетельствует о несоответствии
размеров головки плода и таза матери
(признак Цангемейстера положительный).
Если полученные размеры равны, то это
указывает на относительное несоответствие
размеров головки плода и таза матери.
Наличие положительных симптомов Вастена
и Цангемейстера является абсолютным
признаком функционально узкого таза.
Акушерская
тактика:
Если признаки Вастена и Цангемейстера
отрицательные, роды протекают нормально
через естественные родовые пути; вровень
— прогноз родов через естественные
родовые пути сомнителен; когда признаки
Вастена и Цангемейстера поло-жительные,
роды через естественные родовые пути
живым плодом невозможны — они должны
заканчиваться кесаревым сечением.
24.
Разрыв матки во время беременности.
Причины. Методы диагностики. Тактика.
Разрыв
матки – это спонтанное нарушение
целостности матки, во время беременности
и родов, которое может привести к изгнанию
плода в брюшную полость. Причины:
несоответствие
головки плода и таза матери (разгибательные
положения плода, асинклитические
вставления головки, гидроцефалия,
крупный плод). При поперечном положении
плода, рубцовых изменениях шейки матки
и влагалища, наличии опухоли в малом
тазу, препятствующей продвижению плода.
Наиболее частая причина разрыва матки
— патологические изменения её стенки
воспалительного или рубцового характера.
Диагностика:
Симптомы
и признаки разрыва матки включают брадикардию
у плода, вариабельные децелерации,
гиповолемию, отсутствует продвижение
головки (при ручном исследовании шейки
матки), а также сильную и постоянную
боль в животе.
АНАМНЕЗ
( сведения о кесаревом, беременностях,
о рождении и гибели детей)
ФИЗИКАЛЬНОЕ
ИССЛЕДОВАНИЕ: Следует пальпаторно
оценить рубец на передней брюшной стенке
и на матке, измерить размеры таза и
определить предполагаемую массу плода.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ: УЗИ
плода с допплерометрией сосудов пуповины,
аорты плода, среднемозговой артерии
плода и плаценты показано с конца II
триместра беременности. Кардиомониторное
наблюдение за состоянием плода. УЗИ
рубца на матке каждые 7–10 сут.
В
большинстве случаев время на постановку
диагноза очень ограничено, т. к. разрыв
матки – это ургентное состояние,
требующее немедленного врачебного
вмешательства. Тактика:
лапаротомии с кесаревым сечением и, при
необходимости, гистерэктомии. Угрожающий
разрыв матки во время беременности и
родов является показанием к чревосечению
и кесареву сечению.
При
угрожающем разрыве матки противопоказаны
и другие родоразрешающие операции:
поворот плода на ножку с последующим
извлечением, наложение акушерских
щипцов, извлечение плода за тазовый
конец. При начавшемся и совершившемся
разрыве матки требуются экстренное
чревосечение и извлечение плода.
Одновременно с чревосечением проводят
инфузионно-трансфузионную терапию и
адекватное обезболивание (комбинированный
эндотрахеальный наркоз с применением
релаксантов. Наиболее эффективно и
бысро можно снять родовую деятельность
в/в введением бета-блокаторов –
партусистена или гинипрала).
При
малейшей возможности следует стремиться
к сохранению матки, ушивая разрыв,
особенно у молодых пациенток. При
обширных разрывах с размозжением тканей
производится ампутация матки. При
неполном разрыве матки и гематоме
рассекают брюшину и удаляют сгустки,
на сосуды накладывают лигатуры. Если
источник кровотечения не найден и трудно
лигировать сосуды, перевязывают
внутреннюю подвздошную артерию. После
гемостаза, удаления сгустков решают
вопрос о дальнейшем объеме операции.
При повреждении других органов операцию
проводят совместно с урологом и
хирургом.
25.
Нарушение прикрепления плаценты (плотное
прикрепление, приращение, врастание).
Причины. Особенности течения последового
периода. Акушерская тактика.
Аномалии
плаценты
– это нарушения нормальной локализации,
прикрепления или формы последа.
Патологическое
прикрепление плаценты может наблюдаться
на всём протяжении (полное) или в одном
месте (неполное). Пат. прикрепление:
плотное
прикрепление плаценты
(когда ворсины хориона проникают в более
глубокие слои децидуальной оболочки
(в базальный слой) меньшая глубина, чем
приращивание); приращение
плаценты к мышечному слою; врастание
плаценты в мышечный слой (сосуды
плаценты прорастают в мышечный слой
матки и даже стенку мочевого пузыря.).
Этиология:
патология матки, наличие дистрофических
или Рубцовых изменений, которые могут
возникнуть вследствие частых и
множественных абортов, воспалительных
осложнений после них. Проникновение
хориона в более глубокие слои возникает
вследствие неполноценности децидуальной
ткани. Это усугубляется при гормональной
недостаточности и аномалиях расположения
плаценты; повышенная активность хориона,
обусловленная повышенной выработкой
хориального гонадотропина.
Особенности
течения послеродового периода:
Если
плацента не
отделяется
на всём протяжении (полное
патологическое прикрепление),
клинически определяют отсутствие
признаков отделения плаценты и отсутствие
кровотечения.Частичное
отделение плаценты
(неполное прикрепление), когда тот или
иной участок отделяется от стенки, а
остальная часть остаётся прикреплённой
к матке. В указанной ситуации сокращение
мышц на уровне отделившейся плаценты
недостаточно для того, чтобы пережать
сосуды и остановить кровотечение из
плацентарной площадки. Симптомы:
отсутствие признаков отделения плаценты
и кровотечение. Задержка крови в матке
и во влагалище нередко создаёт ложное
представление об отсутствии кровотечения
(поздняя диагностика кровотечения).
Иногда кровь скапливается в полости
матки и во влагалище, а затем выделяется
сгустками после наружного определения
признаков отделения плаценты. При
наружном исследовании признаки отделения
последа отсутствуют. Дно матки находится
на уровне пупка или выше, отклонено
вправо. При отсутствии своевременной
помощи возникает геморрагический
шок.
Тактика:
Последовательность
мероприятий при задержке отделения
плаценты и отсутствии кровяных выделений
из половых органов.1)
Катетеризация мочевого пузыря (нередко
вызывает усиление сокращений матки и
отделение плаценты).
2)
Пункция или катетеризация локтевой
вены, внутривенное введение кристаллоидов
с целью адекватной коррекции возможной
кровопотери.3) Введение утеротонических
препаратов через 15 мин после изгнания
плода (окситоцин внутривенно капельно
5 ЕД в 500 мл 0,9 % раствора натрия хлорида
или по 0,5 мл внутримышечно через 15 мин
2 раза) для усиления сокращений матки.4)
При появлении признаков отделения
плаценты — выделение последа одним из
принятых способов (Абуладзе, Гентера,
Креде–Лазаревича).
5)
При отсутствии признаков отделения
плаценты в течение 20–30 мин на фоне
введения сокращающих средств производят
ручное отделение плаценты и выделение
последа. Осуществляют на фоне внутривенного
введения обезболивающих средств
(пропофол). После удаления последа матка
обычно сокращается, плотно обхватывая
руку. Если тонус матки не восстанавливается,
дополнительно вводят утеротонические
препараты, производят наружно-внутренний
массаж матки на кулаке. После сокращения
матки руку выводят.
6)
При
подозрении на истинное приращение
плаценты
необходимо прекратить попытку отделения
во избежание
массивного
кровотечения и прободения матки. После
лапаротомии производят перевязку
внутренних подвздошных артерий. При
наличии ангиографической установки
производят эмболизацию сосудов матки
При перевязке внутренних подвздошных
артерий
и эмболизации сосудов - иссечение участка
матки вместе с вросшим участком
плаценты
и ушивания дефекта. При неэффективности
производят ампутацию или экстирпацию
матки.
26.
Кровотечения в раннем послеродовом
периоде. Причины. Мероприятия по остановке
кровотечения.
Величина
кровопотери:
физиологическая
кровопотеря - менее
0,5 - 0,7% от массы тела (для женщины с массой
тела 70 кг - это 350-500 мл); патологическая
кровопотеря 1,1
- 1,5% (800-1000 мл); массивная
кровопотеря более
1,5% (более 1000 мл). Кровотечение
в течение 2 ч после родов возникают по
причинам: задержка
частей последа в полости матки;
гипотония
и атония матки;
разрыв
матки и мягких тканей родовых путей;
наследственные
или приобретённые дефекты гемостаза.
Основная цель лечения – остановка
кровотечения, угрожающего жизни матери.
Консервативное
лечение:
лечение
основного заболевания, ставшего причиной
кровотечения;
остановку
кровотечения с помощью ингибиторов
фибринолиза (препаратов, действующих
на остановку естественного растворения
сгустков крови: α2-антиплазмин);
борьбу
с последствиями потери крови (внутривенное
введение водных и коллоидных растворов
для повышения АД - растворы ионов
натрия и хлора или глюкозы).
Интенсивная
терапия
в условиях реанимационного отделения
необходима в случае возникновения
тяжелого состояния беременной и плода.
При необходимости выполняется: переливание
компонентов крови (при значительном
объеме кровопотери); ИВЛ (при неспособности
дышать). Если причиной кровотечения
является длительное
отсутствие выделения плаценты
или задержка частей плаценты, гипотония
или атония матки (слабое мышечное
сокращение или его отсутствие), то
выполняется:
ручное обследование полости матки
(врач рукой обследует полость матки на
предмет наличия невыделившихся частей
плаценты); ручное
отделение плаценты;
массаж
матки
(стимулируя ее сокращение и остановку
кровотечения); введение
утеротоников
(препаратов, способствующих сокращению
матки). В случае, если кровопотеря
превысила 1000 мл,
консервативная терапия должна быть
остановлена, и должны быть предприняты
следующие меры: ишемизация матки
(наложение зажимов на сосуды, питающие
матку); гемостатические (кровоостанавливающие)
швы на матку; эмболизация (введение в
сосуд частичек, препятствующих току
крови) маточных артерий. Операция по
удалению матки выполняется в интересах
спасения жизни женщины при невозможности
остановить маточное кровотечение. Если
причиной кровотечения являются травмы
родовых путей, то выполняются
восстановительные операции (ушивание
разрывов шейки матки, промежности).
27.
Кровотечение в последовом периоде.
Причины. Мероприятия по остановке
кровотечения.
Последовый
период — это время от рождения плода
до рождения последа. В течение этого
периода происходит отделение плаценты
от стенок матки и рождение последа
(плаценты с оболочками и пуповиной).
Причины: нарушение отделения плаценты
и выделения последа (частичное плотное
прикрепление или приращение плаценты,
ущемление отделившегося последа в
матке); травмы мягких тканей родовых
путей. Мероприятия См.
вопрос 26.
28. Предлежание плаценты. Этиология. Клиника. Диагностика. Тактика. Предлежанием плаценты называют прикрепление ее какой-либо частью или полностью в области нижнего сегмента матки и отношение ее к внутреннему зеву. При предлежании плацента находится на пути рождающегося плода. Этиология: Маточный фактор связан с дистрофическими изменениями слизистой оболочки матки, в результате чего происходит нарушение условия плацентации. К дистрофическим изменениям слизистой оболочки матки приводит хронический эндометрит; значительное количество родов и абортов в анамнезе, особенно при развитии послеродовых или послеоперационных эндометритов; наличие рубцов на матке после КС или консервативной миомэктомии, курение. К плодовым факторам, способствующим предлежанию плаценты, относят снижение протеолитических свойств плодного яйца, когда имплантация в верхних отделах матки невозможна. Вследствие нарушения нидационной функции трофобласта, а именно запоздалого появления ферментативных процессов в трофобласте, оплодотворенное яйцо не может своевременно привиться в области дна матки. Оно приобретает имплантационную способность, опускаясь уже в нижние отделы матки, где и прививается. Клиника: Главный симптом предлежания плаценты — кровотечение из половых путей, возникающее внезапно среди полного здоровья, чаще в конце II–III триместра или с появлением первых схваток. Чем больше степень предлежания плаценты, тем раньше происходит кровотечение. Кровь ярко-алого цвета. Нет боли; нередко рецидивирует, приводя к анемии беременных. На фоне анемии даже небольшая кровопотеря может способствовать развитию геморрагического шока. Оно происходит в результате нарушения целости межворсинчатых пространств, возникающего при сокращениях матки и растяжении ее нижнего сегмента. Так как плацента не обладает способностью растяжения, то отмечается смещение по плоскости двух поверхностей – участка нижнего сегмента матки и участка плаценты. Диагностика: Физикальное исследование: кровяные выделения из половых путей яркого цвета при безболезненной матке; высокое стояние предлежащей части плода; неправильные положения или тазовые предлежания плода. При отсутствии возможности УЗИ влагалищное исследование осуществляют крайне осторожно в развернутой операционной. При исследовании пальпируют губчатую ткань между предлежащей частью и пальцами акушера. Инструментальное: Наиболее точным методом считают трансвагинальную эхографию. Чрезвычайно важно установить наличие или отсутствие глубокого нарушения ворсин хориона в эндомиометрии, которые чаще сочетаются с предлежанием плаценты, чем с нормальным ее расположением. УЗИ позволяет выявить беременных с предлежанием плаценты без клинических проявлений. Тактика: 1. При обильных кровяных выделениях показано срочное родоразрешение — чревосечение и КС, независимо от срока беременности. При отсутствии кровяных выделений возможно пролонгирование беременности до 37-38 нед, после чего при любом варианте предлежания плаценты с целью профилактики массивного кровотечения в плановом порядке производится кесарево сечение. 2. При неполном предлежании плаценты, отсутствии кровотечения с началом родовой деятельности возможно ведение родов через естественные родовые пути, своевременно вскрывая плодные оболочки, что предупреждает дальнейшую отслойку плаценты. Тому же способствует опускающаяся в таз головка, которая прижимает обнаженный участок плацентарной площадки к тканям матки. В результате кровотечение прекращается, и далее роды проходят без осложнений. При слабых схватках или при подвижной над входом в таз головке после амниотомии целесообразно внутривенное введение окситоцина (5 ЕД на 500 мл изотонического раствора натрия хлорида). - Лекарственная терапия: Средства, снижающие тонус матки - сернокислая магнезия 25% – 10 мл внутримышечно, но-шпа, баралгин, галидор. Для снятия возбудимости матки используют бета-адреномиметики - партусистен, алупент. Седативные средства - реланиум, элениум, треоксазин. Повторные переливания донорской крови в небольших количествах с гемостатической и кровезаменяющей целью. Профилактика синдрома дыхательных расстройств плода дексаметазоном (по 4 мг 2-3 раза в сутки не более 5-7 дней до 32-33 недель беременности) или другими препаратами. 29. Преждевременная отслойка нормально расположенной плаценты. Этиология. Клиника. Диагностика. Акушерская тактика. Преждевременная отслойка нормально расположенной плаценты — отслойка плаценты до рождения плода (во время беременности, в I и II периодах родов). Этиология (предрасполагающие факторы): Во время беременности: а) патология сосудов маточно-плацентарного комплекса, в результате которой спиральные артерии становятся хрупкими, теряют эластичность, что облегчает их разрыв, поражение спиральных артерий наблюдается при поздних гестозах, гипертонии, сахарном диабете, гломерулонефрите, различных видах васкулопатий б) переношенная беременность в) воспаления в матке. Во время родов: излитие ОВ при многоводии; гиперстимуляция матки окситоцином; рождение первого плода при многоплодии; короткая пуповина; запоздалый разрыв плодного пузыря. Возможна насильственная отслойка плаценты в результате падения и травмы, наружных акушерских поворотов, амниоцентеза. Клиника: Основными симптомами являются: маточное кровотечение (всегда внутреннее и не всегда наружное); повышенный тонус матки (гипертонус); болезненность матки; острая гипоксия или гибель плода; гиповолемия различной степени; коагулопатия. З степени: Лёгкая — отслойка небольшого участка плаценты, незначительные выделения из половых путей. Общее состояние не нарушено. При УЗИ можно определить ретроплацентарную гематому. Средняя — отслойка плаценты на 1/3–1/4 поверхности. Из половых путей происходит отделение крови со сгустками в значительном количестве. При образовании ретроплацентарной гематомы возникает боль в животе, гипертонус матки. При большой ретроплацентарной гематоме матка может стать асимметричной, резко болезненной при пальпации. Развиваются симптомы шока (геморрагического и болевого). Тяжёлая — отслойка более ½. Внезапно возникает боль в животе, кровотечение (первоначально внутреннее, а затем и наружное).Шок. При осмотре и пальпации матка напряжена, асимметрична, в области ретроплацентарной гематомы можно обнаружить выбухание. Отмечают симптомы острой гипоксии или гибели плода. Тяжесть состояния, кровопотерю дополнительно усугубляет развитие ДВС-синдрома (тромбы + несвертываемость) вследствие проникновения в кровоток матери большого количества активных тромбопластинов, образующихся в месте отслойки плаценты. Диагностика: клинической картине заболевания; данных УЗИ; изменениях гемостаза. Физикальное исследование: клиника + В первом периоде родов при отслойке плаценты плодный пузырь обычно напряжён, иногда наблюдают умеренное количество кровяных выделений со сгустками из матки. При вскрытии плодного пузыря изливающиеся ОВ могут содержать крови. Инструментальное: УЗИ. Лаб исследование: ДВС-синдром. Скрининг: Выявление скрытой тромбофилии у пациенток группы риска. Акушерская тактика: 1. Во время беременности и в родах при выраженной клинической картине (средняя и тяжелая степень) ПОНРП показано экстренное родоразрешение путем КС, независимо от срока гестации и состояния плода. Во время операции необходим осмотр матки для выявления кровоизлияния в мышечную стенку и под серозную оболочку Если да, то производится перевязка внутренних подвздошных артерий. При продолжающемся кровотечении следует осуществлять удаление матки. 2. При лёгкой форме течения ПОНРП-Ведение беременной проводится под контролем УЗИ. Терапия предполагает постельный режим беременной и заключается во введении b-адреномиметиков, спазмолитических средств, дезагрегантов, поливитаминов, антианемических препаратов. По показаниям — переливание свежезамороженной плазмы. 30. Разрывы промежности. Классификация. Диагностика. Причины. Принципы. восстановления промежности. Разрыв промежности — это повреждения, которые могут возникнуть вследствие значительного растяжения родовых путей (промежность) из-за сильного давления на мышцы тазового дна во время родов. Классификация: Различают самопроизвольный и насильственный (неправильная операция или ручное пособие) разрыв промежности. три его степени: 1 степень – повреждается кожа 2 степень – кожа + стенка влагалища + мышцы промежности, кроме наружного сфинктера; 3 степень - неполный разрыв: повреждается кожа промежности, стенка влагалища, мышцы промежности и наружный сфинктер прямой кишки; полный разрыв: повреждается кожа промежности, стенка влагалища, мышцы промежности, наружный сфинктер прямой кишки и стенка прямой кишки; центральный разрыв промежности (очень редко) – повреждается задняя стенка влагалища, мышцы тазового дна и кожа промежности, а задняя спайка и сфинктер заднего прохода остаются целыми. Причины Факторы предрасполагающие: стремительные роды, большой плод, использование акушерских пособий, анатомически узкий таз роженицы. Факторы риска: снижение тонуса тканей промежности (характерно для первородящих старше 35 лет), выраженное развитие мускулатуры данной области - спортсмены, частые вагиниты в анамнезе, наличие послеродовых рубцов. Также разрыв промежности может быть спровоцирован нерациональной, чрезмерно агрессивной тактикой врача-гинеколога. Диагностика - тщательный осмотр родовых путей в первые часы после родов. Лечение Если разрыв до 2см-можно не ушивать если больше, то: заключается в ушивании разрыва сразу или в течение 30 мин после родов. Операция проводится под местной (новокаином или лидокаином) или внутривенной анестезией, наркоз ( 3 ст и выше кетамин?). В зависимости от ситуации накладываются швы, которые затем нужно снимать (например, шелковые), или швы, которые рассасываются (например, кетгутовые). Швы после операции ежедневно обрабатывают антисептическими растворами. Если на кожу наложены шелковые швы, их снимают на 4-5 день после родов, если кетгутовые швы, то их не снимают. В послеродовом периоде нельзя садиться в течение 2-3 недель во избежание расхождения швов. 31. Разрывы шейки матки. Степени разрывов. Причины. Клиника. Диагностика. Лечение. Разрыв шейки матки — это нарушение целостности шейки матки из-за повреждения в процессе родов. Прохождение головки или реже тазового конца плода во время родов может привести к нарушению целостности шейки матки, поскольку ко времени прохождения плода края маточного зева (внешнее отверстие канала шейки матки) значительно истончаются и легко подвергаются разрывам. Степени: 1 степень – разрыв не более 2 см; 2 степень – разрыв более 2 см, но не доходящий до сводов влагалища 3 степень – разрыв, доходящий до сводов влагалища и переходящий на него. Причины: рубцовых изменений после операций; воспалений; поздних первых родов; разрыхления шейки матки; крупного плода; чрезмерно плотной головки; узкого таза; неправильного расположения плода в матке. Клиника: Разрывы I степени обычно не дают симптоматики. А вот более глубокие разрывы (шеечной нисходящей ветви маточной артерии) обычно сопровождаются кровотечением, которое имеет ту или иную интенсивность. Кровь будет вытекать алой струйкой мгновенно после рождения плода. Его интенсивность зависит от диаметра сосуда, вовлеченного в разрыв: от незначительного до обильного. Несильное наружное кровотечение точно не свидетельствует о неглубоком разрыве, так как при разрывах, доходящих до свода влагалища, может быть кровотечение внутренним, точнее в параметральную клетчатку. Диагностика: Единственный признак разрыва шейки матки — кровотечение: кровь выделяется непрерывно струёй или в виде большого количества кровяных сгустков и имеет алую окраску. Иногда значительные разрывы шейки протекают бессимптомно и только потом проявляются воспалением параметрия, цервикального канала, а в дальнейшем — невынашиванием и др. Инструментальное: Необходимо выполнить осмотр влагалища и шейки матки с помощью широких зеркал и мягких зажимов. Осмотру с помощью зеркал подлежат все родильницы в первые 2 ч после родов. При кровотечении осмотр следует проводить сразу после отделения и осмотра последа. Лечение Разрывы шейки матки зашивают кетгутовыми швами, желательно в два этажа: один - на слизистую оболочку цервикального канала, другой - на мышцы шейки, начиная с верхнего угла раны. Для зашивания шейку матки окончатыми или пулевыми щипцами подтягивают ко входу во влагалище и отводят в сторону, противоположную разрыву. Первый шов накладывают несколько выше места разрыва, чтобы убедиться в том, что разрыв шейки матки не продлевается на свод и дальше на тело матки. Если верхний угол раны на шейке матки визуально не определяется, следует прекратить осмотр шейки матки в зеркалах и произвести ручное обследование полости матки для определения целостности ее стенок. - Ушивание дефектов шейки матки применяется во всех случаях, кроме поверхностных, не кровоточащих трещин шейки матки. - Чревосечение (хирургическая операция со вскрытием брюшной полости) необходимо при осложненном разрыве шейки матки с переходом на параметрий (жировую ткань вокруг матки) и образование там гематомы (скопления крови) для ушивания дефекта в самой матке. 32. Разрыв матки в родах: причины. клиника, тактика. Разрыв матки – нарушение целостности её стенок. Причины: 1) механическая теория – несоответствие размеров плода и таза роженицы; 2) дистрофическая – патология мышц матки вследствие рубцовых, воспалительных изменений. Насильственные травматические разрывы: извлечение плода; плодоразрушающие операции; неправильное, грубое ведение родов. Этиологические факторы механических разрывов: клинически узкий таз; неправильные предлежания и вставления; переношенная беременность; крупный плод, гидроцефалия. Клиника: Угрожающий разрыв матки болезненные схватки, вызывающие беспокойство у роженицы, даже при объективно слабых сокращениях матки; Болезненность внизу живота (не смотря на введение сазмолитиков), напряжение нижнего сегмента, наличие высоко стоящего контракционного кольца ( в область пупка), имеющего косое направление, облегчают диагноз угрожающего разрыва матки; мочеиспускание болезненно, учащено или отсутствует в результате синдрома сдавления мочевого пузыря; пальпация частей плода затруднена из-за напряжения матки. Нижний сегмент, напротив, перерастянут, истончен. При диспропорции размеров таза и головки плода определяется положительный признак Вастена. Отсутствует продвижение предлежащей части плода; появляется выраженная родовая опухоль на головке плода; отекают шейка матки и наружные половые органы. Начавшийся разрыв матки: Происходящий надрыв стенки матки добавляет новые симптомы: схватки резко болезненные принимают судорожный характер, из влагалища появляются кровянистые выделения, в моче обнаруживается кровь. Возникают симптомы гипоксии плода, нарушается ритм и частота сердцебиений, появляются активные движения плода; околоплодные воды окрашиваются меконием. В этих условиях может произойти внезапная смерть плода. Тактика: следует прекратить родовую деятельность с помощью ингаляционного фторотанового наркоза или внутривенного введения b-адреномиметиков, далее проводится оперативное родоразрешение (при угрожающем или начавшемся). После извлечения плода и последа матку необходимо вывести из брюшной полости и внимательно всю осмотреть. Одновременно с оказанием помощи матери необходимы мероприятия по оживлению новорожденного, так как у внутриутробного ребенка развивается гипоксия, которая переходит в асфиксию новорожденного. Совершившийся разрыв матки Момент разрыва матки сопровождается ощущением сильной внезапной «кинжальной» боли, иногда ощущения, что в животе что-то лопнуло, разорвалось. Родовая деятельность прекращается, роженица становится апатичной, появляются симптомы внутреннего кровотечения и раздражения брюшины: бледность кожных покровов, частый слабый пульс, холодный пот, тошнота, рвота, икота, болезненность при пальпации живота. После разрыва матки быстро появляется и нарастает метеоризм в результате атонии кишечника, возникает кровотечение из влагалища. Плод страдает вплоть до гибели. Плод выходит из полости матки и прощупывается под кожей рядом с маткой; сердцебиение плода не выслушивается. Из половых путей могут появиться кровянистые выделения. Однако чаще кровотечение происходит в брюшную полость. При полном разрыве матки в брюшной полости при перкуссии определяется свободная жидкость. Тактика: немедленно производится чревосечение на фоне лечения геморрагического шока и полноценного обезболивания. При вскрытии брюшной полости осуществляют ее ревизию, удаляют мертвый плод, осматривают матку. Устанавливают количество повреждений. Тщательно осматривают соседние органы (мочевой пузырь), которые могут быть повреждены при насильственных разрывах матки. Зашить матку. Типичной операцией при совершившемся разрыве матки является ее экстирпация (удаление с шейкой). 33. Слабость родовой деятельности; причины, классификация, клиника, лечение. – это состояние, при котором интенсивность, продолжительность и частота схваток недостаточны, поэтому сглаживание шейки матки, раскрытие шеечного канала и продвижение плода при его соответствии размерам таза происходит замедленными темпами. Классификация: Различают первичную и вторичную слабость родовой деятельности. При первичной слабости схватки с самого начала родов слабые и неэффективные. Вторичная слабость возникает на фоне нормально начавшейся родовой деятельности. Причины: 1. нарушение баланса между факторами, обусловливающими активную родовую деятельность (простагландинами, эстрогенами, окситоцином) и тормозящими родовую деятельность (прогестероном). 2. Вегетативные нарушения - ожирение, гипотиреозом, гипофункцией коры надпочечников, гипоталамическим синдромом. 3. поздним или юным возрастом первородящей; гестозом; преждевременными родами либо переношенной беременностью; многоплодие, крупном плоде, многоводии; диспропорцией между размерами плода и таза роженицы (узкий таз); ранним отхождением вод, предлежание плаценты, протекание беременности в условиях хронической фетоплацентарной недостаточности, патология плода (гипоксия, анэнцефалия и др.). Клиника: Благоприятными являются редкие и удовлетворительной силы схватки, так как длительные паузы способствуют восстановлению метаболизма в маточной мускулатуре. Симптомы: снижение интенсивности схватки – ниже 30 мм рт. ст.; снижение частоты схваток – менее 2 за 10 мин; снижение тонуса матки – менее 8 мм рт. ст; сглаживание и открытие шейки матки замедлены, что четко видно при ведении партограммы; предлежащая часть длительно остается подвижной либо прижатой ко входу в малый таз при соответствии его размерам; продолжительность родов увеличивается, что приводит к утомлению роженицы. Период сокращения матки короткий, период расслабления удлинен в 1,5-2 раза. Нарастания интенсивности, амплитуды, частоты схваток с течением времени не происходит. Лечение: амниотомия (при многоводии); назначение комплекса средств, усиливающих действие эндогенных и экзогенных утеротоников ( 0,1% раствор эстрадиола дипропионата в масле (20000-30000 ЕД) внутримышечно.); введение препаратов непосредственно увеличивающих интенсивность схваток (1 мл (5 ЕД) окситоцина в 300 – 500 мл 0,9% раствора натрия хлорида; 1 мг в 300-500 мл 0,9% раствора натрия хлорида; анаприлин по 20 мг через 20-30 мин 5-6 раз); применение спазмолитиков; профилактика гипоксии плода. 34. Преждевременные роды. Этиология, классификация, клиническое течение, ведение. преждевременными считаются роды, произошедшие на сроке от 22 до 37 нед беременности (154–259 дней беременности, считая от первого дня последней менструации) Классификация По срокам: очень ранние (срок 22-27 недель); ранние (сроком 28-33) преждевременные роды (в срок 34-37). По течению: спонтанные; искусственно вызванные (показания – тяжелые заболевания и состояния, угрожающие жизни женщины, внутриутробная гибель плода, несовместимые с жизнью пороки развития плода). Этиология: Материнские факторы: Отягощенный акушерский анамнез. (аборты, выкидыши, преждевременные роды, гинекологические заболевания, заболевания матки. Преждевременные роды при заболевании шейки матки возникают вследствие развития истимико-цервикальной недостаточности); Алкоголь, курение; Экстрагенитальные заболевания матери (особенно воспалительные, ОРЗ, любая патология с повышением температуры, кишечная инфекция - эндотоксин кишечной палочки впрямую действует на миометрий, скрытая инфекция). Плодовые факторы: Многоплодие, Многоводие, тазовое и плацентарное предлежание, отслойка плаценты, внутриутробное инфицирование плода. Клиника: угрожающие (сопровождаются тянущими болями в пояснице и внизу живота, тонусом или сокращениями матки, шейка матки закрыта); начинающиеся (характеризующиеся четко выраженными схваткообразными болями, сукровичными выделениями, отхождением слизистой пробки, раскрытием шейки матки 1-2 см, возможно излитие вод); начавшиеся (с наличием регулярных схваток с промежутками между ними меньше 10 минут, разрывом плодных оболочек, отхождением околоплодных вод, раскрытием шейки матки больше 2 см, выделениями кровянистого характера из половых путей, предлежащая часть плода расположена у входа в малый таз).Тактика ведения: Сохраняющая терапия если воды не отошли: 1. Снятие схваток: бета-адреномиметики – партусистен, сальбутамол), в/в; затем таблетки для того , чтобы снова не начались схватки. 2. Спазмолитики - но-шпа, магнезия сульфат – в/м. 3. Антогонисты простагландинов - индометацин. 4. Антогонисты кальция - нифедипин, верапамил, изоптин. 5. Иглорефлексотерапия, электрофорез с магнезией. Роды: Если воды отошли и целостность пузыря нарушена, то роды ведут в зависимости от срока беременности. Обязательно назначают антибиотики и подготавливают шейку к родам (то есть задержать роды можно максимум на 2 недели). Подготовка шейки - создание глюкозо-витаминно-эстрогенно-кальциевого фона. Недоношенные дети часто страдают РДС - респираторным дистресс-синдромом. Причина развития РДС - отсутствие сурфактанта, и чем меньше ребенок тем больше шансов у него родиться без сурфактанта (болезнь гиалиновых мембран). Для профилактики РДС новорожденных используют глюкокортикоиды (дексаметазон, преднизолон). Но они вырабатывают сурфактант в течение 1 суток следовтельно надо задержать роды хотя бы на сутки. Обязательно надо рассечь промежность, обязательно пудендальная анестезия (новокаин в мышцы промежности или перидуральная анестезия). Во 1 и 2 периоде родов необходимо проводить кислородотерапию, профилактику гипоксии плода, обезболивание. На недоношенного нельзя накладывать щипцы (должен родиться сам). Показания к кесареву: Повышение АД матери (гипертоническая болезнь матери). Пороки сердца матери. Тазовое предлежание. Кровотечение при предлежании или отслойке плаценты. Масса менее 2 кг.
