
- •Ответы на вопросы для итогового экзамена по педиатрии в 2024 году для студентов 5 курса лечебного факультета
- •Структура детской поликлиники. Участковая работа врача-педиатра. Принципы организации лечебной работы, диспансеризация здоровых и больных детей.
- •Диспансеризация здоровых детей. Перечень узких специалистов, лабораторный скрининг, график осмотров педиатром.
- •Диспансеризация детей с хронической соматической патологией. Группы диспансерного наблюдения.
- •Периоды детского возраста. Особенности периода новорожденности.
- •Физическое развитие детей. Оценка физического развития.
- •Анатомо-физиологические особенности и методика обследования органов дыхания у детей.
- •Анатомо-физиологические особенности и методика обследования нервной системы ребенка. Рефлексы новорожденного.
- •Анатомо-физиологические особенности и методика обследования костно-мышечной системы. Схема появления зубов.
- •Анатомо-физиологические особенности и методика обследования сердечно-сосудистой системы у детей.
- •Анатомо-физиологические особенности и методика обследования желудочно-кишечного тракта у детей.
- •Анатомо-физиологические особенности и методика обследования мочеполовой системы у детей.
- •Анатомо-физиологические особенности и методика обследования крови и гемостаза у детей. Особенности гемограммы у детей. Понятия о 1-ом и 2-ом перекресте.
- •Анатомо-физиологические особенности и методика обследования кожи, подкожной клетчатки, лимфатической системы у детей.
- •Грудное вскармливание детей, его преимущества.
- •Правила и методика грудного вскармливания ребенка. Режим, объем кормления, сроки введения блюд прикорма.
- •Способы расчета количества пищи, необходимого ребенку первого года жизни.
- •Прикорм и методика его введения.
- •Гипогалактия, ее причины, профилактика, лечение.
- •Смешанное вскармливание, докорм, правила его введения Режим, объем кормления, сроки введения блюд прикорма.
- •Искусственное вскармливание. Режим, объем кормления, сроки введения блюд прикорма. Классификация смесей.
- •Нервно-психическое развитие ребенка. Методики оценки.
- •Перинатальный период. Оценка состояния новорожденного. Пограничные состояния.
- •Недоношенный ребенок, признаки недоношенности, уход, вскармливание.
- •Гемолитическая болезнь новорожденных. Этиология. Патогенез.
- •Гемолитическая болезнь новорожденных. Клиника. Диагностика. Лечение.
- •Перинатальные поражения цнс. Этиология. Клиника. Диагностика.
- •Основы лечения перинатальных поражений нервной системы.
- •Асфиксия новорожденных. Этиология. Клиника. Принципы лечения.
- •Этиология и патогенез сепсиса у детей. Значение факторов риска в формировании сепсиса новорожденных.
- •Лабораторная диагностика сепсиса у новорожденных. Клиника сепсиса у детей.
- •Основные принципы лечения сепсиса у детей
- •Основные формы, классификация хронических расстройств питания детей. Дистрофия по типу гипотрофии. Этиология. Патогенез. Клиника.
- •Принципы терапии при гипотрофии 1,2,3 степени.
- •Паратрофия. Клиника, принципы лечения.
- •Этиология и патогенез рахита. Классификация рахита.
- •Клиника рахита в различные периоды развития заболевания.
- •Профилактика рахита. Лечение рахита.
- •Острая пневмония у детей. Этиология. Патогенез, классификация.
- •Клиника и диагностика острой пневмонии у детей.
- •Лечение острой пневмонии у детей. Антибиотикотерапия. Патогенетическая терапия при осложнениях острой пневмонии.
- •Острые стенозы верхних дыхательных путей. Этиопатогенез, клиника. Особенности лечения в зависимости от стадии.
- •Бронхоэктатическая болезнь у детей. Этиология. Клиника.
- •Бронхоэктатическая болезнь. Лечение. Диагностика.
- •Бронхиальная астма. Этиопатогенез. Клиника обострений различной степени тяжести.
- •Бронхиальная астма. Критерии тяжести заболевания, лабораторная диагностика.
- •Купирование приступов бронхиальной астмы в зависимости от тяжести.
- •Базисная терапия бронхиальной астмы (препараты, схема, критерии эффективности).
- •7. Асит
- •Стенозирующий ларинготрахеит. Этиопатогенез. Клиника, диагностика. Неотложная помощь.
- •Муковисцидоз. Особенности клиники, принципы диагностики, лечения.
- •Интенсивная посиндромная терапия при гипертермическом, судорожном синдроме
- •Неревматические кардиты. Этиология. Классификация. Клиника. Степени нк.
- •Степени нк
- •Неревматические кардиты. Лечение. Профилактика. Диспансерное наблюдение.
- •Впс (Тетрада Фалло). Диагностика. Клиника. Лечение одышечно-цианотических приступов.
- •Классификация врожденных пороков сердца у детей (по гемодинамике). Оап, дмпп, дмжп – клиника, диагностика, хирургическое лечение.
- •Острая ревматическая лихорадка у детей. Этиология. Классификация. Особенности современного течения у детей.
- •Острая ревматическая лихорадка у детей. Клиника. Диагностика.
- •Лечение острой ревматической лихорадки у детей. Профилактика острой ревматической лихорадки.
- •Стадии хронической сердечной недостаточности. Принципы лечения.
- •Ювенильный ревматоидный артрит. Этиопатогенез. Клиника. Диагностика. Лечение.
- •4. Энтезитный артрит
- •5. Псориатический артрит
- •Системная красная волчанка у детей. Клиника. Диагностика. Лечение.
- •1. Кожный синдром
- •2. Суставной синдром
- •3. Мышечный синдром
- •4. Поражение внутренних органов – серозиты
- •Склеродермия. Клиника. Диагностика. Лечение.
- •1. Кожный синдром - блестящая, плотная, натянутая кожа (твердокожие)
- •2. Суставной синдром
- •3. Мышечный синдром
- •4. Поражение во
- •Дерматомиозит. Клиника. Диагностика. Лечение.
- •1. Кожный синдром
- •2. Суставной синдром – не часто
- •3. Мышечный синдром
- •4. Поражение во
- •Дефицитные анемии. Этиология. Классификация. Клиника. Диагностика. Лечение железодефицитных анемий.
- •1. Общий анализ крови:
- •2. Биохимический анализ крови:
- •3. Исследование миелограммы:
- •4. Дополнительные методы исследования обмена железа
- •Гемолитические анемии у детей. Классификация. Клиника. Диагностика. Лечение наследственного сфероцитоза.
- •Острые лейкозы у детей. Клиника. Классификация. Диагностика. Принципы терапии.
- •Гемофилия. Клиника. Диагностика. Лечение.
- •Идиопатическая тромбоцитопеническая пурпура. Клиника. Диагностика. Лечение.
- •Геморрагический васкулит. Этиология. Патогенез. Клиника.
- •Геморрагический васкулит. Лечение. Профилактика.
- •Неотложная терапия геморрагического синдрома при геморрагических диатезах (тромбоцитопения, гемофилия).
- •Гломерулонефрит у детей. Этиология и патогенез. Клиника и диагностика. Клинические варианты. Лечение.
- •Пиелонефрит у детей. Этиология, клиника и диагностика. Лечение.
- •Хронический гастрит, гастродуоденит у детей. Этиопатогенез. Особенности клиники у детей.
- •3. Астено-вегетативный синдром
- •Хронический гастрит, гастродуоденит. Диагностика. Лечение.
- •Билиарная дисфункция у детей. Этиологии. Клиника. Диагностика. Дифференцированное лечение.
- •1. Болевой синдром
- •Язвенная болезнь у детей. Этиология. Клиника. Принципы лечения. Диагностика. Классификация.
- •Панкреатиты у детей. Этиопатогенез. Клиника. Диагностика. Лечение.
- •Принципы лечения панкреатитов у детей.
- •Врожденный гипотиреоз. Клиника. Диагностика. Неонатальный скрининг.
- •Сахарный диабет у детей. Клиника. Диагностика. Принципы лечения гипергликемической и гипогликемической комы. Особенности инсулинотерапии у детей.
- •Инсулины
- •Аллергодерматозы. Этиология. Клиника. Принципы лечения атопического дерматита.
- •Особенности иммунограммы у детей. Иммунокоррекция при приобретенных иммунодефицитных состояниях.
1. Общий анализ крови:
а) Концентрация гемоглобина венозной крови ниже 110 г/л у детей первых 6 лет жизни и менее 120 г/л - старше 6 лет; содержание эритроцитов может оставаться нормальным или снижаться ниже 4,01012/л;
б) Цветовой показатель ниже 0,8 ед или 28 пикограммов; при 1 степени анемии показатели красной крови могут быть нормальными;
в) Наличие гипохромных эритроцитов;
г) Анизоцитоз (эритроциты разной величины) или чаще микроцитоз;
д) Пойкилоцитоз (эритроциты разной формы); чаще выявляется при концентрации гемоглобина ниже 90 г/л;
е) Количество ретикулоцитов может быть в пределах нормы (0,5-1,0%) или повышенным (1,8-2,0%, но не более 5%).
Возможны тромбоцитоз и повышенная СОЭ.
2. Биохимический анализ крови:
а) Снижение сывороточного железа ниже 11,0 мкмоль/л;
б) Повышение общей железосвязывающей способности сыворотки крови более 75,0 мкмоль/л у детей первых 2-х лет жизни и более 70,0 мкмоль/л в возрасте старше 2-х лет;
в) Снижение КНТ - коэффициента насыщения трансферрина железом ниже 16%;
г) Диспротеинемия за счет снижения -глобулинов и повышения -глобулинов
3. Исследование миелограммы:
а) Снижение количества сидеробластов до 10% и ниже (норма 20-30%);
б) Изменение соотношения различных форм нормоцитов (повышение числа базофильных, полихроматофильных нормоцитов и снижение оксифильных).
4. Дополнительные методы исследования обмена железа
определение содержания сывороточного ферритина и протопорфирина эритроцитов
оценка всасывания радиоактивного железа в кишечнике
десфераловая проба для оценки запасов железа в организме
Профилактика железодефицитной анемии
Антенатальная профилактика
Постнатальная профилактика
Антенатальные факторы риска развития анемии у детей
1. Короткий интервал (менее 1 года) между предыдущими родами и настоящей беременностью, длительные и обильные менструации, донорство, частые беременности (более 3)
2. Несбалансированное питание беременной
3. Хронические экстрагенитальные воспалительные заболевания (пиелонефрит, ревматизм и др.)
4. Частые аборты перед данной беременностью
5. Поздний токсикоз беременных
6. Многоплодная беременность
7. Концентрация гемоглобина менее 100 г/л, сывороточного железа менее 11,0 мкмоль/л и общей железосвязывающей способности сыворотки крови ОЖСС более 85%
Комплекс лечебно-профилактических мероприятий, проводимый беременным женщинам из группы риска:
1. Соблюдение рационального режима дня
2. Полноценное питание
3. Назначение трех двухнедельных курсов лечения кислородными коктейлями в сочетании с витаминами С и группы В
Первый курс профилактической терапии проводят с 14-й недели беременности.
Второй - с 24-й недели беременности.
Третий курс витаминотерапии - с 36-й недели беременности.
Препараты железа добавляют при уровне гемоглобина ниже 120 г/л.
Суточная потребность в железе у женщин в период беременности составляет 25-30 мг.
Группы риска по развитию железодефицитной анемии среди новорожденных детей
1) Недоношенные
2) Дети, родившиеся от многоплодной беременности
3) "Крупные" для срока гестации
4) С высокими темпами физического развития
5) Находящиеся на искусственном вскармливании
6) Имеющие нарушения режима питания
7) Переболевшие тяжелыми инфекциями, гемолитической болезнью новорожденных и заболеваниями с геморрагическим синдромом
8) Дети с аллергическими заболеваниями
Лечебно-профилактические мероприятия для новорожденных из группы риска:
1. Профилактика гипогалактии матери
2. Рациональное вскармливание и режим дня
3. Назначение микроэлементов, адаптогенов и витаминов
Лечение железодефицитной анемии
Проводится в амбулаторных условиях
Показания к госпитализации:
- концентрация Hb менее 60 г/л
- наличие других фоновых заболеваний
- неблагоприятная социально-бытовая среда
- необходимость уточнения диагноза
Основные принципы лечения железодефицитной анемии
1) устранение причин, вызывающих железодефицитную анемию
2) соблюдение режима дня ребенка - прогулки на свежем воздухе, водные процедуры, массаж и гимнастика
3) рациональное питание
4) назначение препаратов железа
Диетотерапия
Важное значение имеют продукты, содержащие микроэлементы: железо, медь, кобальт, марганец, никель, а также витамины. Это мясо говяжье, язык говяжий, печень, творог, яичный желток, овощи и фрукты - зеленый горошек, свекла, томаты, яблоки, абрикосы, черная смородина.
Лечение анемии препаратами железа
Терапия должна проводиться преимущественно препаратами железа для перорального приема
Детям раннего возраста предпочтительно назначение железосодержащих препаратов в жидкой форме (мальтофер, феррум-лек, актиферрин, гемофер, ферлатум)
Суточная терапевтическая доза
для детей до 3 лет - 3 мг/кг
для детей 3 – 6 лет – 45-60 мг/сутки
для детей 6 -12 лет – 60-80 мг/сутки
Старше 12 лет – 80-150 мг/сутки.
Курс лечения составляет 6-10 недель в зависимости от степени тяжести анемии.
Для определения индивидуальной продолжительности курса терапии следует ориентироваться на уровни гемоглобина крови и сывороточного железа.
Для прекращения лечения концентрация сывороточного железа должна быть не менее 14 мкмоль/л. При невозможности осуществления контроля за уровнем сывороточного железа терапию продолжают в половинной дозе препарата еще в течение 3-4 недель после нормализации гемоглобина.
Условия назначения препаратов железа ВНУТРЬ
1) необходимо правильно рассчитать суточную дозу лекарства с учетом содержания в нем элементарного железа
2) лечение начинают с минимальных доз 1,5-2,5 мг/кг/сут элементарного железа, постепенно увеличивая их до терапевтической дозы к 7-10 дню лечения
3) принимать препарат за 0,5-1 час до еды, при наличии диспепсии - во время или после еды
4) суточную дозу равномерно распределяют в течение дня на 3-4 приема.

Показания к ПАРЕНТЕРАЛЬНОМУ введению препаратов железа:
Непереносимость препаратов железа, принимаемых внутрь (упорная диарея, рвота)
Синдром мальабсорбции
Заболевания желудочно-кишечного тракта (язвенная болезнь желудка и ДПК)
Тяжелые формы ЖДА, требующие срочного повышения концентрации гемоглобина
Расчет курсовой дозы:
Кол-во препарата в мл = [0,66масса тела в кг(100 – Hb больного в г/л)] : количество элементарного железа в 1 мл препарата
Парентерально:
феррум-лек - 100 мг в 2 мл
фербитол - 100 мг в 2 мл
феррлецид - 62,5 мг в 5 мл
Гемотрансфузии при железодефицитной анемии
Тяжелое состояние больного с выраженной анемией (Hb менее 60 г/л) и гипоксией
Анемическая прекома или кома
Непереносимость препаратов железа и срочная подготовка ребенка к оперативному лечению
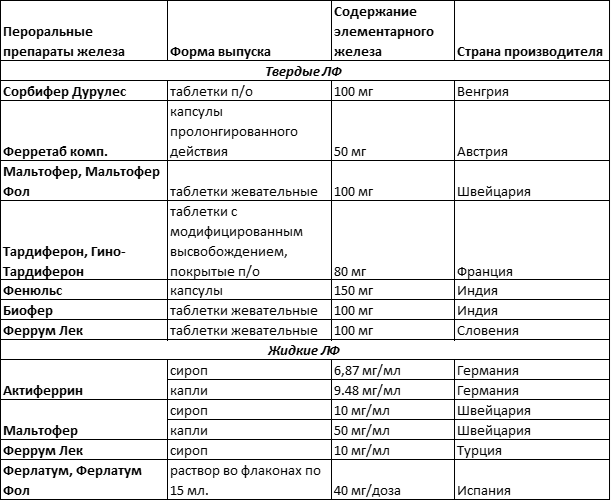
Побочные действия препаратов железа
При назначении внутрь:
- умеренные побочные явления (тошнота, срыгивания)
- более выраженные (рвота, диарея, анорексия, подъем температуры, боли в животе и за грудиной, судороги, аллергическая сыпь).
При внутримышечном введении - головная боль, боли в мышцах и суставах, слабость
При внутривенном введении - может наблюдаться аллергическая реакция типа анафилактического шока. Локально, на месте инъекции, возможно развитие инфильтрата, иногда - абсцесса
Отравление препаратами железа
Интоксикация, падение артериального давления, в тяжелых случаях – шок, печеночная кома
Специфический антидот – десферал. Суточная доза - 10 мг/кг, в тяжелых случаях – 20-25 мг/кг.
Лечение проводится до нормализации уровня сывороточного железа
Критерии выздоровления
Гемоглобин не менее 120 г/л
Сывороточное железо - 14-18 мкмоль/л
Общая железосвязывающая способность сыворотки крови - не более 60 мкмоль/л
Коэффициент насыщения трансферрина - более 17%
Белководефицитная анемия
Сопутствует квашиоркору – болезни белковокалорийного голодания
Патогенез: снижается продукция почками эритропоэтинов, что ведет к уменьшению эритропоэза
Дефицит белка отражается на активности ферментов (нарушается всасывание в кишечнике железа и витаминов)
Клинические проявления
Чаще болеют дети 1-4 лет
Отставание в росте
Анорексия, рвота, диарея
Кожные покровы бледные, пастозные, очаги депигментации, гиперпигментации, сухость кожи
Ломкость волос, блефариты
Тургор тканей снижен
Гепатомегалия, реже спленомегалия
Показатели гемоглобина составляют 40-90 г/л
Продолжительность жизни эритроцитов сокращена в 2 раза
Число ретикулоцитов не увеличено
Лечение
Диетотерапия
Рациональный режим с достаточным пребыванием на свежем воздухе
Назначение препаратов железа
Назначение витаминов группы В (В1, В6, В12, фолиевой кислоты), С
Прогноз благоприятный
В12-дефицитная анемия
Мегалобластическая анемия, характеризующаяся появлением мегалобластов в костном мозге и макроцитов в крови, преждевременным внутрикостномозговым разрушением эритро- и нормобластов, сопровождается умеренной лейкопенией и тромбоцитопенией
Этиология
Недостаточное поступление витамина с пищей (менее 1 мг в день)
Недостаточное всасывание вследствие наследственного или приобретенного дефицита ферментов или мальабсорбции
Вит В12 содержится только в продуктах животного происхождения
Патогенез
При дефиците витамина В12 происходит нарушение синтеза ДНК, замедляется процесс созревания гемопоэтических клеток, что выражается в мегалобластическом кроветворении
Страдает не только эритропоэз, но и гранулоцитопоэз и тромбоцитопоэз
Клинические проявления
Астения
Бледность кожи с лимонно-желтым оттенком
Субиктеричность склер
Умеренная гепатомегалия, реже – спленомегалия
Глоссит, афты, формирование «лакированного языка»
При длительном течении анемии – функциональная недостаточность миокарда из-за нарушения питания сердечной мышцы и ее жировой дегенерации
Кислотность желудочного сока и содержание пепсина в нем резко снижены
В период обострения заболевания в связи с усилением гемолиза возможно повышение температуры
Лабораторная диагностика В12-дефицитной анемии
Общий анализ крови: базофильная зернистость эритроцитов, пойкилоцитоз и макроцитоз, ядерные формы эритробластов - мегалобласты, возможна умеренная лейкопения и тромбоцитопения. Характерны гигантские формы нейтрофилов с гиперсегментацией ядер.
Пункция костного мозга - содержание миелокариоцитов в костно-мозговом пунктате повышено, преобладают элементы эритроидного ростка.
Повышение экскреции с мочой метилмалоновой кислоты
Повышение в сыворотке крови концентрации неконъюгированного билирубина (до 50 мкмоль/л),
Уменьшение содержания гаптоглобина
Увеличение активности в сыворотке крови многих ферментов эритроцитов
Концентрация железа в сыворотке крови возрастает до 46 мкмоль/л; концентрация витамина В12 в сыворотке крови снижена (менее 100 пг/мл).
Лечение
Устранение причины, вызвавшей В12-недостаточность: назначение адекватного питания, содержащего витамин В12, исключение из пищи продуктов, вызывающих диарею при целиакии, антибактериальное лечение при желудочно-кишечных заболеваниях, назначение бифидум- или лактобактерина для восстановления нормальной кишечной флоры, лечение заболеваний, приведших к нарушению всасывания витамина В12
Внутримышечное введения препаратов витамина В12 в дозе насыщения: ежедневно в/м инъекции цианокобаламина по 100-200 мкг в течение 5-7 дней до появления ретикулоцитарного криза, а затем через день - до получения гематологической ремиссии.
Продолжительность курса составляет 2-4 недели.
Критерии гематологической ремиссии:
1) появление ретикулоцитарной реакции
2) нормализация костномозгового кроветворения
3) нормализация картины периферической крови
4) нормальный уровень витамина В12 в сыворотке крови
