
- •Ответы на вопросы для итогового экзамена по педиатрии в 2024 году для студентов 5 курса лечебного факультета
- •Структура детской поликлиники. Участковая работа врача-педиатра. Принципы организации лечебной работы, диспансеризация здоровых и больных детей.
- •Диспансеризация здоровых детей. Перечень узких специалистов, лабораторный скрининг, график осмотров педиатром.
- •Диспансеризация детей с хронической соматической патологией. Группы диспансерного наблюдения.
- •Периоды детского возраста. Особенности периода новорожденности.
- •Физическое развитие детей. Оценка физического развития.
- •Анатомо-физиологические особенности и методика обследования органов дыхания у детей.
- •Анатомо-физиологические особенности и методика обследования нервной системы ребенка. Рефлексы новорожденного.
- •Анатомо-физиологические особенности и методика обследования костно-мышечной системы. Схема появления зубов.
- •Анатомо-физиологические особенности и методика обследования сердечно-сосудистой системы у детей.
- •Анатомо-физиологические особенности и методика обследования желудочно-кишечного тракта у детей.
- •Анатомо-физиологические особенности и методика обследования мочеполовой системы у детей.
- •Анатомо-физиологические особенности и методика обследования крови и гемостаза у детей. Особенности гемограммы у детей. Понятия о 1-ом и 2-ом перекресте.
- •Анатомо-физиологические особенности и методика обследования кожи, подкожной клетчатки, лимфатической системы у детей.
- •Грудное вскармливание детей, его преимущества.
- •Правила и методика грудного вскармливания ребенка. Режим, объем кормления, сроки введения блюд прикорма.
- •Способы расчета количества пищи, необходимого ребенку первого года жизни.
- •Прикорм и методика его введения.
- •Гипогалактия, ее причины, профилактика, лечение.
- •Смешанное вскармливание, докорм, правила его введения Режим, объем кормления, сроки введения блюд прикорма.
- •Искусственное вскармливание. Режим, объем кормления, сроки введения блюд прикорма. Классификация смесей.
- •Нервно-психическое развитие ребенка. Методики оценки.
- •Перинатальный период. Оценка состояния новорожденного. Пограничные состояния.
- •Недоношенный ребенок, признаки недоношенности, уход, вскармливание.
- •Гемолитическая болезнь новорожденных. Этиология. Патогенез.
- •Гемолитическая болезнь новорожденных. Клиника. Диагностика. Лечение.
- •Перинатальные поражения цнс. Этиология. Клиника. Диагностика.
- •Основы лечения перинатальных поражений нервной системы.
- •Асфиксия новорожденных. Этиология. Клиника. Принципы лечения.
- •Этиология и патогенез сепсиса у детей. Значение факторов риска в формировании сепсиса новорожденных.
- •Лабораторная диагностика сепсиса у новорожденных. Клиника сепсиса у детей.
- •Основные принципы лечения сепсиса у детей
- •Основные формы, классификация хронических расстройств питания детей. Дистрофия по типу гипотрофии. Этиология. Патогенез. Клиника.
- •Принципы терапии при гипотрофии 1,2,3 степени.
- •Паратрофия. Клиника, принципы лечения.
- •Этиология и патогенез рахита. Классификация рахита.
- •Клиника рахита в различные периоды развития заболевания.
- •Профилактика рахита. Лечение рахита.
- •Острая пневмония у детей. Этиология. Патогенез, классификация.
- •Клиника и диагностика острой пневмонии у детей.
- •Лечение острой пневмонии у детей. Антибиотикотерапия. Патогенетическая терапия при осложнениях острой пневмонии.
- •Острые стенозы верхних дыхательных путей. Этиопатогенез, клиника. Особенности лечения в зависимости от стадии.
- •Бронхоэктатическая болезнь у детей. Этиология. Клиника.
- •Бронхоэктатическая болезнь. Лечение. Диагностика.
- •Бронхиальная астма. Этиопатогенез. Клиника обострений различной степени тяжести.
- •Бронхиальная астма. Критерии тяжести заболевания, лабораторная диагностика.
- •Купирование приступов бронхиальной астмы в зависимости от тяжести.
- •Базисная терапия бронхиальной астмы (препараты, схема, критерии эффективности).
- •7. Асит
- •Стенозирующий ларинготрахеит. Этиопатогенез. Клиника, диагностика. Неотложная помощь.
- •Муковисцидоз. Особенности клиники, принципы диагностики, лечения.
- •Интенсивная посиндромная терапия при гипертермическом, судорожном синдроме
- •Неревматические кардиты. Этиология. Классификация. Клиника. Степени нк.
- •Степени нк
- •Неревматические кардиты. Лечение. Профилактика. Диспансерное наблюдение.
- •Впс (Тетрада Фалло). Диагностика. Клиника. Лечение одышечно-цианотических приступов.
- •Классификация врожденных пороков сердца у детей (по гемодинамике). Оап, дмпп, дмжп – клиника, диагностика, хирургическое лечение.
- •Острая ревматическая лихорадка у детей. Этиология. Классификация. Особенности современного течения у детей.
- •Острая ревматическая лихорадка у детей. Клиника. Диагностика.
- •Лечение острой ревматической лихорадки у детей. Профилактика острой ревматической лихорадки.
- •Стадии хронической сердечной недостаточности. Принципы лечения.
- •Ювенильный ревматоидный артрит. Этиопатогенез. Клиника. Диагностика. Лечение.
- •4. Энтезитный артрит
- •5. Псориатический артрит
- •Системная красная волчанка у детей. Клиника. Диагностика. Лечение.
- •1. Кожный синдром
- •2. Суставной синдром
- •3. Мышечный синдром
- •4. Поражение внутренних органов – серозиты
- •Склеродермия. Клиника. Диагностика. Лечение.
- •1. Кожный синдром - блестящая, плотная, натянутая кожа (твердокожие)
- •2. Суставной синдром
- •3. Мышечный синдром
- •4. Поражение во
- •Дерматомиозит. Клиника. Диагностика. Лечение.
- •1. Кожный синдром
- •2. Суставной синдром – не часто
- •3. Мышечный синдром
- •4. Поражение во
- •Дефицитные анемии. Этиология. Классификация. Клиника. Диагностика. Лечение железодефицитных анемий.
- •1. Общий анализ крови:
- •2. Биохимический анализ крови:
- •3. Исследование миелограммы:
- •4. Дополнительные методы исследования обмена железа
- •Гемолитические анемии у детей. Классификация. Клиника. Диагностика. Лечение наследственного сфероцитоза.
- •Острые лейкозы у детей. Клиника. Классификация. Диагностика. Принципы терапии.
- •Гемофилия. Клиника. Диагностика. Лечение.
- •Идиопатическая тромбоцитопеническая пурпура. Клиника. Диагностика. Лечение.
- •Геморрагический васкулит. Этиология. Патогенез. Клиника.
- •Геморрагический васкулит. Лечение. Профилактика.
- •Неотложная терапия геморрагического синдрома при геморрагических диатезах (тромбоцитопения, гемофилия).
- •Гломерулонефрит у детей. Этиология и патогенез. Клиника и диагностика. Клинические варианты. Лечение.
- •Пиелонефрит у детей. Этиология, клиника и диагностика. Лечение.
- •Хронический гастрит, гастродуоденит у детей. Этиопатогенез. Особенности клиники у детей.
- •3. Астено-вегетативный синдром
- •Хронический гастрит, гастродуоденит. Диагностика. Лечение.
- •Билиарная дисфункция у детей. Этиологии. Клиника. Диагностика. Дифференцированное лечение.
- •1. Болевой синдром
- •Язвенная болезнь у детей. Этиология. Клиника. Принципы лечения. Диагностика. Классификация.
- •Панкреатиты у детей. Этиопатогенез. Клиника. Диагностика. Лечение.
- •Принципы лечения панкреатитов у детей.
- •Врожденный гипотиреоз. Клиника. Диагностика. Неонатальный скрининг.
- •Сахарный диабет у детей. Клиника. Диагностика. Принципы лечения гипергликемической и гипогликемической комы. Особенности инсулинотерапии у детей.
- •Инсулины
- •Аллергодерматозы. Этиология. Клиника. Принципы лечения атопического дерматита.
- •Особенности иммунограммы у детей. Иммунокоррекция при приобретенных иммунодефицитных состояниях.
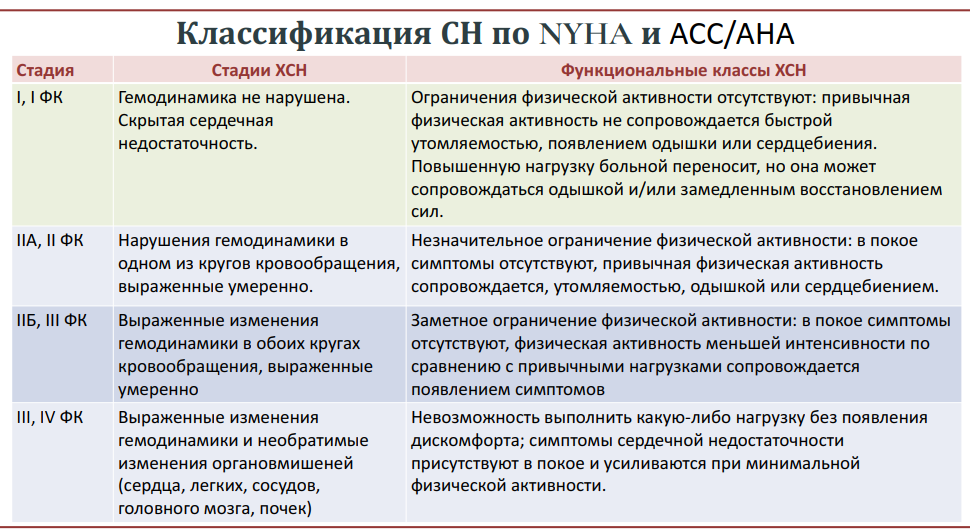
Стадии хронической сердечной недостаточности. Принципы лечения.
Ответ.
Сердечная недостаточность – клинический и патофизиологический синдром, развивающийся в результате различных заболеваний ССС, приводящих к развитию систолической и/или диастолической дисфункции миокарда и неспособности сердца обеспечить системный кровоток, адекватный метаболическим потребностям организма, что сопровождается:
• гемодинамическими сдвигами;
• структурной перестройкой сердца;
• нейрогуморальными нарушениями;
• застойными явлениями в большом и/или малом круге кровообращения

Классификация ХСН


Лечение хронической сердечной недостаточности
ИАПФ

АМКР:
Спиронолактон 0,5 – 1 мг/кг, макс. 25 мг:
Диуретики петлевые и тиазидные
Торасемид (лучше) 0,1 мг/кг
Фуросемид 1-2 мг/кг
Гипотиазид 2 мг/кг
Блокаторы кальциевых каналов (БКК)
Амлодипин
Комбинация сакубитрила/валсартана – Юперио
Ивабрадин
Только при синусовом ритме!
0,1 мг/кг/сут в 2 приема (max 10 мг/сут в 2 приема), максимальная доза 0,3 мг/кг/сут в 2 приема (max 15 мг/сут в 2 приема)
ß-адреноблокаторы (БАБ)
Карведилол;
Метопролол, Бисопролол – предпочтительны при ГКМП, тахиаритмии
Для детей 0-14 лет начальная доза карведилола составляет 0,03 мг/кг/сут в 2 приема
(максимальная доза 0,2 мг/кг/сут.);
Дети 15-18 лет: начальная доза карведилола 1,5 мг/сут в 2 приема (максимальная доза 15,625-18,75 мг/сут)
Сердечные гликозиды
Дигоксин
Показания к назначению детям с ХСН антикоагулянтов:
• искусственные механические клапаны сердца,
• первичная легочная гипертензия либо 4 стадия вторичной легочной гипертензии при болезнях сердца;
• значительная дилатация камер сердца,
• мерцательная аритмия,
• резкое снижение сократительной способности миокарда,
• тромбоэмболии в анамнезе, признаки тромбов в полостях сердца
• инфекционный эндокардит
Гепарин подкожно в дозе 100-150 ЕД/кг/сут каждые 12 часов, от 1,5 до 4 недель (по показаниям), под контролем АЧТВ (с удлинением в 1,5 раза по сравнению с исходным).
Варфарин - начальная доза 0,2 мг/кг/сут под контролем МНО каждые 1-3 дня, с достижением целевого значения 2,0-3,5. После подбора поддерживающей дозы продолжают постоянный прием с регулярным контролем МНО амбулаторно 1 раз в 10-14 дней.





Ювенильный ревматоидный артрит. Этиопатогенез. Клиника. Диагностика. Лечение.
Ответ.
ЮРА (ЮИА) (ювенильный ревматоидный (идиопатический) артрит) – хроническое воспалительное заболевание суставов, начавшееся у ребенка до 17-летнего возраста.
Характеризуется прогрессирующим течением, ранней инвалидизацией и вовлечением в патологический процесс других органов и систем: сердце, легкие, почки, печень, лимфатические узлы, глаза.
ЮРА относится к «коллагеновым» заболеваниям, т.е. к диффузным болезням соединительной ткани ДБСТ.
В эту группу входят также СКВ, дерматомиозит, склеродемия и узелковый периартериит. В структуре всех ДБСТ на долю ЮИА приходится примерно 70% случаев заболеваний.
Таким образом, это самое часто встречающееся коллагеновое заболевание.
Фундаментальный симптом ЮИА (ЮА) – это «утренняя скованность».
Главное отличие ЮИА от взрослой формы ревматоидного артрита РА: при ЮА поражаются преимущественно крупные суставы – коленные, локтевые и средние суставы – голеностопные, лучезапястные. При взрослой форме болезни – мелкие суставы кистей рук.
Этиология
Факторы, предрасполагающие к развитию ЮА:
Урбанизация и индустриализация общества с резким увеличением плотности населения.
Нарастание контактов населения с новыми для людей химическими веществами, ухудшение микробиологической обстановки.
Благодаря общему прогрессу медицины, стало возможным выживание людей с врожденными дефектами иммунной системы. У таких детей ЮА развивается чаще.
Женский пол (девочки заболевают в 1,5-2-3 раза чаще).
Возраст начала болезни от 1 до 7 лет. Примерно у 50% детей болезнь начинается в возрасте 5 лет.
Наследственный фактор. У ближайших родственников больных имеется более высокая частота ЮА и других диффузных болезней соединительной ткани в анамнезе жизни.
Хроническая медленная вирусная инфекция. Например, вирус Эбштейна-Барр (из герпетической группы вирусов) длительное время персистирует в лимфоцитах и нарушает синтез иммуноглобулинов.
В целом, к ЮИА предрасположены лица с врожденной неполноценностью иммунорегуляции.
Считают, что непосредственным пусковым фактором болезни является инфекционный агент, а также физические и психические травмы, переохлаждение.
Патогенез
В 1948 году был открыт ревматоидный фактор RF. Он оказался аутоантителом к собственным IgG.
Поэтому ЮРА представляют как аутоиммунное заболевание.
Плазмоциты синовиальной мембраны в ответ на невыясненный антигенный стимул вырабатывают IgG, по отношению к которым другие популяции плазмоцитов продуцируют аутоантитела - ревматоидный фактор.
При взаимодействии IgG и ревматоидного фактора образуются иммунные комплексы, которые способны вызывать различные типы патологических реакций.
Существенное значение имеют нарушения клеточного иммунитета.
В синовиальном экссудате обнаруживаются биологически активные вещества – лимфокины и монокины. Их выявление свидетельствует об активации основных клеток иммунного ответа - лимфоцитов и моноцитов.
В патогенезе ЮА, стимуляция Т-лимфоцитов связана со взаимодействием антигенпрезентирующих клеток с CD-28 рецепторами.
Классификация ЮИА (предложена на конгрессе Всемирной лиги ревматологических ассоциаций, 2001)
Клинические варианты
1. Олигоартикулярный
2. Полиартикулярный
3. Системный
4. Энтезитный
5. Псориатический
6. Недифференцированный
Функциональные классы (по Штейнброккеру)
I класс – Функциональная способность суставов сохранена.
II класс – Ограничение функциональной способности суставов, но способность к самообслуживанию сохранена.
III класс - Ограничение функциональной способности суставов и ограничение способности к самообслуживанию
IV класс – Ребенок не может себя обслуживать, нуждается в посторонней помощи, костылях и других приспособлениях
Степень активности ЮИА
0 степень – СОЭ до 12 мм/час
I степень - СОЭ 13-20 мм/час
II степень - СОЭ 21-39 мм/час
III степень - СОЭ 40 мм/час и более
Стадии рентгенологических изменений
I стадия: эпифизарный остеопороз
II стадия: эпифизарный остеопороз, разволокнение хряща, сужение суставной щели, единичные эрозии
III стадия: деструкция хряща и кости, формирование костно-хрящевых эрозий, подвывихи в суставах
IV стадия: критерии III стадии в сочетании с фиброзным или костным анкилозом
Клиника
1. Олигоартикулярный вариант (50-60% от всех случаев ЮА)
Это самый частый вариант ЮА.
Поражается от 1 до 4-х суставов (т.е. моноартрит или олигоартрит).
Артрит может быть асимметричным.
Коленные и голеностопные суставы поражаются наиболее часто.
Тазобедренные суставы не вовлекаются в процесс (тбс при tbc).
Этот вид артрита – недеструктивный.
Системные (органные) поражения отсутствуют.
У этих пациентов нет лихорадки, т.е. температура тела не повышается.
Мы выделяем 2 подтипа олигоартикулярного варианта: с ранним началом и с поздним началом.
Подтип с ранним началом:
Развивается в возрасте от 1 года до 5 лет.
Болеют преимущественно девочки.
Поражаются коленные, голеностопные, локтевые, лучезапястные суставы, часто асимметрично.
Увеит отмечается у 20% больных.
Лабораторные данные при подтипе с ранним началом
Воспалительных изменений в ОАК может не быть.
У 80% больных обнаруживается антинуклеарный фактор - АНФ (ANA - Antinuclear Antibodies).
РФ (RF) отрицательный.
Высокая частота выявления HLA А2.
Подтип с поздним началом:
Развивается в возрасте 8-15 лет.
Встречается преимущественно у мальчиков.
Суставной синдром: асимметричное поражение суставов преимущественно нижних конечностей: суставы стоп, пяточные области, очень редко – тазобедренные суставы.
У 5-10% развивается острый увеит.
Лабораторные данные при подтипе с поздним началом
Гипохромная анемия.
Невыраженный нейтрофильный лейкоцитоз (до 15•10 9/л).
СОЭ более 40 мм/час.
Повышена концентрация СРБ.
Может определяться АНФ в невысоком титре.
РФ отрицательный.
Повышены концентрации IgA, IgG, IgM.
Высокая частота выявления HLA В27.
Осложнения олигоартикулярного артрита
Асимметрия роста конечностей в длину.
Осложнения увеита – катаракта, глаукома, слепота.
Инвалидизация по состоянию опорно-двигательного аппарата, глаз.
2. Полиартикулярный вариант (30-40% случаев ЮИА)
Девочки болеют значительно чаще.
При этом варианте могут поражаться любые суставы!
Обычно наблюдается множественное поражение суставов – более 5.
Тазобедренные суставы поражаются редко.
Артрит при полиартикулярном варианте – ДЕСТРУКТИВНЫЙ в отличие от олигоартикулярного варианта.
Этот вариант сопровождается субфебрильной температурой и лимфаденопатией.
Развитие увеита наблюдается очень редко.
Выделяют 2 подтипа полиартикулярного варианта:
Серопозитивный по РФ подтип
Серонегативный по РФ подтип
Серопозитивный по РФ подтип
Развивается в возрасте 8-15 лет.
Чаще болеют девочки (80%).
Начало подострое.
Суставной синдром: симметричный полиартрит с поражением коленных, локтевых, лучезапястных, голеностопных, а также мелких суставов кистей и стоп.
Формируются анкилозы в мелких суставах запястья уже к концу первого года болезни.
Серонегативный по РФ подтип
Развивается в возрасте от 1 года до 15 лет.
Чаще болеют девочки (90%).
Начало подострое или хроническое.
Суставной синдром: симметричное поражение крупных и мелких суставов, включая височно-нижнечелюстные суставы и суставы шейного отдела позвоночника.
Течение чаще доброкачественное.
Существует риск развития увеита.
Ревматические узелки обнаруживаются редко.
Утренняя скованность ощущается, как правило, в больном суставе.
На R-снимке выявляются изменения суставной сумки, эпифизарный остеопороз. Признаки костно-хрящевой деструкции выявляются редко.
Нарушение роста отдельных частей скелета: укорочение пястных костей и проксимальных фаланг на кистях, длинных трубчатых костей нижних конечностей.
Дистрофия выражена не резко.
Изменения кожи и ее придатков выражаются в трофических расстройствах и явлениях умеренного гиповитаминоза.
Аллергическая сыпь бывает редко.
Гепатомегалия, спленомегалия, лимфаденопатия практически не наблюдаются.
Изменения со стороны сердца функциональные. Наблюдаются склонность к тахикардии и артериальной гипотонии, явления ВСД.
Изменения в почках транзиторные. Проявляются незначительной протеинурией, гематурией и лейкоцитурией. Функция почек при этом не изменена.
Лабораторные данные при полиартикулярном варианте:
ОАК: гипохромная анемия, невыраженный нейтрофильный лейкоцитоз (до 15•10 9/л), СОЭ более 40 мм/час.
Биохимический анализ крови: нерезкая диспротеинемия, слабо или умеренно повышенные воспалительные тесты; может выявляться антинуклеарный фактор ANA в невысоком титре; тест на РФ положительный или отрицательный.
Иммунограмма: повышены концентрации IgG, IgM
Осложнения:
Сгибательные контрактуры суставов
Тяжелая инвалидизация (особенно при раннем начале)
Задержка роста (при раннем начале заболевания и высокой активности ЮРА)
3. Системный вариант (10-20% от всех случаев ЮА)
При этом варианте девочки и мальчики болеют с одинаковой частотой.
Болезнь может начаться в любом возрасте, но до 17 лет.
Болезнь начинается остро с появления температурной реакции, боли и опухания суставов, аллергической сыпи, поражения внутренних органов.
У некоторых детей могут отмечаться предвестники (predictors): артралгии, общее недомогание, эфемерная сыпь, субфебрильная температура, вегетативные расстройства.
Нарушения в опорно-двигательном аппарате являются ведущими в клинической картине.
Почти у всех больных поражается 7-10 и более суставов с характерной симметрией. Часто вовлекаются в болезнь височно-нижнечелюстной сустав, шейный отдел позвоночника (атланто-окципитальное сочленение), тазобедренные суставы и мелкие суставы кистей и стоп.
Часто формируются подвывихи, вывихи, множественные контрактуры, анкилозы. Они ведут к прогрессирующей функциональной недостаточности опорно-двигательного аппарата.
Боли в суставах интенсивные.
«Утренняя скованность» в движениях выражена тем больше, чем интенсивнее уплотнение тканей вокруг суставов.
Часто наблюдаются нарушения роста.
На R-грамме суставов определяются остеопороз костей, уплотнение мягких тканей вокруг сустава, расширение суставной щели при большом экссудате или ее сужение как следствие тяжелого поражения хрящей.
Заболевание отчетливо влияет на физическое развитие ребенка. Дефицит массы тела выявляется уже в ранние фазы болезни.
Примерно у 50% больных наблюдается аллергическая сыпь. Она полиморфная, иногда анулярная. Продолжительность высыпаний - от нескольких часов до нескольких дней, возможны рецидивы сыпи.
Отмечаются бледность кожных покровов с землистым оттенком, дряблость кожи, своеобразная окраска ладоней («печеночные ладони»), повышенная потливость ладоней и стоп, повышенная сухость и ломкость волос.
Лимфоаденопатия. Увеличение периферических лимфоузлов отмечается у всех больных. Наиболее типичным является увеличение кубитальных и подмышечных лимфоузлов.
Ревматоидные узелки формируются вокруг пораженных суставов.
Гепатоспленомегалия. Часто увеличивается печень. Увеличение селезенки наблюдается реже.
Поражаются органы дыхания (плеврит, пневмонит), эндокринные железы, нервная система, особенно вегетативная.
Ревматоидный увеит при этой форме наблюдается редко.
Поражаются сосуды и сердце. Из оболочек сердца чаще всего поражается миокард, затем перикард, редко эндокард.
Симптомы ревматоидного миокардита стерты. К особенностям ревматоидного кардита относятся медленные темпы прогрессирования и редко возникающая декомпенсация сердечной деятельности.
Перикардит развивается обычно на высоте обострения как одно из проявлений полисерозита, сопровождается повышением температуры тела, нарастанием тахикардии, одышки, появлением шума трения перикарда (friction rub).
Поражение почек - одно из самых тяжелых проявлений ревматоидного артрита. Морфологически определяется 2 основных типа нарушения их структуры:
- амилоидоз почек
- мембранозный или мембранозно-пролиферативный гломерулонефрит
В начальной стадии амилоидоз протекает малосимптомно. По мере прогрессирования амилоидоза появляются отеки, заболевание постепенно переходит в конечную (азотемическую) фазу.
Лабораторные показатели при системном варианте:
ОАК: выраженная или умеренная гипохромная анемия, лейкоцитоз, нейтрофилез, значительное ускорение СОЭ.
Биохимический анализ крови - выраженные признаки воспаления: повышение СРБ, диспротеинемия, повышение α2-глобулинов.
Иммунограмма – повышение содержания иммуноглобулинов всех классов A, M, G.
Течение заболевания длительное, прогрессирующее.
Осложнения:
легочно-сердечная недостаточность
синдром активации макрофагов
амилоидоз
задержка роста
инфекционные осложнения
