
- •Ответы на вопросы для итогового экзамена по педиатрии в 2024 году для студентов 5 курса лечебного факультета
- •Структура детской поликлиники. Участковая работа врача-педиатра. Принципы организации лечебной работы, диспансеризация здоровых и больных детей.
- •Диспансеризация здоровых детей. Перечень узких специалистов, лабораторный скрининг, график осмотров педиатром.
- •Диспансеризация детей с хронической соматической патологией. Группы диспансерного наблюдения.
- •Периоды детского возраста. Особенности периода новорожденности.
- •Физическое развитие детей. Оценка физического развития.
- •Анатомо-физиологические особенности и методика обследования органов дыхания у детей.
- •Анатомо-физиологические особенности и методика обследования нервной системы ребенка. Рефлексы новорожденного.
- •Анатомо-физиологические особенности и методика обследования костно-мышечной системы. Схема появления зубов.
- •Анатомо-физиологические особенности и методика обследования сердечно-сосудистой системы у детей.
- •Анатомо-физиологические особенности и методика обследования желудочно-кишечного тракта у детей.
- •Анатомо-физиологические особенности и методика обследования мочеполовой системы у детей.
- •Анатомо-физиологические особенности и методика обследования крови и гемостаза у детей. Особенности гемограммы у детей. Понятия о 1-ом и 2-ом перекресте.
- •Анатомо-физиологические особенности и методика обследования кожи, подкожной клетчатки, лимфатической системы у детей.
- •Грудное вскармливание детей, его преимущества.
- •Правила и методика грудного вскармливания ребенка. Режим, объем кормления, сроки введения блюд прикорма.
- •Способы расчета количества пищи, необходимого ребенку первого года жизни.
- •Прикорм и методика его введения.
- •Гипогалактия, ее причины, профилактика, лечение.
- •Смешанное вскармливание, докорм, правила его введения Режим, объем кормления, сроки введения блюд прикорма.
- •Искусственное вскармливание. Режим, объем кормления, сроки введения блюд прикорма. Классификация смесей.
- •Нервно-психическое развитие ребенка. Методики оценки.
- •Перинатальный период. Оценка состояния новорожденного. Пограничные состояния.
- •Недоношенный ребенок, признаки недоношенности, уход, вскармливание.
- •Гемолитическая болезнь новорожденных. Этиология. Патогенез.
- •Гемолитическая болезнь новорожденных. Клиника. Диагностика. Лечение.
- •Перинатальные поражения цнс. Этиология. Клиника. Диагностика.
- •Основы лечения перинатальных поражений нервной системы.
- •Асфиксия новорожденных. Этиология. Клиника. Принципы лечения.
- •Этиология и патогенез сепсиса у детей. Значение факторов риска в формировании сепсиса новорожденных.
- •Лабораторная диагностика сепсиса у новорожденных. Клиника сепсиса у детей.
- •Основные принципы лечения сепсиса у детей
- •Основные формы, классификация хронических расстройств питания детей. Дистрофия по типу гипотрофии. Этиология. Патогенез. Клиника.
- •Принципы терапии при гипотрофии 1,2,3 степени.
- •Паратрофия. Клиника, принципы лечения.
- •Этиология и патогенез рахита. Классификация рахита.
- •Клиника рахита в различные периоды развития заболевания.
- •Профилактика рахита. Лечение рахита.
- •Острая пневмония у детей. Этиология. Патогенез, классификация.
- •Клиника и диагностика острой пневмонии у детей.
- •Лечение острой пневмонии у детей. Антибиотикотерапия. Патогенетическая терапия при осложнениях острой пневмонии.
- •Острые стенозы верхних дыхательных путей. Этиопатогенез, клиника. Особенности лечения в зависимости от стадии.
- •Бронхоэктатическая болезнь у детей. Этиология. Клиника.
- •Бронхоэктатическая болезнь. Лечение. Диагностика.
- •Бронхиальная астма. Этиопатогенез. Клиника обострений различной степени тяжести.
- •Бронхиальная астма. Критерии тяжести заболевания, лабораторная диагностика.
- •Купирование приступов бронхиальной астмы в зависимости от тяжести.
- •Базисная терапия бронхиальной астмы (препараты, схема, критерии эффективности).
- •7. Асит
- •Стенозирующий ларинготрахеит. Этиопатогенез. Клиника, диагностика. Неотложная помощь.
- •Муковисцидоз. Особенности клиники, принципы диагностики, лечения.
- •Интенсивная посиндромная терапия при гипертермическом, судорожном синдроме
- •Неревматические кардиты. Этиология. Классификация. Клиника. Степени нк.
- •Степени нк
- •Неревматические кардиты. Лечение. Профилактика. Диспансерное наблюдение.
- •Впс (Тетрада Фалло). Диагностика. Клиника. Лечение одышечно-цианотических приступов.
- •Классификация врожденных пороков сердца у детей (по гемодинамике). Оап, дмпп, дмжп – клиника, диагностика, хирургическое лечение.
- •Острая ревматическая лихорадка у детей. Этиология. Классификация. Особенности современного течения у детей.
- •Острая ревматическая лихорадка у детей. Клиника. Диагностика.
- •Лечение острой ревматической лихорадки у детей. Профилактика острой ревматической лихорадки.
- •Стадии хронической сердечной недостаточности. Принципы лечения.
- •Ювенильный ревматоидный артрит. Этиопатогенез. Клиника. Диагностика. Лечение.
- •4. Энтезитный артрит
- •5. Псориатический артрит
- •Системная красная волчанка у детей. Клиника. Диагностика. Лечение.
- •1. Кожный синдром
- •2. Суставной синдром
- •3. Мышечный синдром
- •4. Поражение внутренних органов – серозиты
- •Склеродермия. Клиника. Диагностика. Лечение.
- •1. Кожный синдром - блестящая, плотная, натянутая кожа (твердокожие)
- •2. Суставной синдром
- •3. Мышечный синдром
- •4. Поражение во
- •Дерматомиозит. Клиника. Диагностика. Лечение.
- •1. Кожный синдром
- •2. Суставной синдром – не часто
- •3. Мышечный синдром
- •4. Поражение во
- •Дефицитные анемии. Этиология. Классификация. Клиника. Диагностика. Лечение железодефицитных анемий.
- •1. Общий анализ крови:
- •2. Биохимический анализ крови:
- •3. Исследование миелограммы:
- •4. Дополнительные методы исследования обмена железа
- •Гемолитические анемии у детей. Классификация. Клиника. Диагностика. Лечение наследственного сфероцитоза.
- •Острые лейкозы у детей. Клиника. Классификация. Диагностика. Принципы терапии.
- •Гемофилия. Клиника. Диагностика. Лечение.
- •Идиопатическая тромбоцитопеническая пурпура. Клиника. Диагностика. Лечение.
- •Геморрагический васкулит. Этиология. Патогенез. Клиника.
- •Геморрагический васкулит. Лечение. Профилактика.
- •Неотложная терапия геморрагического синдрома при геморрагических диатезах (тромбоцитопения, гемофилия).
- •Гломерулонефрит у детей. Этиология и патогенез. Клиника и диагностика. Клинические варианты. Лечение.
- •Пиелонефрит у детей. Этиология, клиника и диагностика. Лечение.
- •Хронический гастрит, гастродуоденит у детей. Этиопатогенез. Особенности клиники у детей.
- •3. Астено-вегетативный синдром
- •Хронический гастрит, гастродуоденит. Диагностика. Лечение.
- •Билиарная дисфункция у детей. Этиологии. Клиника. Диагностика. Дифференцированное лечение.
- •1. Болевой синдром
- •Язвенная болезнь у детей. Этиология. Клиника. Принципы лечения. Диагностика. Классификация.
- •Панкреатиты у детей. Этиопатогенез. Клиника. Диагностика. Лечение.
- •Принципы лечения панкреатитов у детей.
- •Врожденный гипотиреоз. Клиника. Диагностика. Неонатальный скрининг.
- •Сахарный диабет у детей. Клиника. Диагностика. Принципы лечения гипергликемической и гипогликемической комы. Особенности инсулинотерапии у детей.
- •Инсулины
- •Аллергодерматозы. Этиология. Клиника. Принципы лечения атопического дерматита.
- •Особенности иммунограммы у детей. Иммунокоррекция при приобретенных иммунодефицитных состояниях.
Неревматические кардиты. Лечение. Профилактика. Диспансерное наблюдение.
Ответ.
Лечение
Назначается постельный режим на 2-4 недели
Питание с достаточным содержанием витаминов, белков, ограничением поваренной соли, повышенным количеством солей калия (изюм, курага, инжир, печеный картофель)
Питьевой режим определяется количеством выделенной мочи. Ребенку дают жидкости на 200-300 мл меньше диуреза.
Этиологическое лечение
- при вирусных кардитах – назначается виферон
- при бактериальных - антибактериальная терапия в течение 2-3 недель
Кроме того, показанием для назначения антибактериальной терапии является острый неревматический кардит у детей раннего возраста.
Патогенетическое лечение
- НПВС (индометацин, вольтарен)
- Глюкокортикоиды при диффузном процессе с сердечной недостаточностью, подостром начале заболевания (высокий риск хронизации кардита), кардите с преимущественным поражением проводящей системы сердца. Преднизолон - 1-1,5 мг/кг в течение месяца с последующим постепенным снижением дозы
- Аминохинолиновые препараты (делагил, плаквенил) при подостром и хроническом течении кардита
Лечение сердечно-сосудистой недостаточности:
Сердечные гликозиды (дигоксин). Доза насыщения 0,01-0,05 мг/кг, вводится равномерно за 3 дня через каждые 8 часов под контролем ЭКГ. Поддерживающую дозу назначают от той, на которой есть эффект.
Показанием к отмене препарата служит нормализация клинических и инструментальных данных.
Диуретики (верошпирон, фуросемид, лазикс, бринальдикс, урегит). Диуретики назначают ежедневно в течение 1-1,5 месяцев и более. Новые мочегонные препараты: гумитацин, гуфинокс, аквафор, клитамид, арифон
Ингибиторы АПФ (каптоприл, эналаприл)
Метаболическая терапия
введение поляризующей смеси
рибоксин, оротат калия, панангин, вит В12 с фолиевой кислотой, витамины В5, В15
анаболические гормоны (неробол, ретаболил) рекомендуется вводить не ранее, чем через 1,5-2 месяца от начала болезни во избежание обострения
карнитин, ККБ, неотон, милдронат, кудесан
Профилактика
Профилактика заключается в предупреждении острых респираторных инфекций, повышении защитных сил организма.
Проводится закаливание, санация очагов хронической инфекции, назначается лечебная физкультура.
Бициллинопрофилактика больным с неревматическими кардитами не показана.
Диспансеризация
Дети с острыми и подострыми кардитами находятся под наблюдением детского кардиоревматолога до полного выздоровления (в среднем 2-3 года), а с хроническими кардитами – до передачи во взрослую сеть.
Контроль ЭКГ – 1 раз в 3-6 месяца, рентгенография грудной клетки – 1 раз в 6-12 месяцев
Курсы лечения метаболическими препаратами проводят 2-3 раза в год.
Профилактические прививки противопоказаны всем детям с острым и подострым кардитом в течение 1 года. При хронических кардитах вакцинация противопоказана.
Впс (Тетрада Фалло). Диагностика. Клиника. Лечение одышечно-цианотических приступов.
Ответ.
Возникновение ВПС связано с нарушением формирования сердца на 2-8-й неделях беременности под воздействием различных неблагоприятных факторов.
Этиологические факторы ВПС
Основные этиологические факторы:
курение матери во время беременности
вирусные инфекции
сахарный диабет у матери
II. Дополнительные этиологические факторы:
экологические факторы
производственные вредности
наследственность
рентгеновское облучение женщины, проводимое в первом триместре беременности
ионизирующая радиация
некоторые лекарственные препараты (прогестагены, противосудорожные)
употребление алкоголя во время беременности
III. Факторы риска
возраст матери
эндокринные нарушения у супругов
гестозы первой половины беременности
угрозы прерывания беременности
мертворождения в анамнезе
наличие других детей с врожденными аномалиями
 Классификация
Классификация
L
R








Включают 4 группы:
С обогащением малого круга кровообращения (открытый артериальный проток (ОАП), дефект межпредсердной перегородки (ДМПП), дефект межжелудочковой перегородки (ДМЖП), АВ-коммуникация и т. д.).
С обеднением малого круга кровообращения (изолированный пульмональный стеноз и т. д.).
С обеднением большого круга кровообращения (изолированный аортальный стеноз, коарктация аорты и т. д.)
Без существенного нарушения системной гемодинамики (диспозиции сердца — декстро-, синистро-, мезокардии; дистопии сердца — шейная, грудная, брюшная).
2. Синие (с право-левым сбросом крови (В-А), со смешиванием артериальной и венозной крови).
Включают 2 группы:
С обогащением малого круга кровообращения (полная транспозиция магистральных сосудов, комплекс Эйзенменгера и т. д.) .
С обеднением малого круга кровообращения (тетрада Фалло, аномалия Эбштейна и т. д.).
Плацентарное кровообращение
Плацентарное кровообращение функционирует с 9 недель внутриутробной жизни. Сердце начинает распределять артериальное и венозное кровообращение.
2/3 объема крови из правого предсердия сбрасывается в левое предсердие через овальное окно.
1/3 объема крови поступает из правого предсердия в правый желудочек, а оттуда в легочную артерию. Из легочной артерии через Боталлов проток большая часть крови попадает в аорту.
Таким образом, на легкие приходится 15% сердечного выброса - этот объем необходим для кровоснабжения легочной ткани.
С началом дыхания и расправлением легочных капилляров возникает легочной капиллярный кровоток. Расправление свернутых легочных капилляров приводит к увеличению легочного кровотока в 6-10 раз, при этом давление в малом круге кровообращения снижается. Таким образом, развивается пневматизация легочной ткани.
Постепенно начинается закрытие эмбриональных коммуникаций.
После рождения при первом вдохе падает давление в малом круге и повышается давление в аорте. Поэтому наблюдается обратный сброс крови из аорты в легочную артерию.
Высокое насыщение крови кислородом у новорождённого вызывает спазм Боталлова протока. Функциональное его закрытие (спазм) происходит в первые 5 минут до 15-20 часов жизни ребенка. Облитерация протока наступает к 8 неделе жизни, а анатомическое закрытие происходит в 2-3 месяца.
Анатомическое закрытие овального окна происходит позднее. Отверстие, пропускающее тонкий зонд, но не имеющее какого-либо значения для гемодинамики, обнаруживается почти у 50% детей в возрасте 5 лет и у 10-25% взрослых людей.

 Тетрада
Фалло́ включает 4 компонента:
Тетрада
Фалло́ включает 4 компонента:
R
стеноз легочной артерии (ЛА)

L
дефект межжелудочковой перегородки (ДМЖП)
гипертрофия миокарда правого желудочка (ГПЖ)
декстрапозиция аорты (Da)
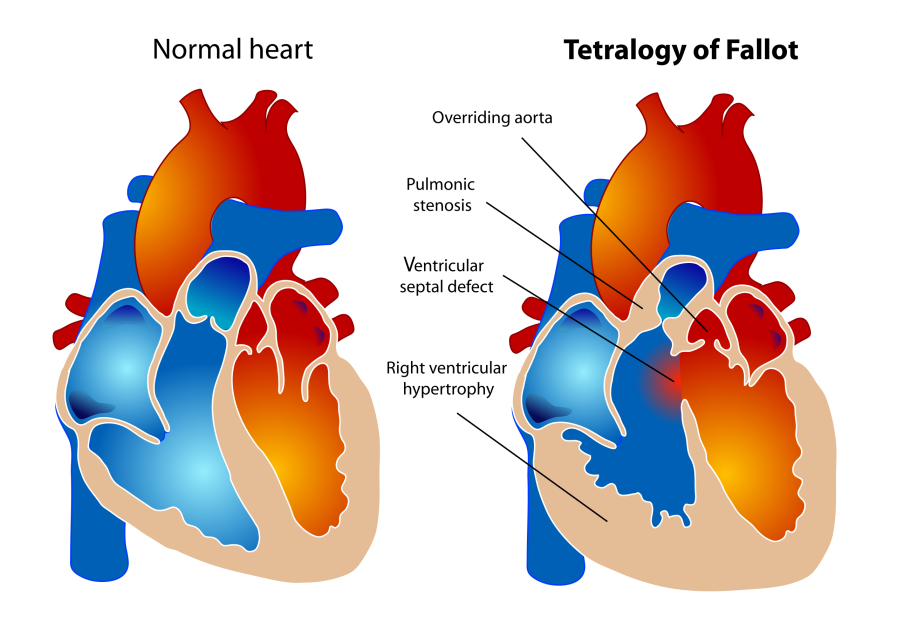
Особенности гемодинамики определяются степенью стеноза легочной артерии и размером ДМЖП.
При значительном стенозе и большом дефекте, кровь во время систолы из обоих желудочков поступает в аорту и, в меньшей степени, в легочную артерию.
При тетраде Фалло никогда не развивается декомпенсация по правожелудочковому типу.
Тяжесть состояния больных зависит от степени стеноза легочной артерии.
Клиника
Жалобы
Одышка
Цианоз
Грубый систолический шум
Отставание в физическом, моторном развитии
С возрастом появляются жалобы на сердцебиения, боли в области сердца
Одышечно-цианотические приступы
Такие приступы часто возникают у детей раннего возраста.
Они определяют тяжесть болезни.
Начинаются внезапно с беспокойства, усиления одышки, цианоза, затем возможны апноэ, потеря сознания, судороги.
Дети во время приступа обычно принимают вынужденное положение – приседают на корточки. Такая поза уменьшает спазм ствола легочной артерии.
Во время приступа вся венозная кровь поступает через ДМЖП в аорту из-за спазма стенозированного ствола легочной артерии.
Осмотр области сердца. Сердечный горб чаще отсутствует, так как сердце небольших размеров.
Пальпация. Иногда определяется систолическое дрожание.
Перкуссия. Границы сердца умеренно расширены вправо и влево.
Аускультация. I тон громкий. Грубый скребущий систолический шум вдоль левого края грудины. II тон над легочной артерией ослаблен (т.к. здесь нет легочной гипертензии).
Общий анализ крови. Полицитемия (повышение гемоглобина, эритроцитов). Гематокрит повышен, так как кровь густая. СОЭ резко снижена - до 0-2 мм/час.
 ЭКГ.
Отклонение электрической оси сердца
вправо, признаки гипертрофии миокарда
правого желудочка (высокий P-pulmonale),
неполная блокада правой ножки пучка
Гиса.
ЭКГ.
Отклонение электрической оси сердца
вправо, признаки гипертрофии миокарда
правого желудочка (высокий P-pulmonale),
неполная блокада правой ножки пучка
Гиса.
Рентгенография. Легочной рисунок обеднен. Сердце имеет вид «голландского башмачка» или «сидящей утки».
ЭХО-КГ. Стеноз легочной артерии, ДМЖП, смещение аорты вправо.
Средняя продолжительность жизни без операции - 12 лет, но около 10% больных доживают до 20, а 1% - до 30 лет.
Причины смерти: гипоксия, эмболия сосудов мозга, инсульт, абсцессы мозга, сердечная недостаточность, бактериальный эндокардит.
Профилактика одышечно-цианотических приступов: дегидратация диакарбом, но с достаточным введением жидкости (с учетом полицитемии и сгущения крови), седативная терапия, -адреноблокаторы (анаприлин, обзидан 1 мг/кг в сутки).
Лечение о/ц приступа:
- но-шпа в/м для снятия спазма легочной артерии;
- 1% раствор промедола 0,05 мл/год жизни с кордиамином 0,1 мл/год жизни для повышения АД,
- увлажненный кислород через маску.
- Далее в/в струйно вводят 4% соду 10-20 мл; полиглюкин или реополиглюкин 100,0 мл с целью повышения АД, глюкозо-новокаиновую смесь.
Повторяющиеся приступы являются показанием к паллиативной операции - аорто-легочному анастомозу.
Хирургическое лечение показано всем больным с тетрадой Фалло, но сроки и вид операции определяются тяжестью состояния.
Паллиативная операция помогает дожить до 5-6 лет, затем проводится радикальная операция.
Радикальная коррекция заключается в закрытии ДМЖП и ликвидации стеноза легочной артерии. Отдаленные результаты при неосложненных формах порока, как правило, хорошие. Они зависят от степени стеноза, легочной недостаточности, нарушений ритма.
