
- •Ответы на вопросы для итогового экзамена по педиатрии в 2024 году для студентов 5 курса лечебного факультета
- •Структура детской поликлиники. Участковая работа врача-педиатра. Принципы организации лечебной работы, диспансеризация здоровых и больных детей.
- •Диспансеризация здоровых детей. Перечень узких специалистов, лабораторный скрининг, график осмотров педиатром.
- •Диспансеризация детей с хронической соматической патологией. Группы диспансерного наблюдения.
- •Периоды детского возраста. Особенности периода новорожденности.
- •Физическое развитие детей. Оценка физического развития.
- •Анатомо-физиологические особенности и методика обследования органов дыхания у детей.
- •Анатомо-физиологические особенности и методика обследования нервной системы ребенка. Рефлексы новорожденного.
- •Анатомо-физиологические особенности и методика обследования костно-мышечной системы. Схема появления зубов.
- •Анатомо-физиологические особенности и методика обследования сердечно-сосудистой системы у детей.
- •Анатомо-физиологические особенности и методика обследования желудочно-кишечного тракта у детей.
- •Анатомо-физиологические особенности и методика обследования мочеполовой системы у детей.
- •Анатомо-физиологические особенности и методика обследования крови и гемостаза у детей. Особенности гемограммы у детей. Понятия о 1-ом и 2-ом перекресте.
- •Анатомо-физиологические особенности и методика обследования кожи, подкожной клетчатки, лимфатической системы у детей.
- •Грудное вскармливание детей, его преимущества.
- •Правила и методика грудного вскармливания ребенка. Режим, объем кормления, сроки введения блюд прикорма.
- •Способы расчета количества пищи, необходимого ребенку первого года жизни.
- •Прикорм и методика его введения.
- •Гипогалактия, ее причины, профилактика, лечение.
- •Смешанное вскармливание, докорм, правила его введения Режим, объем кормления, сроки введения блюд прикорма.
- •Искусственное вскармливание. Режим, объем кормления, сроки введения блюд прикорма. Классификация смесей.
- •Нервно-психическое развитие ребенка. Методики оценки.
- •Перинатальный период. Оценка состояния новорожденного. Пограничные состояния.
- •Недоношенный ребенок, признаки недоношенности, уход, вскармливание.
- •Гемолитическая болезнь новорожденных. Этиология. Патогенез.
- •Гемолитическая болезнь новорожденных. Клиника. Диагностика. Лечение.
- •Перинатальные поражения цнс. Этиология. Клиника. Диагностика.
- •Основы лечения перинатальных поражений нервной системы.
- •Асфиксия новорожденных. Этиология. Клиника. Принципы лечения.
- •Этиология и патогенез сепсиса у детей. Значение факторов риска в формировании сепсиса новорожденных.
- •Лабораторная диагностика сепсиса у новорожденных. Клиника сепсиса у детей.
- •Основные принципы лечения сепсиса у детей
- •Основные формы, классификация хронических расстройств питания детей. Дистрофия по типу гипотрофии. Этиология. Патогенез. Клиника.
- •Принципы терапии при гипотрофии 1,2,3 степени.
- •Паратрофия. Клиника, принципы лечения.
- •Этиология и патогенез рахита. Классификация рахита.
- •Клиника рахита в различные периоды развития заболевания.
- •Профилактика рахита. Лечение рахита.
- •Острая пневмония у детей. Этиология. Патогенез, классификация.
- •Клиника и диагностика острой пневмонии у детей.
- •Лечение острой пневмонии у детей. Антибиотикотерапия. Патогенетическая терапия при осложнениях острой пневмонии.
- •Острые стенозы верхних дыхательных путей. Этиопатогенез, клиника. Особенности лечения в зависимости от стадии.
- •Бронхоэктатическая болезнь у детей. Этиология. Клиника.
- •Бронхоэктатическая болезнь. Лечение. Диагностика.
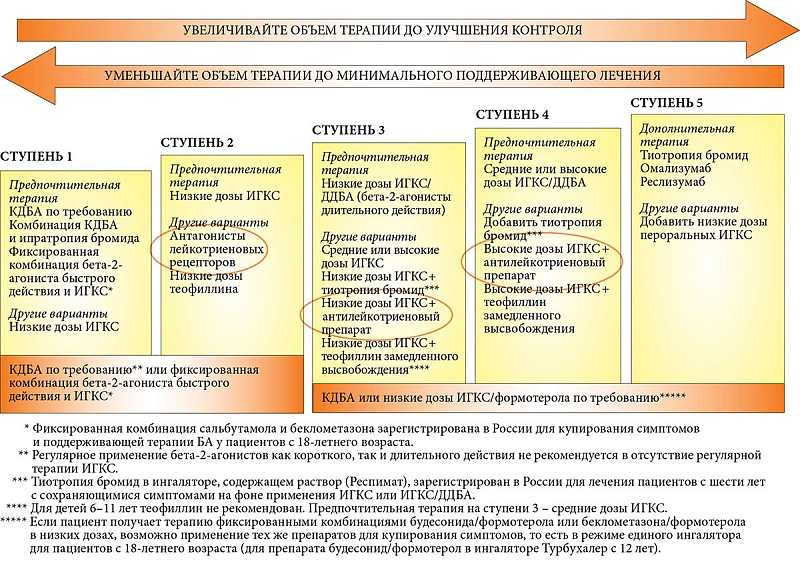
- •Бронхиальная астма. Этиопатогенез. Клиника обострений различной степени тяжести.
- •Бронхиальная астма. Критерии тяжести заболевания, лабораторная диагностика.
- •Купирование приступов бронхиальной астмы в зависимости от тяжести.
- •Базисная терапия бронхиальной астмы (препараты, схема, критерии эффективности).
- •7. Асит
- •Стенозирующий ларинготрахеит. Этиопатогенез. Клиника, диагностика. Неотложная помощь.
- •Муковисцидоз. Особенности клиники, принципы диагностики, лечения.
- •Интенсивная посиндромная терапия при гипертермическом, судорожном синдроме
- •Неревматические кардиты. Этиология. Классификация. Клиника. Степени нк.
- •Степени нк
- •Неревматические кардиты. Лечение. Профилактика. Диспансерное наблюдение.
- •Впс (Тетрада Фалло). Диагностика. Клиника. Лечение одышечно-цианотических приступов.
- •Классификация врожденных пороков сердца у детей (по гемодинамике). Оап, дмпп, дмжп – клиника, диагностика, хирургическое лечение.
- •Острая ревматическая лихорадка у детей. Этиология. Классификация. Особенности современного течения у детей.
- •Острая ревматическая лихорадка у детей. Клиника. Диагностика.
- •Лечение острой ревматической лихорадки у детей. Профилактика острой ревматической лихорадки.
- •Стадии хронической сердечной недостаточности. Принципы лечения.
- •Ювенильный ревматоидный артрит. Этиопатогенез. Клиника. Диагностика. Лечение.
- •4. Энтезитный артрит
- •5. Псориатический артрит
- •Системная красная волчанка у детей. Клиника. Диагностика. Лечение.
- •1. Кожный синдром
- •2. Суставной синдром
- •3. Мышечный синдром
- •4. Поражение внутренних органов – серозиты
- •Склеродермия. Клиника. Диагностика. Лечение.
- •1. Кожный синдром - блестящая, плотная, натянутая кожа (твердокожие)
- •2. Суставной синдром
- •3. Мышечный синдром
- •4. Поражение во
- •Дерматомиозит. Клиника. Диагностика. Лечение.
- •1. Кожный синдром
- •2. Суставной синдром – не часто
- •3. Мышечный синдром
- •4. Поражение во
- •Дефицитные анемии. Этиология. Классификация. Клиника. Диагностика. Лечение железодефицитных анемий.
- •1. Общий анализ крови:
- •2. Биохимический анализ крови:
- •3. Исследование миелограммы:
- •4. Дополнительные методы исследования обмена железа
- •Гемолитические анемии у детей. Классификация. Клиника. Диагностика. Лечение наследственного сфероцитоза.
- •Острые лейкозы у детей. Клиника. Классификация. Диагностика. Принципы терапии.
- •Гемофилия. Клиника. Диагностика. Лечение.
- •Идиопатическая тромбоцитопеническая пурпура. Клиника. Диагностика. Лечение.
- •Геморрагический васкулит. Этиология. Патогенез. Клиника.
- •Геморрагический васкулит. Лечение. Профилактика.
- •Неотложная терапия геморрагического синдрома при геморрагических диатезах (тромбоцитопения, гемофилия).
- •Гломерулонефрит у детей. Этиология и патогенез. Клиника и диагностика. Клинические варианты. Лечение.
- •Пиелонефрит у детей. Этиология, клиника и диагностика. Лечение.
- •Хронический гастрит, гастродуоденит у детей. Этиопатогенез. Особенности клиники у детей.
- •3. Астено-вегетативный синдром
- •Хронический гастрит, гастродуоденит. Диагностика. Лечение.
- •Билиарная дисфункция у детей. Этиологии. Клиника. Диагностика. Дифференцированное лечение.
- •1. Болевой синдром
- •Язвенная болезнь у детей. Этиология. Клиника. Принципы лечения. Диагностика. Классификация.
- •Панкреатиты у детей. Этиопатогенез. Клиника. Диагностика. Лечение.
- •Принципы лечения панкреатитов у детей.
- •Врожденный гипотиреоз. Клиника. Диагностика. Неонатальный скрининг.
- •Сахарный диабет у детей. Клиника. Диагностика. Принципы лечения гипергликемической и гипогликемической комы. Особенности инсулинотерапии у детей.
- •Инсулины
- •Аллергодерматозы. Этиология. Клиника. Принципы лечения атопического дерматита.
- •Особенности иммунограммы у детей. Иммунокоррекция при приобретенных иммунодефицитных состояниях.
7. Асит
Суть данного метода заключается в постепенном введении в организм пациента по специальной схеме возрастающих доз аллергена, на который возникает реакция.
Коррекция дозы базисного препарата проводится каждые два месяца
При отсутствии приступов – постоянное снижение дозы
При наличии только легких приступов, более редких, чем характерно для данной тяжести заболевания – дозу сохраняют на следующие два месяца
При более частых легких приступах или приступе средней, тяжелой степени – дозу препарата повышают
Препараты для лечения БА |
||
КДБА |
Сальбутамол Фенотерол Гексапреналин |
Саламол Эко Легкое дыхание Беротек Ипрадол |
КДАХ |
Ипратропия бромид |
Атровент |
КДБА+КДАХ |
Ипратропия бромид+Фенотерол |
Беродуал |
ДДБА |
Сальметерол Формотерол |
|
ДДАХ |
Тиотропия бромид |
|
ИГКС |
Беклометазон Флутиказон Будесонид Мометазон |
Беклазон, Кленил Фликсотид Пульмикорт
|
ДДБА+ИГКС |
Формотерол+Будесонид Салметеро+Флутиказон |
Симбикорт Серетид |
СМТК |
Кромогликат Недокромил |
|
Теофиллины пролонгированные |
|
Теофиллин МВ |
АЛТР |
Монтелукаст Зафирлукаст |
Сингуляр Аколат |
АТ |
Омализумаб |
Ксолар |
АСИТ |
Аллерген, на который возникает аллергия |
|

Немедикаментозные методы лечения бронхиальной астмы у детей:
1. Диетотерапия
2. Респираторная терапия
3. Релаксационная и аутогенная тренировка
4. Массаж грудной клетки (вибрационный, перкуссионный)
5. Лечебная физкультура с дыхательной гимнастикой
6. Спелеотерапия и галотерапия
7. Физиотерапия
8. Лазерная терапия
9. Иглоукалывание
10.Фитотерапия
11. Психотерапевтическая коррекция нервно-психического статуса больного
Стенозирующий ларинготрахеит. Этиопатогенез. Клиника, диагностика. Неотложная помощь.
Ответ.
Смотри вопрос 41
Муковисцидоз. Особенности клиники, принципы диагностики, лечения.
Ответ.
Муковисцидоз - наиболее частое аутосомно–рецессивное, потенциально летальное, наследственное заболевание у лиц белой расы.
Этиология
Мутация в гене CFTR - Cystic fibrosis transmembrane conductance regulator protein - (локус 31 на длинном плече 7 пары хромосом) – муковисцидозный трансмембранный регулятор проводимости, регулирует работу хлорных и натриевых каналов, участвует в проведении воды в клетки.
Описано около 2000 мутаций гена Муковисцидоза, 50 % - F508. В России выделено 33 мажорные мутации.
Патогенез
В результате генетического дефекта секреты всех экзокринных желез респираторного тракта, кишечника, поджелудочной железы, потовых, слёзных желёз сгущаются, их выделение затруднено.
Все секреты содержат высокий уровень натрия и хлора (синдром «солёного ребенка», солёный привкус кожи), белка. Родители отмечают солёный вкус кожи, когда они целуют своего ребенка.
Вязкий секрет дыхательных путей содержит повышенное количество муцинов, ДНК и белка, вызывает закупорку бронхов и нарушает процесс самоочищения бронхов.
У больных персистирует хроническая бактериальная инфекция дыхательных путей с развитием пневмосклероза, деформацией бронхов (бронхоэктазы), прогрессивным снижением ФВД (функций внешнего дыхания) по рестриктивному типу.
Хроническая бактериальная инфекция в респираторном тракте
В первые 3 года жизни – Hemophilus influenzae
Затем последовательная колонизация –Staphilococcus aureus, Pseudomonas aеruginosa
Затем – Burkholderia cepacia, Stenotrophomonas maltophilia, Flavimonas oryzihabitans
Вязкий секрет поджелудочной железы ведет к развитию фиброза в ткани железы. Снижается выработка и активность панкреатических ферментов. Со стороны кишечника развивается синдром мальабсорбции с преобладанием стеатореи.
Густая вязкая желчь обуславливает развитие цирроза печени.
Изменение секреции половых желез приводит к нарушению репродуктивной функции.
Клиника
Основные формы:
1. Смешанная, с поражением желудочно-кишечного тракта и бронхолегочной системы (75-80%)
2. Преимущественно легочная (15-20%)
3. Преимущественно кишечная (5%)
Мекониальный илеус – кишечная непроходимость у 15-20% новорожденных, больных Муковисцидозом. Меконий не отходит в первые 48 часов жизни. Может развиться мекониевый перитонит.
Повторные бронхиты и пневмонии с затяжным течением, БОС- бронхообструктивный синдром, кашель с вязкой, трудно отделяемой мокротой.
Отмечаются вялость, бледность кожи, дефицит массы тела, коклюшеподобный кашель, цианоз, одышка. Эпизодов апноэ обычно не бывает.
В школьном возрасте - кашель, одышка. Аускультативные симптомы бронхита, участки ослабленного дыхания в легких сохраняются постоянно. Симптомы усиливаются при наслоении ОРВИ.
С возрастом формируются деформации грудной клетки, «барабанные палочки» и «часовые стеклышки», признаки легочного сердца и хронической ДН.
Хроническая риносинусопатия, нередко полипозная – заложенность носа, вязкое отделяемое из носа, обострения синусита.
Клиническая картина синдрома мальабсорбции: Отмечается дефицит массы тела при удовлетворительном аппетите. Стул учащенный, объемный, блестящий за счет нейтрального жира, плохо смывается с горшка.
Признаки цирроза печени – гепатоспленомегалия, расширение сосудистой сети на передней брюшной стенке. Субиктеричность кожи и склер, симптомы кровоточивости появляются в поздних стадиях заболевания.
Диагностика
Неонатальный скрининг в роддоме – повышение уровня ИРТ (иммунореактивного трипсина) в крови более 70 мг/мл.
Потовая проба – повышение концентрации натрия и хлора в потовой жидкости (у детей старше 1 года - более 60 мкмоль/л; у детей до 1 года – более 40 мкмоль/л).
Исследование ДНК – выявление патологических мутаций гена 7q31.
Для описания легочной формы – проводятся спирометрия и спирография. Выявляется прогрессивное снижение ФЖЕЛ (форсированной жизненной ёмкости лёгких)
Рентгенография и КТ легких – устанавливаются степень пневмосклероза и деформации бронхов.
Для описания кишечной формы М. – проводится УЗИ печени и поджелудочной железы с оценкой степени фиброза и портальной гипертензии, наличия конкрементов в желчевыводящих путях.
Определение панкреатической эластазы-1 в кале. Она снижена из-за гипофункции поджелудочной железы.
Определение количества липидов в суточном кале. Отмечается стеаторея вследствие дефицита липазы.
Определение биохимических печеночных маркеров цитолиза (АЛТ, АСТ) и функциональной недостаточности печени (снижение белково-синтетической функции печени – снижен синтез альбумина и факторов свертывания).
ЛОР-обследование для выявления хронической риносинусопатии, в т.ч. полипозной.
Исследование репродуктивной функции.
Лечение
Диета. В раннем возрасте рекомендуется пролонгированное грудное вскармливание. Больным с М. необходима диета с повышенной калорийностью (130-150%), богатая белками, с некоторым ограничением жиров, с добавлением энпитов, обогащенных СЦТГ – среднецепочечными триглицеридами.
В жаркое время года требуется дополнительный прием хлорида натрия при усиленном потоотделении (1-5 гр/сутки) и в случае потери жидкости при диарее.
Основные направления в лечении:
Антибактериальная терапия хронической бактериальной инфекции дыхательных путей
Муколитическая терапия
Кинезитерапия
Заместительная ферментная терапия
Холелитолитические препараты
Антибактериальная терапия хронической бактериальной инфекции дыхательных путей
До высева синегнойной палочки – при обострении внутривенно назначаются цефалоспорины 3 поколения на 2 недели.
При первом высеве синегнойной палочки назначаются ингаляционные тобрамицины Тоби или Брамитоб (группа аминогликозидов) в течение 28 дней или ингаляции Антибиотика - Колистин с пероральным ципрофлоксацином на 3 недели.
При повторном высеве синегнойной палочки – назначается в/венно цефтазидим с амикацином или тобрамицином на 2 недели или второй курс ингаляций колистина в высокой дозе с пероральным ципрофлоксацином на 3 недели.
При 3-ем высеве – такой же курс в течение 3 месяцев.
При хронической синегнойной инфекции – назначается постоянный прием ингаляционных тобрамицинов по 28 дней через 28 дней.
Или назначается чередование ингаляционных тобрамицинов с ингаляцией колистина или постоянные ингаляции колистина с курсами в/венных антибиотиков 1 раз в 3 месяца.
При обострении бронхолегочного процесса – назначаются в/венно на 2 недели в высоких дозах цефтазидим, цефепим, пиперациллин, пиперациллин+тазобактам, тикарциллин, тикарциллин/клавуланат, азлоциллин, азтреонам, имипинем, меропенем, коломицин, амикацин, тобрамицин.
Муколитическая терапия
Постоянные ингаляции ДНК-азы (пульмозим – муколитик дорназа альфа), прием ацетилцистеина (флуимуцил, АСС).
Кинезитерапия
Постуральный дренаж, вибромассаж, в т.ч. с использованием флаттера (специального дыхательного тренажёра), масок с положительным давлением на выдохе.
Заместительная ферментная терапия и Холелитолитические препараты
Постоянный прием креона в кишечнорастворимых капсулах. Креон содержит панкреатические ферменты.
Постоянный прием препаратов урсодезоксихолевой кислоты для разжижения желчи - урсофальк или урсосан.
Наблюдение за больными
В России, в городе Москва расположен Республиканский Центр Муковисцидоза.
В Пермском крае на базе ПКДКБ Пермской краевой детской клинической больницы организован Краевой центр муковисцидоза, создан Реестр больных муковисцидозом.
