
- •Тема: Хирургические методы лечения хронического периодонтита Ситуационная задача 1
- •Ситуационная задача 2
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 3
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 4
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 5
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Тема: Ретенция, дистопия зубов. Перикоронит нижнего третьего моляра Ситуационная задача 12
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 13
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •Ситуационная задача 14
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Тема: Одонтогенный верхнечелюстной синусит. Перфорация и свищ верхнечелюстной пазухи Ситуационная задача 19
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 20
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 21
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •Тема: Лимфаденит челюстно-лицевой области
- •Тема: Проявления вич-инфекции в челюстно-лицевой области
- •Тема: Абсцессы и флегмоны челюстно-лицевой области Ситуационная задача 29
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •5. Назовите снимок, опишите 2.2 зуб, 3.7 зуб.
- •Ситуационная задача 30
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •1) Подкожное клетчаточное пространство:
- •2) Межапоневротическое клетчаточное пространство:
- •3) Подапоневротическое клетчаточное пространство:
- •4) Подмышечное клетчаточное пространство:
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 31
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 32
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 33
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 34
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 35
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 36
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 37
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 38
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 39
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 40
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 41
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
- •Ситуационная задача 42
- •1. Поставьте предварительный диагноз и обоснуйте его.
- •2. Объясните возможную причину заболевания.
- •3. Объясните патогенез одонтогенных воспалительных заболеваний.
Тема: Проявления вич-инфекции в челюстно-лицевой области
Ситуационная задача 26
Пациент Н., 20 лет, обратился с жалобами на болезненность в языке, невозможность приема пищи, наличие серого налета в полости рта, общее недомогание.
Анамнез развития заболевания. Болен 3 недели. Причину заболевания назвать не может.
Анамнез жизни. Болеет ОРЗ 5-6 раз в год. Гепатит, туберкулез, сифилис отрицает. Курит с 15 лет. Аллергоанамнез без особенностей.
Объективно. Общее состояние средней тяжести. Лицо симметричное. Кожный покров с сероватым оттенком. В правой и левой поднижнечелюстных областях пальпируются лимфатические узлы с бугристой поверхностью, плотный консистенции, безболезненные, подвижные размерами 2,0х1,5х0,4 см. Открывание рта свободное. При осмотре полости рта обнаружен серо-белого цвета налет, покрывающий слизистую оболочку щек, языка, твердого неба, который при соскабливании снимается с обнажением эрозивной поверхности. Имеются разрушенные зубы в полости рта. Определяется большое количество мягкого и плотного зубного налета.
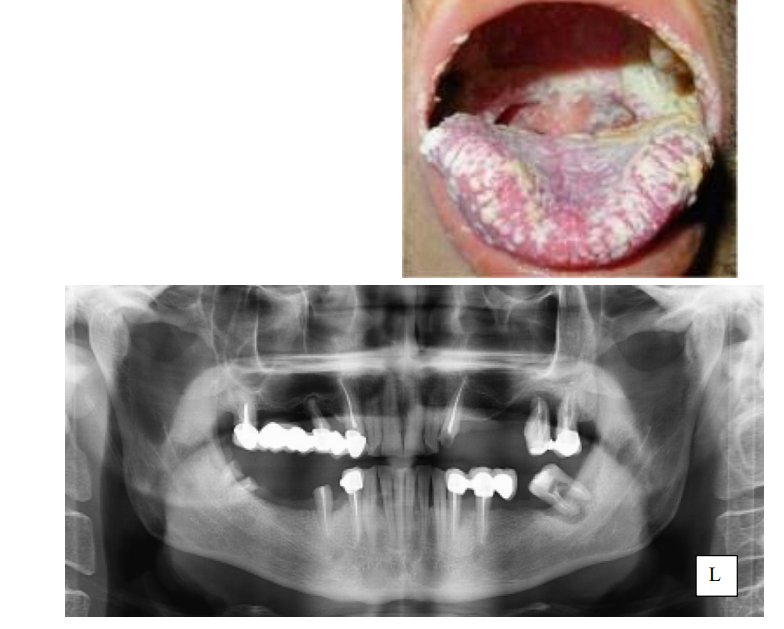
1. Поставьте предварительный диагноз и обоснуйте его. Основное заболевание: ВИЧ-инфекция, стадия 4А - стадия вторичных заболеваний. Осложнение данного заболевания - кандидоз ПР. На основании жалоб: болезненность в языке, невозможность приема пищи, наличие серого налета в полости рта, общее недомогание. При осмотре: обнаружен серо-белого цвета налет, покрывающий слизистую оболочку щек, языка, твердого неба, который при соскабливании снимается с обнажением эрозивной поверхности. Осложнение – хронический лимфаденит подНЧ л/у - пальпируются лимфатические узлы с бугристой поверхностью, плотный консистенции, безболезненные, подвижные размерами 2,0х1,5х0,4 см.
2. Какие данные анамнеза можно уточнить у пациента? Проводилось ли тестирование на ВИЧ-инфекцию, если да – то когда, причина проведения тестирования, последний отрицательный тест на ВИЧ. Наличие заболеваний, имеющих одинаковый с ВИЧ-инфекцией механизм передачи (вирусные гепатиты В и С, ЗППП) или способствующих заражению ВИЧ. О сексуальном и репродуктивном здоровье (методы контрацепции в настоящее время). Употребление алкоголя и других психоактивных веществ. Факторы, свидетельствующие об очень высоком риске заражения ВИЧ: переливание крови или ее препаратов, пересадка органов и тканей от ВИЧ-инфицированного лица. Факторы, свидетельствующие о высоком риске заражения ВИЧ: рождение обследуемого лица от ВИЧ-инфицированной матери, не получавшей профилактику передачи ВИЧ ребенку; регулярные незащищенные (без использования презерватива) половые контакты с ВИЧ-инфицированным пациентом или совместный с ним парентеральный прием психоактивных веществ. Факторы, свидетельствующие об определенном риске заражения ВИЧ: повреждение кожных покровов или слизистых оболочек инструментом, контаминированным ВИЧ, попадание крови ВИЧ-инфицированного на слизистые оболочки или поврежденную кожу обследуемого;половые контакты с ВИЧ-инфицированным партнером: однократный незащищенный или регулярные с использованием презерватива (возможны случаи его неправильного использования);половые контакты, парентеральный прием наркотиков на территориях, где ВИЧ распространен среди той группы риска, к которой относится пациент; переливание крови, пересадка органов и тканей, парентеральные вмешательства на территориях с высоким (> 1% всего населения) уровнем распространения ВИЧ; Факторы, свидетельствующие о возможности заражения ВИЧ: половые связи, прием психоактивных веществ, парентеральные вмешательства на территориях с низким уровнем распространения ВИЧ.
3. Объясните возможную причину заболевания. Развитие кандидоза полости рта на фоне ВИЧ-инфекции. Возбудитель – условно-патогенные дрожжеподобные грибы рода Candida.
4. Составьте план дополнительного обследования пациента. Критерием высокой достоверности диагностики ВИЧ-инфекции является обнаружение РНК ВИЧ с помощью полимеразной цепной реакции (ПЦР). Критерием значительной достоверности заражения ВИЧ считается обнаружение антител к отдельным антигенам ВИЧ методом иммунного блоттинга. К критериям большой достоверности относится обнаружение антител к отдельным диагностически значимым белкам ВИЧ при использовании других методик. Для диагностики кандидоза – микроскопический анализ материала, взятого из очага поражения (соскоб из ПР), его посев с учетом степени обсемененности пораженной ткани.
5. Назовите снимок, опишите 3.7 зуб. Панорамная томограмма (ортопантомограмма). Коронковая часть 3.6 зуба покрыта пломбой на окклюзионной поверхности. Шейка зуба не изменена. Зуб наклонен медиально. Медиальный и дистальный корни конусовидной формы. Корневые канала неравномерно обтурированы пломбировочным материалом. Периодонтальная изменена. Периапикальная/маргинальная очаговая деструкция кости с ровными, четкими границами, шириной до 3-4 мм. Заключение: хронический апикальный гранулематозный периодонтит 3.7 зуба.
6. Составьте план лечения. Постановка на учет в ВИЧ-диспансер. Назначение антиретровирусной терапии (Трехкомпонентные комбинированные схемы: зидовудин (300 мг) + ламивудин (150 мг) + невирапин (200-400 мг). Основу местной и общей этиологической терапии кандидоза СОПР составляют ПГЛС (антимикотики. При назначении антимикотиков местно наиболее часто используют лекарственные средства группы полиеновых антибиотиков (нистатин, мазь, 2 раза в день на пораженные участки) и производные азолов (флуконазол, гель, 2 раза в сутки). Данные лекарственные средства назначаются в форме мази, геля, спрея, суспензии, крема, пастилок, таблеток для рассасывания. С целью более эффективного разрушения грибково-бактериальных биопленок в схему лечения кандидоза следует включать антисептики. К часто применяемым для местного лечения антисептикам относятся цетилпиридиния хлорид, хлоргексидина биглюконат, деквалиния хлорид, триклозан, гексетидин, сангвиритри. Симптоматическое лечение кандидоза СОПР предполагает использование лекарственных средств, способствующих эпителизации, стимулирующих процессы пролиферации и дифференцировки клеток эпителия. Для этого применяются витамины А, Е, Солкосерил, Актовегин, Метилурацил в форме аппликаций по 20 мин 3–4 раза в день с 4–5-го дня от начала лечения. При болевым симптоме используют средства с обезболивающим эффектом (гели Холисал, Калгель, Дентинокс и др.). Продолжительность лечения острых форм заболевания средствами местного действия составляет в среднем 2–3 недели. Его рекомендовано продолжать до исчезновения жалоб и клинических проявлений, а затем еще в течение 1 недели, что в среднем составляет 2–3 недели для ПГЛС и до 3 недель — для антисептиков. Поскольку при кандидозе имеются нарушения иммунитета, могут применяться лекарственные средства, способствующие повышению резистентности организма (иммуномодуляторы, иммуностимуляторы, адаптогены), которые назначает врач-иммунолог или терапевт после подтверждения нарушений клеточного или гуморального иммунитета. Лечебное питание при кандидозе СОПР предусматривает ограничение продуктов, содержащих избыток сахара и способствующих процессу брожения. Пища должна быть легко усвояемой, механически и химически щадящей. Рацион должен включать продукты, подавляющие рост грибов, способствующие нормализации биоценоза кишечника и рта (кисломолочные, содержащие клетчатку, с низким содержанием сахаров). Операция удаления 3.7 зуба (мандибулярная анестезия, ЛС- артикаин 4% с вазоконстриктором 1:200
Ситуационная задача 27
Пациент Ф., 32 лет, обратился к стоматологу с жалобой на появление белесоватых высыпаний в полости рта.
Анамнез развития заболевания. Обратил внимание на изменение слизистой оболочки полости рта неделю назад. Болевых ощущений не отмечает. Причину назвать не может. 2 года назад изготовлен мостовидный протез на верхнюю челюсть в месте отсутствующего 2.6 зуба.
Анамнез жизни. Гепатит, туберкулез, сифилис отрицает. Аллергии нет. Курит в течение 5 лет. Соматически считает себя здоровым.
Объективно. Общее состояние удовлетворительное. Лицо симметричное. Кожа физиологической окраски. В поднижнечелюстных областях с двух сторон пальпируются три лимфатических узла плотной консистенции, безболезненные, округлой формы до 1 см в диаметре. Открывание рта свободное. При осмотре полости рта на слизистой оболочке твердого и мягкого неба имеется белесоватый налет с шероховатой поверхностью, четкими границами, не снимающийся при соскабливании.
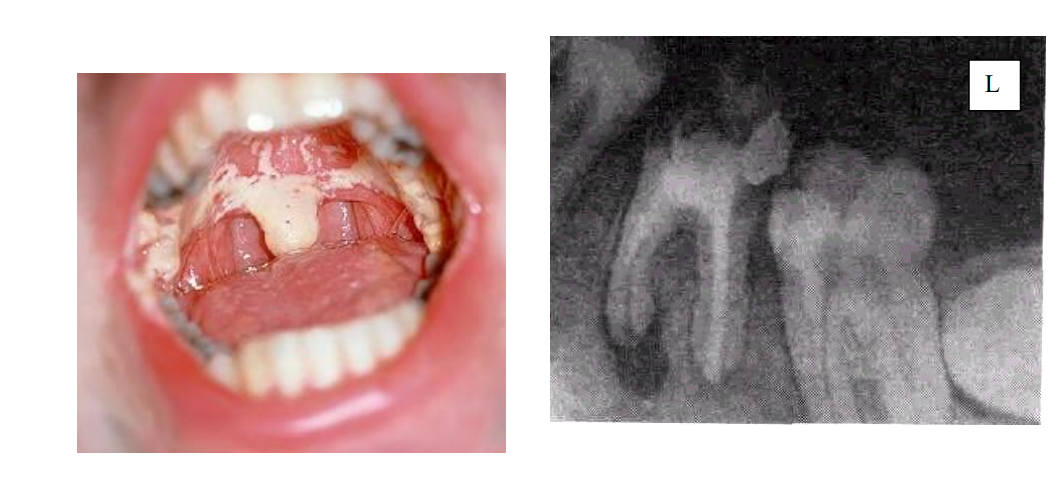
1. Поставьте предварительный диагноз и обоснуйте его. Основное заболевание: ВИЧ-инфекция, стадия 4А - стадия вторичных заболеваний. Осложнение данного заболевания - кандидоз ПР. На основании жалоб: появление белесоватых высыпаний в полости рта. При осмотре: на слизистой оболочке твердого и мягкого неба имеется белесоватый налет с шероховатой поверхностью, четкими границами, не снимающийся при соскабливании. Осложнение – хронический лимфаденит подНЧ л/у - пальпируются лимфатические узлы, плотный консистенции, безболезненные, округлые, размером ъдо 1 см в диаметре.
2. Какие данные анамнеза можно уточнить у пациента? Проводилось ли тестирование на ВИЧ-инфекцию, если да – то когда, причина проведения тестирования, последний отрицательный тест на ВИЧ. Наличие заболеваний, имеющих одинаковый с ВИЧ-инфекцией механизм передачи (вирусные гепатиты В и С, ЗППП) или способствующих заражению ВИЧ. О сексуальном и репродуктивном здоровье (методы контрацепции в настоящее время). Употребление алкоголя и других психоактивных веществ. Факторы, свидетельствующие об очень высоком риске заражения ВИЧ: переливание крови или ее препаратов, пересадка органов и тканей от ВИЧ-инфицированного лица. Факторы, свидетельствующие о высоком риске заражения ВИЧ: рождение обследуемого лица от ВИЧ-инфицированной матери, не получавшей профилактику передачи ВИЧ ребенку; регулярные незащищенные (без использования презерватива) половые контакты с ВИЧ-инфицированным пациентом или совместный с ним парентеральный прием психоактивных веществ. Факторы, свидетельствующие об определенном риске заражения ВИЧ: повреждение кожных покровов или слизистых оболочек инструментом, контаминированным ВИЧ, попадание крови ВИЧ-инфицированного на слизистые оболочки или поврежденную кожу обследуемого;половые контакты с ВИЧ-инфицированным партнером: однократный незащищенный или регулярные с использованием презерватива (возможны случаи его неправильного использования);половые контакты, парентеральный прием наркотиков на территориях, где ВИЧ распространен среди той группы риска, к которой относится пациент; переливание крови, пересадка органов и тканей, парентеральные вмешательства на территориях с высоким (> 1% всего населения) уровнем распространения ВИЧ; Факторы, свидетельствующие о возможности заражения ВИЧ: половые связи, прием психоактивных веществ, парентеральные вмешательства на территориях с низким уровнем распространения ВИЧ.
3. Объясните возможную причину заболевания. Развитие кандидоза полости рта на фоне ВИЧ-инфекции. Возбудитель – условно-патогенные дрожжеподобные грибы рода Candida.
4. Составьте план дополнительного обследования пациента. Критерием высокой достоверности диагностики ВИЧ-инфекции является обнаружение РНК ВИЧ с помощью полимеразной цепной реакции (ПЦР). Критерием значительной достоверности заражения ВИЧ считается обнаружение антител к отдельным антигенам ВИЧ методом иммунного блоттинга. К критериям большой достоверности относится обнаружение антител к отдельным диагностически значимым белкам ВИЧ при использовании других методик. Для диагностики кандидоза – микроскопический анализ материала, взятого из очага поражения (соскоб из ПР), его посев с учетом степени обсемененности пораженной ткани.
5. Назовите снимок, опишите 3.6 зуб. Внутриротовая рентгенограмма зуба 3.6 Коронковая часть зуба разрушена. Медиальный корень зуба искривлен в апикальной трети дистально. Дистальный корень конусовидный. Медиальный корневой канал неравномерно обтурирован пломбой. Пломбировочный материал не доходит до верхушки зуба. Дистальный корневой канал равномерно обтурирован пломбой. Периодонтальная щель в апикальной части медиального корня изменена. Периапикальная очаговая деструкция кости с неровными, четкими границами, шириной до 5-6 мм. Заключение: хронический апикальный гранулирующий периодонтит 3.6 зуба.
6. Составьте план лечения. Постановка на учет в ВИЧ-диспансер. Назначение антиретровирусной терапии (Трехкомпонентные комбинированные схемы: зидовудин (300 мг) + ламивудин (150 мг) + невирапин (200-400 мг). Основу местной и общей этиологической терапии кандидоза СОПР составляют ПГЛС (антимикотики). При назначении антимикотиков местно наиболее часто используют лекарственные средства группы полиеновых антибиотиков (нистатин, мазь, 2 раза в день на пораженные участки) и производные азолов (флуконазол, гель, 2 раза в сутки). Данные лекарственные средства назначаются в форме мази, геля, спрея, суспензии, крема, пастилок, таблеток для рассасывания. С целью более эффективного разрушения грибково-бактериальных биопленок в схему лечения кандидоза следует включать антисептики. К часто применяемым для местного лечения антисептикам относятся цетилпиридиния хлорид, хлоргексидина биглюконат, деквалиния хлорид, триклозан, гексетидин, сангвиритри. Симптоматическое лечение кандидоза СОПР предполагает использование лекарственных средств, способствующих эпителизации, стимулирующих процессы пролиферации и дифференцировки клеток эпителия. Для этого применяются витамины А, Е, Солкосерил, Актовегин, Метилурацил в форме аппликаций по 20 мин 3–4 раза в день с 4–5-го дня от начала лечения. При болевым симптоме используют средства с обезболивающим эффектом (гели Холисал, Калгель, Дентинокс и др.). Продолжительность лечения острых форм заболевания средствами местного действия составляет в среднем 2–3 недели. Его рекомендовано продолжать до исчезновения жалоб и клинических проявлений, а затем еще в течение 1 недели, что в среднем составляет 2–3 недели для ПГЛС и до 3 недель — для антисептиков. Поскольку при кандидозе имеются нарушения иммунитета, могут применяться лекарственные средства, способствующие повышению резистентности организма (иммуномодуляторы, иммуностимуляторы, адаптогены), которые назначает врач-иммунолог или терапевт после подтверждения нарушений клеточного или гуморального иммунитета. Лечебное питание при кандидозе СОПР предусматривает ограничение продуктов, содержащих избыток сахара и способствующих процессу брожения. Пища должна быть легко усвояемой, механически и химически щадящей. Рацион должен включать продукты, подавляющие рост грибов, способствующие нормализации биоценоза кишечника и рта (кисломолочные, содержащие клетчатку, с низким содержанием сахаров). Операция удаления 3.6 зуба (мандибулярная анестезия, ЛС- артикаин 4% с вазоконстриктором 1:200).
Ситуационная задача 28
Пациент Ш., 24 лет, во время прохождения профилактического осмотра предъявил жалобы на увеличение шейных лимфатических узлов с обеих сторон.
Анамнез развития заболевания. В течение месяца до обращения к врачу отмечал насморк, сухой кашель, умеренную боль в горле при глотании.
Анамнез жизни. Гепатит С установлен 2 года назад. Туберкулез, сифилис отрицает. Аллергоанамнез без особенностей. Признает факт употребления наркотических средств (героин) внутривенно в течение последнего года.
Объективно. Общее состояние удовлетворительное. Лицо симметричное. Кожа физиологической окраски. Пальпируются увеличенные до 2 см множественные лимфатические узлы в поднижнечелюстных областях, вдоль кивательных мышц, плотной консистенции, слабо болезненные. Открывание рта свободное. При осмотре полости рта выявлена умеренная гиперемия слизистой оболочки зева, увеличение небных миндалин.
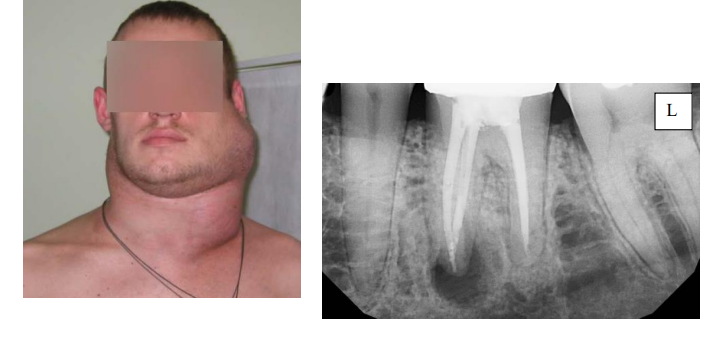
1. Поставьте предварительный диагноз и обоснуйте его. Основное заболевание – лимфоаденопатия подНЧ л/у слева. На основании жалоб: увеличение шейных лимфатических узлов с обеих сторон. На основании анамнеза: в течение месяца до обращения к врачу отмечал насморк, сухой кашель, умеренную боль в горле при глотании. При осмотре: пальпируются увеличенные до 2 см множественные лимфатические узлы в поднижнечелюстных областях, вдоль кивательных мышц, плотной консистенции, слабо болезненные. Фоновое заболевание: гепатит С установлен 2 года назад.
2. Объясните возможную причину заболевания. Развитие лимфоаденопатии на фоне ВИЧ-инфекции.
3. Составьте план дополнительного обследования. ОАК с подсчетом лейкоцитарной формулы; ОАМ; развернутый биохимический анализ крови (общий белок, альбумины, электрофорез глобулинов, билирубин общий и его фракции, активность аминотрансфераз, щелочной фосфатазы, γ –глютамилтранспептидазы, мочевина, креатинин, холестерин, триглицериды, глюкоза). Гистологическая диагностика л/у - для диагностики патологии лимфатических узлов чаще всего используют пункционную биопсию. ультразвуковое исследование лимфатических узлов. Критерием высокой достоверности диагностики ВИЧ-инфекции является обнаружение РНК ВИЧ с помощью полимеразной цепной реакции (ПЦР). Критерием значительной достоверности заражения ВИЧ считается обнаружение антител к отдельным антигенам ВИЧ методом иммунного блоттинга. К критериям большой достоверности относится обнаружение антител к отдельным диагностически значимым белкам ВИЧ при использовании других методик.
4. Назовите снимок, опишите 3.6 зуб. Внутриротовая рентгенограмма зуба 3.6 Коронковая часть зуба покрыта коронкой. Медиальный и дистальный корни конусовидные. Корневые каналы равномерно обтурированы пломбой. Периодонтальная щель в апикальной части медиального корня изменена. Периапикальная очаговая деструкция кости с ровными, четкими границами, шириной до 6-7 мм. Заключение: хронический апикальный гранулематозный периодонтит 3.6 зуба.
5. Какие заболевания необходимо дифференцировать в данном случае? Ревматоидная лимфоаденопатия. При ревматоидном артрите наблюдается боль, утренняя скованность в суставах, слабость, недомогание, похудание, повышение температатуры тела до 37˚С, анемия, сухость кожи, васкулиты. У 18% больных ревматоидным артритом имеет место генерализованная лимфоаденопатия. Узлы пальпируются на шее в поднижнечелюстной области, подмышечной, локтевой, паховой областях. При стихании активности заболевания размер лимфатических узлов уменьшается. Саркоидоз. Это хроническое воспалительное заболевание наиболее часто начинается с поражения легких и лимфатических узлов. Потеря веса, усталость, ночная потливость, лихорадка или чувство недомогания, узловатая эритема на коже лица, рук также могут быть предвестниками болезни. Процесс охватывает отдельные группы или все лимфатические узлы. Для постановки диагноза особое значение имеет биопсия пораженного лимфатического узла: преобладание эпителиальных клеток, небольшое количество гигантских клеток Пирогова-Лангханса, отсутствие нейтрофильной инфильтрации рядом с гранулемой, которая окружена ободком из лимфоцитов, казеозный некроз и фибриноидный некроз в центре гранулемы. Токсоплазмоз. При хроническом течении заболевания определяются симптомы общей интоксикации (субфебрилитет, слабость, недомогание, головная боль), миалгии, артралгии. У больных отмечаются раздражительность, снижение памяти, невротические реакции. Частым симптомом является генерализованная лимфаденопатия. Лимфатические узлы увеличены до 1-2 см, плотноватой консистенции, подвижные. Сифилис. Лимфаденит возникает примерно через 1 неделю после появления твердого шанкра. При этом заболевании лимфатический узел может достигать большого размера, безболезненный при пальпации, хрящеподобной консистенции за счет склерозирования. Лимфатические узлы остаются не спаянными между собой и окружающими тканями и могут располагаться в виде цепочки. Туберкулез. При туберкулезе чаще поражаются один или несколько шейных лимфатических узлов, которые медленно увеличиваются в размерах, спаиваются между собой и с окружающими тканями в так называемые «пакеты», образуя плотные конгломераты с бугристой поверхностью. При гистологическом исследовании лимфатического узла выявляют туберкулемы (часто сливающиеся) с частоколом эпителиодиных клеток, выраженный казеозный некроз, гигантские клетки Пирогова–Лангханса. Хроническое воспаление (сиалоаденит) поднижнечелюстной слюнной железы. Воспаленная слюнная железа увеличена в размерах, плотной консистенции, безболезненная при пальпации, смещаемая, с гладкой поверхностью, четкими границами. Кожа в цвете не изменена. Симптомы общей интоксикации, как правило, отсутствуют. Лимфангиома представляет собой скопление расширенных лимфатических сосудов, локализация разнообразная. На лице, шеи кистозная форма лимфангиомы определяется в виде округлого или овального новообразования, тестоватой консистенции, с четкими границами, безболезненная при пальпации. Кожа над опухолью в цвете не изменена. Аденома слюнной железы. Аденомой могут поражаться любые слюнные железы. При этом заболевании определяется опухолевый узел разных размеров, с четкими границами, ровной или бугристой поверхностью, безболезненный при пальпации, смещаемый. Кожа над опухолью в цвете не изменена. Лимфогрануломатоз. Злокачественная лимфома. Дермоидные, эпидермоидные кисты
6. Составьте план лечения. Постановка на учет в ВИЧ-диспансер. Назначение антиретровирусной терапии (Трехкомпонентные комбинированные схемы: зидовудин (300 мг) + ламивудин (150 мг) + невирапин (200-400 мг). Операция удаления 3.6 зуба (мандибулярная анестезия, ЛС- артикаин 4% с вазоконстриктором 1:200). В случаях длительного течения, значительного развития грануляций в очаге, прорастания их к коже с образованием свищевого хода проводят иссечение лимфатического узла вместе со свищевым ходом (некротомия) и ткани ушивают послойно.
