
Конспект
.pdf
Ядерная медицина
В основе радионуклидного метода диагностики лежит явление естественной радиоактивности, открытое в конце XIX века французским физиком Анри Беккерелем. Излучение, обнаруженное Беккерелем, стали называть сначала беккерелевыми лучами - по аналогии с рентгеновскими. Однако оказалось, что новое излучение не однородное, а складывается из трех составляющих, которые стали именовать по первым буквам греческого алфавита - α-, β-и γ-излучение.
Альфа-излучение (4α2) представляет собой поток атомов гелия, лишенных электронов.
Альфа-частица имеет двойной положительный заряд (два протона и два нейтрона) и массу, равную 4 атомным единицам. Пробег α-частиц в теле человека составляет несколько десятков микрон.
Бета-излучение - это поток β-частиц, т. е. электронов (e-1) или позитронов (β+).
Каждая частица обладает одним элементарным положительным или отрицательным электрическим зарядом. Масса электрона составляет всего около 1/1840 массы атома водорода. Электроны, образовавшиеся при распаде радионуклидов, проникают на несколько миллиметров в ткани человека.
Гамма-излучение - электромагнитное излучение, испускаемое при радиоактивном распаде.
Вотличие от тормозного излучения спектр γ-излучения дискретный, так как переход ядра атома из одного энергетического состояния в другое осуществляется скачкообразно. Свойства γ-излучения определяются длиной волны (λ) и энергией кванта (E). Кванты имеют высокую проникающую способность и оказывают выраженное биологическое действие.
Регистрация γ-квантов производится несколькими способами - подсчетом ионизаций в ионизационных камерах, газоразрядных счетчиках и фиксацией пробега γ-квантов в некоторых веществах при попадании в них ионизирующих излучений (так называемых сцинтилляторах). Число ионизаций, или сцинтилляций, соответствует числу радиоактивных распадов и, соответственно, количеству радиоактивного нуклида.
Единицей активности радионуклида в системе СИ является беккерель (Бк). 1 Бк равен 1 ядерному превращению за 1 с.
На практике еще используют внесистемную единицу кюри (Ки): 1 Ки = 3,7 х 1010 ядерных превращений за 1 с; 1 Бк равен 0,027 нКи.

РАДИОНУКЛИДНЫЕ ИССЛЕДОВАНИЯ
НА ОСНОВЕ ГАММА-ИЗЛУЧАЮЩИХ НУКЛИДОВ
Радиофармацевтическим препаратом (РФП) называется разрешенное для введения человеку с диагностической или лечебной целью химическое соединение, содержащее в своей молекуле определенный радиоактивный нуклид.
Большинство РФП, меченных γ-излучающими нуклидами, искусственно синтезированы эти химические соединения тем или иным образом отображают функцию органов и тканей или имитируют естественные метаболиты организма. В последние годы разработаны РФП на основе естественных химических соединений или их аналогов, которые более точно отражают течение биологических процессов при различных заболеваниях.
Основные требования, предъявляемые к РФП:
-низкая радиотоксичность, от которой зависит лучевая нагрузка на пациента и персонал;
-относительно короткий период полураспада;
-удобный для регистрации γ-излучения энергетический спектр;
-соответствующие биологические свойства, определяющие участие в метаболизме и позволяющие решать конкретные диагностические задачи;
-соответствующая фармакодинамика, при которой РФП быстро выводится из организма.
долгоживущими - физический период полураспада несколько недель
среднеживущими, - физический период полураспада в несколько дней
короткоживущими - физический период полураспада в несколько часов (99mTc, 111In, 113In, 199T1, 201T1, 123I)
ультракоротко-живущими - физический период полураспада в несколько минут (18F, 11C, 13N, 15O, 68Ga, 82Rb).
Время пребывания радионуклида в организме характеризуется периодом физического полураспада нуклида (Т1/2) и временем биологического полувыведения РФП из организма (Тб).
Эти величины комбинируются в интегральную величину скорости убывания активности (Тэфф): Тэфф=Т1/2х Тб / (Т1/2+ Тб).
РФП можно подразделить на органотропные, туморотропные\специфические, и соединения без выраженной селективности.
По способности проникать или не проникать через мембранные барьеры - на диффундирующие и недиффундирующие.
Органотропность РФП бывает направленной, если препарат создан специально для исследования определенного органа, в котором происходит его избирательное накопление, и косвенной, под которой понимают временную концентрацию РФП по пути его выведения из организма. Кроме того, существует понятие вторичной селективности, когда препарат претерпевает химические превращения, и возникают новые соединения, способные к накоплению в органах и тканях.
ОСНОВНЫЕ ТИПЫ АППАРАТОВ И ПРИНЦИПЫ РЕГИСТРАЦИИ γ-КВАНТОВ
Взависимости от способа и типа регистрации излучений все радиометрические приборы разделяются на следующие типы: - лабораторные радиометры для измерения радиоактивности отдельных образцов или проб различных биологических сред; - дозкалибраторы для измерения величины абсолютной радиоактивности образцов или растворов радионуклидов; - медицинские радиометры для измерения радиоактивности всего тела или отдельного органа;
- радиографы для регистрации динамики перемещения РФП в органах с представлением информации в виде кривых; - профильные сканеры для регистрации распределения РФП в теле больного либо в исследуемом органе с представлением данных в виде изображений (сканеры) или в виде кривых распределения.
- сцинтилляционная гамма-камера - для регистрации динамики перемещения РФП, а также для изучения его распределения в теле больного и исследуемом органе.
Внастоящее время все функции радиографов и сканеров совмещают в себе современные сцинтилляционные гамма-камеры.
РЕГИСТРАЦИЯ γ-КВАНТОВ
γ-Кванты, испускаемые радионуклидами, в теле пациента распространяются прямолинейно во всех направлениях. Они улавливаются специальными детекторами, расположенными вблизи тела пациента. Поскольку детектор имеет плоскую поверхность и находится во время исследования в одной плоскости по отношению к телу, улавливаются только γ-кванты, распространяющиеся в этой плоскости.
Сцинтилляционно-детектирующее устройство = сцинтиллятор + фотоэлектронного умножитель (ФЭУ).
Чаще всего в современных γ-камерах используются твердые сцинтилляторы на основе оптически прозрачных монокристаллов йодида натрия или калия, активированных таллием или теллуром. γ-Кванты, попадая в кристалл, передают ему свою энергию, в результате чего возникает свечение (флюоресценция), называемое сцинтилляцией. Это очень слабое свечение регистрируется с помощью высокочувствительного устройства - фотоэлектронного умножителя, преобразующего световые импульсы в электрические сигналы. Эти сигналы усиливаются встроенным усилителем и поступают на вход амплитудного анализатора (дифференциального дискриминатора). Число импульсов в единицу времени, или частота их следования, зависит от интенсивности излучения и, таким образом, от количества нуклида, находящегося в поле зрения детектора.
Однофотонной эмиссионная компьютерная томография (ОФЭКТ) позволяет получить объемное представление о распределении РФП внутри исследуемого органа или области исследования. ОФЭКТ-изображения получают путем записи серии плоскостных сцинтиграмм при вращении детекторов γ-камеры вокруг тела пациента. Затем с помощью мощных компьютеров производится построение срезов в различных плоскостях. Многие современные аппараты совмещают полученные томографические срезы с компьютерно-томографическими или магнитно-резонансными изображениями и таким образом соединяют анатомическую информацию с функциональной.

В общем виде устройство любого радиодиагностического прибора включает в себя следующие части:
-сцинтилляционно-детектирующее устройство, осуществляющее преобразование γ- или β-излучения в энергию квантов света, а затем - в электрические сигналы;
-усилитель электрических импульсов, поступающих со сцинтилляционно-детектирующего устройства;
-амплитудный анализатор импульсов - устройство, дифференцирующее поступающие с усилителя сигналы;
-устройство регистрации и представления информации - преобразователь сигналов дифференциального дискриминатора в цифровую, графическую или визуальную информацию;
-специализированный или универсальный компьютер для управления процессом сбора и обработки данных.
ВИДЫ РАДИОНУКЛИДНЫХ ИССЛЕДОВАНИЙ
Все радионуклидные исследования разделяют на динамические и статические.
Динамические исследования проводятся с целью изучения динамики распределения РФП в том или ином органе. Они состоят из записи серии кадров (плоскостных сцинтиграмм) в течение определенного времени после внутривенной инъекции РФП. Затем с помощью компьютерных программ производят обработку данных и построение кривых распределения РФП. Наиболее часто динамические исследования используются при изучении функции почек, печени и желчных путей, щитовидной железы.
Статические исследования применяют для оценки пространственного распределения РФП в теле больного или в каком-либо органе. Рассчитывают накопление РФП в тканях, сравнивают накопление в различных участках органов, оценивают равномерность накопления внутри органа. Статические исследования проводятся путем записи одной плоскостной сцинтиграммы над определенной областью тела в течение времени, необходимого для накопления достаточного объема информации.
ОФЭКТ можно отнести к разновидности статических исследований, но в последнее время разработаны программы динамической однофотонной эмиссионной КТ.
Все радионуклидные методы также разделяют на методы радиографической визуализации и невизуализационные методы. При радиографической визуализации распределение РФП оценивается непосредственно по сцинти-граммам или томограммам. Невизуализационные методы включают в себя методы измерения количества радионуклида в биологических средах организма и образцах тканей.
ОБЛАСТИ ПРИМЕНЕНИЯ РАДИОНУКЛИДНОЙ ДИАГНОСТИКИ
Онкология
РФП, избирательно накапливающиеся в опухолях, называют туморотропными и разделяют на следующие группы:
-РФП, способные накапливаться в тканях, окружающих опухоль.
-РФП, тропные к мембранам опухолевых клеток.
-РФП, проникающие в опухолевые клетки.
Задачами радионуклидного исследования в онкологии являются:
1.Выявление злокачественных новообразований различных органов и тканей;
2.Дифференциальная диагностика злокачественных и доброкачественных процессов;
3.Определение эффективности проводимого оперативного или консервативного лечения;
4.Выявление продолженного роста опухолей.
В диагностике опухолей используют статическую сцинтиграфию и одно-фотонную эмиссионную КТ.
Кардиология
Основные задачи радионуклидной диагностики сердечно-сосудистых заболеваний:
1.Выявление ишемии миокарда проводится с помощью перфузионной сцинтиграфии;
2.Определение повреждений (некроза) сердечной мышцы;
3.Определение метаболизма и жизнеспособности миокарда ОФЭКТ;
4.Выявление воспалительных заболеваний сердечно-сосудистой системы;
5.Оценка центральной гемодинамики и сократительной способности сердца радионуклидная равновесная вентрикулография . Основной методикой радионуклидного исследования в кардиологии является однофотонная эмиссионная КТ.
Пульмонология
Основными методиками радионуклидных исследований легких являются перфузионная и вентиляционная сцинтиграфия легких. Перфузионная сцинтиграфия легких основана на временной эмболизации капиллярного русла после внутривенного введения микроагрегатов или микросфер альбумина человеческой сыворотки, меченных радионуклидом. Отсутствие накопления РФП в какой-либо области легких свидетельствует о нарушении в ней кровотока.
Урология и нефрология
Радионуклидное исследование почек позволяет оценить клубочковую фильтрацию, канальцевую секрецию, уродинамику, а также состояние паренхимы, кровоснабжение и топографию органа в одном исследовании. При этом функциональные изменения выявляются на ранних стадиях патологического процесса. Введение небольших доз РФП позволяет выполнять неоднократные исследования.
Радионуклидные методы исследования почек включают:
-ренографию;
-динамическую сцинтиграфию почек;
-статическую сцинтиграфию почек;
-ангиореносцинтиграфию.
Печень, желчные пути и желудочно-кишечный тракт
Сцинтиграфия слюнных желез проводится для диагностики воспалительных, дистрофических и опухолевых заболеваний слюнных желез; оценки их функционального состояния при различных заболеваниях: сиалоаденитов (в частности паротита), слюнно-каменной болезни, синдрома Шегрена (хроническое воспаление экзокринных желез с признаками секреторной недостаточности). Сцинтиграфическая диагностика используется для выявления моторно-эвакуаторных расстройств желудка, тонкой кишки, определения тактики хирургического лечения и оценки результатов операции.
Сцинтиграфические исследования в диагностике заболеваний печени
В печени существуют 3 тканевые системы, визуализация которых требует различных РФП. Гепатобилиарная система включает в себя гепатоциты и желчные пути динамическая сцинтиграфия.
Ретикулоэндотелиальная система (РЭС) состоит из печеночных макрофагов (клеток Купфера) статическая сцинтиграфия . Кровеносная система (25% поступает через печеночную артерию и 75% - через портальную вену).
Основными методиками радионуклидных исследований печени и желчных путей являются динамическая сцинтиграфия печени.
! Распределение РФП неравномерное. Накопление РФП в селезенке и костном мозге усиленное.
Травматология и ортопедия
Основной методикой радионуклидного исследования скелета является статическая сцинтиграфия. Иногда она дополняется однофотонной эмиссионной КТ. В норме на сцинтиграммах визуализируются кости с симметричной аккумуляцией индикатора. Несколько большее накопление отмечается в области суставов. В мягких тканях накопление РФП минимальное.
Накопление РФП, зависит от:
-метаболической активности кости; усиление аккумуляции индикатора наблюдается в областях повышенной остеобластической активности (травмы, опухоли, воспаления);
-кровотока в костной ткани;
-симпатической иннервации.
Щитовидная железа
Сцинтиграфия щитовидной железы выполняется с целью определения функционального состояния ее ткани. Исследование проводят с помощью радиоактивного йода, чтобы оценить йодпоглотительную функцию железы, а также с помощью пертехнетата, который не включается в метаболизм щитовидной железы, но накапливается в ее ткани аналогично йоду. Эта методика позволяет оценить наличие, локализацию ткани щитовидной железы и ее анатомо-топографические особенности.
Неврология и нейрохирургия
ОФЭКТ головного мозга является одним из информативных методов в неврологии.
Перфузионная томосцинтиграфия головного мозга используется для определения регионарного мозгового кровотока у пациентов с цереброваскулярной патологией (инсульты, транзиторные ишемические атаки, субарахноидальные кровоизлияния и другие нарушения мозговой гемодинамики).
Перфузионная ОФЭКТ может служить адекватным способом оценки перфузии после выполнения реконструктивных операций на сонных артериях, а также для выявления хирургических осложнений.
Перфузионная ОФЭКТ помогает выявить лиц с высоким риском развития инсульта в 1-ю неделю после транзиторных ишемических атак.
Новообразования головного мозга
Сцинтиграфия позволяет:
-уточнить характер патологического очага;
-получить информацию об активности опухоли;
-визуализировать области патологического накопления относительно тех или иных анатомических образований головного мозга;
-выявить продолженный рост опухоли;
-контролировать эффективность проводимой химиотерапии или лучевой терапии;
-оценить радикальность выполненного оперативного вмешательства.
Для радионуклидной диагностики новообразований головного мозга используются РФП, не проникающие через ГЭБ.
Воспалительные процессы
Основным преимуществом сцинтиграфической диагностики воспаления является возможность исследования всего тела. При этом используют лейкоциты больного, меченные радионуклидом.
Необходимость в сцинтиграфической индикации очага воспаления возникает у пациентов с подозрением на инфицирование солитарных кист почек, когда денситометрическая оценка плотности тканей при КТ не дает информации о содержимом кист. Использование сцинтиграфии эффективно также в выявлении очага воспаления после оперативных вмешательств на органах забрюшинного пространства и при подозрениях на отторжение почечного трансплантата; - лихорадка неясного генеза.
Луевая диагностика патоогии костно-суставной системы
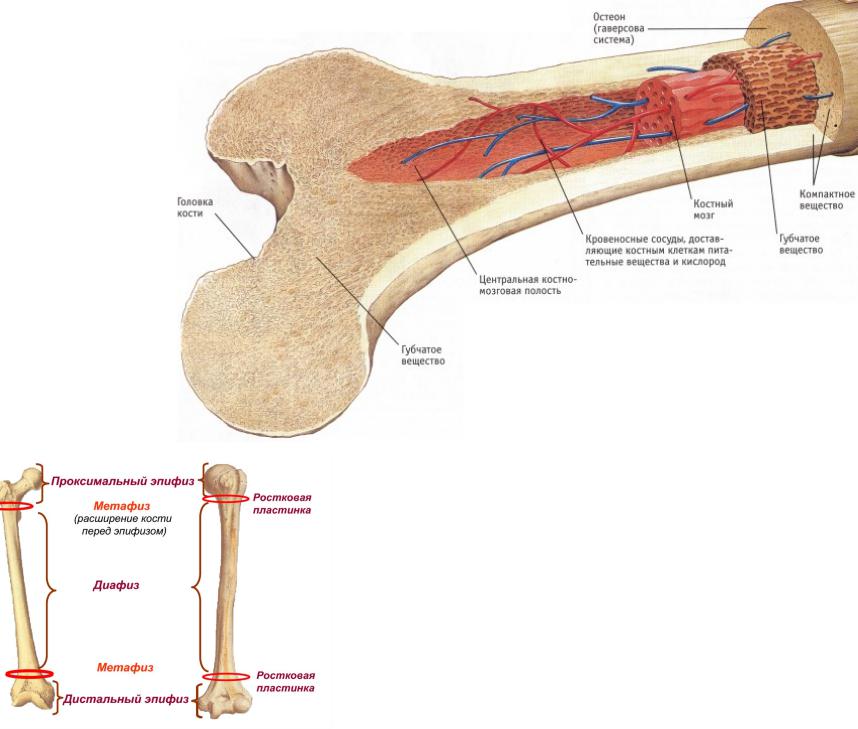
Эпифиз - участок кости, имеющий самостоятельную точку окостенения и участвующий в образовании сустава
Диафиз – участок трубчатой кости, имеющий костномозговой канал
Метафиз – губчатый участок трубчатой кости, располагающийся между эпифизом и диафизом
Апофиз – участок кости, имеющий самостоятельную точку окостенения и не участвующий в образовании сустава
Лучевая семиотика патологии костей |
|
|
Изменение формы и величины кости: |
Изменение контуров кости |
Изменение костной структуры |
изменение оси кости (искривление Х и О типа) |
(нарушение гладкости, |
остеосклероз |
изменения объема кости (утолщение, истончение, вздутие) |
четкости контуров). |
остеопороз |
изменение длины кости (удлинение, укорочение) |
|
деструкция |
|
|
остенекроз |
|
|
атрофия |
Остеоденситометрия — представляет собой группу методов, которые позволяют неинвазивно количественно определять содержание кальция в костной ткани (для диагностики остеопороза).
-рентгеновская денситометрия (одно- и дву-энергетическая);
-абсорбционная денситометрия (одно- и дву-энергетическая);
-количественная компьютерная томография;
-ультразвуковая денситометрия;
-количественная МРТ-денситометрия.
Остеосклеро – увеличение количества костных балок в единице объема, т.е. уплотнение кости. Остеопоро – уменьшение количества костных балок в единице объема, т.е. разрежение кости.
Деструкция – разрушение костных балок с заменой их патологической тканью. Соответствует тяжелой патологии.

Утолщение кости – увеличение объема за счет образования нового костного вещества
функциональное (гипертрофия): |
|
патологическое (гиперостоз): |
|
рабочая |
гипертрофия |
при |
первичный (идиопатический) при врожденном гигантизме; |
повышенной нагрузке |
|
вторичный возникающий вследствие какого-либо патологического процесса, |
|
заместительная (компенсаторная) |
сопровождающегося утолщением кости за счет гиперфункции надкостницы |
||
гипертрофия |
|
|
|
при отсутствии парной кости или сегмента конечности
Истончение кости – уменьшение объема за счет диффузной или локальной потери костного вещества
Функциональное истончение, зависящее от нагрузки на кости и особенностей ее строения. Чаще всего биомеханическая и анатомическая оси костей не совпадают, из-за чего происходит внецентрическое сжатие и растяжение различных участков сегмента. В местах чрезмерного сжатия кортикальный слой утолщается, в зонах растяжения кости – корковое вещество истончается.
патологическое истончение: атрофия |
|
Виды: функциональная |
Формы: |
нейротрофическая; |
|
гормональная; |
эксцентрическая |
атрофия от давления; |
(рассасывание со стороны периоста и |
старческая. |
эндоста); |
|
концентрическая |
|
(рассасывание со стороны периоста, |
|
наслоение со стороны эндоста). |
Вздутие кости – процесс при котором объем кости увеличивается, а количество костного вещества уменьшается
Данный симптом типичен для опухолей, растущих внутри кости, сопровождающихся опухолевой инфильтрацией костного мозга. О характере их роста свидетельствует состояние коркового слоя:
при инфильтративном росте корковый слой разрушается; при экспансивном росте корковый слой истончается, сохраняя свою непрерывность.
Изменение длины кости (укорочения или удлинения)
Первичное, возникшее на фоне врожденных нарушений формирования скелета:
а) редких вариантов нормы, для которых характерно сохранение всех функциональных возможностей костно-суставного аппарата; б) аномалий – индивидуальных особенностей строения организма, которые вызывают легко компенсируемые нарушения
(частичный гигантизм, проявляющийся односторонним удлинением отдельных частей скелета); в) пороков развития – резких изменений строения костей, исключающих их нормальную функцию (амниотические перетяжки, дисплазия тазобедренного сустава с врожденным вывихом бедра).
Вторичное, приобретенное вследствие перенесенных заболеваний и повреждений
Перестройка кости — любое биологически активное изменение структуры, формы, размеров кости под влиянием внешних или внутренних факторов.
Кость может измениться только путем перестройки, если не считать изменений под влиянием травмирующих воздействий.
Перестройка кости патологическая — любое биологически активное изменение структуры, формы, размеров кости, в процессе которого нормальная кость превращается в патологически измененную.

Изменение контуров кости
Контур кости – линия, которая отграничивает изображение кости от окружающих тканей. Она должна быть ровной и четкой.
Неровность, размытость контура кости может быть:
на месте прикрепления сухожилий и мышц (бугристости большеберцовой и плечевой костей, гребешковая линия бедренной кости); вследствие патологических процессов, сопровождающихся разрушением коркового вещества кости (травма, воспаление и т. д.)
N.B. Остеопороз необходимо отличать от остеомаляции – деминерализации кости без существенного изменения уровня белкового синтеза (например, при рахите). Она возникает в процессе физиологической перестройки кости, когда вновь образующаяся остеоидная ткань не пропитывается минеральными солями в достаточном количестве.
Виды деструкции:
Воспалительная деструкция:
неспецифическая (замещение кости воспалительными грануляциями); специфическая (замещение костной ткани специфической гранулемой – туберкулез, сифилис и др.).
Опухолевая деструкция;
Дистрофическая деструкция (замещение кости фиброзной, фиброретикулярной или неполноценной остеоидной тканью).
Остеоиз — рассасывание кости,
характеризующееся исчезновением ее участка при отсутствии реактивных изменений в оставшейся части кости и окружающих тканях.
Остеолиз наблюдается при: заболеваниях ЦНС (сирингомиелия);
повреждениях периферических нервов; термических повреждениях (отморожения, ожоги);
сосудистых нарушениях (эндартериит, болезнь Рейно); системных заболеваниях (склеродермии).
Остеонекро — омертвение участка кости вследствие недостаточного питания или полного его прекращения
Причина возникновения септических некрозов – воспалительные заболевания кости.
Причины асептических некрозов: прямая травма; микротравмы; остеохондропатии; тромбозы, эмболии.
Рентгенологическая картина остеонекроза:
•повышенная интенсивность тени некротизированного участка;
•перерыв костных балок на границе уплотненного участка;
•полоса просветления разной ширины, отделяющая этот участок от неизмененной кости (зона остеолиза) – секвестрация.
Секвестрация – отторжение омертвевшего участка кости

I стадия
Пациент не знает о заболевании. Развивается подхрящевой остеонекроз, при котором поражается губчатое вещество кости при неизмененном хряще.
Зона структурных изменений составляет не более 10%.
II стадия
Происходит импрессионный перелом, при котором поверхность головки бедренной кости имеет трещины типа «треснувшей скорлупы». В зоне нагрузки трабекулы, тонкие костные пластинки, имеют трещины неправильной формы или очаги микроколлапса.
Зона структурных изменений составляет не более 10-30 %.
III стадия
При движении возникают боли, которые не исчезают в состоянии покоя. Это стадия фрагментации, которая характеризуется неровностью контуров кости, легкой степенью коллапса, возникновением нескольких очагов уплотнения или кистозного перерождения.
Зона структурных изменений составляет не более 30-50 %.
IV стадия
Острая боль даже в положении лежа. Происходит вывих или подвывих. Головка полностью разрушается.
Зона структурных изменений составляет 50-80 %.
Периостальные наслоения
— периостальное костеобразование, развивающееся в ответ на любое раздражение или повреждение надкостницы (перелом,
воспаление, опухоль, функциональная перестройка и т. п.).
периостит в виде |
линейный |
слоистый |
кружевной |
игольчатый |
«козырька Кодмена» |
(отслоенный) |
(луковичный) |
(гребневидный) |
(спикулообразный) |
|
периостит |
периостит |
периостит |
периостит |
!!! Надкостница не вовлекается непосредственно ни в воспалительный, ни в опухолевый процесс, а участвует в нем лишь тем, что в той или иной мере реагирует на воспаление, опухоль, механическое повреждение. При этом клеточный механизм костеобразования во всех случаях одинаков.
Нарушения развития костно-суставного аппарата
(врождённые пороки (уродства –полидактилия, адактилия); приобретённыерахит)

Воспалительные забоевания
ПОРАЖАЮТСЯ
●кость (как орган)
○костный мозг
Любое воспаление протекает в костном мозге - остеомиелит
○костные балки - разрушаются остеокластами
○хрящ - разрушается хондрокластами
●сустав (как орган)
○кость-хрящ-синовиальная оболочка
○синовиальная оболочка-хрящ-кость
НЕ ПОРАЖАЮТСЯ
●надкостница - может разорваться (НЕ разрушается)
●связки - не воспаляются, не разрушаются
●сухожилия - не воспаляются, не разрушаются
Но около этих структур может быть воспаление на которое они реагируют.
остеоиелит – гнойно-воспалительное заболевание костного мозга, распространяющееся на все слои кости
и нередко осложняющееся генерализацией процесса.
Нередко инфекция переходит на окружающие ткани (мышцы, клетчатку) и генерализуется. Первые 7-10 дней отсутствует R-картина несмотря на яркую клинику
По этиологическому фактору выделяют:
неспецифический (вызываемый гноеродной микрофлорой) специфический (вызываемый специфической микрофлорой туберкулеза, сифилиса, актиномикоза и др.).
В зависимости от путей проникновения инфекции в кости:
гематогенный – вызываемый эндогенной микрофлорой, проникающей в кости по кровеносным сосудам посттравматический – вызываемый экзогенной инфекцией, попадающей в кости при открытых повреждениях костей
По клиническому течению выделяют:
●острый (2-3 недели)
-линейная периостальная реакция
-разрежение костной структуры
●подострый (3-4 недели)
-линейная периостальная реакция хорошо выражена
-остеолитические участки кости
●хронический (свыше 4-х недель)
-чередование остеолитических и остеосклеротических зон
-бахромчатый периостит
-полости деструкции различного размера с выраженным остеосклерозом вокруг них
-деформация кости (неравномерное утолщение и уплотнение) вследствие гиперостоза (сужение костно-мозгового канала вплоть до его перекрытия)
-кортикальные секвестры в полостях
а) первично-хронический – атипичная форма (склерозирующий остеомиелит Гарре, альбуминозный, абсцесс Броди); б) вторично-хронический – развивающийся после любой формы острого остеомиелита
артрит — хроническое воспалительное заболевание поражающее суставы
! биодоступность лекарств минимальная (из-за склерозирования) !
R-логически кость выглядит «пёстрой»
Ревматоидный артрит |
|
|
|
Воспалительные артриты |
Активный РА |
Неактивный РА |
|
|
|
||
-анкилозирующий спондилит |
нечеткая потеря контура |
четко отграниченные |
|
-реактивный артрит |
кортекса кости |
эрозии |
|
-псориатический артрит |
эрозии в оголенных зонах |
сужение суставной щели |
|
-подагра |
|||
|
|
||
- недифференцированные |
|
|
|
спондилоартропатии |
|
|

Дистрофиеские поражения
Дистрофия — патологический процесс, возникающий вследствие нарушения обмена веществ и характеризующийся накоплением в клетках и тканях количественно и качественно измененных продуктов обмена.
В рентгенологическом изображении проявляется изменением определенных морфологических структур. Рентгенологи, заимствовали этот термин из патологической морфологии. В связи с этим термин "дегенеративно-дистрофический" применять не
следует, поскольку он рожден в рентгенологии в переходный период, когда в морфологии термин "дегенерация" заменяли термином "дистрофия". В настоящее время в патологии применяют только термин «дистрофия».
Хондро
— дистрофическое изменение хряща, его истончение, потеря тургора, замена гиалинового хряща волокнистым, фиброзной тканью, обызвествление и окостенение слоя, прилежащего к кости.
Признаки:
1.скошенная форма передних отделов тел позвонков, обусловленная выпячиванием межпозвонкового диска;
2.уменьшенная высота межпозвонкового диска;
3.смещение позвонка (переднее, заднее, боковое) при съемке в вертикальном положении;
4.нестабильное смещение позвонка, выявленное при функциональном исследовании;
5.гипермобильность (или гипомобильность) в измененных сегментах, выявленная при функциональном исследовании;
6.сохранение четких непрерывных контуров всех поверхностей тел позвонков, отсутствие в них деструктивных изменений;
7.локальное нарушение формы позвоночного столба на уровне измененного диска.
!!! Хондроз всегда предшествует остеохондрозу позвоночника !!!
Признаки остеохондроза позвоночного сегмента:
-краевые специфические костные разрастания, в том числе "унковертебральный артроз". Специфичность костных разрастаний заключается в том, что они располагаются перпендикулярно продольной оси позвоночника, вдоль выпяченного межпозвонкового диска; уменьшенная высота межпозвонкового диска;
-субхондральный остеосклероз, выраженный не всегда отчетливо, выявить который можно только на рентгенограммах очень хорошего качества или на томограммах с отчетливым изображением структуры позвонков;
-сохранение четких непрерывных контуров всех поверхностей тел позвонков, отсутствие в них деструктивных изменений.
Кроме того, при остеохондрозе могут быть почти все или даже все признаки хондроза!
Артро — дистрофическое изменение сустава, начинающееся с хондроза, к которому затем присоединяется
дистрофическое изменение кости (остеохондроз).
Если отмечается деформация кости, специфическая для артроза, то можно говорить о деформирующем артрозе.
Нейродистрофиеские поражения или неврогенные остеоартропатии
изменения костей и суставов вследствие первичного поражения ЦНС, например, при сирингомиелии, сифилисе спинного мозга и.т.д. Характеризуется очень выраженным обезображиванием костей и суставов. (1)
Фиброные остеодистрофии и родственные забоевания.
Для них характерна перестройка костной ткани с замещением ее на волокнистую соединительную ткань. К ним относятся : солитарная (юношеская) киста, болезнь Педжета и др. (2)
