
- •СПИСОК СОКРАЩЕНИЙ И УСЛОВНЫХ ОБОЗНАЧЕНИЙ
- •ВВЕДЕНИЕ
- •Глава 1. ИСТОРИЯ АКУШЕРСТВА И ГИНЕКОЛОГИИ
- •Первый период - греко-римский
- •Второй период - арабы и арабисты и их подражатели
- •Третий период - от возрождения наук и искусств в Западной Европе до середины XVII в.
- •Четвертый период - с середины XVII до начала ХIХ в.
- •Пятый период - ХIХ в.
- •Шестой период - с начала XX столетия до наших дней
- •ГЛАВА 2. ОРГАНИЗАЦИЯ СИСТЕМЫ АКУШЕРСКОЙ И ПЕРИНАТАЛЬНОЙ ПОМОЩИ
- •Контрольные вопросы
- •Глава 3. КЛИНИЧЕСКАЯ АНАТОМИЯ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ. СТРОЕНИЕ ЖЕНСКОГО ТАЗА
- •3.1. Женский таз с акушерской точки зрения
- •3.2. Пристеночные мышцы малого таза и мышцы тазового дна
- •3.3.2. Внутренние половые органы
- •3.3.3. Кровоснабжение и иннервация женских половых органов
- •3.3.4. Пороки развития женских половых органов
- •3.3.5. Молочные железы
- •4.2. Менструальный цикл и его регуляция
- •4.3. Методы контрацепции
- •► Внутриматочная контрацепция
- •Гормональная контрацепция
- •Внутриматочная контрацепция
- •Хирургическая контрацепция
- •Барьерная контрацепция и спермициды
- •Методы, основанные на определении фертильности
- •Методы экстренной контрацепции
- •4.4. Вспомогательные репродуктивные технологии в клинической практике
- •4.4.1. Базовая программа экстракорпорального оплодотворения
- •Протоколы стимуляции суперовуляции
- •Трансвагинальная пункция фолликулов
- •Эмбриологический этап экстракорпорального оплодотворения
- •Перенос эмбрионов в полость матки
- •Гормональная поддержка в посттрансферном периоде
- •4.4.2. Осложнения программ вспомогательных репродуктивных технологий
- •Глава 5. ОПЛОДОТВОРЕНИЕ И РАННЕЕ ЭМБРИОНАЛЬНОЕ РАЗВИТИЕ. КРИТИЧЕСКИЕ ПЕРИОДЫ РАЗВИТИЯ. ПЛАЦЕНТА
- •5.2. Плацента
- •5.4. Критические периоды развития
- •6.2. Функциональная система мать-плацента-плод
- •Глава 7. ИЗМЕНЕНИЯ В ОРГАНИЗМЕ ЖЕНЩИНЫ ВО ВРЕМЯ БЕРЕМЕННОСТИ
- •8.2.2. Измерение и пальпация живота
- •8.3. Приемы Леопольда-Левицкого
- •8.4. Измерение таза
- •8.5. Аускультация сердечных тонов плода
- •8.6. Влагалищное исследование
- •9.2. Определение срока беременности
- •9.3. Определение срока родов
- •ГЛАВА 10. МЕТОДЫ ОЦЕНКИ СОСТОЯНИЯ ПЛОДА 10.1. Кардиотокография
- •10.2. Ультразвуковое исследование
- •10.3. Биофизический профиль плода
- •10.4. Допплерометрия кровотока в системе мать-плацента-плод
- •10.5. Амниоскопия
- •10.6. Определение рН крови, полученной из предлежащей части плода
- •10.7. Определение уровня лактата крови, полученной из предлежащей части плода
- •10.8. Пульсоксиметрия плода
- •10.9. Электрокардиография плода
- •Глава 11. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА НАСЛЕДСТВЕННЫХ И ВРОЖДЕННЫХ ЗАБОЛЕВАНИЙ ПЛОДА
- •11.1. Методы оценки состояния плода
- •11.2. Медико-генетическое консультирование
- •Показания для направления к врачу-генетику:
- •Критерии включения нозологии в группу заболеваний для инвазивной пренатальной диагностики (ИПД) следующие:
- •11.3. Скрининговые методы исследования
- •Ультразвуковой скрининг
- •Биохимический скрининг маркерных белков
- •11.4. Инвазивные методы получения плодного материала
- •Показания к направлению на инвазивную пренатальную диагностику
- •11.5. Принципы и методы пренатальной диагностики хромосомных болезней
- •11.6. Принципы и методы диагностики моногенных болезней
- •Принципы диагностики
- •11.7. Прерывание беременности и верификация диагноза
- •11.8. Эффективность пренатальной диагностики
- •11.9. Новые направления в пренатальной диагностике
- •Преимплантационная генетическая диагностика
- •Неинвазивные методы пренатальной диагностики
- •12.2. Понятие о готовности организма к родам
- •12.3. Методы оценки готовности к родам
- •12.4. Методы подготовки к родам
- •13.2. Факторы, обусловливающие биомеханизм родов
- •13.3. Биомеханизм родов при переднем виде затылочного предлежания
- •13.4. Биомеханизм родов при заднем виде затылочного предлежания
- •13.5. Разгибательные вставления при головном предлежании
- •14.2. Методы оценки сократительной активности матки
- •14.3. Клиническое течение родов
- •15.2. Ведение II периода родов
- •15.3. Ведение III (последового) периода родов
- •16.1.1. Половые органы и молочные железы
- •16.1.2. Другие органы
- •16.2. Клиническое течение и ведение послеродового периода
- •16.2.1. Ранний послеродовый период
- •16.2.2. Поздний послеродовый период
- •Часть 2. ПАТОЛОГИЧЕСКОЕ АКУШЕРСТВО
- •Глава 18. РАННИЙ ТОКСИКОЗ БЕРЕМЕННЫХ
- •Немедикаментозная терапия РБ:
- •Контрольные вопросы
- •Глава 19. ПРЕЭКЛАМПСИЯ
- •Степени тяжести гестоза:
- •Анамнестические факторы риска:
- •Клинико-лабораторные факторы риска:
- •Глава 20. БЕРЕМЕННОСТЬ НА ФОНЕ ЭКСТРАГЕНИТАЛЬНОЙ ПАТОЛОГИИ
- •20.1. Заболевания сердечно-сосудистой системы
- •20.1.1. Хроническая артериальная гиπертензия
- •Антигипертензивная терапия при различных формах артериальной гипертензии у беременных
- •20.1.2. Пороки сердца
- •20.1.3. Варикозная болезнь
- •20.1.4. Венозные тромбоэмболические осложнения
- •20.2. Заболевания почек
- •20.3. Заболевания крови
- •20.3.1. Анемия
- •20.3.2. Геморрагические диатезы
- •20.4. Сахарный диабет
- •20.5. Болезни органов дыхания
- •20.6. Заболевания желудочно-кишечного тракта
- •20.6.1. Хронический гастрит
- •20.6.2. Язвенная болезнь
- •20.6.3. Заболевания желчевыделительной системы
- •20.6.4. Заболевания печени
- •20.7. «Острый живот»
- •20.7.1. Острый аппендицит
- •20.7.2. Острый холецистит
- •20.7.3. Острый панкреатит
- •20.7.4. Острая непроходимость кишечника
- •Глава 21. ПАТОЛОГИЯ ОКОЛОПЛОДНЫХ ВОД. МНОГОВОДИЕ. МАЛОВОДИЕ
- •21.1. Многоводие
- •21.2. Маловодие
- •Глава 22. ПЛАЦЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ
- •Глава 23. НЕВЫНАШИВАНИЕ БЕРЕМЕННОСТИ
- •23.1. Самопроизвольный выкидыш
- •23.2. Преждевременные роды
- •Глава 24. ПЕРЕНОШЕННАЯ БЕРЕМЕННОСТЬ
- •Глава 25. ЭКТОПИЧЕСКАЯ БЕРЕМЕННОСТЬ
- •Клиническая картина и диагностика
- •25.1. Редкие формы эктопической беременности
- •25.2. Шеечная и перешеечно-шеечная беременность
- •Глава 26. АНОМАЛИИ РОДОВЫХ СИЛ
- •26.1. Патологический прелиминарный период
- •26.2. Первичная слабость родовой деятельности
- •26.3. Вторичная слабость родовой деятельности
- •26.4. Чрезмерно сильная родовая деятельность
- •26.5. Дискоординированная родовая деятельность
- •26.6. Профилактика аномалий родовых сил
- •Глава 27. РОДЫ ПРИ УЗКОМ ТАЗЕ
- •Глава 28. РОДЫ ПРИ КРУПНОМ ПЛОДЕ
- •Глава 29. РОДЫ ПРИ ТАЗОВОМ ПРЕДЛЕЖАНИИ ПЛОДА
- •Глава 30. НЕПРАВИЛЬНОЕ ПОЛОЖЕНИЕ ПЛОДА
- •Глава 31. РОДЫ ПРИ МНОГОПЛОДНОЙ БЕРЕМЕННОСТИ
- •32.2. Беременность и опухоли яичников
- •Лечебная тактика при доброкачественных образованиях яичника
- •Лечебная тактика при злокачественных опухолях яичника
- •32.3. Рак шейки матки и беременность
- •Диагностика и лечение преинвазивного рака шейки матки (CIN) у беременных
- •Диагностика инвазивного рака шейки матки в сочетании с беременностью
- •Лечение рака шейки матки (IA1 и IA2)
- •Лечение рака шейки матки IB1, IB2 и IIА стадий
- •Лечение рака шейки матки IIВ, III и IV стадий
- •Глава 33. КРОВОТЕЧЕНИЯ ПРИ БЕРЕМЕННОСТИ, В РОДАХ И ПОСЛЕРОДОВОМ ПЕРИОДЕ
- •33.1. Предлежание плаценты
- •33.2. Преждевременная отслойка нормально расположенной плаценты
- •33.3. Аномалии прикрепления плаценты
- •33.4. Гипотонические и атонические кровотечения в раннем послеродовом периоде
- •33.5. Поздние послеродовые кровотечения
- •33.6. Операции, выполняемые с целью хирургического гемостаза при акушерских кровотечениях
- •33.7. Профилактика акушерских кровотечений
- •Глава 34. ГЕМОРРАГИЧЕСКИЙ ШОК В АКУШЕРСТВЕ
- •Функциональный мониторинг при геморрагическом шоке
- •Лабораторный мониторинг
- •Основная задача медикаментозной терапии ГШ - поддержание гемодинамики, обеспечивающей адекватную перфузию жизненно важных органов.
- •Терапия постшокового периода
- •Глава35. СИНДРОМ ДИССЕМИНИРОВАННОГО ВНУТРИСОСУДИСТОГО СВЕРТЫВАНИЯ КРОВИ В АКУШЕРСТВЕ
- •Острая форма ДВС-синдрома
- •Хроническая форма ДВС-синдрома
- •Глава 36. ЭМБОЛИЯ ОКОЛОПЛОДНЫМИ ВОДАМИ
- •Глава 37. МАТЕРИНСКИЙ ТРАВМАТИЗМ
- •37.1. Разрывы слизистой оболочки вульвы и влагалища
- •37.2. Разрывы промежности
- •37.3. Гематомы
- •37.4. Разрывы шейки матки
- •37.5. Разрыв матки
- •37.6. Выворот матки
- •Глава 38. БЕРЕМЕННОСТЬ И РОДЫ ПРИ РУБЦЕ НА МАТКЕ
- •Родоразрешение женщин с рубцом на матке после кесарева сечения
- •Профилактика несостоятельности рубца на матке после кесарева сечения
- •Ведение родов у женщин с рубцом на матке после миомэктомии
- •Ведение родов у женщин с рубцом на матке после реконструктивно-пластических операций
- •Ведение родов у женщин с рубцом на матке после перфорации матки
- •Ведение родов у женщин с рубцом на матке после эктопической беременности
- •Акушерский перитонит
- •Факторы риска:
- •Раневая инфекция передней брюшной стенки (после КС) и промежности (после перинеоили эпизиотомии)
- •Критерии диагностики:
- •Сепсис
- •Послеродовый лактационный мастит
- •Профилактика послеродовых инфекционных заболеваний
- •Краткие биохимические аспекты гипоксического процесса
- •Глава 41. АСФИКСИЯ НОВОРОЖДЕННОГО
- •Клиническая картина
- •Глава 42. ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ ПЛОДА И НОВОРОЖДЕННОГО
- •Гемолитическая болезнь плода
- •Гемолитическая болезнь новорожденного
- •Глава 43. РОДОВЫЕ ТРАВМЫ НОВОРОЖДЕННЫХ
- •Кефалогематома
- •Кровоизлияние под апоневроз
- •Трещины и переломы костей черепа
- •Внyтричерепные родовые травмы
- •Родовая травма спинного мозга
- •Травмы конечностей
- •Родовая травма органов брюшной полости
- •Глава 44. ВНУТРИУТРОБНЫЕ ИНФЕКЦИИ
- •Внутриутробные вирусные инфекции Врожденная краснуха
- •Герпетическая инфекция
- •Цитомегаловирусная инфекция
- •Аденовирусная инфекция
- •Гриппозная инфекция
- •Энтеровирусные инфекции
- •Внутриутробные бактериальные инфекции
- •Стрептококковая инфекция
- •Колибактериальная инфекция
- •Листериозная инфекция
- •Токсоплазмозная инфекция
- •Xламидийная инфекция
- •Микоплазменная инфекция
- •Кандидозная инфекция
- •Сифилис
- •Глава 45. ИНФЕКЦИИ У НОВОРОЖДЕННЫХ
- •Глава 46. СИНДРОМ ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА
- •46.1. Дети с экстремально низкой массой тела
- •47.2. Фетальная хирургия
- •Часть 3. ОПЕРАТИВНОЕ АКУШЕРСТВО
- •Глава 48. ОБЩИЕ СВЕДЕНИЯ ОБАКУШЕРСКИХ ОПЕРАЦИЯХ
- •Контрольные вопросы
- •Глава 49. ОПЕРАЦИИ, СОХРАНЯЮЩИЕ БЕРЕМЕННОСТЬ
- •Глава 50. ОПЕРАЦИИ ИСКУССТВЕННОГО ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ
- •50.1. Медикаментозный искусственный аборт
- •50.2. Вакуум-аспирация
- •50.3. Хирургический искусственный аборт при беременности до 12 недель
- •50.4. Искусственное прерывание беременности в поздние сроки
- •Глава 51. ОПЕРАЦИИ, ИСПРАВЛЯЮЩИЕ ПОЛОЖЕНИЯ И ПРЕДЛЕЖАНИЯ ПЛОДА
- •Наружный акушерский поворот на головку
- •Классический акушерский поворот плода на ножку при полном открытии маточного зева
- •Глава 52. АКУШЕРСКИЕ ОПЕРАЦИИ, ПОДГОТАВЛИВАЮЩИЕ РОДОВЫЕ ПУТИ
- •Глава 53. РОДОРАЗРЕШАЮЩИЕ ОПЕРАЦИИ
- •53.1. Акушерские щипцы
- •53.2. Вакуум-экстракция плода
- •53.3. Пособия при дистоции плечиков
- •Алгоритм ведения родов во II периоде при дистоции плечиков
- •53.4. Извлечение плода за тазовый конец
- •53.5. Кесарево сечение
- •Классификация показаний к кесареву сечению
- •Глава 54. ПЛОДОРАЗРУШАЮЩИЕ ОПЕРАЦИИ
- •54.1. Краниотомия
- •54.2. Эмбриотомия
- •54.3. Спондилотомия. Клейдотомия
- •Глава 55. АНЕСТЕЗИОЛОГИЧЕСКИЕ ПОСОБИЯ ВАКУШЕРСКОЙ ПРАКТИКЕ
- •Физиологические особенности беременной, которые могут оказать влияние на проведение анестезиологического пособия
- •55.1. Обезболивание родов
- •55.2. Обезболивание акушерских операций
- •55.3. Анестезия при операции кесарева сечения
- •Общая комбинированная анестезия (ОКА) с интубацией трахеи и ИВЛ. Она
- •Спинальная анестезия
- •Эпидуральная анестезия
- •55.4. Анестезиологическое обеспечение малых акушерских операций
- •СПИСОК ЛИТЕРАТУРЫ

Источник KingMed.info
Четвертым приемом Леопольда-Левицкого определяют характер предлежащей части и ее местоположение по отношению к плоскостям малого таза (рис. 8.4, г). Для выполнения данного приема врач поворачивается лицом к ногам обследуемой женщины. Кисти рук располагают латерально от средней линии над горизонтальными ветвями лобковых костей. Постепенно продвигая руки между предлежащей частью и плоскостью входа в малый таз, определяют характер предлежащей части (что предлежит) и ее местонахождение. Головка может быть подвижной, прижатой к входу в малый таз или фиксированной малым или большим сегментом.
Рис. 8.5. Плоскости малого (заштрихованы) и большого (обозначены линией) сегментов головки плода при различных видах вставления: а, б - затылочное вставление, вторая и первая позиции; в - переднеголовное; г - лобное; д - лицевое
Под сегментом следует понимать часть головки плода, расположенную ниже условно проведенной через эту головку плоскости. В том случае, когда в плоскости входа в малый таз фиксировалась часть головки ниже ее максимального при данном вставлении размера, говорят о фиксации головки малым сегментом. Если наибольший диаметр головки и, следовательно, условно проведенная через него плоскость опустилась ниже плоскости входа в малый таз, считается, что головка фиксирована большим сегментом, так как больший ее объем находится ниже I плоскости (рис. 8.5).
8.4. Измерение таза
Определение большого таза производят специальным инструментом - тазо-мером (циркулем) Мартина (рис. 8.6). Обследуемая женщина лежит на спине, на твердой кушетке со сведенными между собой и разогнутыми в коленных и тазобедренных суставах ногами. Сидя или стоя лицом к обследуемой, врач держит ножки тазомера между большим и указательным пальцами, а III и IV пальцами (средним и безымянным) находит опознавательные костные точки, на которые и устанавливает концы ножек тазомера. Обычно измеряют три поперечных размера большого таза в положении беременной или роженицы на спине (см. рис. 8.6) и один прямой размер большого таза в положении на боку (рис. 8.7).
1.Distantia spinarum - расстояние между передневерхними остями подвздошных костей с двух сторон; этот размер равен 25-26 см.
2.Distantia cristarum - расстояние между наиболее отдаленными участками гребней подвздошных костей, этот размер равен 28-29 см.
3.Distantia trochanterica - расстояние между большими вертелами бедренных костей; это расстояние равно 31-32 см.
В нормально развитом тазу разница между поперечными размерами большого таза составляет 3 см. Меньшая разница между этими размерами будет указывать на отклонение от нормального строения таза.
133

Источник KingMed.info
4. Conjugata externa (диаметр Боделока) - расстояние между серединой верхненаружного края симфиза и сочленением V поясничного и I крестцового позвонков (см. рис. 8.7). Наружная конъюгата в норме равна 20-21 см. Этот размер имеет наибольшее практическое значение, так как по нему можно судить о размерах истинной конъюгаты (прямого размера плоскости входа в малый таз).
Верхненаружный край симфиза определить легко. Уровень сочленения V поясничного и I крестцового позвонков определяют ориентировочно: ставят одну из ножек тазомера в надкрестцовую ямку, которую можно определить под выступом остистого отростка V поясничного позвонка путем пальпации.
Место сочленения V поясничного и I крестцового позвонков можно определить, используя крестцовый ромб (ромб Михаэлиса). Крестцовый ромб представляет собой площадку на задней поверхности крестца (рис. 8.8, а). У женщин с нормально развитым тазом форма его приближается к квадрату, все стороны которого равны, а углы примерно составляют 90°. Уменьшение вертикальной или поперечной оси ромба, асимметрия его половин (верхней и нижней, правой и левой) свидетельствуют об аномалиях костного таза (рис. 8.8, б). Верхний угол ромба соответствует остистому отростку V поясничного позвонка. Боковые углы соответствуют задневерхним остям подвздошных костей, нижний угол - верхушке крестца (крестцовокопчиковое сочленение). При измерении наружной конъюгаты ножку тазомера ставят в точку, расположенную на 1,5-2 см выше середины линии, соединяющей боковые углы ромба Михаэлиса.
Рис. 8.6. Техника наружного измерения таза циркулем Мартина: а - d. spinarum (расстояние между передневерхними остями подвздошных костей); б - d. cristarum (расстояние между гребешками подвздошных костей); в - d. trochanterica (расстояние между большими вертелами)
134

Источник KingMed.info
Существует еще одно измерение большого таза - боковая конъюгата Кернера (conjugata lateralis). Это расстояние между верхней передней и верхней задней
остями подвздошных костей. В норме этот размер равен 14,5-15 см. Его рекомендуют измерять при кососуженных и асимметричных тазах. У женщины с асимметричным тазом имеет значение не абсолютная величина боковой конъюгаты, а сравнение их размеров с обеих сторон (В.С.
Груздев). И.Ф. Жорданиа указывал на значение разницы в размерах от верхней передней до верхней задней ости подвздошной кости противоположной стороны.
Рис. 8.7. Измерение наружной конъюгаты. Измерение производится в положении роженицы на боку, причем нижняя нога женщины должна быть согнута под прямым углом, а верхняя - вытянута
Рис. 8.8. Ромб Михаэлиса: а - общий вид: 1 - углубление между остистыми отростками последнего поясничного и первого крестцового позвонков; 2 - верхушка крестца; 3 - задневерхние ости подвздошных костей; б - формы ромба Михаэлиса при нормальном тазе и различных аномалиях костного таза (схема): 1 - нормальный таз; 2 - плоский таз; 3 - общеравномерносуженный таз; 4 - поперечносуженный таз; 5 - кососуженный таз
135
Источник KingMed.info
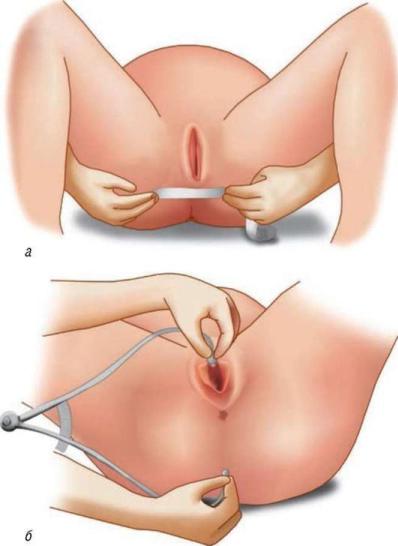
Можно измерить прямой и поперечный размеры плоскости выхода из малого таза (рис. 8.9). Поперечный размер плоскости выхода (расстояние между седалищными буграми) измеряют специальным тазомером с перекрещивающимися ножками или сантиметровой лентой. В связи с тем, что пуговки тазомера или сантиметровая лента не могут быть непосредственно приложены к седалищным буграм, к полученному размеру следует прибавить 1,5-2,0 см (на толщину мягких тканей). Поперечный размер плоскости выхода нормального таза равен 11 см. Прямой размер плоскости выхода измеряют
обычным тазомером между нижним краем симфиза и верхушкой копчика; он равен 9,5 см.
Рис. 8.9. Измерение размеров плоскости выхода из малого таза: а - поперечный размер; б - прямой размер
Измеряя большой таз, можно получить ориентировочное представление об истинной конъюгате. Из величины наружной конъюгаты (20-21 см) вычитают 9-10 см, получают размер истинной конъюгаты (11 см). Однако следует учитывать, что при одних и тех же наружных размерах таза его емкость может оказаться разной в зависимости от толщины костей. Чем толще кости, тем менее емким называется таз, и наоборот. Для получения представления о толщине костей в акушерстве пользуются индексом Соловьева (окружность лучезапястного сустава, измеренная сантиметровой лентой). Чем тоньше кости обследуемой женщины, тем меньше индекс, и, наоборот, чем толще кости - тем больше индекс (рис. 8.10). У женщин с нормальным телосложением индекс равняется 14,5-15,0 см. В этом случае от величины наружной конъюгаты
136
