
- •История реаниматологии.
- •Нарушения сердечного ритма и проводимости
- •Гипертонический криз
- •Артериальная гипотензия
- •Острая абдоминальная боль
- •Тошнота и рвота
- •Желтуха
- •Острые нарушения мозгового кровообращения
- •Черепно-мозговая травма
- •Термические ожоги
- •Холодовая травма
- •Принципы оказания неотложной помощи детям
- •Неотложная помощь при острых нарушениях кровообращения у детей обморок
- •Отек легких
- •Приступ пароксизмальной тахикардии
- •Неотложная помощь при основных респираторных синдромах у детей
- •Неотложная помощь при патологии центральной нервной системы у детей
- •Коматозные состояния у детей
- •Отравления в детском возрасте
- •Неотложная терапия эксикозов у детей
- •Синдром острого живота у детей
- •Сердечно-легочная реанимация у детей
- •I.Подготовка к процедуре.
- •II. Выполнение процедуры.
- •III. Окончание процедуры.
- •2.2. Оксигенотерапия с помощью носовго катетера.
- •I.Подготовка к процедуре.
- •II. Выполнение процедуры.
- •III. Окончание процедуры.
- •Подготовьте шприц-ручку с инсулином
- •Выполните тест на безопасность (подготовьте шприц-ручку)
- •Установите дозу инсулина
- •Выбор места инъекции
- •Введите дозу инсулина
- •После инъекции
- •Алгоритм наложения восьмиобразной повязки на голеностопный сустав
- •Дополнительное оборудование.
- •3. Отличие гражданского противогаза от промышленного противогаза.
- •21.4.2. Первая врачебная помощь
- •21.4.3. Квалифицированная медицинская помощь
- •21.4.4. Специализированная медицинская помощь
Нарушения сердечного ритма и проводимости
Определение
Аритмии сердца представляют собой нарушения частоты, ритмичности и/или последовательности сердечных сокращений: учащение (тахикардия) либо урежение (брадикардия) ритма, преждевременные сокращения (экстрасистолия), дезорганизация ритмической деятельности (мерцательная аритмия) и т.д.
На догоспитальном этапе неотложная терапия при нарушениях сердечного ритма показана только при их плохой субъективной переносимости, гемодинамически и (или) прогностически значимых аритмиях.
Этиология и патогенез
Острые аритмии и блокады возникают:
при нарушении основных функций сердца;
как осложнение заболеваний сердечно-сосудистой системы:
ИБС;
ревматических пороков сердца;
первичных и вторичных кардиомиопатий;
вследствие врожденных аномалий проводящей системы (синдром Вольфа- Паркинсона-Уайта);
на фоне артериальной гипертензии, застойной СН, электролитных расстройств;
при приеме ЛС:
сердечных гликозидов;
аминофиллина;
препаратов, удлиняющих интервал Q-T: хинидин, амиодарон (кордарон♠), соталол, терфенадин;
при приеме алкоголя и кофеинсодержащих напитков. Мерцательная аритмия может сочетаться с СН любого происхождения. Механизмы развития нарушений ритма:
циркуляция возбуждения (re-entry);
эктопическая активность:
ранние постдеполяризации;
поздние постдеполяризации;
нарушения автоматизма:
ускоренный нормальный автоматизм;
патологический автоматизм;
нарушение формирования и проведения импульса. Классификация
На догоспитальном этапе целесообразно разделить все нарушения ритма и проводимости на требующие неотложной терапии и не требующие ее.
Основные нарушения ритма и проводимости, требующие неотложной терапии:
пароксизмальная суправентрикулярная тахикардия;
пароксизмальное мерцание, трепетание предсердий;
желудочковая тахикардия (в том числе типа «пируэт»);
желудочковая экстрасистолия в острейшей стадии ИМ;
брадиаритмии с развитием приступов Морганьи-Адамса-Стокса;
полная АВ-блокада.
Нарушения ритма и проводимости, не требующие неотложной терапии:
синусовые тахикардия, брадикардия и аритмия;
постоянная форма мерцания и трепетания предсердий без признаков сердечной декомпенсации;
экстрасистолия;
ускоренный идиовентрикулярный ритм, ритм из АВ-соединения;
АВ-блокада 1-й и 2-й степеней у пациентов без ИМ в анамнезе и без приступов Морганьи-Адамса-Стокса;
блокады ножек пучка Гиса. Клиническая картина
Нарушения ритма и проводимости могут проявляться:
бессимптомно;
сердцебиениями;
перебоями в работе сердца;
«переворачиваниями» и «кувырканиями» сердца. При нарушении гемодинамики возможны:
отек легких;
стенокардия;
снижение АД;
обморок.
Диагноз уточняют на основании ЭКГ. Диагностика
Опрос и осмотр
Информация, которую необходимо получить при опросе больного, представлена в таблице 4.25.
Таблица 4.25. Опрос пациента с аритмией
Вопрос |
Примечание |
Есть ли в анамнезе заболевания сердца, щитовидной железы? |
Необходимо выяснить возможную причину аритмии |
Какие ЛС пациент принимал в последнее время? |
Некоторые ЛС провоцируют нарушения ритма и проводимости. Это антиаритмики, диуретики, холиноблокаторы и др. Кроме того, при неотложной терапии необходимо учитывать взаимодействие антиаритмиков с другими ЛС. Имеет значение эффективность использованных ранее препаратов |
Есть ли ощущение сердцебиения или перебоев в работе сердца? |
Субъективно не ощущаемые аритмии нередко не нуждаются в неотложной терапии; отсутствие ощущений затрудняет определение давности аритмии. Уточнение характера сердцебиения позволяет до проведения ЭКГ ориентировочно оценить вид нарушений ритма (экстрасистолия, мерцательная аритмия и др.) |
Как давно возникло |
От длительности существования аритмии зависит, в частности, |
ощущение сердцебиения? |
тактика оказания помощи при мерцательной аритмии |
Не было ли обмороков, удушья, боли в области сердца? |
Необходимо выявить возможные осложнения аритмии |
Были ли подобные пароксизмы ранее? Если да, то чем они купировались? |
Нередко больные знают, какой из антиаритмиков помогает им лучше всего. Иногда по эффективности антиаритмика можно определить вид нарушений ритма. Например, аденозин эффективен только при суправентрикулярной тахикардии, лидокаин - при желудочковой тахикардии |
Объективное обследование
Диагноз уточняют на основании данных ЭКГ. Неотложная терапия на догоспитальном этапе требуется при нарушениях ритма и проводимости, описанных в таблице 4.26.
Дифференциальная диагностика
Дифференциально-диагностические признаки пароксизмальных тахикардий представлены в таблице 4.27.
Таблица 4.26. Электрокардиографические признаки нарушений сердечного ритма, требующих неотложной помощи
Аритмия |
Картина на ЭКГ |
Пароксизмальная суправентрикулярная тахикардия |
Правильный ритм, недеформированные узкие комплексы QRS (иногда аберрантные вследствие нарушения проведения возбуждения), ЧСС 150-250 в минуту |
Пароксизмальная форма мерцательной аритмии |
Предсердные комплексы отсутствуют, выявляются волны мерцания - крупно- или мелковолновые колебания изоэлектрической линии, частота предсердных волн 350-600 в минуту, интервалы R-R различны |
Трепетание предсердий |
Предсердные комплексы отсутствуют, вместо изоэлектрической линии выявляются пилообразные волны трепетания (зубцы F), наиболее отчетливые в отведениях II, III и aVF, частотой 250-450 в минуту. Желудочковые комплексы суправентрикулярной формы, ритм может быть правильным с АВ-проведением 2-4:1 или неправильным, если АВ-проведение меняется; частота желудочковых сокращений зависит от степени АВ-проведения и обычно составляет 150-220 в минуту |
Пароксизмальная желудочковая тахикардия (рис. 4.3) |
Выявляются 3 последовательных широких (более 0,12 с) комплекса QRS и более с частотой 100-250 в минуту с дискордантным смещением сегмента ST и зубца Т в сторону, противоположную основному зубцу комплекса QRS |
«Пируэтная» или двунаправленная веретенообразная |
Удлинение интервала Q-T, неправильный ритм с ЧСС 150-250 в минуту, широкие полиморфные деформированные комплексы QRS. Синусоидальная картина - группы из 2 и более желудочковых комплексов с одним направлением сменяются группами желудочковых комплексов с противоположным |
желудочковая тахикардия |
направлением. Приступ запускается желудочковой экстрасистолой с длинным интервалом сцепления, в каждой серии 6-100 комплексов QRS |
Желудочковая экстрасистолия (рис. 4.4) |
Внеочередной широкий (более 0,12 с) деформированный комплекс QRS, дискордантное смещение сегмента S-T и зубца Т, полная компенсаторная пауза (интервал между пред- и постэкстрасистолическими зубцами Р равен удвоенному нормальному интервалу Р-Р) |
Нарушения АВ- проводимости с обмороком (рис. 4.5) |
Полное разобщение предсердного и желудочкового ритмов |

Рис. 4.3. Электрокардиограмма больного с желудочковой тахикардией
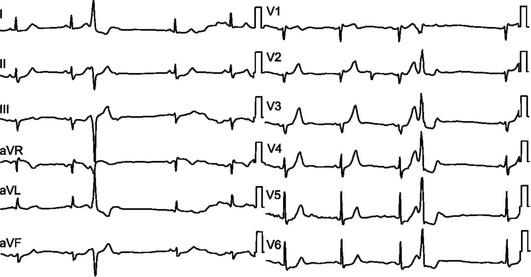
Рис. 4.4. Электрокардиограмма больного с желудочковой экстрасистолией

Рис. 4.5. Электрокардиограмма больного с полной атриовентрикулярной блокадой Таблица 4.27. Дифференциально-диагностические признаки пароксизмальных
тахикардии
Признак |
Пароксизмальная суправентрикулярная тахикардия |
Пароксизмальная желудочковая тахикардия |
Возраст |
Чаще молодой и средний |
Чаще пожилой и старческий |
Начало и окончание приступа тахикардии |
Обычно четко ощущаются |
Иногда не ощущаются |
Нарушения гемодинамики (приступ стенокардии, падение АД, ОСН, обморок) |
Сравнительно редко |
Часто |
Экстрасистолы, предшествующие пароксизму |
Предсердные или из АВ- соединения |
Желудочковые, по форме совпадающие с комплексами QRS во время пароксизма тахикардии |
Ритм |
Обычно правильный |
Разброс интервалов R-R 0,02-0,03 с |
Зубец Ρ |
Определяется в каждом цикле (инвертированный зубец Ρ может следовать за QRS) или полностью отсутствует; частота ритма предсердий может превышать частоту желудочкового ритма (при предсердной тахикардии возможна АВ-блокада проведения 2:1, 3:1 и т.д.) |
Может определяться более редкий предсердный ритм с синусовым зубцом Р, не связанный с комплексом QRS (АВ-диссоциация) либо отдельные зубцы Ρ наиболее заметны во II стандартном отведении после QRS |
Продолжительность комплекса QRS |
Обычно не более 0,14 с при блокаде правой ножки пучка Гиса, не более 0,16 с при полной блокаде левой ножки пучка Гиса |
Может превышать 0,14 с при картине блокады правой ножки пучка Гиса и 0,16 с при картине блокады левой ножки пучка Гиса |
Форма желудочковых комплексов на ЭКГ |
При отсутствии внутрижелудочковых блокад |
Уширенные, деформированные; возможны желудочковые захваты |
|
- нормальной формы и ширины (исключение составляют случаи антидромной тахикардии у пациентов с дополнительными путями проведения); при наличии исходной внутрижелудочковой блокады форма комплекса QRS во время |
(узкий комплекс QRS,которому предшествует синусовый зубец Ρ и нормальный интервал PQ), сливные комплексы QRS(промежуточные между синусовым и |
Окончание табл. 4.27
Признак |
Пароксизмальная суправентрикулярная тахикардия |
Пароксизмальная желудочковая тахикардия |
|
пароксизма не меняется; возможно появление тахизависимой внутрижелудочковой блокады во время пароксизма |
эктопическим QRS с предшествующим зубцомР). Расстояние от начала зубца R до надира (самой низкой точки зубца S) превышает 0,1 с в одном из грудных отведений |
Резкое изменение электрической оси сердца во время приступа по сравнению с исходной ЭКГ с синусовым ритмом не характерно; исключение - случаи тахизависимых блокад и антидромная тахикардия при наличии дополнительных путей проведения |
Резкое изменение электрической оси сердца во время приступа по сравнению с исходной ЭКГ с синусовым ритмом более характерно |
|
В отведении V1 комплекс QRS трехфазный (типа rSR) |
В отведении V1 комплекс QRS монофазный (типа R, S) или двухфазный (типа qR, QR, rS) |
|
В случае М-образной формы комплекса QRS вотведении V1(RSR1) более выражен зубец R' |
В случае М-образной формы комплекса QRS в отведении V1(RSR1) более выражен зубец R(«кроличье ухо») |
|
Компенсаторная пауза после окончания пароксизма |
Неполная |
Полная |
Окончание пароксизма при отсутствии АВ- блокады |
Комплексом QRS |
Инвентированным зубцом Ρ (при сохраненном проведении от желудочков к предсердиям) |
Вагусные пробы, внутривенное введение АТФ |
Урежение желудочкового ритма или восстановление синусового ритма; эпизод желудочковой асистолии с «предсердной пилой» при трепетании предсердий |
Без эффекта |
Алгоритм дифференциальной диагностики тахикардии с широким комплексом QRS представлен на рисунке 4.6.
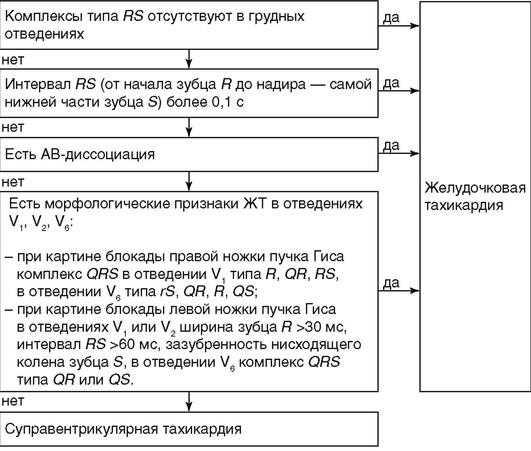
Рис. 4.6. Алгоритм дифференциальной диагностики тахикардии с широким комплексом QRS; специфичность около 90%
Основные направления терапии
Пароксизм суправентрикулярной тахикардии при стабильной гемодинамике и ясном сознании купируют с помощью следующих приемов.
Вагусные пробы:
задержка дыхания;
кашель;
резкое натуживание после глубокого вдоха;
вызванная рвота;
проглатывание корки хлеба;
погружение лица в ледяную воду;
массаж каротидного синуса (при достаточном кровоснабжении головного мозга);
надавливание на область солнечного сплетения (малоэффективно).
При отсутствии эффекта от рефлекторных приемов требуется применение антиаритмических средств (рис. 4.7-4.9).
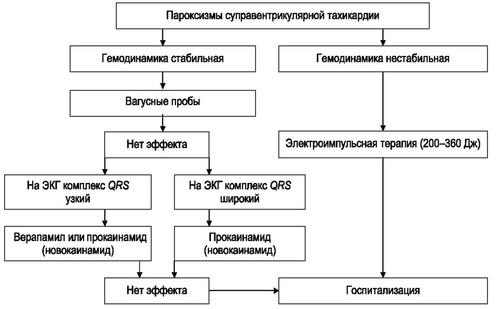
Рис. 4.7. Алгоритм неотложной помощи при суправентрикулярной тахикардии
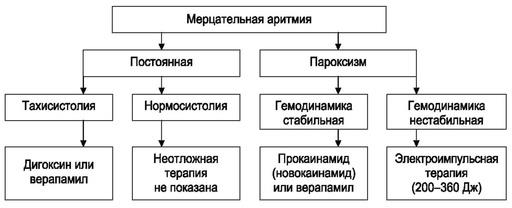
Рис. 4.8. Алгоритм неотложной помощи при мерцательной аритмии
Желудочковая
экстрасистолия
требует
неотложной терапии (рис. 4.10), если
возникает в острой стадии ИМ или
субъективно плохо переносится либо
имеет гемодинамическую или прогностическую
значимость (частая групповая экстрасистолия
у пациентов с органическим поражением
миокарда). При остром ИМ препаратом
выбора
для
купирования желудочковых нарушений
ритма является лидокаин;
в
случае его неэффективности можно
использовать прокаинамид (новокаин♠).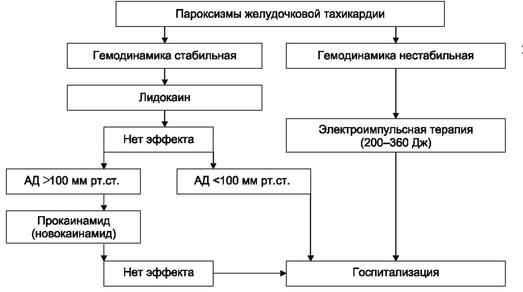
Рис. 4.9. Алгоритм неотложной помощи при желудочковой тахикардии
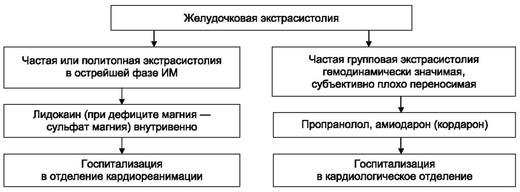
Рис. 4.10. Алгоритм неотложной помощи при желудочковой экстрасистолии Брадиаритмии лечат, если они:
сопровождаются нестабильной гемодинамикой;
возникли как осложнение органического поражения сердца (ИМ);
развились при проведении реанимационных мероприятий;
развились при появлении частых приступов Морганьи-Адамса-Стокса. Часто встречающиеся ошибки терапии
Антиаритмическую терапию следует проводить только по строгим показаниям, поскольку она далеко не всегда безопасна. Вероятность развития аритмогенного эффекта составляет в среднем 10% для каждого из антиаритмических препаратов. Особенно часто аритмогенное действие антиаритмиков развивается при желудочковых аритмиях и при органическом поражении миокарда с нарушением функции левого желудочка.
Применение калия и магния аспарагината (панангина♠), рекомендуемого некоторыми стандартами оказания помощи в качестве одного из базовых антиаритмических средств, нецелесообразно.
Одна из распространенных ошибок - применение антиаритмиков с отрицательным инотропным эффектом при нарушениях ритма, сопровождающихся развитием ОСН.
