
- •Интенсивная терапия при тяжелых формах новой короновирусной инфекции и ОРДС
- •Обсуждаемые вопросы
- •Классификация
- •Пациенты COVID-19
- •Клиническая картина
- •Клиническая картина
- •Клиническая картина
- •Биологические маркеры COVID-19
- •Осложнения
- •КТ легких
- •Частота изменений на КТ в зависимости от времени заболевания
- •УЗИ легких при COVID-19
- •Клинические особенности подтвержденных случаев инфекции, вызванной̆COVID-19 в Китае
- •Критерии перевода в ОРИТ
- •Критерии перевода в ОРИТ (дети)
- •Список возможных к назначению лекарственных средств для лечения коронавирусной инфекции у взрослых
- •Подходы к антибактериальной терапии
- •Респираторная поддержка при ОДН
- •Рекомендации
- •Показания к НВЛ при вирусной пневмонии
- •Рекомендации
- •Основные типы интерфейсов для НВЛ (тяжелая вирусная пневмония)
- •Прональная позиция при проведении НВЛ
- •ОРДС на основе клинических рекомендаций и доказательной медицины
- •Острый респираторный дистресс-синдром (ОРДС): исторические аспекты и определение
- •Этиология и патогенез
- •Классификация
- •Диагностика
- •Диагностика
- •Лабораторная диагностика
- •Инструментальная диагностика
- •Инструментальная диагностика
- •Инструментальная диагностика
- •Диагностические критерии ОРДС
- •Негомогенность поражения легких при ОРДС
- •Инструментальная диагностика
- •Шкала повреждения легких
- •Инструментальная диагностика
- •Инструментальная диагностика
- •Интенсивная терапия ОРДС
- •Методики РП
- •Респираторная поддержка
- •Основные положения концепции «протективной ИВЛ» (1)
- •Основные положения концепции «безопасной ИВЛ» (2)
- •Основные положения концепции «безопасной ИВЛ» (3)
- •Основные положения концепции «безопасной ИВЛ» (4)
- •Респираторная поддержка
- •Респираторная поддержка
- •Респираторная поддержка
- •Режимы респираторной поддержки
- •Режимы респираторной поддержки
- •Режимы респираторной поддержки
- •Режимы респираторной поддержки
- •Оценка рекрутабельности и настройка РЕЕР
- •Оценка рекрутабельности и настройка РЕЕР
- •Оценка рекрутабельности и настройка РЕЕР
- •Оценка рекрутабельности и настройка РЕЕР
- •Оценка рекрутабельности и настройка РЕЕР
- •Оценка рекрутабельности и настройка РЕЕР
- •Оценка рекрутабельности и настройка РЕЕР
- •http://www.ardsnet.org
- •Оценка рекрутабельности и настройка РЕЕР
- •Оценка рекрутабельности и настройка РЕЕР
- •Оценка рекрутабельности и настройка РЕЕР
- •Оценка рекрутабельности и настройка РЕЕР
- •Оценка эффективности респираторной поддержки
- •Что же мы имеем?
- •Немного особенностей))
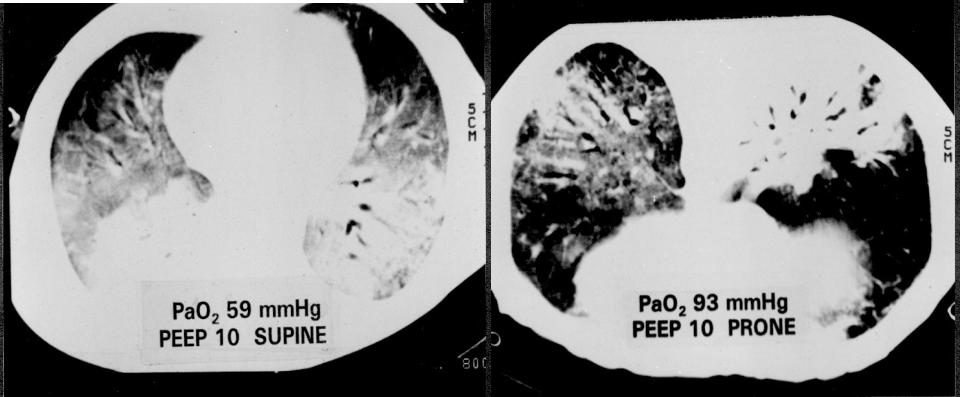
- •Вентиляция легких в положении лежа на животе («прон-позиция»)
- •Проведение ИВЛ в положении пациента лёжа на животе (prone-position)
- •ИВЛ в положении на животе: перераспределение жидкости
- •Вентиляция легких в положении лежа на животе («прон-позиция»)
- •Альтернативные методы коррекции газообмена при ОРДС
- •Режимы с инверсным соотношением вдоха к выдоху, APRV
- •Высокочастотная осцилляторная вентиляция (High Frequency Oscillation- HFO)
- •Экстракорпоральные методы обеспечения газообмена
- •Экстракорпоральные методы обеспечения газообмена
- •Экстракорпоральная мембранная оксигенация
- •Экстракорпоральные методы обеспечения газообмена
- •Экстракорпоральные методы обеспечения газообмена
- •Прекращение респираторной поддержки при ОРДС
- •ОРДС: респираторная поддержка
- •ОРДС: респираторная
- •Тест спонтанного дыхания!!!
- •Прекращение респираторной поддержки при ОРДС
- •Другая респираторная терапия при ОРДС
- •Сурфактанты?
- •Intensive Care Med (2007) 33:851–855
- •Сурфактанты?
- •Другая респираторная терапия при ОРДС
- •Оправдано использовать ингаляции оксида азота (в средней дозе 5-20 ppm) у пациентов с
- •Уход за искусственными дыхательными путями при ОРДС
- •Нереспираторные методы терапии ОРДС
- •Нереспираторные методы терапии ОРДС
- •Нереспираторные методы терапии ОРДС
- •Нереспираторные методы терапии ОРДС
- •Кортикостероиды
- •Нереспираторные методы терапии ОРДС
- •Терапия, направленная на уменьшение ССВР
- •Нутритивная поддержка
- •Многоцентровое исследование Lung Safe
- •Large observational study to UNderstand the Global impact of Severe Acute respiratory FailurE
- •Резюме LUNG SAFE
- •Респираторная поддержка у пациентов с ОРДС при гриппе А (H1N1)
- •Цель :
- •Дизайн исследования (1)
- •Дизайн исследования (2)
- •Принципы ИТ
- •Дизайн исследования (3)
- •Дизайн исследования (4)
- •Результаты (1)
- •Динамика уровня лейкоцитов
- •PEEP 2009 vs 2016
- •Результаты 2009 vs 2016
- •LIS 2016: благоприятный vs неблагоприятный исходы
- •PEEP 2016: благоприятный и неблагоприятных исходы
- •PaO2/FiO2 2016: благоприятный и неблагоприятных исходы
- •Результаты 2016: благоприятный и неблагоприятный исходы
- •Недостатки
- •Показания для перевода в ОАР
- •Спасибо за внимание!!!
- •Результаты 2009 год
- •Результаты 2016 год
Вентиляция легких в положении лежа на животе («прон-позиция»)
•Рекомендация 44. У пациентов с ОРДС и индексом PaO2/FiO2 менее 150 мм рт.ст. при РЕЕР >8 мбар (особенно в сочетании с прямым механизмом повреждения легких) рекомендовано применение вентиляции в положении лежа на животе в течение не менее 16 часов в сутки с целью рекрутирования альвеол и уменьшения летальности (уровень достоверности доказательств 1, уровень убедительности рекомендаций А).
•Рекомендация 45. У пациентов с ОРДС и высоким риском отрицательного влияния РЕЕР на гемодинамику и/или противопоказания к настройке РЕЕР (например, при прямом прямое повреждении легких) следует рассмотреть возможность применения вентиляции в положении лежа на животе с целью открытия коллабированных альвеол и минимизации влияния ИВЛ на сердечный выброс (уровень достоверности доказательств 1, уровень убедительности рекомендаций В).
Проведение ИВЛ в положении пациента лёжа на животе (prone-position)
•Мета-анализ (n=1867 пациентов) при PaO2/FiO2<100 мм рт.ст. Прон-позиция - снижает летальность; улучшает оксигенацию
на 27-39% в первые 3 дня терапии (Sud S., et al. Prone ventilation
reduces mortality in patients with acute respiratory failure and severe hypoxemia: systematic review and meta-analysis // Intensive Care Med. – 2010. - V.36. V.585-599.)
•Рутинное использование прон-позиции (1997–2009, 218
пациентов, LIS = 3,13) при PaO2/FiO2 менее 100 мм рт.ст. в течение 24-48 часов от начала РП. Техника – 18 часов день 3-4
дня (Charron C., et al. // Intensive Care Med, 2011. - V.37. – P.785-790)
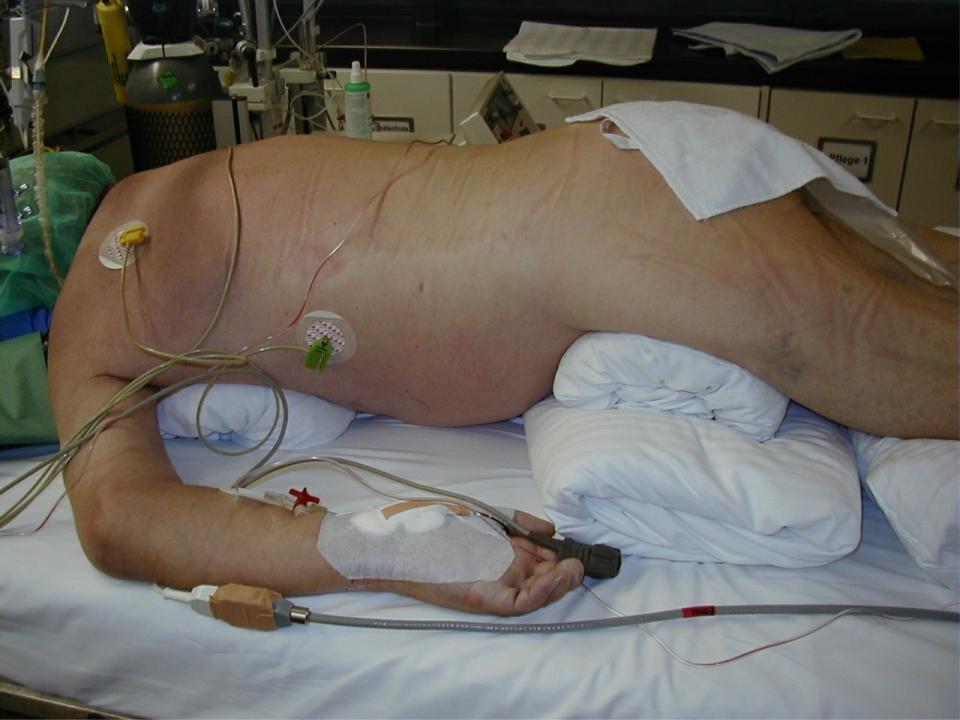
ИВЛ в положении на животе: перераспределение жидкости
Положение на спине |
Положение на |
|
животе |
Вентиляция легких в положении лежа на животе («прон-позиция»)
•Рекомендация 46. У пациентов с ОРДС противопоказано применение прон-позиции в следующих случаях:
-повреждения спинного мозга;
-нарушения ритма, которые могут потребовать дефибрилляции и/или массажа сердца;
-невозможность нахождения пациента в положении на
животе (дренажи, выведенные на переднюю грудную или брюшную стенку; диастаз грудины, открытые раны на передней брюшной стенке, нежелательность изменения положения тела больного (переломы ребер, перелом костей таза, скелетные вытяжения костей нижних конечностей) (уровень достоверности доказательств 5, уровень убедительности рекомендаций С).
Альтернативные методы коррекции газообмена при ОРДС
•Рекомендация 47. При ОРДС тяжелой степени рекомендовано для принятия решения о начале использования альтернативных методов коррекции газообмена обязательно выполнить описанные выше рекомендации во избежание необоснованного применения методов резерва (уровень достоверности доказательств 1- 2, уровень убедительности рекомендаций А-В).
•Комментарий: При неэффективности предлагаемого алгоритма респираторной поддержки (невозможно достичь целевых значений газообмена и критериев безопасной ИВЛ) следует рассмотреть альтернативные методы коррекции нарушений газообмена - APRV (Airway Pressure Release Ventilation), высокочастотную осцилляторную вентиляцию (HFO- High Frequency Oscillation), экстракорпоральную мембранную оксигенацию (ЭКМО)
Режимы с инверсным соотношением вдоха к выдоху, APRV
•Рекомендация 48. У пациентов с ОРДС режимы ИВЛ с инверсным соотношением вдоха к выдоху не могут быть рекомендованы для рутинного клинического применения ввиду их невысокой эффективности и отрицательного эффекта на легочное кровообращение и равномерность вентиляции альвеол; при неэффективности пунктов 22-46 настоящего протокола у пациентов с ОРДС тяжелой степени следует обсудить использование режима APRV с индивидуальной настройкой времени выдоха таким образом, чтобы следующий вдох начинался при снижении экспираторного потока не позднее 50-75% от его пиковой скорости, так как это может в ряде случаев приводит к открытию альвеол и улучшению исхода (уровень достоверности доказательств 2, уровень убедительности рекомендаций С)
Высокочастотная осцилляторная вентиляция (High Frequency Oscillation- HFO)
•Рекомендация 49. У пациентов с ОРДС высокочастотная осцилляторная вентиляция (ВЧО) лёгких не может быть рекомендована для рутинного клинического применения, так как не только не улучшает исходы и газообмен, но и может приводить к увеличению летальности (уровень достоверности доказательств 1, уровень убедительности рекомендаций A)
Экстракорпоральные методы обеспечения газообмена
•Рекомендация 50. У пациентов с ОРДС рекомендована оценка по Шкале острого лёгочного сердца Для решения вопроса о необходимости применении ЭКМО (уровень достоверности доказательств 3, уровень убедительности рекомендаций В).
•Шкала риска ОЛС:
•- Пневмония как причина ОРДС (1 балл)
•- PaO2/FiO2 < 150 мм рт.ст. (1 балл)
•- PaСO2 >48 мм рт.ст. (1 балл)
•- Движущее давление > 18 мбар (1 балл)
Всоответствии с Шкалой острого легочного сердца 3-4 балла соответствуют высокому риску ОЛС (44-64%).
Экстракорпоральные методы обеспечения газообмена
•Рекомендация 51. У пациентов с сочетанием ОРДС тяжёлой степени, малорекрутабельных легких и острого лёгочного сердца (или высокого риска острого лёгочного сердца) следует начинать применение экстракорпоральной мембранной оксигенации в первые 7 суток от начала развития ОРДС, так как это приводит к снижению летальности (уровень достоверности доказательств 2, уровень убедительности рекомендаций В)
