
6 курс / Эндокринология / Эндокринология_И_И_Дедов,_Г_А_Мельниченко,
.pdf
Большая часть случаев вторичной аменореи связана с гиперпролактинемией (15-30%) (табл. 5.3), гиперандрогенией различного генеза, синдромом ПИЯ (10%).
Патогенез
При первичной аменорее нарушение может локализоваться на любом уровне репродуктивной системы (гипоталамус, гипофиз, яичники, матка, влагалище). Под вторичной аменореей подразумеваются нормальная матка и проходимые половые пути, а также работа яичников,
обеспечивавшая в прошлом достаточную эстрогенизацию для появления менструального цикла.
Эпидемиология
Распространенность первичной аменореи составляет 0,5-1,2%, вторичной - около 5%.
Распространенность синдрома Тернера - 1 случай на 2500 девочек, ПИЯ - 0,1% женщин моложе
30 лет и 1% женщин моложе 40 лет. В структуре ПИЯ 60% приходится на генетические нарушения (ломкая Х-хромосома, мутация гена рецептора ФСГ или ЛГ), 20% - на аутоиммунный оофорит.
Таблица 5.2. Некоторые заболевания, протекающие с первичной аменореей
Применяется: +/- - есть/нет (присутствует/отсутствует);↑, ↓ - повышение/понижение уровня гормона.
Таблица 5.3. Некоторые заболевания, протекающие со вторичной аменореей
191

Клинические проявления
•Отсутствие менструаций, бесплодие. Последнее определяется как ненаступление беременности на протяжении одного года регулярной половой жизни (в среднем 2 раза в неделю) без контрацепции. Вероятность спонтанного наступления беременности при ПИЯ составляет 5%.
•Симптомы, обусловленные дефицитом эстрогенов, при первичной аменорее отсутствуют и встречаются у 75% женщин со вторичной аменореей. К ним относятся приливы жара, ночная потливость, перепады настроения, диспареуния, снижение либидо.
•Специфические проявления отдельных заболеваний, приведших к аменорее (характерный внешний вид при синдроме Тернера, галакторея при гиперпролактинемии, гирсутизм и т.д.).
Диагностика
• Гормональное исследование (рис. 5.3). Диагноз первичного гипогонадизма подтверждается двукратным выявлением повышенного уровня ФСГ (>40 мЕд/л). Кроме того, при этом повышен уровень ЛГ и снижен уровень эстрадиола. Для вторичного гипогонадизма характерен низкий уровень гонадотропинов и эстрадиола. Всем пациенткам со вторичной аменореей показано определение уровня пролактина и ТТГ, по показаниям - ДЭА, тестостерона и 17-
гидроксипрогестерона.
•Кариотипирование показано всем женщинам с первичной аменореей.
•УЗИ малого таза и гинекологическое обследование.
192
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
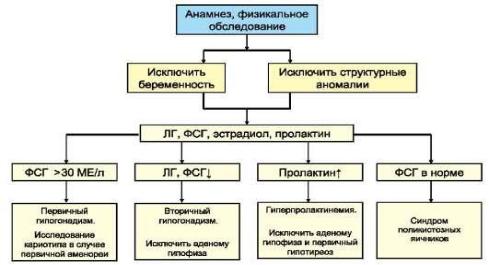
•При ПИЯ показан скрининг сопутствующих аутоиммунных заболеваний, в первую очередь определение уровня ТТГ.
•Диагностика осложнений гипогонадизма, к которым относятся остеопороз (костная денситометрия), урогенитальные нарушения.
•По показаниям - МРТ гипофиза (гиперпролактинемия, гормонально-неактивные аденомы).
Рис. 5.3. Алгоритм обследования женщин с аменореей
Дифференциальная диагностика
Проводится с многочисленными заболеваниями, приводящими к аменорее.
Лечение
• Заместительная терапия эстрогенами (за исключением случаев отсутствия матки - в
комбинации с гестагенами) показана при первичном и вторичном гипогонадизме. Она проводится минимум до возраста, соответствующего естественному наступлению менопаузы
(около 50 лет).
• Специфическая терапия заболеваний, обусловивших аменорею (дофаминомиметики при гиперпролактинемии, хирургическое лечение при гормонально-неактивных аденомах гипофиза,
антиандрогенная терапия и т.д.).
•При выявлении Y-хромосомы (синдром тестикулярной феминизации) показана двусторонняя гонадэктомия с целью предупреждения развития гонадобластомы.
•Лечение осложнений гипогонадизма (остеопороз, урогенитальные расстройства).
193
• Вспомогательные репродуктивные технологии (экстракорпоральное оплодотворение) при многих заболеваниях, протекающих с первичной и вторичной аменореей, позволяют планировать беременность.
Прогноз
Зависит от заболевания, приведшего к аменорее. Смертность среди женщин с гипогонадизмом различного генеза существенно выше, чем в общей популяции. Дефицит эстрогенов сопровождается повышенным риском развития сердечно-сосудистых заболеваний и остеопороза
5.4. ПОСТМЕНОПАУЗАЛЬНЫЙ СИНДРОМ
Постменопаузальный (климактерический) период - физиологический период жизни,
обусловленный возрастными инволютивными изменениями репродуктивной системы. В нем выделяют следующие этапы: пременопауза - период, предшествующий менопаузе (около 2-5
лет), менопауза - последнее менструальное кровотечение (констатируется через 1 год после полного прекращения менструаций), постменопауза - период жизни, наступающий спустя год после менопаузы (табл. 5.4).
Этиология и патогенез
Одной из возможных причин снижения функции яичников в пременопаузе бывает уменьшение количества рецепторов к гонадотропинам, в результате чего происходит постепенное снижение продукции эстрадиола, прогестерона, андростендиона и тестостерона; яичники уменьшаются в
2-3 раза. Выпадение трофических эффектов эстрадиола на мочеполовую систему и кости приводит к развитию осложнений, к которым относится атрофический вагинит, мочепузырные расстройства и остеопороз. С наступлением менопаузы развиваются атерогенные изменения липидного спектра, способствующие развитию атеросклероза.
Таблица 5.4. Климактерический синдром
194
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Эпидемиология
Как правило, менопауза наступает в возрасте 45-55 лет (чаще в 50-52 года). У курящих менопауза наступает в среднем на 2 года раньше.
Клинические проявления
•Нарушения менструального цикла у 90% женщин начинаются уже примерно за 4 года до менопаузы.
•Приливы жара (у 40% женщин) часто сочетаются с повышенной потливостью и покраснением кожи; в большинстве случаев заканчиваются спустя 5 лет после менопаузы.
•Мочепузырные расстройства (50%) вследствие атрофии уретры и шейки мочевого пузыря проявляются недержанием мочи (при кашле, смехе, быстрой ходьбе), частыми циститами и пиелонефритами.
•Сексуальные расстройства (40%): снижение либидо, сухость влагалища, диспареуния.
•Эмоциональные расстройства (25-50%): раздражительность, перепады настроения, депрессия,
фобии.
• Остеопороз, сопровождающийся повышенным риском переломов костей.
195
•Осложнения атеросклероза, в первую очередь ИБС.
•Деменция; у женщин болезнь Альцгеймера развивается в 2-3 раза чаще, чем у мужчин, и в ее патогенезе придается значение дефициту эстрогенов.
•Атеросклероз и ишемическая болезнь сердца в 2-3 раза чаще встречаются в постменопаузе,
чем в пременопаузе.
Диагностика
Прекращение менструаций у женщин в возрасте около 50 лет само по себе свидетельствует о наступлении менопаузы. В ряде случаев факт ее наступления нужно подтверждать при гормональном исследовании, которое выявляет повышенный уровень ФСГ. Степень повышения уровня ФСГ не коррелирует с выраженностью постменопаузальных симптомов и осложнений. Если женщине планируется назначение заместительной гормональной терапии эстрогенами, предварительно необходимо провести следующие обследования: маммография,
УЗИ малого таза, мазок из шейки матки на атипию, оценка факторов риска развития сердечно-
сосудистых заболеваний и тромбоэмболических осложнений.
Дифференциальная диагностика
Другие причины урогенитальных заболеваний, остеопороза, приливов, эмоциональных расстройств.
Лечение
Заместительная терапия эстрогенами может назначаться с целью купирования симптомов
(приливы, урогенитальные симптомы, атрофический вагинит), а также с целью предотвращения отдаленных осложнений, характерных для климактерического синдрома (остеопороз, атрофия влагалища). Эстрогены (при наличии матки - в комбинации с прогестинами) могут назначаться в виде таблеток, накожных пластырей и вагинальных свечей. При помощи эстрогенов обычно достаточно легко купируются такие симптомы, как приливы, сухость влагалища и урогенитальные расстройства. В то же время единое мнение о целесообразности длительной заместительной терапии эстрогенами в постменопаузе отсутствует. Обычно ее рекомендуется продолжать около 5 лет. Противопоказания к заместительной гормональной терапии:
вагинальные кровотечения, тромбоз глубоких вен, рак эндометрия и молочной железы;
относительные противопоказания: рак эндометрия в отдаленном анамнезе, семейный анамнез тромбоэмболий, ИБС, тяжелые заболевания печени, гипертриглицеридемия. В качестве альтернативы эстрогенам и при противопоказаниях для купирования выраженных постменопаузальных симптомов может назначаться симптоматическая терапия. При вазомоторных симптомах: пароксетин, флуоксетин, габапентин; при урогенитальных
196
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
симптомах - вагинальные лубриканты. Выраженные депрессивные расстройства и остеопороз
(см. раздел 8.6).требуют самостоятельного лечения.
Прогноз
Заместительная терапия эстрогенами в постменопаузе позволяет снизить риск переломов костей на 30-50%, болезни Альцгеймера, а также рака толстой и прямой кишки на 20%.
Существуют данные о некотором повышении риска рака молочной железы, образования желчных камней (в 2 раза) и тромбоэмболий (в 3 раза). Данные об изменении риска развития сердечно-сосудистых заболеваний и их осложнений противоречивы.
5.5. СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ
Синдром поликистозных яичников (СПЯ) - гетерогенный клинический синдром,
характеризующийся гиперандрогенией и овуляторной дисфункцией (табл. 5.5). Впервые СПЯ описан Д. Штейном и Д. Левенталем в 1935 г. Под гиперандрогенией подразумевается реакция сально-волосяного комплекса кожи на эффекты андрогенов. Эта реакция включает избыточный рост волос на андрогензависимых зонах (гирсутизм), акне и избыточное выпадение волос по мужскому типу (андрогенная алопеция). Клинические признаки гиперандрогении еще не свидетельствуют о том, что у пациентки есть избыточная продукция андрогенов надпочечниками или яичниками, они могут развиваться вследствие особенностей или изменения чувствительности органов-мишеней к андрогенам. Чувствительность кожи и других органов-
мишеней к андрогенам во многом определяется индивидуальными и этническими особенностями. Значительный избыток андрогенов в женском организме клинически проявляется вирилизацией: сочетанием гиперандрогении с облысением по мужскому типу,
понижением голоса, гипертрофией скелетной мускулатуры и, что наиболее специфично, -
клиторомегалией. Истинная вирилизация обычно свидетельствует о выраженном избытке андрогенов (вирилизирующие опухоли яичников или надпочечников, текоматоз яичников).
СПЯ - не только репродуктивное, но и метаболическое расстройство.
Таблица 5.5. Синдром поликистозных яичников
197

Этиология
Большое значение имеет генетическая предрасположенность; предполагается полигенный характер наследования. Среди генов-кандидатов рассматриваются гены, участвующие в биосинтезе инсулина и стероидных гормонов: INS, VNTR, CYP11 и др. Вероятно, генетическая предрасположенность к СПЯ сходна с таковой для сахарного диабета 2 типа (СД-2) и ожирения
(см. раздел 7.6). Семейный анамнез большинства пациенток с СПЯ отягощен ожирением, СД-2
и другими компонентами так называемого метаболического синдрома (см. раздел 11.2). СПЯ в семейном анамнезе удается выявить у 50% пациенток.
Патогенез
198
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

• В основе патогенеза лежит гиперпродукция андрогенов яичниками; наряду с этим в избыточных количествах могут продуцироваться и надпочечниковые андрогены (25% случаев).
Причина нарушения функции яичников не вполне понятна. Так, описано нарушение активности фермента P450c17a, но, вероятно, это не первичный дефект, а маркёр повышения стероидпродуцирующей активности яичника.
• При СПЯ определяется повышение частоты и амплитуды продукции гонадотропин-рилизинг-
гормона (ГРГ) в результате чего повышается выработка ЛГ; вероятно, это следствие ановуляции и низкого уровня прогестерона. Избыток ЛГ способствует повышению продукции андрогенов клетками теки и их гиперплазии.
•У большинства пациенток с СПЯ есть ожирение, а в 70% случаев выявляют инсулинорезистентность и гиперинсулинемию. Рецепторы инсулина и ИФР-1 обнаруживаются в строме яичника, при этом инсулин в присутствии ЛГ может стимулировать продукцию андрогенов. Кроме того, инсулин способствует снижению уровня ГСПГ, что усугубляет гиперандрогению, так как способствует увеличению уровня свободных фракций андрогенов и эстрогенов (рис. 5.4). По данным длительных наблюдений пациенток сСПЯ, у 30-35% из них в дальнейшем развивается нарушение толерантности к углеводам, а у 7-10% - СД-2.
•Гиперандрогения препятствует нормальному росту фолликулов и способствует формированию мелких фолликулярных кист и кистозной атрезии фолликулов (поликистоз).
При СПЯ происходит 3-6-кратное увеличение размеров яичников; у большинства пациенток выявляют склерозирование и значительное утолщение белочной оболочки.
Рис. 5.4. Патогенез синдрома поликистозных яичников
Эпидемиология
СПЯ - одна из самых частых эндокринопатий у женщин репродуктивного возраста. До 95%
случаев гирсутизма у женщин связано с СПЯ. Распространенность СПЯ в популяции варьирует
199
от 5-10%, если для диагностики использовать только данные клинической картины, и до 20% -
если использовать данные УЗИ. У девушек в возрасте 20-30 лет с тяжелыми хроническими акне СПЯ выявляют в 40% случаев.
Клинические проявления
• Клиническая картина значительно варьирует; заболевание, как правило, начинается в молодом возрасте, по времени совпадает с менархе, началом половой жизни, беременностью,
значительной прибавкой массы тела.
• Олигоили аменорея (70%) - следствие ановуляции. Обычно появляются задержки цикла до 3-6
мес, выделения становятся скудными; встречаются дисфункциональные маточные кровотечения.
•Бесплодие (30%) - как следствие хронической ановуляции. На СПЯ приходится 75% случаев ановуляторного бесплодия.
•Гирсутизм (60%) и другие проявления андрогенной дермопатии: жирная себорея, акне (25%),
андрогенная алопеция. Гирсутизм необходимо отличать от гипертрихоза - избыточного оволосения независимого от андрогензависимых зон. Из других проявлений вирильного синдрома при СПЯ у 40% пациенток при гинекологическом осмотре обнаруживается гипертрофия клитора.
• Ожирение (40%); при утяжелении ожирения происходит усугубление выраженности других симптомов, поскольку усиление инсулинорезистентности способствует повышению уровня андрогенов. У 1-3% женщин с СПЯ в сочетании с инсулинорезистентностью встречается черный акантоз (acantosis nigricans).
Диагностика
Диагностика СПЯ базируется на следующих трех критериях:
•олигоменорея;
•клинические и/или биохимические признаки гиперандрогении;
•поликистозные изменения яичников по данным УЗИ.
Диагноз устанавливается при наличии как минимум двух критериев из трех при обязательном исключении других заболеваний, сопровождающихся гиперандрогенией и поликистозом яичников.
Гормональное исследование, цель которого - диагностика гиперпродукции андрогенов и исключение других заболеваний, проявляющихся гирсутизмом и поликистозом яичников,
200
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
