
3 курс / Топографическая анатомия и оперативная хирургия / Ткач,_Ильин_оперативная_хирургия
.pdf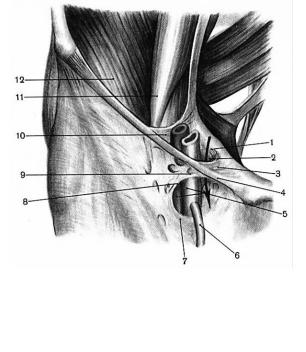
В области лонного бугорка к паховой связке и |
выпячивания. Удаляют грыжевой мешок вместе с |
|||||||||||||||||||||||||
надкостнице лонной кости подшивают край прямой |
ущемленными органами. Рану дренируют. Пластику |
|||||||||||||||||||||||||
мышцы живота вместе с ее влагалищем и falx inqui- |
грыжевых ворот проводят в плановом порядке. |
|||||||||||||||||||||||||
nalis. Далее верхний лоскут апоневроза наружной |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
косой мышцы вместе с подлежащими мышцами и |
|
|
|
Бедренные грыжи |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
поперечной фасцией фиксируют к паховой связке под |
|
|
|
Основной причиной возникновения |
бедренных |
|||||||||||||||||||||
семенным канатиком. Латеральный лоскут апоневро- |
грыж является физическое перенапряжение, тяжелые |
|||||||||||||||||||||||||
за подшивают поверх медиального. Семенной кана- |
роды. В некоторых случаях играет роль предшеству- |
|||||||||||||||||||||||||
тик укладывают на мышечно-апоневротическое ложе |
ющая операция по поводу паховой грыжи. Пришивая |
|||||||||||||||||||||||||
и над ним сшивают кожу и подкожную клетчатку. |
паховую связку к мышцам передней брюшной стенки |
|||||||||||||||||||||||||
(Рис. 122) |
и апоневрозу наружной косой мышцы живота увели- |
|||||||||||||||||||||||||
В 1989 году американский хирург Лихтенштейн |
чивается щель под паховой связкой, что способствует |
|||||||||||||||||||||||||
применил специальную методику лечения грыж. Суть |
возникновению бедренной грыжи, которая проходит |
|||||||||||||||||||||||||
метода заключается в том, что в области мышечно- |
через бедренный канал. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||
апоневротического дефекта передней брюшной стен- |
|
|
|
Бедренный канал образуется в тех случаях, когда |
||||||||||||||||||||||
ки вшивается специальная полипропиленовая сеть, |
со стороны брюшной полости через fossa femoralis и |
|||||||||||||||||||||||||
которая закрывает грыжевые ворота. |
anulus femoralis внедряется выпячиваение брюшины |
|||||||||||||||||||||||||
Полипропиленовую сетку моделировали по раз- |
и внутренности (грыжевой мешок), который раздви- |
|||||||||||||||||||||||||
мерам задней стенки пахового канала. Сетку фикси- |
гает ткани кнутри от бедренной вены, образуя под |
|||||||||||||||||||||||||
ровали синтетическим шовным материалом к |
пупартовой связкой и на бедре ход, стенки которого и |
|||||||||||||||||||||||||
надкостнице лонной кости, к внутренней косой и по- |
составляет бедренный канал. |
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
перечной мышцам живота, к пупартовой связке без |
|
|
|
Внутреннее отверстие бедренного канала (anulus |
||||||||||||||||||||||
натяжения тканей. |
femoralis) ограничено: спереди и сверху – паховая |
|||||||||||||||||||||||||
В последнее время в лапароскопической гернио- |
связка, |
сзади и |
снизу |
– гребенчатая связка |
||||||||||||||||||||||
пластике широкое применение получила методика |
(lig. pectineale или связка Купера, латерально – влага- |
|||||||||||||||||||||||||
реконструкции пахового канала синтетическим мате- |
лище |
бедренной |
вены, |
медиально – |
lig. lacunare |
|||||||||||||||||||||
риалом разработанная Лихтенштейном. |
(Жимбернатовая связка). (Рис. 123) |
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
На внутренней |
поверхности передней стенки жи- |
||||||||||||||||||||
Техника операций |
вота отверстие закрыто fascia transversalis, ее отрост- |
|||||||||||||||||||||||||
при ущемленных паховых грыжах |
ком – septum femorale – Клоке. Клетчатка, выполня- |
|||||||||||||||||||||||||
Разрез проводят над грыжевым выпячиванием. |
ющая бедренное кольцо сообщается с клетчаткой |
|||||||||||||||||||||||||
Обнажают апоневроз наружной косой мышцы живо- |
овальной ямки, а по направлению к полости живота |
|||||||||||||||||||||||||
та. Выделяют грыжевой мешок. Рану изолируют мар- |
переходит в предбрюшинную клетчатку. Со стороны |
|||||||||||||||||||||||||
левыми салфетками (предупреждение инфицирова- |
брюшины бедренное кольцо соответствует fossa |
|||||||||||||||||||||||||
ния грыжевой водой). Вскрывают грыжевой мешок и |
femoralis, расположенной под lig. inguinale под fossa |
|||||||||||||||||||||||||
удаляют грыжевую воду. Удерживая содержимое, |
inguinalis medialis. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
рассекают ущемляющее кольцо. При косой паховой |
|
|
|
Путь, который прокладывает грыжа называется |
||||||||||||||||||||||
его рассекают вверх и латерально, при прямой вверх |
бедренный канал. |
Он простирается от |
бедренного |
|||||||||||||||||||||||
и медиально. Проводят ревизию содержимого гры- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
жевого мешка. При наличии значительных кровоиз- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
лияний в стенку кишки, отсутствии пульсации сосу- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
дов, отсутствии перистальтики, изменения цвета киш- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
ки (сине-багровая, черная) несмотря на принятые ме- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
12 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
ры (согревание салфетками с горячим физраствором) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
11 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
производят резекцию кишки в пределах здоровых |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
тканей. Удаляют не менее 20-40 см приводящей и 10- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
15 см отводящей петли с последующим наложением |
|
|
10 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
1 |
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
анастомоза по типу "конец в конец" или "бок в бок". |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2 |
|
|
|
|
|
|
|
||||
Если резекция кишки или ревизия петель через |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
3 |
|
|
|
|||||||||
|
|
9 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
герниотомный разрез затруднена то проводят сре- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4 |
|
|
|
|||||
динную лапаротомию. Обработку грыжевого мешка и |
|
|
|
8 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
5 |
|
|
|
||||||
пластику пахового канала проводят по принятой ме- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
тодике. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
При |
флегмоне грыжевого мешка проводят сре- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
6 |
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
7 |
|
|
|
|
|
|
|
|
|
|
|
|
||||
динную |
лапаротомию. Концы ущемленной части |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
Рисунок 123. Место выхода бедренных грыж: |
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||
кишки перевязывают лигатурой и пересекают. Между |
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||
1-lig. pectineale (связка Купера); 2-anulus femoralis; |
||||||||||||||||||||||||||
приводящим и отводящим отделами накладывают |
||||||||||||||||||||||||||
3-lig. lacunare (Жимбернатовая связка); 4-lig. inguinale; |
||||||||||||||||||||||||||
анастомоз по типу "конец в конец". Затем переходят к |
5-a. et v. femoralis; 6-v. saphena magna; 7-cornu interius margo |
|||||||||||||||||||||||||
оперативному вмешательству в области грыжевого |
falcifornis; 8-margo falciformis; 9-cornu superius margo falciform- |
|||||||||||||||||||||||||
is; 10-arcus iliopectineus; 11-m. psoas major; 12-m. iliacus. |
||||||||||||||||||||||||||
|
|
|||||||||||||||||||||||||
|
|
61 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
9 |
|
|
|
|
|
|
|
|
8 |
|
|
|
1 |
|
|
|
|
|
|
|
|
|
|
7 |
|
2 |
|
|
|
|
|
|
|
3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4 |
|
6 |
|
|
5 |
|
|
|
|
|
|
|
|
|
|
|
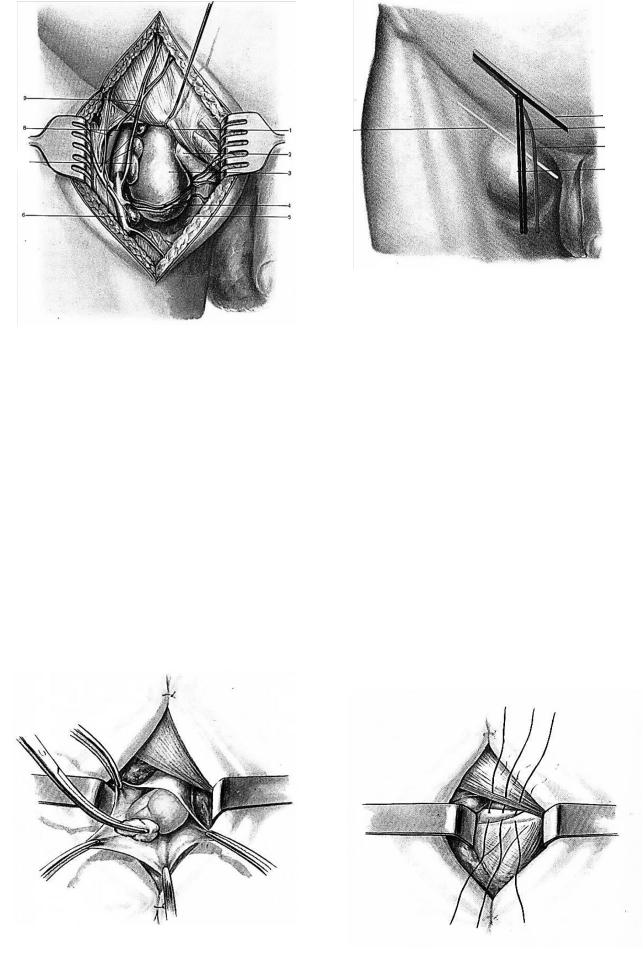
Рисунок 124. Топография бедренной грыжи: 1-паховая связка;
2-лакунарная связка; 3-бедренная грыжа; 4-наружная половая артерия и вена; 5-гребенчатая мышца; 6-большая подкожная вена; 7-глубокие паховые лимфатические узлы; 8-бедренные артерия и вена; 9-поверхностные надчревные артерии и вены.
кольца до hiatus saphenus, длинной от 1 до 3 см. Имеет три стенки. Передняя – поверхностный листок ши-
рокой фасции бедра или cornu superius margo falsiformis, задняя – глубокий листок широкой фасции бедра (fascia pectinea), латеральная стенка – влагалище бедренной вены.
Наружным отверстием бедренного канала являет-
ся hiatus saphenus, закрытое fascia cribrosa и ограниченно margo falciformis с его cornu superius et inferius.
Бедренные грыжи выходят кнутри от v. femoralis. Грыжевой мешок покрыт кожей, подкожной клетчаткой, поверхностной фасцией и подбрюшинной клетчаткой.
В отличие от паховых бедренные грыжи выходят под паховой связкой, не бывают врожденными, редко встречается у детей, а чаще у женщин, никогда не
Рисунок 126. Операция грыжесечения бедренной грыжи (вправ-
ление грыжевого содержимого в брюшную полость)
1
5 |
2 |
|
|
3
4
Рисунок 125. Разрезы при операции бедренных грыж:
1-косой разрез выше паховой связки; 2-Т-образный разрез; 3-углообразный разрез; 4-вертикальный разрез; 5-косой разрез ниже паховой связки.
опускается в мошонку. (Рис. 124)
Для оперативного лечения бедренных грыж применяют два доступа – бедренный и паховый. (Рис. 125)
Разрез со стороны бедра проводят вертикально над грыжевым выпячиванием. При паховом доступе – косой разрез параллельно пупартовой связке.
Бедренный доступ
Вертикальным разрезом над грыжевым выпячиваем рассекают кожу и подкожную клетчатку. Выделяют грыжевой мешок. Проводят ревизию грыжевого содержимого. Прошивают и перевязывают шейку грыжевого мешка. Проводят пластику грыжевых во-
рот. (Рис. 126)
Способ Локвуда
Закрывают внутреннее отверстие бедренного канала путем подшивания пупартовой связки к надкостнице лонной кости и связке Купера
(lig. pectineale) 2-3 узловыми швами. (Рис. 127)
Бассини кроме того укрепляет и наружное отверстие бедренного канала подшивая margo falciformis к гребешковой фасции 2-3 швами. (Рис. 128)
Рисунок 127. Подшивание паховой связки к надкостнице лобковой кости
62

Паховый доступ
Разрез кожи и подкожной клетчатке проводят параллельно и выше пупартовой связки. Рассекают переднюю стенку пахового канала. Семенной канатик отводят кверху. Рассекают заднюю стенку пахового канала – поперечную фасцию. Проникают в предбрюшинную клетчатку и выводят грыжевой мешок в рану. Грыжевой мешок вскрывают, содержимое вправляют в брюшную полость. Шейку мешка прошивают, перевязывают и отсекают. Приступают к пластике грыжевых ворот. (Рис. 129)
Способ Руджи
Подшивают пупартовую связку к надкостнице лонной кости и связке Купера 2-3 швами. Сшивают поперечную фасцию. Восстанавливают паховый канал сшивая края рассеченного апоневроза наружной косой мышцы живота. (Рис. 130)
Способ Парлавеччио
Нижний край внутренней косой и поперечной мышц живота вместе с поперечной фасцией подшивают к связке Купера. Вторым рядом швов подшивают пупартовую связку к надкостнице лонной кости.
Способ Лотейссена и Райх
Накладывают один ряд швов, в который захватывают внутреннюю косую и поперечную мышцы живота вместе с поперечной фасцией, надкостницу лонной кости и связку Купера и пупартовую связку. Затем сшивают рассеченный апоневроз наружной косой мышцы живота. Этим способом закрывают внутреннее отверстие бедренного канала и устраняют паховый промежуток. (Рис. 131)
Рисунок 128. Подшивание серповидного края к гребешковой фасции (паховая связка пришита к надкостнице лобковой кости и связке Купера)
При операциях по поводу ущемленных грыж, когда необходимо рассечь внутреннее отверстие бедренного канала следует помнить, что снаружи anulus femoralis ограничено бедренной веной, сверху – lig. inguinale и a. epigastrica inferior. Бессосудистый участок – lig. lacunare, которую и рассекают. Однако в 28 % случаев a. obturatoria может отходить от a. epigastrica inferior и располагаться сверху и медиально, окружая внутреннее отверстие бедренного канала. Этот вариант получил название corona mortis (венец смерти).
К редким видам бедренных грыж относятся грыжи лакунарной связки, проходящие через ее щель – грыжа Ложье.
|
Рисунок 130. Подшивание паховой связки к надкостнице лонной |
|
1 |
||
кости |
||
|
||
|
|
2 |
|
|
|
|
|
|
Рисунок 129. Грыжесечение при бедренной грыже паховым до- |
|
||
ступом:1-Рассечение поперечной фасции; 2-извлечение грыжево- |
Рисунок 131. Грыжесечение при бедренной грыже (способ Ло- |
||
го мешка из предбрюшинной клетчатки в паховый канал. |
тейссена и Райх) |
||
63
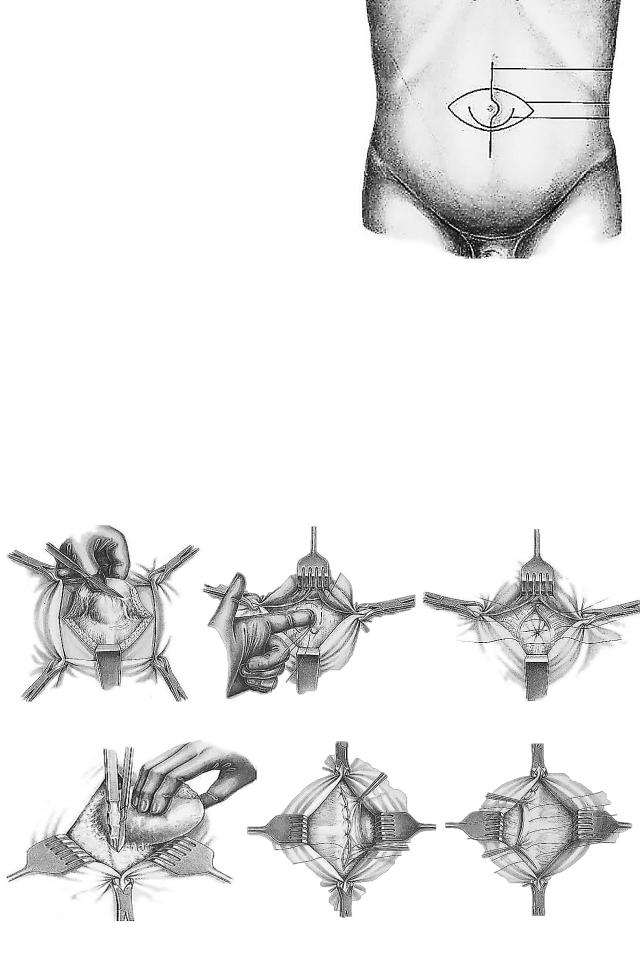
ЛЕЧЕНИЕ ПУПОЧНЫХ ГРЫЖ
Способ Лексера
Проводят полулунный разрез, окаймляющий грыжевое выпячивание снизу. (Рис. 132)
Кожу с подкожной клетчаткой отслаивают вверх. Выделяют грыжевой мешок.
Мешок вскрывают в области дна. Содержимое вправляют в брюшную полость. Шейку грыжевого мешка прошивают и перевязывают. Мешок отсекают.
Пластику грыжевых ворот проводят следующим образом: указательный палец вводят в пупочное кольцо. На апоневроз вокруг кольца накладывают кисетный шов, который затягивают и завязывают. Поверх кисетного шва на переднюю стенку влагалища прямых мышц живота накладывают 3-4 узловых шва. (Рис. 133)
Способ Сапежко
Разрез кожи проводят над грыжевым выпячиванием вертикально, обойдя пупок слева. Удаляют грыжевой мешок. Пупочное кольцо рассекают вверх и вниз по белой линии живота.
Узловыми швами подшивают край рассеченного апоневроза одной стороны к задней стенке влагалища прямой мышцы живота противоположной сторо-
ны. (Рис. 134)
Свободный край апоневроза укладывают на переднюю стенку влагалища прямой мышцы апоневроза противоположной стороны и фиксируют узловыми швами.
1
2
3
Рисунок 132. Разрезы кожи при операции пупочных грыж:
1-разрез по средней линии живота на уровне пупка; 2-овальный разрез, 3-полулунный разрез, окаймляющий пупок снизу.
Способ Мейо
Проводят два полулунных разреза в поперечном направлении. Выделяют и удаляют грыжевой мешок. Грыжевые ворота рассекают в поперечном направлении. Нижний лоскут апоневроза подшивают к верхнему П-образными швами. (Рис. 135)
Верхний лоскут апоневроза прошивают снаружи внутрь отступя от края на 1,5 см, затем этой же нитью делают стежок на нижнем лоскуте апоневроза снаружи внутрь и изнутри кнаружи, отступя от края лишь на 0,5 см и выходят на верхнем лоскуте на том же уровне. Лигатуры завязывают. Свободный край верхнего лоскута фиксируют узловыми швами к нижнему.
1 |
2 |
3 |
|
|
|
Рисунок 133. Операция при пупочной грыже по Лексеру: 1-выделение грыжевого мешка; 2-наложение кисетного шва вокруг пупочного кольца; 3-наложение узловых швов на переднюю стенку влагалища прямых мышц живота.
1 |
|
2 |
|
3 |
|
|
|
|
|
Рисунок 134. Операции при пупочной грыже по Сапежко: 1-рассечение грыжевых ворот по зонду Кохера; 2-подшивание края правого лоскута апоневроза к задней стенке влагалища прямой мышцы живота; 3-подшивание левого лоскута апоневроза к передней стенке влагалища прямой мышцы живота.
64

1 |
|
2 |
|
|
|
Рисунок 135. Операция при пупочной грыже по способу Мейо: 1-подшивание нижнего лоскута апоневроза к верхнему лоскуту п-образными швами; 2-подшивание верхнего лоскута апоневроза к нижнему лоскуту узловыми швами.
Пластика грыжевых ворот при грыжах белой линии живота по способу Сапежко-Дьяконова
Разрез проводят вертикально над грыжевым выпячиванием. Выделяют и обрабатывают грыжевой мешок. После удаления грыжевого мешка грыжевые ворота рассекают вверх и вниз по белой линии живота и создают дубликатуру из лоскутов апоневроза 2-4 П-образными швами. (Рис. 136)
ОПЕРАЦИИ НА ОРГАНАХ БРЮШНОЙ ПОЛОСТИ
Доступы к органам брюшной полости
Различают продольные, косые, поперечные и комбинированные разрезы передней стенки живота. (Рис. 137)
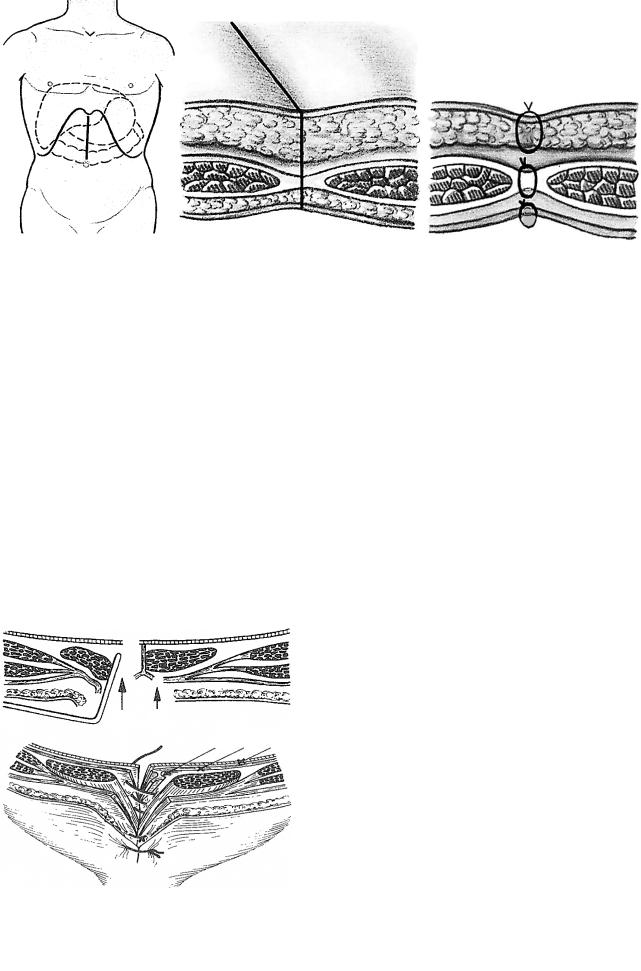
Верхняя срединная лапаротомия
Получила наибольшее распространение. Дает возможность быстро проникнуть в брюшную полость и произвести ревизию органов верхнего этажа. Разрез легко продливается и быстро ушивается. Проводится от мечевидного отростка до пупка. Производится по
Рисунок 136. Операция при грыже белой линии живота (пла-
стика грыжевых ворот по способу Сапежко-Дьяконова).
белой линии живота, что сопровождается незначительным кровотечением.
Рассекают кожу, подкожную клетчатку, белую линию живота, поперечную фасцию, предбрюшинную клетчатку и брюшину.
Операционную рану закрывают послойно. Брюшину ушивают непрерывным швом. Шьют тонким кетгутом. На апоневроз накладывают узловые капроновые швы. (Рис. 138)
4 |
5 |
|
6 |
|
7 |
8 |
9 |
2 1
3
Б
А
|
|
|
|
12 |
|
13 |
|
14 |
|
|
10 |
|
11 |
|
|
|
|
||||
|
|
|
|
|
В |
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
Рисунок 137. А-Продольные лапаротомии: 1-верхняя срединная; 2-трансректальная; 3-параректальная; Б-Косая и поперечная лапа-
ротомии: 4-Кохера; 5-Фёдорова; 6-Шпренгеля; 7-Волковича-Дьяконова; 8-Рио-Бранко; 9-верхняя поперечная Шпренгеля; В-Нижняя поперечная лапаротомия по Пфанненштилю: 10-линия кожного разреза; 11-поперечное пересечение кожи и переднего листка влагалища прямой мышцы живота; 12-оба брюшка прямой мышцы живота оттягиваются крючками в сторону; 13-продольное вскрытие париетальной брюшины; 14-закрытие лапаротомного разреза трёхрядным швом.
65
3
|
|
|
в |
|
|
|
б |
|
|
|
|
1 |
|
|
|
|
|
|
а |
|
2 |
||
|
|
|
|
Рисунок 138. Верхняя срединная лапаротомия: 1-доступ при верхней срединной лапаротомии; 2-линия верхнего срединного доступа на поперечном разрезе передней брюшной стенки; 3-закрытие операционного разреза.
Средняя срединная лапаротомия |
рассекают слева от белой линии и сшивают капроно- |
||
вой нитью оба листка влагалища прямой мышцы уз- |
|||
Применяется для доступа к органам верхнего и |
|||
ловыми швами или создают дубликатуру из листков |
|||
нижнего этажа брюшной полости. Разрез проводят от |
|||
передней стенки влагалища. На кожу и подкожную |
|||
середины расстояния между мечевидным отростком |
|||
клетчатку накладываются узловые швы. (Рис. 139) |
|||
и пупком до середины расстояния между пупком и |
|||
|
|||
лобковым симфизом. При необходимости доступ мо- |
Парамедианный разрез |
||
жет быть расширен вверх или вниз по белой линии |
Может быть левый и правый. Производится по |
||
живота с обходом пупка слева. |
|
внутреннему краю прямой мышцы живота. |
|
Нижняя срединная лапаротомия |
Кожу и подкожную клетчатку рассекают верти- |
||
кальным разрезом, который проводится отступя от |
|||
Применяется для доступа к органам нижнего эта- |
|||
белой линии на 2 см. Рассекают передний листок вла- |
|||
жа брюшной полости. Разрез проводится от пупка до |
|||
галища прямой мышцы живота. Мышцу отводят лате- |
|||
лобкового симфиза. Белая линия живота здесь тон- |
|||
рально. Рассекают задний листок влагалища прямой |
|||
кая. Произвести разрез по ней |
не представляется |
||
мышцы, поперечную фасцию и брюшину. |
|||
возможным. Поэтому рассекают |
переднюю стенку |
||
Операционную рану зашивают следующим обра- |
|||
влагалища прямой мышцы живота справа от средней |
|||
зом. Брюшину зашивают непрерывным кетгутовым |
|||
линии. Мышцу отводят кнаружи, рассекают попереч- |
|||
|
|||
ную фасцию и париетальную брюшину. Зашивают |
швом, захватывают в шов и задний листок влагалища. |
||
операционную рану следующим образом. На брюши- |
Прямую мышцу живота укладывают на место. Накла- |
||
ну и поперечную фасцию накладывают непрерывный |
дывают узловые шелковые швы на передний листок |
||
шов. Передний листок влагалища прямой мышцы |
влагалища прямой мышцы. Затем сшивают кожу и |
||
|
|
подкожную клетчатку. (Рис. 140) |
|
A |
1 |
2 |
|
|
3 4 5
Б
Рисунок 139. Нижняя срединная лапаротомия:
А: 1-рассекают передний листок влагалища прямой мышцы справа от белой линии живота; 2-перед ушиванием раны передний листок влагалища прямой мышцы живота рассекают также и слева от белой линии; Б: 3-белая линия живота; 4-поперечная фасция; 5-париетальная брюшина.
Трансректальный разрез
Разрез производят через прямую мышцу живота. Рассекают переднюю стенку влагалища прямой мышцы живота. Мышцу раздвигают по ходу волокон. Рассекают заднюю стенку влагалища мышцы, поперечную фасцию и брюшиную. Разрез применяется для доступа к желудку при гастростомии.
Параректальный доступ Ленандера
Проводится по наружному краю прямой мышцы живота. После рассечения передней стенки влагалища мышцу отводят медиально и рассекают заднюю стенку влагалища. Недостатком разреза является возможность повреждения межреберных нервов, что вызывает образование вентральной грыжи живота.
Косые разрезы
Разрезы Кохера, Федорова, Шпренгеля проводятся параллельно реберной дуге.
66
|
|
3 |
|
4 |
2 |
|
|||
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1
в
б
а
7
5 |
|
6 |
|
|
|
Рисунок 140. Левый парамедиальный разрез: 1-схема поперечного разреза передней брюшной стенки показывает линию рассечения заднего листка влагалища прямой мышцы и брюшины ниже отведенной в сторону мышцы; 2-рассечен передний листок влагалища прямой мышцы живота. Медиальный край фасции взят на зажимы и отведен; 3-прямая мышца отведена латерально; 4-брюшина закрыта непрерывным кетгутовым швом, захватывающим и задний листок влагалища прямой мышцы; 5-накладывают узловые шелковые швы на передний листок влагалища прямой мышцы живота; 6-накладывают швы на кожу; 7-поперечный разрез передней брюшной стенки. Схема показывает три ряда швов: а-брюшина и задний листок влагалища прямой мышцы; б-передний листок влагалища; в-швы на кожу.
Разрез Волковича-Дьяконова выполняют для доступа к червеобразному отростку через точку МакБернея. Мышцы не рассекают, а разводят тупо по ходу волокон. (Рис. 137 Б)
Поперечные разрезы (Пфанненштиля, Шпренгеля) Разрез Пфанненштиля проводится по линии роста волос над лобком. Переднюю стенку влагалища прямой мышцы рассекают в поперечном направлении и отслаивают вверх. Мышцы отводят латерально, рас-
секают поперечную фасцию и брюшину. (Рис. 137 В) Поперечный разрез Шпренгеля применяется для
обнажения желудка, селезенки, желчевыводящих путей. Разрез производится на середине расстояния между мечевидным отростком и пупком. Рассекается передняя брюшная стенка с пересечением обеих прямых мышц живота в поперечном направлении.
Комбинированные разрезы
Комбинированные разрезы представляют собой сочетание вертикальных с поперечными и косыми разрезами. Они применяются в тех случаях, когда в процессе операции выявляется необходимость расширить срединную лапаротомию.
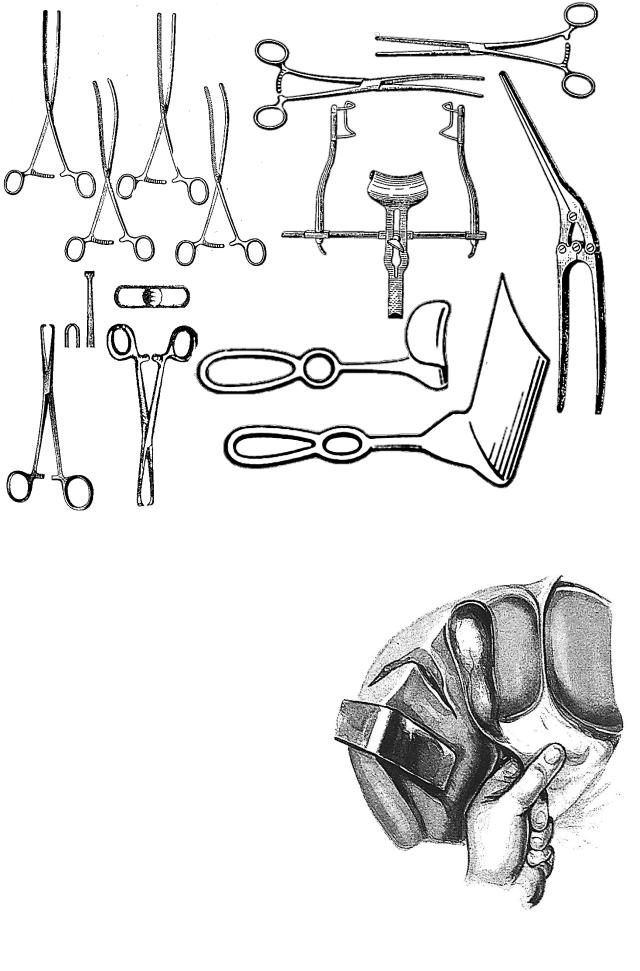
Для выполнения операций на органах брюшной полости применяется специальный инструментарий. (Рис. 141)
Ревизия органов брюшной полости
Показания:
-проникающие ранения брюшной полости;
-закрытые травмы живота;
-ущемленные грыжи;
-острые воспалительные заболевания органов брюшной полости;
-злокачественные опухоли.
Производят верхнюю срединную лапаротомию. При наличии крови в брюшной полости в первую очередь осматривают паренхиматозные органы (печень, селезенку, поджелудочную железу).
Ревизию печени начинают с bursa hepatica. Визуально и пальпаторно обследуют правую долю печени. Диафрагмальную поверхность исследуют рукой введенной в правое поддиафрагмальное пространство.
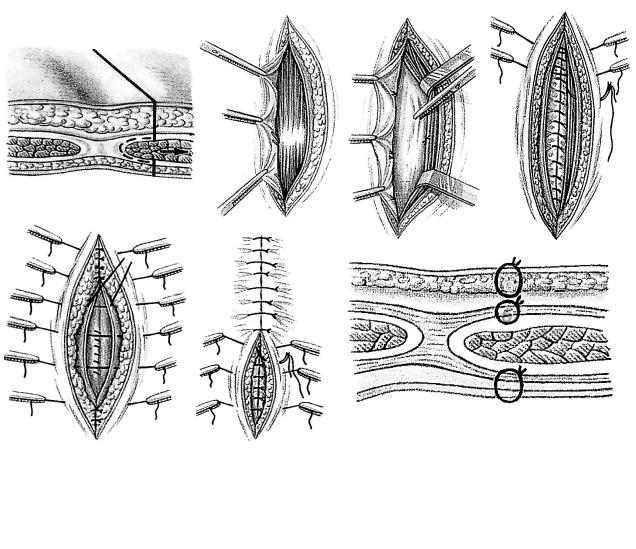
При необходимости рассекают правую треугольную связку печени. При наличии раны и кровотечения вводят указательный палец левой руки в сальниковое отверстие, а большим пальцем прижимают печеноч- но-двенадцатиперстную связку (способ Барона). (Рис. 142)
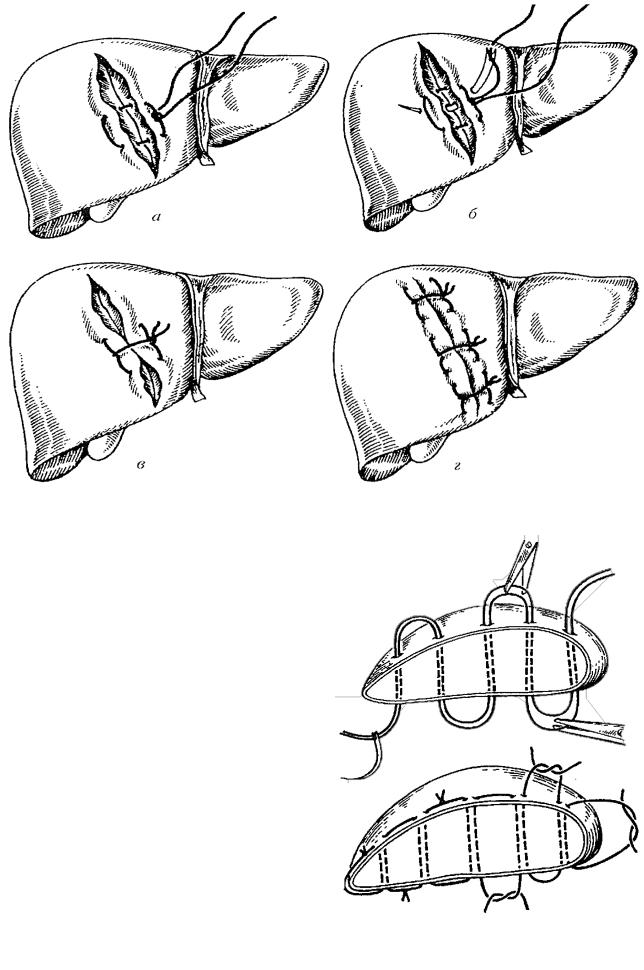
Рану печени ушивают П-образными швами или накладывают шов Петрова. (Рис. 143)
Применяется и шов Кузнецова-Пенского (Рис. 144)
67
2
1
3
4
5
7
Рисунок 141. Инструменты для операций на органах брюшной полости: 1-эластические кишечные жомы; 2-жесткие (раздавливаю-
щие) кишечные жомы; 3-ранорасширитель; 4-жом Пайра; 5-зажимы Эллиса; 6-брюшное зеркало; 7-зеркало печеночное.
Осматривают висцеральную поверхность правой доли печени и желчный пузырь.
Заходят в bursa prаegastrica и осматривают переднюю поверхность желудка, левую долю печени, левое поддиафрагмальное и левое подпеченочное пространства. Оттянув большую кривизну желудка вправо, а левый изгиб ободочной кишки вниз осматривают селезенку.
Для ревизии поджелудочной железы рассекают желудочно-ободочную связку и проникают в bursa omentalis.
Ревизию полых органов начинают с желудка. В bursa praegastrica осматривают переднюю стенку желудка и верхнюю часть двенадцатиперстной кишки. Заднюю стенку желудка исследуют в bursa omentalis после рассечения желудочно-ободочной связки.
Ревизию тонкой кишки проводят следующим образом. Поперечно-ободочную кишку и большой сальник отводят вверх. Петли тонкой кишки салфеткой смещают вниз и вправо. Правая кисть хирурга спускается от корня брыжейки поперечно-ободочной кишки по левой поверхности поясничных позвонков вниз, при этом захватывается первая петля кишки – начальный отдел тощей, фиксированный связкой Трейтца ко II поясничному позвонку.
Рисунок 142. Временная остановка кровотечения из раны печени с помощью пальцевого прижатия печеночнодвенадцатиперстной связки.
68
|
|
2 |
|
1 |
|||
|
|
||
|
|
|
3 |
|
4 |
|
|
|
Рисунок 143. Етапы наложения гемостатичного шва методом Петрова: 1-накладывают и завязывают опорные П-образные швы;
2-один конец лигатуры проводят под П-образные швы и иглу выкалывают на противоположном крае раны; 3-лигатуры завязывают на краях раны; 4-лигатуры завязывают до сопоставления краев раны.
Левой рукой берут приводящую петлю тощей кишки, а правой отводящую. Осматривают свободный и брыжеечный края кишки и брыжейку строго последовательно и не меняя рук следуют вниз до илеоцекального угла. Поврежденную кишку выводят в рану.
Ревизию толстой кишки начинают с илео-цекального угла. Осматривают слепую, восходящую ободочную, поперечную ободочную кишку и ее изгибы, нисходящую ободочную и сигмовидную кишку. При наличии в забрюшинной клетчатке пузырьков газа, зеленоватожелтого окрашивания и гематом (триада Лафита) следует произвести ревизию двенадцатиперстной кишки. Для этого производят мобилизацию двенадцатиперстной кишки по Кохеру и Клермону.
При подозрении на повреждение задней стенки восходящей и нисходящей ободочной кишки следует рассечь париетальную брюшину вдоль выпуклого края восходящей или нисходящей ободочной кишки. Кишку отводят медиально и осматривают заднюю стенку кишки, расположенную в забрюшинном пространстве. Таким же приемом пользуются при необходимости осмотреть почки. Оканчивают ревизию осмотром и пальпацией органов малого таза: прямую кишку, мочевой пузырь, матку с придатками. При необходимости брюшную полость дренируют. Операционную рану послойно зашивают.
1
2
Рисунок 144. Схема наложения гемостатических швов Кузне-
цова-Пенского: 1-ткань печени прошивают двойной нитью разного цвета; 2-петли нитей рассечены, на высоте амплитуды, концы П-образных швов поочередно завязывают.
69

Мобилизация двенадцатиперстной кишки по Кохеру
Сначала мобилизируют правый изгиб ободочной кишки. Для этого рассекают париетальную брюшину вдоль выпуклого края flexura colli dextra и обнажают pars descendens duodenum. Рассекают париетальную брюшину вдоль выпуклого края pars descendens duodenalis от mesocolon transversum до Винслова отвер-
стия и отводят pars descendens вместе с головкой поджелудочной железы медиально. (Рис. 145)
При этом становится доступной для визуального контроля задняя поверхность рars descendens и pars superior duodenum, задняя поверхность головки поджелудочной железы, терминальный отдел холедоха и нижняя полая вена.
Рисунок 145. Мобилизация двенадцатиперстной кишки по
Кохеру
Мобилизация двенадцатиперстной кишки по Клермону
Для осмотра нижних отделов двенадцатиперстной кишки (pars inframesocolica) находят связку Трейтца и пересекают ее соблюдая осторожность, рядом проходит первая кишечная ветвь a. mesenterica superior. Затем пересекают париетальную брюшину вдоль вы-
пуклого края pars ascendens и pars horisontalis соблю-
дая осторожность, так как горизонтальную часть двенадцатиперстной кишки спереди пересекают a. et v. mesenterica superior и a. colica dextra. Оттянув двенадцатиперстную кишку и поджелудочную железу вверх можно увидеть заднюю поверхность двенадцатиперстной кишки, аорту и нижнюю полую вену.
Кишечне швы
Для соединения органов желудочно-кишечного тракта применяется кишечный шов. Его накладывают при:
1)нарушении целостности стенки кишечной трубки;
2)наложении анастомоза между отдельными участками кишки или соседними органами;
3)резекциях кишки, желудка, пищевода. Биологическим обоснованием методики кишечно-
го шва служит быстрое склеивание (в течении 1-2 часов) двух соприкасающихся серозных поверхностей за счет образования серозно-фибринозного экссудата.
При наложении кишечного шва учитывается футлярный принцип строения стенок пищеварительного канала. Внутренний футляр состоит из слизисто-
Рисунок 146. Шов Ламбера
70
подслизистого слоя, наружный – из мышечной и серозной оболочки. Это обусловлено тем, что мышечная оболочка и серозный покров тесно связаны друг с другом. Слизистая и подслизистая также составляют единое целое. В то же время между мышечной оболочкой и подслизистой существует рыхлая связь, благодаря чему они могут смещаться по отношению друг к другу.
Установлено, что из всех слоев стенки пищеварительного тракта подслизистый слой обладает наибольшей механической прочностью.
Кишечный шов может быть узловой и непрерывный, сквозной (проходит через оба футляра) или захватывать лишь один футляр, однорядный и многорядный, с узелками на поверхности стенки кишки или внутри просвета.
Предложено большое количество способов наложения кишечного шва. Наибольший практический интерес представляют следующие из них:
1. Узловой однорядный серозно-серозный шов Ламбера. Вкол и выкол иглы производится на серозной поверхности с каждой стороны раны. На практике этот шов выполняется с захватом серозного и мышечного слоев, то есть является серозно-мышечным швом. Он приводит к плотному соприкосновению и быстрому склеиванию серозной оболочки. Не проходит через слизистую и не инфицируется и поэтому считается асептическим. Он защищает брюшину от перитонита, но не предохраняет от кровотечения, то есть не гемостатичный, так как не проходит через подслизистую где располагается обширная сосудистая сеть и поэтому могут наблюдаться внутристеночные гематомы и расхождение швов. Он может вызвать сужение анастомоза благодаря провисанию слизистой. (Рис. 146)
2. Однорядный краевой серозно-мышечно- подслизистый шов Пирогова. Накладывается сле-
дующим образом: вкол иглы производят со стороны серозной оболочки, а выкол – в разрезе раны на границе подслизистого и слизистого слоев. На другом крае раны игла проводится в обратном направлении: вкол иглы производится в подслизистый слой, а выкол – со стороны серозной оболочки. (Рис. 147)
