
3 курс / Топографическая анатомия и оперативная хирургия / Практикум_по_топографической_анатомии_и_оперативной_хирургии_Волков
.pdfПрактическое занятие 12 |
341 |
Проекция важнейших магистральных сосудов
инервных образований полости живота
1.Брюшная аорта (aorta abdominalis) проецируется:
— от вершины мечевидного отростка к пупку;
— по отношению к позвоночнику — T12–L4;
— от мечевидного отростка к точке, расположенной на
1,5– 2,0 см ниже и влево от пупка (по Д. И. Лубоцкому); 2. Чревный ствол (truncus coeliacus) проецируется:
—на середине горизонтальной линии, соединяющей передние концы 10-х реберных хрящей;
—в точке, расположенной на 4 см выше середины расстояния между мечевидным отростком и пупком;
—по отношению к позвоночнику — Т12 или межпозвоночный диск — Т12–L1;
3. Зона чревного (солнечного) сплетения (plexus coeliacus) проецируется:
—на вершины прямого угла правого эпигастрального треугольника, образованного срединной линией правой реберной дуги
иправой половиной линии, соединяющей передние концы хрящей 9-х ребер (по С. И. Илизарову и П. А. Куприянову);
—по обе стороны от точки проекции truncus coeliacus (по В. В. Кованову и М. Бомаш);
—по отношению к позвоночнику — Т12 или межпозвонковому диску — Т12–L1.
4. Верхняя брыжеечная артерия (а.mesenterica superior) проецируется:
—устье — на передней брюшной стенке в точке, располо- женнойна1–1,5смнижепроекциичревногоартериальногоствола;
—устье — в точке, расположенной на 2–3 см выше середины расстояния между мечевидным отростком и пупком;
—ствол (в пределах треугольника Шоффара) — от точки, расположеннойна1–1,5смнижепроекциичревногоствола,кточ- ке расположенной на границе между внутренней и средней третями паховой связки (справа);
—по отношению к позвоночнику — межпозвоночный диск
Т12–L1.
5. Почечная артерия (a. renalis) проецируется:
342 |
Практическое занятие 12 |
—на середине расстояния между вершиной мечевидного отростка и пупком;
—в точке, расположенной на 1 см ниже места отхождения a. mesenterica superior;
—правая почечная артерия на 0,5 см ниже левой артерии;
—по отношению к позвоночнику — L1 или межпозвоночный диск — L2.
6. Нижняя брыжеечная артерия (а. mesenterica inferior) проецируется:
—в точке, расположенной на 2,5 см ниже пупка по средней
линии;
—по отношению к позвоночнику — L3.
7.Бифуркациябрюшнойаорты(bifurcatioaortaeabdominalis)
располагается:
— посередине линии, соединяющей наиболее отдаленные точки между обоими гребнями подвздошной кости;
— по отношению к позвоночнику — середина тела L4 или межпозвоночный диск — L4–L5.
8.Правая наружная подвздошная артерия (a. iliaca extema dextra) проецируется от бифуркации брюшной аорты к точке, расположенной между внутренней и средней третями пупартовой связки.
9.Левая наружная подвздошная артерия (a. iliaca extema sinistra) соответствует линии, соединяющей точку проекции бифуркации брюшной аорты с серединой левой пупартовой связки.
Примечаниекп.8,9.Верхняятретьэтихлинийсоответству-
ет направлению общей подвздошной артерии, а нижние 2/3 совпадают с наружной подвздошной артерией.
10.Верхняя надчревная артерия (а. epigastrica superior). Проекция соответствует вертикальной линии, идущей вниз от места прикрепления 6-го реберного хряща к грудине.
11.Нижняя надчревная артерия (а. epigastrica inferior). Проекционная линия проводится от пупка к середине паховой связки.
Особенности брюшной полости у детей раннего возраста
1. Относительно большие размеры брюшной полости, обусловленные высоким стоянием диафрагмы и большими размерами печени.
Практическое занятие 12 |
343 |
2.Тонкая брюшина.
3.Сальник короткий, не прикрывает кишки, смещен вправо, до 7 лет не содержит клетчатки.
4.Желудок округлой формы, отделы до 1 года не сформированы. Кардиальное кольцо отсутствует, слабое замыкание кардии, срыгивание. Слизистая имеет мало складок. Большая часть передней поверхности прикрыта печенью.
5.До 3 лет относительные размеры печени больше, чем у взрослых. Нижний край выступает из-под реберной дуги до 7 лет. Печень легко смещается из-за слабости связочного аппарата.
6.Двенадцатиперстная кишка у детей первых лет жизни имеет кольцевидную или П-образную форму.
7.Поджелудочная железа у новорожденных относительно мала — 2–3,6 г. К 3 годам — уже 20 г. Деление поджелудочной железы на головку, тело и хвост условно.
8.Селезенка довольно подвижна, что объясняется слабостью связочного аппарата.
9.Начальный отдел тонкой кишки, как и конечный, располагается выше, чем у взрослых.
10.Слепаякишкауноворожденныхрасположенавысоко,на уровне гребня подвздошной кости и только к 14 годам достигает подвздошной ямки. Слепая кишка у детей первых месяцев жизни конической формы, может иметь брыжейку. Баугинева заслонка у новорожденных представляет собой складку слизистой оболочки. Мышечный сфинктер к моменту рождения не развит.

Практическое занятие
13
Операции на органах брюшной полости. Кишечный шов. Ушивание раны кишки. Резекция тонкой кишки с наложением анастомоза бок в бок, резекция поперечно-ободочной кишки
с наложением анастомоза конец в конец
Инструментарий (рис. 135). Скальпель, ножницы, хирургическиеианатомическиепинцеты,острыеитупыекрючки,иглодержатели, хирургические иглы, изогнутые кишечные иглы, кровоостанавливающие зажимы, ранорасширитель, брюшные зеркала,печеночноезеркало,кишечныежомыраздавливающие,кишечные жомы мягкие, резиновая трубка (диаметром 0,6–0,8 см). Шовный материал (шелк, кетгут), марля, салфетки, шарики.
Теоретические основы и принципы кишечного шва. Ки-
шечный шов — это оперативный прием, используемый для соединения тканей желудочно-кишечного тракта.
Слои кишечной трубки
1.Серозный слой. Висцеральная брюшина покрывает тонкую кишку со всех сторон, исключая узкую полосу, вдоль которой прикрепляется брыжейка. Серозная оболочка тонкая, но довольно прочная, обладает способностью к растяжению. При наложении кишечного шва невозможно провести иглу, не захватив мышечного слоя. Сероза очень чувствительна к механической травме, химическому воздействию, высыханию, на что реагирует выделением фибрина и образованием спаек. Этим же свойством висцеральной брюшины обеспечивается быстрое склеивание краев кишечной раны и герметичность кишечного шва.
2.Мышечнаяоболочкасостоитиз внутреннего —циркуляр-
ного и наружного — продольного слоев.

Практическое занятие 13 |
345 |
а |
б |
в
г
Рис. 135. Мягкие кишечные жомы: а — Кохера; б — Дуайена; в — желудочный жом Пайра; г — раздавливающие жомы
3. Подслизистый слой образован соединительной тканью и является самым прочным слоем кишечной стенки. Поэтому швы, наложенныесзахватомэтогослоя,имеютнаибольшуюпрочность.
346 |
Практическое занятие 13 |
4.Слизистая оболочка отличается большой чувствительностью к нарушениям кровоснабжения и травме. В просвете кишки имеется микрофлора, поэтому при нарушении кровоснабжения и повреждении слизистой возникает воспаление.
5.Сосуды кишечной стенки. Артериальная система под-
разделяется на внеорганную и внутриорганную. Внеорганная система тонкой кишки представлена верхней брыжеечной артерией и ее ветвями, образующими аркады 1–3-го порядков. Конечными ветвями, идущими к кишечной стенке, являются прямые артерии. Прямые артерии разделяются на переднюю и заднюю ветви и проникают под серозную оболочку, образуя внутриорганную артериальную сеть. Направление сосудов на кишечной стенке строго перпендикулярно оси кишки, что является важным ориентиром при выполнении операций. В подслизистом слое артерии образуют сплетение, наличие которого диктует необходимость применения непрерывного шва с целью гемостаза.
Принципы кишечного шва
1.Асептичность. Максимальное исключение возможности попадания кишечного содержимого в операционную рану, что достигается выведением оперируемого участка кишки в операционную рану и дополнительным отгораживанием марлевыми салфетками. Постоянное высушивание просвета кишки марлевыми шариками. После наложения «грязного шва» сменить инструменты
иперед началом «чистого» этапа операции заново помыть руки, а наложенные швы обработать шариком со спиртом.
2.Атравматичность. Бережное обращение с тканями. Ис-
пользование анатомического пинцета и колющих кишечных игл (желательно — атравматических). Для первого ряда швов применять рассасывающийся шовный материал пониженной капиллярности, для второго ряда более прочные синтетические нити.
3.Тщательный гемостаз. Для предупреждения кровотечения в просвет кишки и свободную брюшную полость.
4.Герметичность. Для предупреждения истечения кишеч-
ного содержимого в брюшную полость между стежками.
5. Механическая прочность. Максимальной прочностью обладает подслизистый слой, поэтому необходим обязательный его захват.

Практическое занятие 13 |
347 |
Классификация кишечных швов
1.По количеству захватываемых слоев стенки желудочнокишечного тракта: сквозной (через все слои) и несквозной (серозно-мышечный, серозно-мышечно-подслизистый, серозносерозный).
2.По количеству рядов: одно-, двух-, трехрядный.
3.По способности к биодеградации: рассасывающийся, нерассасывающийся.
4.По технике исполнения: одиночный узловой, непрерывный обвивной, непрерывный матрацный, одиночный П-образный, кисетный, Z-образный.
Виды кишечных швов
Однорядные кишечные швы
Сквозные кишечные швы:
1.Сквозной шов Жобера (1824). Игла с нитью проходит через все слои кишечной стенки, проникая в просвет кишки, поэтому этот вид кишечного шва называют «грязным». Применяется в качестве первого ряда швов. Накладывается в виде непрерывного шва. Для наложения шва выбирается рассасывающийся шовный материал — кетгут, дексон и др.
2.Сквозной непрерывный вворачивающий (скорняжный) шов Шмидена (рис. 136а). Игла с нитью проходит через все слои кишечнойстенкиввиденепрерывныхстежков,приэтомвколиглы все время идет с поверхности слизистой оболочки кишки, благодаря чему кишечная стенка вворачивается внутрь и сопоставляется своими серозными поверхностями.
3.Сквозной внутриузелковый
шов Баришевского – Матешука накла- |
|
дывается в виде отдельных узловых |
|
швов, при этом вкол иглы производится |
|
со стороны слизистой оболочки кишки, |
|
выкол — на серозной поверхности. На |
|
противоположном крае вкол произво- |
|
дится с серозной поверхности, выкол — |
|
наслизистой,призавязываниинитиузе- |
|
лок оказывается в просвете кишки. |
Рис. 136а. Шов Шмидена |
348 |
Практическое занятие 13 |
Несквозные кишечные швы:
1.Серозно-мышечный шов Ламбера (1826). Вкол иглы с нитью захватывает серозный и мышечный слои, не проникая в просветкишки,поэтомуэтотвидкишечногошваназывают«чистым». Применяется как в виде самостоятельного шва, так и в виде второго ряда швов, для закрытия (перитонизации) «грязного шва». Накладывается отдельными стежками. Шовный материал — нерассасывающиеся нити (шелк, капрон, нейлон, хлопчатобумажные нити).
2.Шов Пирогова (1863). Подслизистый шов, при котором вкол иглы с нитью производится с серозной поверхности кишки, а выкол — в подслизистом слое. На противоположном крае вкол производится в подслизистый слой, выкол — на серозной поверхности.
Двухрядные кишечные швы
1. Двухрядный кишечный шов Черни. Первый ряд швов: игла с нитью захватывает кишечную стенку до подслизистого слоя. Второй ряд швов — шов Лам-
бера.
а
б
Рис. 136б. Ушивание раны кишки двухрядным швом: а — наложение первого ряда швов по Шмидену; б — наложение второго ряда швов по Ламберу
2. Двухрядный шов Альберта. Первый ряд швов — сквозной (Жобера), через все слои кишечной стенки, непрерывный, кетгутовой нитью. Второй ряд швов — шов Ламбера (рис. 136б).
Методические указания по зашиванию ран желудка и кишки.
Принципы зашивания ран желудка и кишки:
1.Раны (перфорации) полых органов живота ушиваются двумя рядами швов: «грязный» + «чистый».
2.Раны полых органов живота ушиваются поперек оси органа, чтобы не суживать его просвет.
Ушивание ран желудка и кишки. Показания. Колото-резаные
иогнестрельныепроникающиераны
Практическое занятие 13 |
349 |
брюшной полости, тупая травма живота с подкожным разрывом кишки или желудка.
Оперативный доступ. Срединная лапаротомия. Оперативный прием. Ревизия брюшной полости, поиск по-
вреждений органов живота.
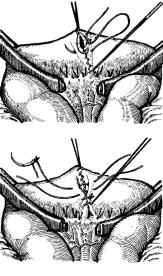
Небольшоеотверстиевкишечнойстенкезашиваютсерозномышечным кисетным швом, наложенным на 0,5 см кнаружи от краев отверстия. Перед затягиванием кисетного шва ассистент анатомическим пинцетом погружает в просвет кишки слизистую оболочку, которая обычно выпячивается наружу вследствие ее меньшей сократимости по сравнению с остальными оболочками кишки. Большие раны, но не требующие резекции участка кишки, зашивают в поперечном направлении по отношению к оси кишки во избежание сужения ее просвета.
Упражнение выполняется или на трупе, или изолированном желудке, или сегменте кишки. Осматривают рану (ревизия). Если краяраныровные(колото-резанаярана),торанунеиссекают.Если края раны размозжены (ушибленная рана, огнестрельная рана), то рануэкономноиссекают.Далееследуетналожениешвов-держалок. Отступив от края раны 3–4 мм, прошивают стенку кишки серозномышечными швами и растягивают рану поперек оси кишки. При наложении швов-держалок следует ориентироваться на прямые сосудыкишечнойстенки,идущиеперпендикулярноосикишки.Затем производят наложение первого ряда швов — «грязный шов». Кишечную колющую иглу заряжают длинной кетгутовой нитью. Прокалывают край раны кишки со стороны слизистой оболочки, делают выкол на серозе и прошивают противоположный край со стороны слизистой с выколом на серозе. После этого концы нити завязывают и продолжают наложение первого ряда швов до конца, плотно составляя края ушиваемой раны. Последний стежок не затягивают и с образовавшейся петлей завязывают свободный конец нити. В законченном виде края раны вворачивают внутрь и плотно соединяют, стежков нитей почти не видно, шов имеет вид елочки.
После первого ряда швов следует наложить второй ряд — «чистый шов» по Ламберу. Кишечную иглу заряжают шелковой нитью. Отступив от первого ряда швов 2–3 мм, захватывают серозно-мышечную складку, перешагивают через шов и захватывают такую же серозно-мышечную складку с противоположного края раны. При завязывании серозно-мышечные складки должны

350 |
|
Практическое занятие 13 |
|
|
сомкнутьсяизакрытьпервыйрядшвов. |
|
|
Такие швы накладывают через 3–4 мм, |
|
|
чтобы полностью скрыть первый ряд |
|
|
швов. Серозно-мышечные складки, |
|
|
сомкнувшись над первым рядом швов, |
|
|
закрываютегополностью,придаваядо- |
|
|
полнительную прочность и герметич- |
|
|
ность шву. По окончании оперативно- |
|
|
го приема следует проверить проходи- |
Рис. 137. Проверка проходи- |
мость просвета кишки в области уши- |
|
мости кишки в месте шва |
той раны: 1-м и 2-м пальцами надо за- |
|
хватить линию швов в складку и при этом постараться ощутить просвет кишки. Если просвет кишки проходим, нет случайного захвата в шов противоположной стенки, то пальцы соприкасаются, стенка кишки легко вворачивается в просвет кишки (рис. 137).
Резекция тонкой кишки с анастомозом бок в бок. Пока-
зания к операции. Острая кишечная непроходимость с некрозом кишки, ущемленная грыжа с некрозом кишки, огнестрельная рана кишки, опухоль кишки, флегмона стенки кишки.
Оперативный доступ. Срединная лапаротомия. Делают разрез по средней линии живота, обходя пупок слева. После рассечения кожи и подкожной жировой клетчатки обнажается белая линия живота в виде плотного апоневроза с взаимно переплетающимися волокнами. Ассистент широко разводит края раны острыми крючками. Осторожно скальпелем рассекают белую линию на всем протяжении длины раны (следует избегать одновременного повреждения брюшины). Брюшину вместе с предбрюшинным жиром захватывают двумя анатомическими пинцетами, слегка приподнимают и рассекают скальпелем. В образовавшееся отверстие вводят ножницы и брюшину по мере ее рассечения захватывают зажимами Микулича и фиксируют к операционному белью. Вводят ранорасширитель, с помощью которого широко разводят края раны. В ране видны петли тонких кишок, покрытые большим сальником. Сальник отводят кверху, ревизуют брюшную полость, в рану выводят петлю тонкой кишки, подлежащую резекции.
Оперативный прием. Этапы:
1. Мобилизация кишечной петли (рис. 138а). Отделение брыжейки вместе с проходящими в ней кровеносными сосудами от кишечной петли, подлежащей резекции, удобно производить
