
3 курс / Топографическая анатомия и оперативная хирургия / Практикум_по_оперативной_хирургии_Часть_1_Основы_оперативной_хирургии
.pdf
4.5. Корнцанг (прямой, изогнутый)
Применяется для захвата стерильных инструментов и перевязочного материала нестерильными руками (рис. 18). Помимо этого, благодаря большой длине, в ходе хирургической операции используется для формирования тупфера при обработке операционного поля, введения и удаления дренажей и тампо-
Рис. 18. Корнцанг
нов в глубоких полостях.
31
ОСНОВНЫЕ ОПЕРАТИВНЫЕ ПРИЕМЫ
I. РАЗЪЕДИНЕНИЕ ТКАНЕЙ
Техника рассечения кожи
Направление и проекцию разреза кожи выбирают с учетом проекции органа, на котором будет проводиться оперативное вмешательство. Желательно, чтобы линия разреза была параллельна линиям натяжения Лангера,
т.е. по видимым складкам кожи. Названы линии именем немецкого анатома, который в 1861 г. детально изучил эластичные свойства кожи человека. Представляют собой круглые или лентовидные, прямые или извитые волокна соединительной ткани кожи. Если в определенном месте число их увеличивается, то они соединяются между собой ветвями в виде сети, которая легко растягивается в направлении волокон, а затем приобретает первоначальный вид.
Тогда по завершении операции края раны без натяжения соединяются швами и ее заживление происходит наиболее физиологично. При проведении разреза перпендикулярно линиям натяжения кожи рана будет зиять и ее края сводятся с натяжением.
По сторонам от линии намеченного разреза с помощью большого и указательного пальцев левой руки растягивается и фиксируется кожа. Удерживая скальпель в правой руке, производят вкол в кожу под углом 90о, затем, наклоняя скальпель под угол 450, выполняют разрез, по окончании которого скальпель вновь переводится в положение под углом 900. Такая последовательность действий необходима для придания ране одинаковой глубины на всем ее протяжении.
32
II. СОЕДИНЕНИЕ ТКАНЕЙ
Виды хирургических швов
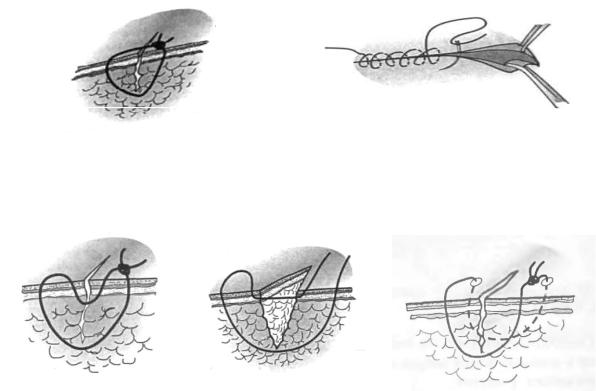
Хирургические швы разделяются на две группы: узловые и непрерывные (рисунки из кн.: Семенов Г.М., Петришин М.В. Хирургический шов. СПб., 2001).
Узловой шов состоит из отдельных стежков, каждый из которых накладывается отдельной лигатурой (рис. 1). Количество стежков зависит от протяженности раны. Непрерывный шов накладывается одной нитью, длина которой зависит от длины шва (рис. 2). В непрерывном шве один стежок переходит в другой без пересечения нити.
Рис. 1. Простой узловой шов |
Рис. 2. Непрерывный шов |
Рис. 3. Вертикальный |
Рис. 4. Вертикальный |
Рис. 5. Горизонтальный |
П-образный шов |
П-образный шов по Донати |
П-образный шов |
Узловые и непрерывные швы могут быть различных модификаций, выбор которых зависит от конкретной хирургической ситуации.
33
В зависимости от плоскости проведения нити выделяют два вида
швов:
–вертикальные узловые швы (перпендикулярно или параллельно краям раны) (рис. 3, 4);
–горизонтальные узловые швы (параллельно краям раны) (рис. 5). Непрерывные швы в зависимости от количества слоев (в шве) разде-
ляются на два вида:
–плоскостные непрерывные;
–объемные непрерывные.
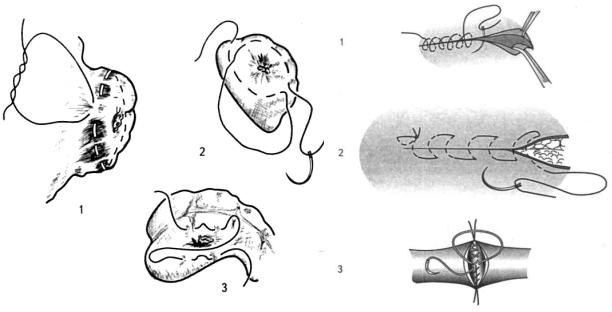
Плоскостной непрерывный шов накладывается в пределах только одного слоя. Этим швом соединяют ткани с выраженными пластическими свойствами (плевра, брюшина). Различают кисетный, полукисетный, Z-образный плоскостные непрерывные швы (рис. 6).
Основными видами объемного непрерывного шва являются (рис. 7):
–обвивной шов;
–матрацный шов;
–вворачивающийся шов.
Рис. 6. Плоскостные непрерывные швы: |
Рис. 7. Объемные непрерывные швы: |
1 – кисетный шов; 2 – полукисетный шов; |
1 – обвивной шов; 2 – матрацный шов; |
3 – Z-образный шов |
3 – вворачивающийся шов |
34

1. Техника наложения узлового шва на кожу
Необходимые инструменты: иглодержатель Гегара, режущая игла, хирургическая нить, хирургический пинцет, ножницы Купера.
1.1.Фиксация иглы в иглодержателе и зарядка нити
Вкольца рукояток иглодержателя вводят дистальные фаланги I и IV пальцев правой руки и открывают кремальеру. Фиксация иглы в иглодержателе осуществляется на границе дистальной и средней третей рабочих поверхностей иглодержателя (рис. 8). Точкой фиксации на игле является условная граница между правой третью и левыми 2/3 ее полуокружности, расположенная ближе к ушку иглы (рис. 8, а). Кончик иглы смотрит влево соответственно направлению ее проведения через ткани.
Закрепление иглы у замка иглодержателя может привести как к поломке самого инструмента (рис. 8, б), так и к разрушению иглы. Положение иглы у самого кончика рабочих поверхностей инструмента ведет к ее неустойчивости и выскальзыванию (рис. 8, в).
а |
б |
в |
Рис. 8. Фиксация иглы
После фиксации иглы иглодержатель перекладывается в открытую ладонь левой руки, кончик иглы при этом смотрит влево (рис. 9, а). Параллельно иглодержателю в открытую ладонь кладется нить. Ладонь сжимается, фиксируя иглодержатель и нить (рис. 9, б). Правой рукой дистальный конец нити натягивается, отводится влево, перекидываясь через тело за-
35

фиксированной иглы (рис. 9, в); поднимается наверх, перекидываясь через рабочие поверхности иглодержателя; отводится вправо, плавно погружаясь в ушко иглы до щелчка (рис. 9, г). Длина концов нити не должна быть одинакова. Один из концов должен составлять 1/3 ее длины.
а |
б |
|
в |
г |
Рис. 9. Последовательность действий при зарядке иглодержателя
1.2. Проведение иглы через ткани
Иглодержатель вместе с нитью удерживается в ладони правой кисти так, чтобы III, IV, V пальцы прижимали инструмент к ладони, I палец лежал на рукоятке, а II – на замке инструмента. Острие иглы должно быть обращено в сторону раны. В левой руке находится хирургический пинцет, которым захватывается прошиваемый край раны (рис. 10). За пинцетом перпендикулярно прокалываемой поверхности, на расстоянии 0.5-1 см от края раны, делается вкол иглы (рис. 10, а). После вкола иглу проводят
36

через ткани по окружности, соответствующей ее радиусу. Это достигается круговым движением кисти (супинацией). Распространенной ошибкой является отсутствие вращательного движения кистью. При этом, как правило, совершается движение в горизонтальной плоскости – на иглу нанизывается большой массив тканей, она выпрямляется и не выходит на противоположный конец раны.
Пинцетом захватывается противоположный край раны.
Иглу следует выкалывать в непосредственной близости от рабочих концов пинцета (рис. 10, б). Как только показался кончик иглы, в кольца рукояток иглодержателя вводятся дистальные фаланги I и IV пальцев, III палец находится на боковой поверхности соответствующей бранши, а II – на замке инструмента. Открывается кремальера и кончик иглы захватывается рабочими поверхностями иглодержателя (рис. 10, в). Выводить иглу из тканей следует также соответственно ее радиусу, супинируя кисть.
а |
б |
в |
Рис. 10. Техника проведения иглы через ткани
Расстояние от краев раны у места вкола и места выкола должно быть одинаковым и зависит от глубины раны. Расстояние между стежками составляет 0,5-1,0 см, в зависимости от толщины кожи и подкожной жировой клетчатки.
2.Завязывание лигатурного узла
Вхирургии существует большое разнообразие техник формирования лигатурных узлов, что расширяет возможности «маневрирования» в сло-
37
жившейся интраоперационной ситуации. Нити, соединенные узлом, удерживают ткани в сближенном состоянии, наложенная на сосуд лигатура останавливает кровотечение. Огромное количество послеоперационных осложнений можно предотвратить, надежно сформировав узел. Так, после лапаротомии и успешной операции на органах брюшной полости в послеоперационном периоде из-за некачественно сформированных ассистентом узлов может произойти эвентрация, а при соскальзывании лигатуры с крупного сосуда – смертельное кровотечение.
2.1.Способ завязывания простого лигатурного узла
I. Исходный захват нитей
Нити удерживаются в ладонях, как вожжи. Изменяют положение концов нитей в руках – левый конец нити перекладывают в правую руку, правый – в левую. При этом образуется перекрест, где нить, фиксированная в левой руке, располагается поверх нити, фиксированной в правой руке.
II. Переплетение нитей
Перемещая левую кисть на себя, а правую – от себя, нити перекрещивают на дистальной фаланге II пальца левой кисти. Место перекреста прижимается сверху I пальцем левой кисти. В таком положении левая кисть ротируется от себя. Правой кистью нить справа налево подводится под дистальную фалангу II пальца левой руки. Щель между нитями можно расширить средним пальцем правой руки. Резко ротируя левую кисть на себя, проталкивают нить, подведенную под дистальную фалангу II пальца левой руки, в образовавшуюся петлю. Одновременно с этим нить отпускается из правой руки. Правой рукой подхватывают нить после ее выхода из кольца.
III. Затягивание петли
Нити разводят в стороны от линии шва (рис. 11). При правильном выполнении формируется симметричный узел. Получившийся узел дотя-
38

гивают указательными пальцами обеих рук. Аналогично, не ослабляя натяжения нитей (иначе разойдется первая петля), формируется второй узел.
Формирование асимметричного узла является следствием неправильного захвата нитей на I этапе. При ее затягивании края раны должным образом не сводятся и после формирования второго узла расходятся в стороны.
Рис. 11. Смещение сформированного узла
Завязанный узел должен располагаться сбоку от линии раны, а не над ней. Такой узел легко удаляется и не травмирует рану. Для его выполнения после формирования первой петли нажимают II пальцем соответствующей кисти на дальнюю нить (рис. 11, а). Одновременно натягивают ближнюю нить и переводят ее на ближнюю половину операционного поля под углом 450 к поверхности кожи (рис. 11, б, в, г). Таким образом, переплетение нитей смещается в нужную сторону. Важно не распустить первый узел и не сместить переплетение нитей во время формирования второ-
39
го и третьего узлов. Данная задача решается удержанием нитей в натяжении под углом 45о и затягиванием узлов наиболее близко к поверхности кожи.
2.2. Срезание лигатур
При срезании лигатур возможен ряд ошибок. Во-первых, срезание вместе с лигатурами узла, что ведет к расхождению сшиваемых тканей. Во-вторых, оставление неадекватной длины лигатуры – слишком короткой приводит к развязыванию узла, слишком длинной – повышает риск нагноения тканей.
Для срезания лигатур используют ножницы Купера. Кончик инструмента должен быть направлен вверх. Ножницы находятся в сомкнутом состоянии, и только при приближении к срезаемой лигатуре бранши раскрываются. Лигатура находится в легком натяжении. По лигатуре между лезвиями ножницы смещают до узла, располагая их параллельно поверхности раны. Далее поворачивают ножницы по часовой стрелке на 450 и затем смыкают бранши. Благодаря повороту ножниц узел предохраняется от срезания, а хирург видит не только узел, но и окружающие ножницы ткани, что также предохраняет их от случайного повреждения. Длина оставляемых лигатур зависит от используемой нити и вида шва: для швов, накладываемых на кожу, это 5-6 мм.
3. Снятие узловых швов
Необходимые инструменты: анатомический пинцет, остроконечные ножницы.
В левой руке располагается анатомический пинцет, в правой руке – остроконечные ножницы. Пинцетом захватывается узел шва и осторожно приподнимается, при этом из толщи дермы и подкожной клетчатки вытягивается более светлый участок нити (длиной 2-3 мм). Под этот участок подводится острая бранша ножниц и нить пересекается непосредственно
40
