
5 курс / Пульмонология и фтизиатрия / Респираторная_медицина_Руководство_в_3_томах_Том_1
.pdf
430
Таблица 7.8. Дифференциальная диагностика неотложных заболеваний/состояний, проявляемых болью в грудной клетке
Критерий |
ОКС |
Расслаивающая |
ТЭЛА |
Перикардит / |
Долевая пневмония |
Пневмоторакс |
|
|
аневризма аорты |
|
тампонада |
|
|
|
|
|
|
|
|
|
Характер боли / |
Сжимающая, |
Раздирающая, жгучая, |
Давящая, ощущение |
Ноющая, колющая / |
Колющая на глубине |
Вначале — ноющая, затем |
дискомфорта |
давящая, жгучая |
возникает внезапно, |
тяжести, возникает |
ощущение тяжести |
вдоха, ощущение |
давящая, сжимающая |
|
|
быстро нарастает |
внезапно |
|
тяжести |
|
|
|
|
|
|
|
|
Локализация |
За грудиной |
За грудиной, межлопа- |
За грудиной |
За грудиной, межло- |
Латеральные отделы |
Соответствующая поло- |
боли/диском- |
|
точная область |
|
паточная область |
грудной клетки |
вина грудной клетки, за |
форта |
|
|
|
|
|
грудиной |
|
|
|
|
|
|
|
Иррадиация |
Надплечья, шея, |
Восходящий отдел: шея, |
Нет |
Редко: шея, верхние |
Нет |
Нет |
|
нижняя челюсть, |
надплечья; нисходящий |
|
конечности, лате- |
|
|
|
левая рука, |
отдел: живот |
|
ральные отделы |
|
|
|
левая лопатка, |
|
|
грудной клетки |
|
|
|
правая рука |
|
|
|
|
|
|
(редко) |
|
|
|
|
|
Интенсивность |
От незначитель- |
Чрезвычайная |
От незначительной |
От незначительной |
От незначительной до |
От умеренной до выражен- |
боли/диском- |
ной до чрезвы- |
|
до выраженной |
до выраженной |
выраженной |
ной |
форта |
чайной |
|
|
|
|
|
Другая симптома- |
Одышка, блед- |
Обморок, диссоциация |
Десатурация, выра- |
Одышка, шум трения |
Гипертермия, кашель, |
Одышка, сухой кашель, |
тика |
ность, холодный |
пульса и АД на левой |
женная одышка, |
перикарда, пара- |
одышка |
десатурация, парадоксаль- |
|
пот, гипотензия, |
и правой руке или |
поражение вен НК, |
доксальный пульс |
|
ный пульс |
|
нарушения |
на верхних и нижних |
коллапс, кровохар- |
(тампонада) |
|
|
|
ритма |
конечностях |
канье |
|
|
|
|
|
|
|
|
|
|
Анамнез |
Стенокардия, |
Артериальная гипертен- |
Заболевания вен НК, |
ОРВИ, травмы груд- |
Переохлаждение, |
Буллы в легких, пневмонии, |
|
наличие факто- |
зия с высокими подъе- |
коагулопатии, онко- |
ной клетки, кардио- |
нарушения иммуни- |
травмы грудной клетки |
|
ров риска ССЗ |
мами АД |
логические заболе- |
хирургия |
тета |
|
|
|
|
вания |
|
|
|
|
|
|
|
|
|
|
Неотложный |
ЭКГ: подъем или |
Рентгенография ОГК и/ |
D-димер: повышение |
ЭКГ: депрессия PQ, |
Рентгенография ОГК: |
Рентгенография ОГК: |
минимум лабо- |
депрессия ST, |
или |
уровня; |
конкордантная эле- |
новые очаговые или |
воздух в плевральной |
раторно-ин- |
отрицательный |
КТ ОГК: аневризма |
ЭхоКГ: повышение |
вация ST в большин- |
инфильтративные |
полости, коллабированное |
струментальной |
Т, БНПГ. |
аорты |
давления в ЛА; |
стве отведений; |
тени. |
легкое, смещение средо- |
диагностики и |
Маркеры: |
|
КТ ОГК с контрасти- |
ЭхоКГ: наличие |
Клинический анализ |
стения |
диагностические |
МВ-КФК, тропо- |
|
рованием или АПГ, |
жидкости в полости |
крови: лейкоцитоз, |
|
критерии |
нин T и I; |
|
или ВПС: нарушения |
перикарда |
«сдвиг формулы |
|
|
ЭхоКГ: зоны |
|
перфузии |
|
влево». |
|
|
гипо- и акинеза; |
|
|
|
Анализ мокроты: |
|
|
КАГ: стеноз |
|
|
|
нейтрофилы, наличие |
|
|
|
|
|
|
микроорганизмов |
|
Примечание: БНПГ — блокада ножки пучка Гиса; ЭхоКГ — эхокардиография; КАГ — коронароангиография; ОГК — органы грудной клетки; КТ — компьютерная томография; ЛА — легочная артерия; АПГ — ангиопульмонография; ВПС — вентиляционно-перфузионная сцинтиграфия; ССЗ — сердечно-сосудистые заболевания.
7 Раздел
|
Основные синдромы в практике пульмонолога |
||
Боль в грудной клетке при патологии |
пенно усиливается, фокусируется в загрудинном |
|
|
органов дыхания |
пространстве, меняет характер на давящую, сжи- |
||
мающую. По мере коллабирования поврежденно- |
|||
Источниками боли при патологии органов ды- |
го легкого нарастают симптомы ДН I типа (та- |
||
хания являются рецепторы париетального листка |
хипноэ, тахикардия, одышка, бледность, цианоз), |
||
плевры, трахеи и крупных бронхов, а также круп- |
дисфункции вегетативной системы (повышение |
||
ных стволов ЛА. Общими признаками для болевого |
потоотделения). Нарушение возврата крови к ле- |
||
синдрома в грудной клетке при болезнях органов |
вым отделам сердца может приводить к разви- |
||
дыхания, как правило, являются: |
тию гипотензии и синкопальных состояний [35]. |
||
1) появление или усиление боли/дискомфорта |
Предположить наличие пневмоторакса можно |
||
при кашле и глубоком вдохе; |
даже на основании данных физикального обсле- |
||
2) наличие сопутствующих симптомов (кашель, |
дования: односторонний тимпанит при перкуссии |
||
одышка, гипертермия) и синдромов (ДН); |
и одностороннее отсутствие дыхательных шумов |
||
3) специфические признаки, выявляемые при |
при аускультации позволяют определиться с пред- |
||
физикальном обследовании (пальпация, пер- |
варительным диагнозом [48]. Рентгенография ор- |
||
куссия, аускультация) грудной клетки. |
ганов грудной клетки является подтверждающим |
||
Плеврит |
методом инструментальной диагностики. |
||
Поражение трахеи и крупных бронхов |
|||
Причинами развития плеврита чаще всего |
|||
Болевой синдром при трахеите не вызывает ди- |
|||
являются инфекции нижних дыхательных путей |
|||
(долевая пневмония, туберкулез), опухолевые |
агностических сложностей: быстро развивающая- |
||
процессы с субплевральным расположением оча- |
ся характерная саднящая боль с заложенностью, |
||
гов, травмы грудной клетки. Также плевра может |
локализующаяся загрудинно в верхних отделах, |
||
вовлекаться в воспалительный процесс при си- |
усиливающаяся при дыхании, кашле, исчезающая |
||
стемных заболеваниях. Боль при сухом плеврите |
в течение 2–3 дней и сопровождаемая симптома- |
||
обусловлена раздражением рецепторов париеталь- |
ми интоксикации (гипертермия, общее недомога- |
||
ного листка плевры [58]. Боль локализуется в |
ние, слабость), позволяет быстро определиться с |
||
латеральных отделах грудной клетки, практически |
диагнозом. |
||
никогда не распространяясь на прекардиальную |
Боль в области трахеи может быть вызвана цен- |
||
область. Боль различной интенсивности имеет ко- |
трально расположенной опухолью легкого. В таком |
||
лющий, простреливающий характер, усиливается |
случае боль развивается исподволь, пациент мо- |
||
при кашле, глубоком вдохе. Облегчение прино- |
жет ощущать вначале кратковременные периоды |
||
сят ограничение подвижности соответствующей |
«царапающей» неинтенсивной боли, провоциру- |
||
половины грудной клетки (например, положение |
емые ускорением потока воздуха по трахее (при |
||
лежа на больной стороне) и прием анальгети- |
физических нагрузках, пении, крике и т.д.). В даль- |
||
ков. Сопутствующая симптоматика обусловлена в |
нейшем выраженность и продолжительность боли |
||
первую очередь заболеванием, приведшим к раз- |
нарастают, она приобретает постоянный характер. |
||
витию плеврита, однако, несмотря на различные |
Могут появляться кровохарканье, признаки гипо- |
||
заболевания, отмечаются кашель и гипертермия |
вентиляции. Рентгенография малоинформативна. |
||
различной выраженности. Аускультативная кар- |
Определяющим методом диагностики является |
||
тина проявляется шумом трения плевры, а также |
фибробронхоскопия. |
||
аускультативными феноменами, характерными |
Боль в грудной клетке при сердечно- |
||
для причинного заболевания. Основными диф- |
|||
ференциально-диагностическими инструментами |
сосудистых заболеваниях |
||
являются методы имидж-диагностики (рентгено- |
Боль в грудной клетке при заболеваниях сер- |
||
графия и КТ органов грудной клетки). |
|||
Пневмоторакс |
дечно-сосудистой системы реализуется несколь- |
||
кими путями: коронарогенная ишемия миокарда |
|||
Болевой синдром при спонтанном пневмото- |
(все формы стенокардии и инфаркта миокарда), |
||
раксе проходит два этапа. Сначала боль малоин- |
некоронарогенная ишемия (пороки клапанно- |
||
тенсивная, с латеральной локализацией, ноющая, |
го аппарата, кардиомиопатии, массивная ТЭЛА, |
||
обусловлена нарушением целостности легочной |
миокардит), раздражение рецепторов серозных |
||
ткани и висцеральной плевры. Дальнейшее раз- |
оболочек (перикардит, тампонада сердца, немас- |
||
витие процесса в течение короткого времени |
сивная ТЭЛА), раздражение рецепторов крупных |
||
(несколько часов), как правило, ведет к форми- |
сосудов (расслаивающая аневризма аорты, мас- |
||
рованию напряженного пневмоторакса. В этом |
сивная ТЭЛА). Общими признаками для болевого |
||
случае причиной болевого синдрома становятся |
синдрома в грудной клетке при сердечно-сосуди- |
||
сдавление крупных сосудов, бронхов, повышение |
стых заболеваниях, как правило, являются: |
||
давления в системе ЛА, а также давление (вплоть |
1) локализация боли в прекардиальной области и |
||
до смещения) на органы средостения. Боль посте- |
за грудиной; |
||
|
431 |
||
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Раздел 7
2) профиль сопутствующих симптомов: тахикар- |
При немассивной ТЭЛА боль может появлять- |
дия, сердцебиение, нарушения сердечного рит- |
ся на 2–3-и сутки и обусловлена вовлечением в |
ма и проводимости, симптомы, связанные с |
процесс плевры. Соответственно боль не будет |
нарушениями сердечного выброса (одышка, |
загрудинной, имеет колющий, простреливаю- |
гипотензия, синкопальные состояния и др.); |
щий характер, связана с актом дыхания, кашлем. |
3)связь боли с физической или психоэмоциоОдышка может быть разной степени выраженнальной нагрузкой (исключение — воспалиности. В отличие от одышки левожелудочкового
тельные заболевания сердца).
Острый коронарный синдром
ОКС является исключительно клиническим синдромом с характерным ангинозным статусом: длительная (более 1 ч) интенсивная загрудинная боль сжимающего, давящего, жгучего характера, часто со страхом смерти, как правило, с типичной иррадиацией в левое надплечье, руку лопатку. Эффект нитроглицерина либо отсутствует, либо незначительный. Боль может возникнуть как при физическом или эмоциональном напряжении, так и в покое. Сопутствующие симптомы обусловлены левожелудочковой недостаточностью (одышка, признаки застоя в малом круге кровообращения) и вегетативными проявлениями (холодный пот, тошнота, рвота) [11].
Дальнейшая инструментальная (ЭКГ, ЭхоКГ, коронароангиография) и лабораторная диагностика (маркеры повреждения миокарда) позволяют уточнить заболевание, послужившее причиной развития ОКС (инфаркт миокарда, нестабильные формы стенокардии) и определиться с тактикой ведения [59].
Тромбоэмболия легочной артерии
Современная классификация подразделяет ТЭЛА на массивную и немассивную [1]. Своеобразной границей между ними является состояние гемодинамики. При массивной ТЭЛА (окклюзия >50% русла) отмечаются выраженные гемодинамические нарушения — шок или гипотензия (относительное снижение АДсис. на 40 мм рт.ст. в течение 15 мин и более, не связанное с развитием аритмии, гиповолемии или сепсиса). При немассивной ТЭЛА гемодинамические нарушения кратковременны или отсутствуют. В зависимости от этого болевой синдром при ТЭЛА реализуется различными механизмами.
При массивной ТЭЛА боль появляется вследствие раздражения механорецепторов ЛА за счет внезапного ее растяжения и нарушения перфузии миокарда из-за резкого снижения возврата крови к левым отделам сердца. Боль в этих случаях носит ангинозный характер, сопровождается выраженной одышкой. Может отмечаться синкопе. При осмотре выявляются бледность кожных покровов, цианоз, тахипноэ, тахикардия, набухание шейных вен с яремным пульсом. При аускультации определяются акцент II тона над ЛА и систолический шум над трикуспидальным клапаном. Пульсоксиметрия обнаруживает выраженное снижение насыщения гемоглобина кислородом.
генеза, она не уменьшается в положении сидя. Электрокардиографическая картина в основном
неспецифична: наиболее часто выявляется тахикардия, реже — нарушения ритма (экстрасистолы, ФП). Могут также появляться признаки перегрузки правых отделов сердца (блокада правой ножки пучка Гиса, P-pulmonale, отрицательные зубцы Т в отведениях V1–V3). В 30% случаев при массивной ТЭЛА отмечается характерный ЭКГ-синдром Макгинна-Уайта (глубокий зубец S в I стандартном отведении в сочетании с глубоким зубцом Q
иинверсией зубца Т в III стандартном отведении).
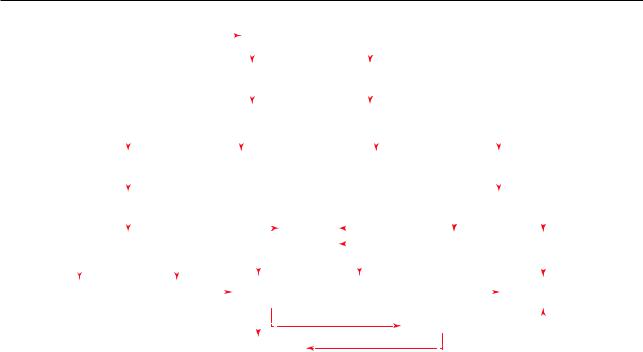
Всвязи с тем что клиническая картина ТЭЛА весьма разнообразна и склонна к мимикризации других заболеваний, рекомендуется выполнение строгого диагностического алгоритма при подозрении на наличие ТЭЛА (рис. 7.12).
Расслаивающая аневризма аорты
Внезапная интенсивная боль в груди — кардинальный признак расслоения аорты, возникающий более чем в 90% случаев [22]. Боль острая, «разрывающая», жгучая. Локализация и иррадиация боли зависят от локализации процесса. В настоящее время расслоение аорты классифицируется по М. Де Бейки и подразделяет расслоение на тип I с вовлечением всей аорты, тип II с вовлечением только восходящей аорты и тип III, захватывающий часть дуги аорты и нисходящую аорту. Боль, возникшая в передней части грудной клетки в средней субстернальной области, чаще всего сочетается с проксимальным расслоением (II тип). Боль может сопровождаться развитием синкопального состояния. Возможно развитие инфаркта миокарда при распространении расслоения на область устьев коронарных артерий [67]. Часто выявляются протодиастолический шум вследствие недостаточности аортального клапана, асимметрия АД и пульса. По мере распространения расслоения в дистальном направлении боль переходит в шею и нижнюю челюсть (при этом иногда возникают трудности с глотанием), затем — в межлопаточную область и наконец захватывает большую часть спины, поясничную область и даже пах. Такая миграция боли из передней части грудной клетки в лопаточную область обычна при расслоении I типа и отражает вовлечение в процесс новых участков аорты [36]. При дистальном расслоении (III тип) боль обычно возникает в межлопаточной области с некоторой иррадиацией кпереди (нижняя треть грудины). Может также быть интенсивная боль в животе вследствие почечной и висцеральной ишемии.
432
Основные синдромы в практике пульмонолога
|
|
Подозрение на ТЭЛА |
|
|
|
|
|
|
|
|
|
|
Гипотензия/шок |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Да |
|
|
|
|
|
|
|
|
|
|
|
Нет |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||
|
|
|
|
|
Возможно ли экстренное |
|
|
|
|
Клиническая оценка вероятности ТЭЛА |
|
||||||||||||||||||||||||||||||||||||||
|
|
|
|
проведение МСКТ, АПГ или СГ? |
|
|
|
|
|
|
|
|
|
|
(с использованием шкал) |
|
|
|
|||||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
|
|
|
|
|
Нет |
|
|
|
|
|
|
|
Да |
|
|
|
|
|
|
|
|
|
Высокая |
|
|
|
Умеренная/низкая |
|
|||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
ЭхоКГ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
D-димер |
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
МСКТ/ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
АПГ/ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
|
Признаки перегрузки |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Повышен |
|
|
Не повышен |
||||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
СГ |
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||||||
правых отделов сердца |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
Нет |
|
|
|
|
|
|
Да |
|
|
|
|
|
|
|
ТЭЛА |
|
|
|
|
|
|
|
ТЭЛА |
|
|
|
|
|
|
|
|
|
|
Пересмотр |
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
есть |
|
|
|
|
|
|
|
|
нет |
|
|
|
|
|
|
|
|
|
|
диагноза |
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
УЗДГ ВНК |
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Лечение |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 7.12. Диагностический алгоритм при подозрении на развитие тромбоэмболии легочной артерии [1]
Пролапс митрального клапана
Распространенность пролапса митрального клапана в популяции составляет 2,4% [20, 28]. В большинстве случаев заболевание протекает субклинически. Однако в ряде случаев при пролапсе митрального клапана появляются дискомфорт в области сердца и сжимающие, колющие, ноющие боли длительного характера, возникающие внезапно при психофизических и физических усилиях. Боли сопровождаются астеноневротическим и вегетативно-сосудистым синдромом с раздражительностью, эмоциональной лабильностью, быстрой утомляемостью, синкопальными состояниями, нарушениями сна и головной болью [6]. Часто отмечаются одышка, сердцебиение, перебои в работе сердца. Нитраты не купируют болевой синдром. Положительный эффект отмечается при использовании препаратов седативного действия [6]. Основной диагностический метод — ЭхоКГ.
Гипертрофическая кардиомиопатия и стеноз аортального клапана
При этих заболеваниях боль или дискомфорт, как правило, локализованы за грудиной и в левой половине грудной клетки. Пациент жалуется на ощущение тяжести, сжатия, давления при выраженных физических нагрузках в начальных стадиях. С течением времени толерантность к нагрузкам снижается. На поздних стадиях боль становится практически постоянной. Нитроглицерин неэффективен. Больные также жалуются на одышку, тахикардию, сердцебиение. Вследствие синдрома «малого выброса» (из-за уменьшения внутреннего объема ЛЖ за счет ги-
пертрофии миокарда и/или обструкции выносящего тракта) могут отмечаться синкопальные состояния [69]. При объективном обследовании выражены усиленный верхушечный толчок, умеренное увеличение левой границы сердца, ослабление I тона. При аускультации сердца выявляется систолический шум, который носит грубый, скребущий характер, меняется по интенсивности при изменении положения тела. В диагностике решающее значение имеет ЭхоКГ [37].
Кардиомиопатия такоцубо («синдром разбитого сердца»)
Кардиомиопатия такоцубо является стресс-ин- дуцированной кардиомиопатией (поэтому другое название — «синдром разбитого сердца») и развивается на фоне сильных эмоциональных переживаний (например, смерть близкого человека) или длительных экстремальных физических нагрузок. Боль в грудной клетке является наиболее частой жалобой при этом заболевании [42]. Боль затяжная давящая, сжимающая локализуется преимущественно в области верхушки, но может занимать и всю прекардиальную область, не купируется нитроглицерином. При большой зоне гипокинеза/ акинеза миокарда клиническая картина дополняется одышкой, описаны также случаи развития кардиогенного шока. Электрокардиографическая картина напоминает таковую при инфаркте миокарда передней стенки и верхушки ЛЖ (элевация сегмента ST, инверсия зубца Т, появление зубца Q). Отмечается повышение маркеров повреждения миокарда [60]. Однако при коронароангиографии отсутствуют признаки коронарной окклюзии.
433
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Раздел 7
ЭхоКГ и вентрикулография обнаруживают шаровидное расширение полости ЛЖ в зоне верхушки, передней стенки и перегородки, что делает сердце похожим по форме на японскую ловушку для осьминогов (такоцубо) [4].
Миокардит
Этиология миокардита разнообразна, в связи с чем требуется тщательный сбор анамнестических данных о перенесенных недавно инфекциях, принимаемых лекарственных препаратах, возможных интоксикациях, травмах, лучевом воздействии и т.д. [14]. Боль при миокардите локализуется в прекардиальной области, часто с максимумом в области верхушки. Она постоянная, ноющая, иногда сжимающая, пекущая, колющая, без иррадиации, резистентна к нитратам, купируется нестероидными противовоспалительными средствами (НПВС) и анальгетиками. Отмечаются тахикардия, сердцебиение, нарушения ритма (экстрасистолия), нарастающая с течением заболевания инспираторная одышка, могут появляться отеки нижних конечностей. Диагностика основывается на электрокардиографической картине (снижение вольтажа зубца R и депрессия и/или инверсия зубца Т в нескольких отведениях, увеличение интервала P–Q, вплоть до атриовентрикулярной блокады), обнаружении маркеров повреждения миокарда, эхокардиографической картине (диффузный гипокинез миокарда) [18].
Перикардит и тампонада сердца
Боль при сухом перикардите интенсивная, однообразная, практически постоянная с вариабельной интенсивностью (от незначительной до непереносимой). Боль локализуется в прекардиальной области с максимумом в области верхушки и нижней трети грудины, усиливается при надавливании на область сердца, в положении лежа на спине, глубоком дыхании, кашле, изредка иррадиирует в левую руку, шею, область левой лопатки. Интенсивность боли несколько уменьшается в положении сидя с наклоном вперед и при приеме НПВС [43]. Появление или усиление боли не связано с физической нагрузкой, нитраты не оказывают эффекта. Из сопутствующих симптомов отмечаются повышение температуры тела, одышка разной степени выраженности. Возможно развитие нарушений ритма. При аускультации выслушивается шум трения перикарда, усиливающийся при надавливании головкой фонендоскопа. Электрокардиографическая картина низкочувствительна, но высокоспецифична: выявляются депрессия сегмента PQ и подъем сегмента ST практически во всех отведениях [63].
При экссудативном перикардите боль в грудной клетке встречается нечасто и, как правило, появляется при скоплении большого количества жидкости в полости перикарда с развитием тампо-
нады сердца. Клинические проявления тампонады сердца обусловлены синдромом низкого сердечного выброса: давящей болью в прекардиальной области, одышкой, выраженной общей слабостью. Отмечается появление парадоксального пульса [46]. Определяющая роль в дифференциальной диагностике перикардита и тампонады сердца принадлежит ЭхоКГ.
Боль в грудной клетке при «болезнях каркаса»
Условное наименование «болезни каркаса» включает заболевания костных, хрящевых, мышечных и соединительнотканных структур, образующих стенки грудной клетки, а также поражения иннервирующих их нервных стволов и сосудов. Эти заболевания являются причиной боли у 1/3 пациентов с болевым синдромом в грудной клетке [29]. Общими признаками для болевого синдрома в грудной клетке при «болезнях каркаса», как правило, являются [26]:
1)фокусированная локализация боли;
2)поверхностная локализация боли;
3)связь боли с напряжением мышц (при движениях, кашле, глубоком вдохе), определенным положением тела, с травмой, в некоторых случаях — с переохлаждением;
4)отсутствие сопутствующих симптомов;
5)при пальпации — местная болезненность, мышечный гипертонус, наличие триггерных зон;
6)уменьшение или исчезновение боли при различных местных воздействиях (массаж, местные раздражающие средства, физиотерапевтические методы, местное обезболивание).
Корешковый синдром (радикулит) при заболеваниях шейно-грудного отдела позвоночника
Как правило, болевой синдром вследствие этого заболевания отмечается у людей старше 40 лет. Причиной являются разнообразные поражения позвоночника (кифосколиоз, травма позвоночника, остеохондроз позвонков, грыжа межпозвонкового диска и др.). Провоцирующими факторами, как правило, выступают переохлаждение и физическая нагрузка. Боль, как правило, длительная, упорная, локализуется в межлопаточной и надлопаточной областях, может распространяться, на переднюю и боковые стенки грудной клетки [26]. Часто боль является позиционной, т.е. усиливается в одних положениях и уменьшается или исчезает в других. Интенсивность ее повышается при физической нагрузке, однако в состоянии покоя полностью не проходит. При пальпации по паравертебральной линии определяется напряжение мышц и болезненность в точках выхода спинномозговых корешков, зоны гипералгезии по ходу межреберных нервов. Диагноз подтверждается методами имидж-диагностики.
434

Основные синдромы в практике пульмонолога
Фибромиалгии (фибромиозиты)
В этиологии фибромиалгии могут играть роль травмы грудной клетки, токсические воздействия, бактериальные и вирусные поражения, паразитарные заболевания. Однако в большинстве случаев причину установить не удается и тогда можно говорить об идиопатической фибромиалгии. Заболевание достаточно распространено в популяции (до 4%). Болеют чаще женщины [64].
Миофасциальный болевой синдром в области грудной клетки
Причиной миофасциального болевого синдрома в области грудной клетки является перегрузка или травматизация мышц грудной клетки (малая и большая грудные мышцы, трапециевидная мышца, широчайшая мышца спины и др.). Локализация боли зависит от фокуса повреждения. Поражение широчайшей мышцы спины, ромбовидных и особенно зубчатых мышц может имитировать боли при поражении плевры и легких, так как часто сопровождается одышкой и усилением боли при глубоком вдохе [26]. При левостороннем поражении большой и малых грудных мышц необходимо проводить дифференциальную диагностику с заболеваниями сердца. При пальпации мышц передней грудной стенки можно выявить локальные болезненные зоны и уплотнения в виде образований округлой формы, тяжей или валиков, надавливание на которые усиливает либо провоцирует характерную боль. Обычно зоны локальной пальпаторной болезненности в мышцах совпадают с зонами субъективных болевых ощущений [9].
Реберный хондрит (синдром Титце)
Реберный хондрит чаще всего поражает хрящи II, III ребер [8]. Встречается преимущественно в молодом возрасте (до 40 лет). Боль локализуется, как правило, между парастернальной и среднеключичной линиями с правой или левой стороны, реже с двух сторон. Боль средней интенсивности, постоянная, усиливается при физической нагрузке, может распространяться по ходу ребер, а также иррадиировать в шею и надплечье [3]. При пальпации можно выявить локальную болезненность. Рентгенологическое исследование обнаруживает очаги кальцификации хряща [32].
Реберно-грудинный синдром (костохондрит, реберно-грудинная хондродиния)
При этом синдроме наиболее часто поражаются хрящи II и V ребер с соответствующей локализацией боли [26]. Нередко отмечается распространение боли на всю прекардиальную область при левостороннем поражении. При пальпации определяются множественные зоны болезненности: в правой или левой парастернальной области, ниже левой молочной же-
лезы, в проекции грудных мышц и грудины. Заболевание чаще встречается у женщин после 40 лет.
Грудино-ключичный артрит
Грудино-ключичный артрит встречается при комплексном поражении суставов (например, при ревматоидном артрите) и может быть изолированным (например, при инфекционном генезе). Болевой синдром бывает весьма интенсивным, ограничивая глубину вдоха, вплоть до появления нарушений оксигенации крови. Боль чаще ограничена зоной сустава, но в ряде случаев может распространяться на всю переднюю грудную стенку. В таких случаях требуется дифференциальная диагностика с заболеваниями органов дыхания и сердечно-сосудистой системы. Пальпаторно определяется локальная болезненность с максимумом над грудино-ключичным сочленением, могут отмечаться локальный отек и гиперемия [71].
Синдром скользящего ребра (синдром Цириакса, синдром Дэвиса–Колли)
Синдром развивается при повышенной подвижности VIII–X ребер за счет недоразвития хрящей или травм грудной клетки. При резких поворотах или наклонах туловища, чиханье, резком глубоком вдохе происходит сдавливание межреберных нервов. Боль может локализоваться как в области грудной клетки (имитируя ОКС), так и в области живота (имитируя острые состояния со стороны органов брюшной полости), развивается остро, имеет простреливающий или жгучий характер. В покое острые проявления сменяются длительной болью ноющего характера. Основным методом диагностики является пальпация.
Перелом ребер
Как правило, перелом ребер не представляет диагностической проблемы, так как в большинстве случаев возникает при экстраординарном воздействии на грудную клетку (удар, сжатие), после чего сразу появляется боль. Однако в некоторых случаях (спонтанный перелом, нарушения сознания пациента, наркотическое или алкогольное опьянение) пациент может не связать боль с травмой. Тогда наиболее важную информацию дают физикальные методы обследования: локальная болезненность при пальпации ребер, при постукивании соответствующего ребра, при сдавлении грудной клетки руками во фронтальной или сагиттальной плоскости. В случае повреждения окружающих мягких тканей можно выявить отечность или гематому. Рентгенография не всегда может выявить перелом, поэтому при остающихся подозрениях целесообразно провести тщательное рентгеноскопическое исследование [26].
435
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Раздел 7
Опоясывающий лишай (Herpes zoster)
Заболевание манифестирует крайне интенсивной болью в пораженной половине грудной клетки. При левосторонней локализации часто имитирует тяжелую коронарную патологию [16]. Боль усиливается при движениях (повороты туловища) и глубоком дыхании. При пальпации отмечается резкая гиперестезия кожи в зоне поражения. Изолированный болевой период может продолжаться до 2 нед. С началом местных проявлений (везикулярная сыпь на фоне выраженной гиперемии) постановка диагноза трудности уже не представляет.
Эпидемическая миалгия (болезнь Борнхольма)
Возбудителями эпидемической миалгии являются вирусы Коксаки В (типы 1–5), Коксаки А (тип 9) и, возможно, некоторые вирусы ECHO (типы 1, 6, 9). Начало заболевания острое. На фоне полного здоровья внезапно возникают озноб, повышение температуры тела до 39–40 °С и почти сразу появляются сильнейшие мышечные боли в нижних отделах грудной клетки с иррадиацией в мышцы живота. Боль усиливается при глубоком вдохе, кашле, движении. Миалгии носят приступообразный характер, продолжаются несколько минут и повторяются с перерывами в 0,5–1 ч. Иногда они могут быть продолжительными (от нескольких часов до 1–2 сут). Длительность лихорадочного периода обычно составляет 2–3 дня. В 50% случаев наблюдается вторая волна лихорадки с новым приступом болей. Из других симптомов часто встречаются гиперемия слизистой оболочки зева, лимфаденопатия, иногда экзантема.
Тромбофлебит поверхностных вен грудной клетки (болезнь Мондора)
Основным фактором, способствующим развитию данного заболевания, является постоянная травматизация грудной стенки, что характерно для некоторых профессий (например, сапожников). Определенную роль играет и инфекционный компонент. Чаще всего болезнь Мондора протекает бессимптомно или со стертой симптоматикой. Однако в ряде случаев пациенты ощущают жгучую боль в области поражения (как правило, в области молочной железы). Может повышаться температура тела до субфебрильных значений. Крайне редко отмечается гиперемия пораженной области. При пальпации определяются плотные болезненные тяжи вытянутой формы [7].
Группа синдромов верхней апертуры грудной клетки
К этой группе относятся синдром реберно-клю- чичной компрессии, синдром передней лестничной мышцы и синдром Панкоста. Они имеют разную этиологию, но сходные клинические проявления и развиваются вследствие сдавления под-
ключичного сосудистого тракта и пучков плечевого сплетения на уровне верхнего выходного отверстия грудной клетки. Часто группу этих синдромов называют «синдром плечо–кисть», так как характерными проявлениями бывают боли и парестезии не только в области верхней половины грудной клетки, но и в плече, предплечье и кисти [64]. Боль постоянная, может усиливаться при движениях верхней конечности. За счет ухудшения кровотока по подключичной артерии отмечается диссоциация пульса и АД на руках, рука становится бледной или бледно-цианотич- ной, развивается мышечная атрофия. Сдавление подключичной вены проявляется медленно нарастающим отеком верхней конечности. При вовлечении в процесс шейного (звездчатого) ганглия симпатической нервной системы (более характерно для синдрома Панкоста) клиническая картина дополняется синдромом Горнера (односторонние птоз, миоз, энофтальм, инъекция конъюнктивы, гиперемия и дисгидроз соответствующей половины лица). Иногда наблюдаются вегетативные кризы в виде ознобоподобной дрожи, побледнения кожных покровов, потливости, учащенного мочеиспускания. При левосторонней локализации может имитировать болевой синдром при ОКС.
Синдром реберно-ключичной компрессии (синдром Фальконера–Ведделя)
Синдром реберно-ключичной компрессии (синдром Фальконера–Ведделя) возникает при наличии добавочного шейного ребра. Основной диагностический тест — рентгенологическое исследование.
Синдром передней лестничной мышцы (скаленус-синдром, синдром Наффцигера)
Данный синдром является разновидностью миофасциального болевого синдрома и развивается вследствие сдавления плечевого сплетения и подключичной артерии чрезмерно развитой или напряженной передней лестничной мышцей. Такое состояние может развиваться при остеохондрозе шейного отдела позвоночника или при чрезмерной выраженности мускулатуры (например, при занятиях бодибилдингом). Также информативными являются пробы Адсона и на спазм лестничных мышц (максимальный поворот головы в сторону локализации боли и энергичное опускание подбородка в надключичную ямку).
Синдром Панкоста
Синдром Панкоста возникает при злокачественной опухоли верхней борозды легкого с деструкцией верхней апертуры грудной клетки, вовлечением
плечевого сплетения (CVIII, ThI, ThII), шейного (звездчатого) ганглия симпатической нервной си-
стемы и магистральных сосудов. В процесс часто вовлекаются I и II ребра. Их деструкция при раке Панкоста хорошо различима при рентгенографии [52].
436

Основные синдромы в практике пульмонолога
Боль в грудной клетке при заболеваниях органов пищеварения
Наиболее частой причиной боли в грудной клетке из этой группы заболеваний в силу анатомического расположения являются болезни пищевода. Другие заболевания органов пищеварения (язвенная болезнь, холецистит, панкреатит) нечасто проявляются таким образом, однако если проявляются, то, как правило, имитируют острую сердечную патологию и могут привести к фатальным ошибкам ведения [62].
Общие признаки для болевого синдрома в грудной клетке при болезнях органов пищеварения:
1)связь болевого синдрома с приемом пищи или голоданием (появление/усиление или исчезновение/ослабление);
2)часто отмечаемая сопутствующая симптоматика (отрыжка, изжога, тошнота, рвота, вздутие живота);
3)болезненность при пальпации верхних отделов живота (эпигастральная область, правая и левая подреберные области).
Гастроэзофагеальная рефлюксная болезнь и рефлюкс-эзофагит
Гастроэзофагеальная рефлюксная болезнь — наиболее часто встречаемая причина боли за грудиной из группы заболеваний системы органов пищеварения [5, 30]. Типично предшествующее появление периодов изжоги после приема определенных продуктов. Также изжогу могут провоцировать физическая нагрузка, эмоциональные стрессы, или она может быть позиционной [66]. При отсутствии адекватной терапии развивается рефлюкс-эзофагит. Боль при нем располагается в нижней трети грудины, по характеру близкая к изжоге (пекущая, жгучая), постоянная, по интенсивности от небольшой до умеренной, может усиливаться или ослабевать в зависимости от употребляемой пищи [50]. Хороший эффект показывают антацидные препараты. Заболевание, как правило, не представляет диагностических трудностей при полном сборе жалоб и анамнеза.
Грыжа пищеводного отверстия диафрагмы
При диафрагмальной грыже боль или дискомфорт (стеснение, давление) локализуется в нижних отделах грудной клетки, появляется в основном после еды, в горизонтальном положении, а также в позах, вызывающих повышение внутрибрюшного давления (подтянутые к животу колени, сидение на низких предметах и т.п.). Боль может распространяться на левую половину грудной клетки или в эпигастральную область. Часто сопровождается отрыжкой и/или изжогой. Основные методы диагностики — эзофагогастродуоденоскопия и рентгенологическое исследование [21]. В сложных случаях необходимо предварительное проведение ЭКГ.
Спазм пищевода
Спазм пищевода не является собственно заболеванием, а относится к функциональным состояниям. Причиной могут быть как факторы физического воздействия (крупный нетщательно пережеванный кусок пищи), так и психоэмоциональные факторы. Боль при спазме пищевода — интенсивная, спастического характера, ощущается за грудиной и в межлопаточном пространстве одновременно, длительностью от 1–2 мин до 1 ч [30].
Разрыв пищевода (синдром Бурхаве)
Типичная клиническая картина, с которой протекают до половины случаев разрыва пищевода, описывается триадой Маклера [15]:
•внезапная интенсивная боль в грудной клетке (за грудиной и в межлопаточной области) режущего характера, возникающая на фоне рвоты, усиливающаяся при глотании, с возможной иррадиацией в левое надплечье;
•рвота, возможно с примесью крови;
•подкожная эмфизема верхней половины грудной клетки и в области шеи.
Также пациенты часто жалуются на выраженную одышку, чувство страха смерти, у них могут отмечаться признаки шока (частый малый пульс, снижение АД, бледность и т.д.). Учитывая остроту и редкость этого заболевания, при нем отмечается довольно высокий уровень диагностических ошибок. Наиболее часто разрыв пищевода принимают за перфорацию язвы желудка или двенадцатиперстной кишки, расслаивающую аневризму аорты, инфаркт миокарда или ТЭЛА, что может вести к фатальным последствиям: если оперативное вмешательство проводится в срок после 24 ч от появления симптомов, летальность превышает 50% [65].
Пептические язвы желудка и двенадцатиперстной кишки
Обычно боль локализована в эпигастральной области, однако иногда может распространяться на загрудинную и даже на всю прекардиальную область. Боль разной интенсивности, по характеру от ноющей до режущей, возникает натощак, она купируется или ее интенсивность снижается после приема пищи или антацидных препаратов. Как правило, анамнез и данные осмотра (локальная болезненность и мышечный дефанс при пальпации
вэпигастральной области) позволяют определить верное направление дальнейшей диагностической тактики. Трудности диагностики могут возникнуть при осложнениях язвенной болезни. При прободении язвы боль носит настолько интенсивный характер, что пациент не может определиться с некоторыми другими характеристиками боли [62]. Если боль при этом располагается не только
вэпигастральной области, но и за грудиной, не-
437
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Раздел 7
обходима дифференциальная диагностика с ОКС (ЭКГ, маркеры повреждения миокарда), расслаивающей аневризмой аорты (методы имидж-диа- гностики) и разрывом пищевода.
Поражение органов гепатобилиарной зоны
При желчнокаменной болезни (особенно при печеночной колике), холецистите и при поражении головки поджелудочной железы характерная локализация боли — правая подреберная область. В ряде случаев боль может распространяться на область грудной клетки, иррадиировать
вправое надплечье и правую руку. Тщательный сбор жалоб и анамнеза (информация о боли или дискомфорте после погрешностей в диете, эффективность спазмолитиков) и адекватное физикальное обследование (локальная болезненность
вточке Кера, положительные симптомы Кера, Лепене, Ортнера и др.) в большинстве случаев решают вопросы предварительной диагностики. Лабораторно-инструментальные исследования (УЗИ гепатобилиарной зоны, биохимические маркеры поражения желчевыводящих путей) позволяют окончательно определиться с диагнозом [2].
Заключение
Важность правильной оценки болевого синдрома в грудной клетке определяет дальнейшую диагностическую и лечебную тактику, а значит, и прогноз заболевания, так как во многих случаях существует его прямая зависимость от времени начала адекватной терапии [12]. Использование современных лабораторных, лучевых, функциональных, инструментальных и других методов исследования является определяющим фактором постановки клинического диагноза при болевом синдроме в грудной клетке, однако нецеленаправленное использование широкого арсенала средств диагностики без учета клинической ситуации может вести к значительным временным и экономическим потерям [23, 34, 54]. Таким образом, своевременная дифференциальная диагностика болей в грудной клетке требует от врача глубоких мультидисциплинарных знаний и владения методиками обследования пациентов [12, 39].
Список литературы
См. 
438
Раздел |
|
|
|
|
|
8 |
Заболевания |
респираторного |
тракта |
|
8.1. Генетика бронхиальной астмы
Ж.А. Миронова, В.И. Трофимов, Г.Ю. Бабаджанова
БА относится к группе мультифакторных заболеваний, развитие которых определяется сложным взаимодействием факторов внешней среды и множества генов. Вклад генетических детерминант в этиологию и патогенез БА составляет от 36 до 94% [1].
Современная тактика ведения БА требует глубокого анализа факторов, ответственных за развитие и прогрессирование заболевания, а также разработки целевой терапии БА с учетом клини- ко-патогенетических фенотипов и эндотипов.
С одной стороны, определение фенотипов позволяет идентифицировать более однородные подгруппы пациентов с БА и тем самым облегчить генетические исследования. С другой стороны, обнаружение локусов подверженности БА может обеспечить понимание сути фенотипов и в конечном итоге дать информацию о выборе таргетной терапии. Из-за клинической неоднородности и трудностей в определении подгрупп БА именно фенотипы часто оказываются в центре внимания генетических исследований. Генетические исследования фенотипов в конечном итоге могут способствовать открытию генов предрасположенности к БА [2].
Подходы, используемые для открытия генов, ассоциированных с БА, эволюционировали с течением времени, поскольку технологии генотипирования стали обладать большей производительностью и доступностью. С тех пор как мы стали осваивать технологии XXI века, например полногеномные исследования (секвенирование полного генома), открытие гена больше не будет ограничиваться самой технологией генотипирования. Скорее, будут предъявлены большие требования к вычислительной технике и биоинформатике, а также к интерпретации огромного количества данных, полученных с помощью этих методов [2].
К методам, используемым для обнаружения генов БА, относятся: анализ ассоциаций с гена- ми-кандидатами, полногеномный анализ сцепления, полногеномный анализ ассоциаций (GWAS), анализ ресеквенирования генов, экзомов или всего генома.
Гены бронхиальной астмы, идентифицированные методом анализа ассоциаций с генамикандидатами
Впервые большинство локусов (более 100), ассоциированных с риском развития БА и аллергическими фенотипами, были определены в исследованиях по анализу ассоциаций с гена- ми-кандидатами, начиная с ранних исследований HLA-системы. В 2007 г. более 30 генов, ассоциированных с БА, были обнаружены в пяти независимых исследованиях [2–4].
Были выявлены ассоциации БА с маркерами
врегионе хромосомы 11q, в частности с геном FCERB1, кодирующим β-цепь высокоаффинного рецептора FcέR1, осуществляющего проведение сигнала через рецептор IgE на тучных клетках и базофилах, а также регион хромосомы 5q, содержащий гены, кодирующие Th2-цитокины, в том числе IL-4 и IL-13 [2].
Поскольку инструментом для изучения генетики БА был анализ генов-кандидатов, в которых «кандидаты» выбраны на основе уже известной их функции, большинство генов ассоциированы с приобретенным и врожденным иммунным ответом в целом или Th2-опосредованной реакции
вчастности.
Гены бронхиальной астмы, идентифицированные анализом сцепления и позиционным клонированием
На основании проведенных двух метаанализов были выявлены связи с регионами на хромосомах 2p21–p14, 6p22.3–21.1 и БА, с гиперреактивностью бронхов и 2q22.1–q23.3, 7q12.11–q31.1 и 5q23.2–Q34 [5, 6].
Была установлена ассоциация БА с маркерами на хромосоме 5q, в регионе с расположенными генами β2-адренорецептора (ADRB2) и цитохром P450 (CYPIP2) [2].
Первый ген, обнаруженный с помощью позиционного клонирования, был ADAM33. Ген ADAM33, кодирующий белок дезинтегрин и металлопротеазу 33, экспрессируется в клетках гладких
439
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
