
5 курс / Пульмонология и фтизиатрия / Респираторная_медицина_Руководство_в_3_томах_Том_1
.pdf
Раздел 7
чувствительность для обоих заболеваний (37 и 50% соответственно [13]. Все эти данные показывают, что хотя и ХОБЛ, и БА являются обструктивными заболеваниями, механизм бронхиальной обструкции при этих болезнях различен.
При ИЗЛ пациенты описывают свою одышку как необходимость прикладывать дополнительное усилие при дыхании, недостаточный вдох, затруднение вдоха, частое и поверхностное дыхание. В основе таких ощущений лежит невозможность увеличить легочные объемы соответственно повышению вентиляционных потребностей, особенно при физической нагрузке [12].
При нервно-мышечных нарушениях нормальные инспираторные импульсы, исходящие из дыхательного центра, вызывают у больного ощущение поверхностного дыхания как следствие мышечной слабости и усиления эластической нагрузки на грудную клетку. Похожие дыхательные ощущения возникают при дисфункции дыхательных и скелетных мышц у больных с тяжелой ХОБЛ, при ИЗЛ и бронхолегочной патологии на фоне системных ревматических заболеваний (системной склеродермии, дерматомиозита и др.), поскольку при всех этих состояниях механизм развития одышки одинаков [12].
Больные с ЗСН жалуются на «удушье» в покое, «частое дыхание», «нехватку воздуха», необходимость прикладывать усилие при дыхании во время физической нагрузки [12]. Данные об изменениях легочной функции у больных с ЗСН противоречивы, поэтому трудно объяснить дыхательный дискомфорт одним патофизиологическим механизмом. По мнению разных авторов, качественные характеристики одышки при физической нагрузке у больных ИБС, стенокардией или сочетанной сердечно-легочной патологией весьма сходны. Единственным отличительным свойством одышки у больных стенокардией может стать ее сочетание с болью за грудиной. Тем не менее легочные заболевания и ЗСН считаются двумя самыми частыми причинами одышки, и в подавляющем большинстве случаев дифференцирование этих состояний представляет немалые трудности в клинической практике. Помимо описаний одышки, определенную помощь могут оказать тщательный сбор анамнеза, данные врачебного осмотра, анализ ЭКГ, рентгенографии легких, хотя все эти исследования неспецифичны.
Дисфункциональное дыхание (ДД) (син.: дыхательный невроз, нейрореспираторный синдром, нейрогенная гипервентиляция, нейрореспираторная дистония, поведенческая одышка, диспропорциональное дыхание) — функциональные нарушения паттерна дыхания. В литературе ДД нередко отождествляется с ГВС, имеющим сходные клинические проявления. С другой стороны, некоторые авторы считают, что отличие этих состояний заключается в том, что ГВС сопровождается объективными признаками ги-
первентиляции, в том числе гипокапнией [14]. Считается, что ДД/ГВС страдают около 10% всего населения [15].
Органические причины ДД/ГВС довольно многочисленны, это неврологические и психические расстройства, вегетативные нарушения, болезни органов дыхания, заболевания сердечно-сосуди- стой системы и органов пищеварения, экзогенные
иэндогенные интоксикации, прием некоторых лекарственных средств [14]. В основе ДД/ГВС лежит несоответствие избыточного уровня вентиляции метаболическим и вентиляционным потребностям организма [14].
ДД/ГВС проявляются слишком глубоким или слишком частым дыханием (гипервентиляцией), иногда перемежающимся с задержками дыхания либо глубокими вдохами, а также множеством других симптомов: чувством сдавления в груди, головокружением, тремором пальцев рук, парестезиями, ощущением покалывания кончиков пальцев, мышечными судорогами в кистях/ стопах, потливостью, сердцебиением и другими признаками вазомоторной нестабильности (перебоями в работе сердца, колебаниями АД), зевотой, потемнением в глазах, вплоть до развития обморока, тревогой, паническими состояниями [14]. Как правило, при ГВС развиваются гипокапния и респираторный алкалоз [15]. Однако самой частой жалобой таких больных является одышка: многие пациенты, испытывая любые «непонятные» ощущения, начинают глубже дышать для того, чтобы «вдохнуть больше кислорода». Особенностью одышки при ДД/ГВС является отсутствие четкой связи с физической нагрузкой, а иногда уменьшение одышки на фоне физической активности.
Упациентов с ДД/ГВС одышка чаще характеризуется затруднением вдоха («невозможно глубоко вдохнуть, хочется вдохнуть глубже»), ощущениями «распирания грудной клетки», «скопления воздуха в груди», при этом все внимание пациента сосредоточено не на внешних факторах, вызвавших одышку, а на самом процессе дыхания. Особую проблему составляет сочетание ДД/ГВС с БА, которое встречается примерно у 1/3 астматиков, преимущественно при легком течении БА [20].
Разнообразие проявлений ДД/ГВС затрудняет его диагностику и требует от врача комплексного и глубокого анализа клинической картины, а нередко и тщательного обследования пациента для исключения соматических причин одышки. Диагностика ДД/ГВС основана на документальном подтверждении гипервентиляции, в первую очередь методом капнометрии при спокойном дыхании и во время пробы с произвольной гипервентиляцией в течение 1–3 мин. Вспомогательную роль играют газовый анализ артериальной крови, выявляющий гипокапнию (PaCO2 <35 мм рт.ст.),
иНаймигенский вопросник [21]. Однако диагно-
стические возможности газового анализа крови в
410

Основные синдромы в практике пульмонолога
данной ситуации ограничены, так как, во-первых, гипервентиляция может быть транзиторной и вариабельной, а во-вторых, неприятные ощущения, связанные с пункцией лучевой артерии при взятии артериальной крови, могут самостоятельно вызывать гипервентиляцию и соответственное снижение уровня CO2.
Наймигенский вопросник был специально разработан для диагностики ГВС и имеет высокую диагностическую ценность при этом состоянии с чувствительностью 91% и специфичностью 95%. Однако и у него есть свои ограничения: во-пер- вых, Наймигенский вопросник не был валидизирован для выявления ГВС на фоне других бронхолегочных и сердечно-сосудистых заболеваний, в том числе и БА; во-вторых, многие из указанных
внем симптомов встречаются и при истинных заболеваниях органов дыхания [20].
Таким образом, диагноз ДД/ГВС является диагнозом «исключения» и может быть поставлен только после исключения других заболеваний, сопровождаемых одышкой.
Знание «языка» одышки помогает еще до выполнения лабораторных исследований предположить основные механизмы, являющиеся причиной дискомфорта при дыхании, и провести предварительную дифференциальную диагностику заболеваний. В то же время необходимо подчеркнуть, что, во-первых, в отличие от лабора- торно-экспериментальных условий, где каждый провоцирующий стимул четко контролируется,
вреальной жизни у пациентов с одышкой, как правило, сочетаются несколько патофизиологических механизмов. Во-вторых, словесные описания одышки у каждого народа имеют свои особенности, поскольку в любом языке есть слова, которые невозможно перевести на другие языки.
Эмоциональное восприятие одышки
Не вызывает сомнений факт, что одышка всегда вызывает негативные эмоции, т.е. является неприятным ощущением. Интересно, что разные качественные ощущения одышки несут разную степень эмоционального дискомфорта: ощущение нехватки воздуха, по мнению многих пациентов, гораздо неприятнее, чем ощущение усилия при дыхании, даже если по интенсивности (тяжести) ощущение усилия превосходит ощущение нехватки воздуха [7]. Многие исследователи высказывают мнение, что степень эмоционального дискомфорта, вызываемого одышкой, следует рассматривать как еще один самостоятельный аспект оценки одышки в клинической практике. Не исключено, что, говоря о тяжести одышки, некоторые пациенты подразумевают степень ее неприятности, а другие — ее интенсивность. Однако пока не разработано надежных методов раздельной оценки этих характеристик одышки в клинической практике [7].
Количественная оценка одышки
Количественные способы оценки одышки (шкалы и вопросники) многообразны, и выбор их зависит от клинической ситуации, целей и задач врача. Все методы количественной оценки одышки можно разделить на три группы: одномерные, многомерные, а также шкалы и вопросники, оценивающие влияние одышки на качество жизни пациента.
Наиболее простыми в использовании являются одномерные шкалы. Они оценивают тяжесть одышки в конкретный момент времени. К одномерным шкалам относятся шкала Борга и ВАШ. Шкала Борга состоит из 10 пунктов, обозначающих разную интенсивность одышки, и пациент выбирает то описание, которое соответствует тяжести его ощущений в данный момент (рис. 7.2) [16]. ВАШ представляет собой линию длиной (или высотой) 10 см с характеристиками одышки в начале («одышка отсутствует») и в конце («максимально тяжелая одышка») (рис. 7.3). Пациент отмечает на линии точку, соответствующую выраженности его ощущений; расстояние от начала линии до отмеченной точки является цифровым выражением тяжести одышки [17]. Минимальная клинически значимая разница для шкал Борга и ВАШ составляет 1 балл [18].
Эти шкалы могут использоваться для оценки одышки у больных с хроническими бронхолегоч-
Maximal |
10 |
|
Максимальная |
Very, very severe |
9 |
|
Очень, очень тяжелая |
|
|||
Very severe |
8 |
|
Очень тяжелая |
|
|||
7 |
|
||
|
|||
Severe |
6 |
|
Тяжелая |
|
|||
5 |
|
||
|
|||
Somewhat severe |
4 |
|
Несколько тяжелая |
|
|||
Moderate |
3 |
|
Умеренная |
|
|||
Slight |
2 |
|
Легкая |
|
|||
Very slight |
1 |
|
Очень легкая |
|
|||
Very, very slight |
0,5 |
|
Очень, очень легкая |
|
|||
No |
0 |
|
Нет одышки |
|
Рис. 7.2. Шкала Борга [14]
411
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Раздел 7
Нет |
Тяжелейшая |
одышки |
одышка |
Нет |
Тяжелейшая |
одышки |
одышка |
Рис. 7.3. Визуально-аналоговая шкала
ными заболеваниями, включая больных с крайне ограниченной физической активностью, и для мониторирования одышки в течение определенного времени либо на фоне терапии. Они просты в применении, но имеют существенный недостаток — отражают только выраженность симптома
водном-единственном измерении и не учитывают других характеристик одышки [17].
Некоторые другие шкалы — Диаграмму кислородной цены (Oxygen Cost Diagram) и шкалу Медицинского исследовательского Совета Великобритании (Medical Research Council — MRC) — тоже относят к одномерным, но, в отличие от шкалы Борга и ВАШ, они не просто оценивают интенсивность одышки, а сопоставляют ее с физической нагрузкой.
Шкала MRC состоит из 5 пунктов, описывающих различные виды физической активности. В первоначальном варианте одышка оценивалась
в1–5 баллов, однако в более поздней модификации ATS (mMRC) градация одышки была изменена на 0–4 балла (табл. 7.3) [19].
Пациенту требуется менее 1 мин для выбора пункта шкалы MRC, который лучше всего соответствует условиям возникновения его одышки. Шкала проста в использовании и позволяет определить, в какой степени одышка ограничивает активность пациента. Однако в случаях, если пациент сознательно или бессознательно избегает ситуаций, провоцирующих одышку, шкала MRC не позволяет оценить ее тяжесть. Шкала MRC неэффективна и при оценке динамики одышки, поскольку большие интервалы между уровнями физической активности делают ее нечувствительной к небольшим изменениям одышки за короткий промежуток времени, например на фоне лечения [17]. Минимальная клинически значимая разница для шкалы MRC/mMRC не установлена [18].
Многомерные шкалы и вопросники используются для более подробной оценки влияния одышки на физическую активность больного и его функциональный статус. Они учитывают дополнительные факторы, связанные с появлением одышки, например не только величину физической нагруз-
Таблица 7.3. Шкала MRC/mMRC
Условия появления одышки |
Баллы по шкале MRC |
Баллы по mMRC |
|
|
|
Одышка только при энергичной (напряженной) физической нагрузке |
1 |
0 |
|
|
|
Одышка при быстрой ходьбе по ровной местности или подъеме на |
2 |
1 |
небольшую возвышенность |
|
|
Из-за одышки пациент ходит по ровной местности медленнее, чем люди |
3 |
2 |
такого же возраста, либо он вынужден останавливаться при ходьбе по |
|
|
ровной местности в своем обычном темпе |
|
|
Пациент останавливается из-за одышки через 100 м или после несколь- |
4 |
3 |
ких минут ходьбы по ровной местности |
|
|
Пациент из-за одышки не выходит из дома либо задыхается при одева- |
5 |
4 |
нии и раздевании |
|
|
|
|
|
412

|
Основные синдромы в практике пульмонолога |
||||||
ки, но и усилие, которое пациент должен прило- |
профессиональную сферы активности больного и |
|
|||||
жить для выполнения определенной физической |
его повседневную жизнь оценивается с помощью |
||||||
работы, и сложность конкретной работы. Среди |
специально разработанных методов оценки каче- |
||||||
многомерных шкал наиболее распространены |
ства жизни. Вопросники такого типа в контексте |
||||||
Исходный (Baseline Dyspnea Index) и динамиче- |
влияния болезни на жизнь пациента обычно оце- |
||||||
ский (Транзиторный, Transitional Dyspnea Index) |
нивают и одышку. Чаще применяют Вопросник |
||||||
индексы одышки (ИИО и ТИО соответственно) |
хронических респираторных заболеваний (Chronic |
||||||
и Вопросник одышки Университета Сан-Диего, |
Respiratory Questionnaire — CRQ), Респираторный |
||||||
Калифорния (Shortness of Breath Questionnaire — |
вопросник госпиталя Св. Георгия (Saint George |
||||||
SOBQ). Эти шкалы хорошо коррелируют с одно- |
Respiratory Questionnaire — SGRQ), Шкалу ле- |
||||||
мерными, однако некоторые, например шкалы |
гочного функционального статуса (Pulmonary |
||||||
ИИО и ТИО, достаточно громоздкие, требуют |
Functional Status Scale — PFSS) и др. [17]. |
||||||
участия врача и большего времени для подсчета |
Таким образом, количественная оценка одыш- |
||||||
баллов [17]. |
ки представляет собой самостоятельный параметр, |
||||||
Исходный и динамический индексы одышки раз- |
который невозможно получить другими метода- |
||||||
работаны в 1984 г. ИИО количественно оценивает |
ми — ни при измерении легочной функции, ни |
||||||
исходную тяжесть одышки, а ТИО — динамику |
при НТ. Количественная оценка одышки лучше, |
||||||
одышки по сравнению с исходным уровнем. |
чем объективные функциональные показатели, |
||||||
Шкала ИИО/ТИО стандартизирована. В на- |
прогнозирует течение заболевания и выживае- |
||||||
чале исследования интервьюер задает пациенту |
мость больных [2]. |
||||||
вопросы о том, как одышка влияет на его по- |
В последние годы в литературе делаются по- |
||||||
вседневную активность (ИИО). В соответствии с |
пытки объединить оба подхода к оценке одыш- |
||||||
ответами пациента интервьюер выбирает балл по |
ки — качественный и количественный — в единый |
||||||
трем разделам: 1) функциональное ухудшение — |
метод. Так, в Великобритании разработан вопро- |
||||||
баллы 0–4; 2) величина нагрузки — баллы 0–4; |
сник Dyspnea-12, в котором пациенту предлага- |
||||||
3) величина усилия — баллы 0–4. Сумма этих |
ется перечень из 12 качественных характеристик |
||||||
баллов дает общий исходный балл от 0 до 12; |
одышки, каждое из которых он должен оценить в |
||||||
чем он ниже, тем тяжелее одышка. При оценке |
баллах от нуля (ощущение отсутствует) до 4 (тяже- |
||||||
динамики одышки используется вторая часть — |
лая степень) [22]. В отличие от приведенных выше |
||||||
шкала ТИО, при этом интервьюер задает пациенту |
шкал для количественной оценки одышки, вопро- |
||||||
вопросы о том, как изменения одышки по срав- |
сник Dyspnea-12 не сопоставляет интенсивность |
||||||
нению с первоначальным состоянием повлияли |
одышки ни с величиной, ни с типом физической |
||||||
на его повседневную активность. Учитываются те |
нагрузки. Уникальность этого метода заключает- |
||||||
же разделы, что и исходно, но баллы, отражающие |
ся в том, что он оценивает одышку в баллах, но |
||||||
уменьшение (от 0 до +3 баллов) или усиление |
при этом учитываются и субъективные ощущения |
||||||
одышки (от 0 до –3 баллов), прибавляют или |
пациента, и его эмоциональное отношение к ним |
||||||
вычитают из исходного значения, полученного |
(аффективный компонент одышки). |
||||||
с помощью шкалы ИИО [1]. Минимальная кли- |
Список литературы |
||||||
нически значимая разница для шкал ИИО/ТИО |
|||||||
См. |
|
|
|
|
|
||
составляет 1 балл [18]. |
|
|
|
|
|||
В клинической практике существует два прин- |
|
|
|
|
|
|
|
ципиальных подхода к количественной оценке |
7.2. Кашель |
||||||
одышки: оценка одышки при повседневной актив- |
|||||||
ности и непосредственно при выполнении нагруз- |
В.Н. Абросимов |
||||||
ки либо в другой конкретный момент времени. |
|||||||
Эти задачи решаются с помощью разных шкал. |
Острый и хронический кашель, по данным |
||||||
Так, одышка при повседневной физической актив- |
|||||||
ности оценивается с помощью Диаграммы кис- |
эпидемиологических исследований, отмечается |
||||||
лородной цены, шкалы ИИО/ТИО, Вопросника |
приблизительно у 10–20% взрослого населения. |
||||||
одышки Университета Сан-Диего и шкалы MRC, |
Хронический кашель относится к мультидисци- |
||||||
при этом оценка носит ретроспективный характер |
плинарной проблеме медицины, что объясняется |
||||||
(пациент в беседе с врачом вспоминает о своих |
широкой палитрой причин развития кашлевого |
||||||
дыхательных ощущениях при повседневных на- |
синдрома, самыми различными осложнениями, |
||||||
грузках за последние дни), что может вызывать |
трудностями диагностики, недостаточной эффек- |
||||||
трудности у больных со сниженной памятью. В |
тивностью лечебных программ [1–3]. Больные с |
||||||
отличие от этих шкал, шкала Борга и ВАШ пред- |
жалобой на кашель — одни из наиболее частых |
||||||
назначены для оценки одышки в конкретный мо- |
посетителей врачей первичного звена, терапевтов, |
||||||
мент времени, чаще во время проведения НТ. |
пульмонологов, аллергологов, оториноларинголо- |
||||||
Влияние физической составляющей (симптома |
гов, педиатров и врачей других специальностей. |
||||||
заболевания) на эмоциональную, социальную и |
Хронический кашель является изнуряющим сим- |
||||||
|
413 |
||||||
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Раздел 7
птомом, который может существенно ухудшать качество жизни [4].
Кашель наиболее часто встречается при респираторных вирусных инфекциях, острых и хронических заболеваниях верхних и нижних дыхательных путей, гастроэзофагеальной рефлюксной болезни (ГЭРБ), может развиться при патологии сердечно-сосудистой системы, побочном действии лекарственных средств (ИАПФ), метаболических расстройствах, из-за более редких причин [5–7]. В тех случаях, когда причину хронического кашля установить не удается, используется категория непонятного или идиопатического кашля [8].
Классификация кашля основывается в первую очередь на его продолжительности. Острый кашель длится менее 3 нед и обычно является следствием вирусной инфекции верхних дыхательных путей и может разрешиться самостоятельно. Кашель продолжительностью более 8 нед классифицируют как хронический. Выделяют влажный (продуктивный, с мокротой) и сухой (непродуктивный) кашель.
Патофизиология. Кашель — это защитный рефлекс, который способствует выведению избыточного секрета и инородных частиц из верхних и нижних отделов дыхательных путей (сough — кашель). Внезапный взрывной толчок воздуха через голосовую щель, возникающий спонтанно при открытии ранее закрытой голосовой щели, вызванной механическим или химическим раздражением трахеи или бронхов либо при сдавлении прилегающими структурами [9]. Быстрый воздушный поток приводит к вибрации (флаттеру) вокальных хорд, стенок гортани, трахеи, что создает характерные кашлевые звуки («лающий», резонирующий, битональный, глухой и др.).
Различают три типа кашля: 1) рефлекторный кашель, вызванный попаданием пищи или жидкости в дыхательные пути; этот тип кашля не находится под сознательным контролем; 2) произвольный кашель, который контролируется сознанием; 3) кашель в ответ на ощущение раздражения дыхательных путей; этот тип кашля связан с потребностью кашлять; в англоязычной литературе этот тип кашля характеризуется как urge-to-cough [10–12].
Кашель возникает при раздражении афферентных сенсорных интраэпителиальных рецепторов блуждающего нерва. Выделяют следующие группы кашлевых рецепторов: быстро адаптирующиеся, или ирритантные (Aδ-рецепторы), и рецепторы немиелинизированных бронхиальных С-волокон (С-рецепторы). Субтипы афферентных нейронов различаются по их расположению, физико-хими- ческой чувствительности, адаптации к гиперинфляции, миелинизации, скорости проведения импульсов (Aδ-волокна >3 м/с; C-волокна <2 м/с). Медленно адаптирующиеся рецепторы локализованы в эпителии воздухоносных путей и являются окончаниями нервов гладких мышц бронхов и
cтимулируются при бронхоспазме, застое в легких, легочной эмболии [13, 14]. Афферентные импульсы с чувствительных окончаний при участии сенсорных нейропептидов передаются в кашлевой центр, локализованного в ядре солитарного тракта (nucleus tractus solitarius) продолговатого мозга, который сообщается с центральным генератором дыхания. Интеграция этой информации инициирует моторные команды, которые составляют эфферентные пути кашля [15–17].
Афферентные веточки блуждающего нерва находятся в глотке, гортани, трахее, бронхах, легких и обусловливают респираторные причины кашля. Другие причины кашля могут быть связаны с раздражением рецепторов блуждающего нерва, которые располагаются в ушном проходе, пищеводе и желудке, плевре, перикарде или в других органах.
Основные раздражители кашлевых рецепторов:
•изменения во вдыхаемом воздухе (колебания температуры и влажности — холодный или сухой воздух), гипероксия, гипервентиляция;
•изменение количества и качества бронхиального секрета (бронхиты, синуситы);
•поллютанты, инспирация ирритантов (ГЭРБ);
•повышение чувствительности кашлевых рецепторов (вирусы, БА и эозинофилии);
•прямая стимуляция кашлевых рецепторов (опухоли, инородные тела дыхательных путей);
•непрямая стимуляция кашлевых рецепторов (воспалительные заболевания органов дыха-
ния, сердечно-сосудистой системы). Механизм кашля включает 3 фазы: инспира-
торную, компрессионную и экспираторную [18]. Инспираторная фаза. Ей предшествует кашлевое раздражение, характеризуемое субъективным чувством «трахеобронхиального зуда», за которым следует ощущение в необходимости кашля. Во время рефлекторного открытия голосовой щели происходит глубокий форсированный вдох с участием всех инспираторных мышц. Объем вдыхаемого воздуха может варьировать от 50% дыхательного объема до 50% ЖЕЛ. Длительность этой
фазы около 2 с.
Компрессионная фаза. Рефлекторно закрываются верхние дыхательные пути — голосовые связки и голосовая щель. Затем происходит резкое сокращение экспираторных мышц — внутренних межреберных и брюшных. Фаза характеризуется быстрым повышением внутригрудного и внутрибрюшного положительного давления, которое остается повышенным приблизительно 0,5 с. Для эффективного откашливания необходимо повышение внутригрудного давления минимум до 40 мм рт.ст.
Экспираторная фаза. Это фаза собственно откашливания. Приблизительно через 0,2 с после завершения компрессии голосовая щель рефлекторно открывается, создается перепад давления, и турбулентный поток воздуха резко выбрасывается из дыхательных путей, увлекая за собой содержи-
414
Основные синдромы в практике пульмонолога
мое бронхов: слизь и скопления элементов, образующих мокроту, а также чужеродные вещества, попавшие в дыхательные пути. Происходит толчкообразный стремительный выдох, как правило, через рот (носовая полость закрывается мягким нёбом и язычком). При этом скорость движения воздуха в дыхательных путях в 20–30 раз превышает таковую при обычном дыхании и составляет в трахее, средних и крупных бронхах 30–40 м/с, в голосовой щели — 50–120 м/с.
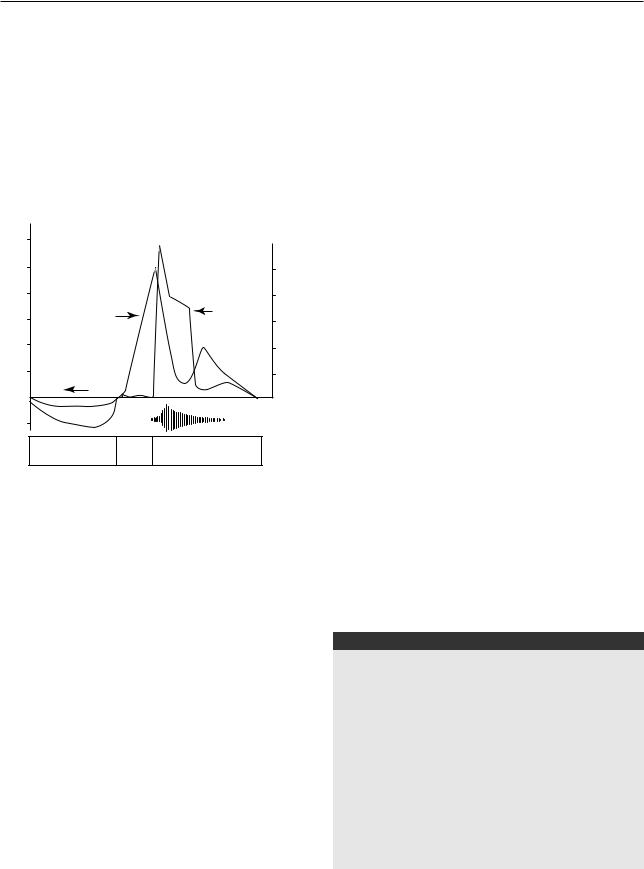
Структурные компоненты фаз кашля представлены на рис. 7.4.
л/с
6
СMH2O
40
|
Давление |
Скорость |
3 |
в подъязычном |
потока |
пространстве |
|
|
|
|
20
0,1 с |
|
|
|
0 |
|
0 |
|
|
|
Звук |
|
Инспираторная |
Компрес- |
Экспираторная |
|
сионная |
|||
фаза |
фаза |
||
фаза |
|||
|
|
Рис. 7.4. Структурные компоненты кашля
Во время сильного кашля внутригрудное давление может достигать до 300 мм рт. ст., а скорость экспираторного потока составлять 85% скорости звука. Подсчитано, что во время сильных кашлевых толчков генерируется от 1 до 25 Дж энергии. Кашель вследствие повторяющихся форсированных экспираторных маневров с резким повышением внутригрудного давления и высокой скоростью воздушного потока может приводить к различным осложнениям [19, 20].
Осложнения кашля
•Респираторные — пневмоторакс; обострение бронхиальной астмы; подкожная эмфизема; дисфония.
•Кардиоваскулярные — разрыв субконъюнктивальных, назальных, анальных вен; брадиили тахиаритмии; смещение внутрисосудистых катетеров; снижение АД; кровоизлияния в мозг, в сетчатку глаза.
•Неврологические — синкопальные состояния; головная боль; головокружение; острая радикулопатия.
•Гастральные — увеличение паховых и формирование диафрагмальных грыж; боли в области живота по ходу анатомической проекции диафрагмы («диафрагмальные боли»); повреждение селезенки; гематомы брюшной стенки (антикоагулянтная терапия, применение ГК,
наличие рубцов); гематомы околоректального пространства.
•Урогенитальные — недержание мочи.
•Скелетно-мышечные — переломы ребер; повреждение диафрагмы; асимптомное повышение уровня креатинфосфокиназы.
•Кожные — петехии и пурпура.
•Психосоциальные — ухудшение качества жизни; страх серьезной болезни, проблемы с работой.
Оценка кашля. Для получения диагностических сведений, оценки эффективности терапии, проведения научных исследований очень важно использование инструментов, позволяющих объективно оценить тяжесть кашля, его частоту и интенсивность, получить более полную информацию о кашлевом синдроме. Используются традиционные психофизиологические методы исследования, изучение качества жизни, определяется чувствительность кашлевого рефлекса, проводят мониторирование кашля с использованием различных устройств [21–24]. Методы оценки тяжести кашля представлены на рис. 7.5.
К наиболее популярным и проверенным методам измерения тяжести кашля относят методики клинического шкалирования. В клинической практике широко используется визуальная аналоговая шкала (VAS, Visual Analogue Scale), которая является простой и практичной, а также вербальная шкала описания кашля (VCD, verbal descriptor scale coughing), которая включает 6 пунктов (0 — нет кашля, 5 — тяжелый кашель, нарушение активности).
Балльная шкала оценки кашля. Существуют 4- и 6-балльные шкалы оценки кашля, основанные на указании о количестве и выраженности кашлевых эпизодов в дневное и ночное время и их влиянии на дневную активность и сон (табл. 7.4).
Таблица 7.4. Шкала тяжести кашля [26]
Дневной кашель, баллы |
Ночной кашель, баллы |
||
|
|
|
|
0 |
— нет кашля |
0 |
— нет кашля |
|
|
|
|
1 |
— единичные кашлевые |
1 |
— кашель, не прерыва- |
толчки |
ющий сон |
||
|
|
|
|
2 |
— редкий кашель в |
2 |
— кашель, приводящий |
течение дня |
к прерыванию сна не |
||
|
|
более 2 раз |
|
|
|
|
|
3 |
— частый кашель, не |
3 |
— кашель, приводящий |
влияющий на дневную |
к прерыванию сна более |
||
активность |
2 |
раз |
|
|
|
|
|
4 — частый кашель, снижа- |
4 |
— частое прерывание |
|
ющий дневную активность |
сна из-за кашля |
||
|
|
|
|
5 |
— тяжелый кашель, |
5 |
— кашель, не дающий |
при котором невозможна |
возможности заснуть |
||
обычная активность |
|
|
|
|
|
|
|
Для более глубокого понимания влияния кашля на качество жизни пациентов разработаны специфические вопросники, из которых наиболее популярными являются 3: the Leicester Cough
415
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Раздел 7
Кашель. Прибор мониторинга кашля Вопросник
качества жизни
Микрофон
Записывающее
устройство
Методы оценки тяжести кашля
Потребность кашлять. ВАШ
Сильная
потребность
кашлять
Интенсивность
кашля
Нет потребности
Рис. 7.5. Методы оценки тяжести кашля [25]
кашель
Чувствительность кашлевого рефлекса
9
8
7
6
5
4
3
2
1
0
0 0,2 0,4 0,6 0,8 1 1,2 1,4 концентрация капсаицина
Кашель. ВАШ
Очень
тяжелый
кашель
Нет кашля
Questionnaire (LCQ); the Cough Specific Quality of Life Questionnaire (CQLQ); Chronic Cough Impact Questionnaire (CCIQ) [27–29]. Эти вопросники заполняют сами пациенты, воспроизводимы и хорошо воспринимаются больными. Вопросник Liecester по кашлю — короткий, простой в использовании, состоящий из 19 пунктов, которые разделены на 3 блока: физический, психологический
исоциальный [27]. Вопросник по качеству жизни, специфический для кашля (CQLQ), разделен на 6 блоков: физические жалобы, крайне выраженные физические жалобы, психосоциальные аспекты, эмоциональный статус, страх за свое здоровье
ифункциональные возможности.
Вцелях определения кашлевого порога и чувствительности кашлевых рецепторов используют ингаляционные провокационные пробы. В качестве провоцирующих кашель агентов используют капсаицин (экстракт жгучего перца), лимонную кислоту и гипертонические растворы хлорида натрия. Применяют различные методики. Например, во время ингаляций возрастающих доз капсаицина устанавливают дозу, которая вызывает 2 или 5 кашлевых движений, что и определяет кашлевой порог. В норме кашлевой порог для вызывания 2 кашлевых толчков составляет 10 мкМ капсаицина, а 5 кашлевых толчков — 30 мкМ [30, 31].
Необходимость получения объективных характеристик частоты кашля привела к разработке различных электронных устройств. Применяются методы регистрации кашлевых движений и звуковых феноменов. В настоящее время наиболее
известными являются следующие устройства мониторинга: Leicester cough monitor (LCM) и VitaloJAK Cough Monitor [32, 33].
Острый и подострый кашель. Наиболее часто острый кашель развивается у больных с острыми заболеваниями верхних дыхательных путей (простудными заболеваниями), гриппом, острым бронхитом. У больных с респираторными вирусными инфекциями кашель, являясь беспокоящим, тревожным симптомом для пациента, служит и важным механизмом трансмиссии вируса [34]. Однако острый кашель может быть связан и с такими серьезными заболеваниями, как пневмония, ТЭЛА, отек легких, новообразования, аспирация. Острый кашель возможен при обострении уже имеющихся у больного хронических заболеваний (БА, бронхоэктатическая болезнь, ХОБЛ и др.). В этих случаях отмечаются и другие респираторные симптомы: одышка, свистящие хрипы, боли в грудной клетке, температура. Экологические катаклизмы или воздействие ирритантов при профессиональной деятельности также могут быть причиной острого кашля. Особую группу представляет синдром дисфункции дыхательных путей [35].
Аденовирусные заболевания — это острые вирусные болезни, протекающие чаще с преимущественным поражением органов дыхания и зрения. Основными клиническими формами являются ринофарингиты и фарингоконъюнктивиты. Клинически на фоне высокой температуры и интоксикации появляется кашель, характер которого
416
|
|
|
Основные синдромы в практике пульмонолога |
зависит от уровня и степени поражения верхних |
зуют бактериологический и серологический ме- |
||
дыхательных путей. При выраженном поражении |
тоды. Культурально Bordetella pertussis можно вы- |
||
гортани — грубый, «лающий» кашель на фоне |
делить из носовой слизи лишь в первые 2 нед |
||
осиплости голоса [36]. При сужении просвета — |
болезни. Постинфекционный кашель при инфек- |
||
явления стридора. |
|
циях, вызванных B. pertussis, получил образное |
|
Острый бронхит. Острый бронхит — инфекци- |
наименование «стодневный кашель». Кашель при |
||
онное заболевание, чаще всего вирусной природы. |
заболевании, вызванном Bordetella parapertussis, |
||
Главный клинический признак острого бронхита — |
сходен с таковым при коклюше, но менее про- |
||
персистирующий кашель при нормальной рентге- |
должительный [41, 42]. |
||
нограмме органов грудной клетки. При остром |
Хронический кашель. В настоящее время боль- |
||
бронхите в первые дни заболевания кашель может |
шое количество заболеваний и патологических |
||
быть сухим, надсадным, болезненным, затем ста- |
состояний включено в дифференциально-диагно- |
||
новится более мягким с небольшим количеством |
стический список хронического кашля. Кашель |
||
мокроты. Кашель провоцируется любыми раздра- |
наиболее часто отмечается при банальных респи- |
||
жающими воздействиями. При остром бронхите |
раторных инфекциях, самых различных хрониче- |
||
возможно развитие бронхообструктивного син- |
ских заболеваниях верхних и нижних дыхательных |
||
дрома. Антибактериальные препараты для лечения |
путей, может развиться при заболеваниях сердеч- |
||
острого бронхита не рекомендуются. Показано |
но-сосудистой системы, желудочно-кишечного |
||
симптоматическое лечение: противокашлевые, |
тракта, метаболических расстройствах, побочном |
||
β2-агонисты при явлениях бронхиальной обструк- |
действии лекарств, из-за более редких причин. |
||
ции, употребление достаточного количества жид- |
К наиболее частым причинам хронического кашля |
||
кости, прекращение курения [37, 38]. |
относят так называемую «триаду кашля», которая |
||
Подострый |
кашель. |
Причины подострого |
включает: заболевания верхних дыхательных пу- |
кашля могут быть схожими с причинами острого. |
тей, БА и ГЭРБ [43–46]. В ряде случаев причину |
||
Однако подострый кашель чаще всего ассоци- |
кашля установить не удается, что заставило ис- |
||
ируется с синдромом постинфекционного кашля |
пользовать понятие «непонятный (идиопатиче- |
||
(postinfectious cough) и коклюшем. Чаще подоб- |
ский) кашель» [47]. |
||
ный кашель связан с перенесенной вирусной ин- |
Кашлевой синдром верхних дыхательных путей. |
||
фекцией (postviral cough). Как полагают, патогенез |
Заболевания верхних дыхательных путей являются |
||
постинфекционного кашля обычно мультифакто- |
одними из наиболее частых причин хронического |
||
риальный [39]. В его основе лежат обширное нару- |
кашля и отмечаются у 20–40% пациентов, обра- |
||
шение целостности эпителия и распространенное |
тившихся в клиники кашля [48] Аллергический |
||
воспаление в верхних и/или нижних дыхательных |
и инфекционные риниты, хронический синусит |
||
путях, иногда сочетающиеся с транзиторной ГДП. |
формируют так называемый кашлевой синдром |
||
Другим патогенетическим механизмом являются |
верхних дыхательных путей — upper airway cough |
||
избыточное образование |
бронхиального секрета |
syndrome. Ранее для характеристики кашля при |
|
и нарушение его клиренса. При рентгенологиче- |
этих заболеваниях использовался термин «син- |
||
ском исследовании органов грудной клетки патоло- |
дром постназального затека». Основной механизм |
||
гических изменений не обнаруживается. Характер |
возникновения кашля при постназальном зате- |
||
кашля может быть самым разным — от упорного, |
ке — раздражение кашлевых рецепторов задней |
||
требующего активной противокашлевой терапии, до |
стенки глотки воспалительным процессом либо |
||
легкого, который может разрешиться сам по себе. |
патологическим секретом, образующимся в носо- |
||
Обсуждается возможность применения ИГК [40]. |
глотке или придаточных пазухах. Кашель при этом |
||
Коклюш и паракоклюш взрослых — редко ди- |
сочетается с заложенностью носа, насморком, чи- |
||
агностируемые причины кашля. Имеются ис- |
ханьем. Больные отмечают субъективное ощуще- |
||
следования, свидетельствующие о том, что при |
ние стекания секрета по задней стенке глотки. |
||
подостром и хроническом кашле около 20% па- |
При задней риноскопии и фарингоскопии визу- |
||
циентов имеют |
серологические доказательства |
ализируются патологическое отделяемое в про- |
|
коклюшной инфекции. У взрослых заболевание |
свете носовых ходов и на задней стенке глотки, |
||
протекает без приступов судорожного кашля. |
воспалительные изменения слизистой оболочки, |
||
Клинически коклюш проявляется у них сим- |
при рентгенографии или КТ — явления синусита. |
||
птомами длительно тянущегося бронхита с пер- |
Использование термина «кашлевой синдром верх- |
||
систирующим кашлем продолжительностью до |
них дыхательных путей» вместо термина «синдром |
||
3 мес. Классическая картина тяжелого присту- |
постназального затека» предложено в 2006 г. [49]. |
||
пообразного кашля с глубоким шумным вдохом |
Было установлено, что не все больные с заболева- |
||
и серией интенсивных кашлевых толчков, часто |
ниями верхних дыхательных путей и постназаль- |
||
заканчивающихся рвотой, у взрослых, особен- |
ным затеком отмечают кашель. Поэтому стали |
||
но привитых коклюшной вакциной, встречается |
считать, что кашель у таких пациентов не только |
||
редко. Температура тела остается нормальной. |
связан с затеком слизи, но и обусловлен раз- |
||
Для подтверждения диагноза коклюша исполь- |
дражением или воспалением различных структур |
||
417
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Раздел 7
верхних дыхательных путей, что непосредственно стимулирует кашлевые рецепторы самостоятельно или в дополнение к постназальному затеку [50]. Дифференциальная диагностика кашля, связанного с постназальным затеком, включает АР, многолетние неаллергический ринит, постинфекционный ринит, бактериальный синусит, аллергический грибковый синусит, ринит из-за анатомических аномалий, ринит из-за физических или химических раздражителей, профессиональный ринит, медикаментозный ринит, ринит при беременности.
БА. У больных БА кашель ассоциируется с бронхиальной обструкцией, свистящими хрипами и диспноэ [51]. Однако хронический кашель может быть основным, а иногда и единственным симптомом БА — это так называемый кашлевой вариант БА. При кашлевом варианте БА приступообразный кашель чаще отмечается в ночное время, в связи с чем больные просыпаются. Характер кашля при этом схож с «капотеновым» кашлем и кашлем, обусловленным ГЭРБ. Патофизиологические механизмы, лежащие в основе симптомов, могут быть связаны с повышенной чувствительностью нервных окончаний в слизистой оболочке дыхательных путей, сенсибилизацией кашлевых рецепторов при увеличении уровня воспалительных медиаторов (брадикинин, тахикинин, простагландины) и стимуляцией кашлевых рецепторов вследствие бронхоспазма [52, 53].
Кашель у больных астмой носит самый разнообразный характер и зависит от течения заболевания, фазы приступа, осложнений, сопутствующих заболеваний (рис. 7.6).
|
Бронхиальная |
|
|
|
гиперреактивность |
|
|
|
Ринит |
|
|
|
Дисфункция |
|
|
|
вокальных хорд |
|
|
Кашель |
Трахеобронхиальная |
Астма |
|
дискинезия |
|||
|
|
||
|
Медикаменты |
|
ГЭРБ
ГВС
Рис. 7.6. Кашель и бронхиальная астма. Взаимоотношения
Особенности кашля при астме
•Кашель приступообразный, чаще в ночное время, может быть предвестником астмы. Поэтому
ванкетах по скрининг-диагностике астмы обязательными являются такие вопросы:
○бывает ли у больного сильный, удушливый кашель по ночам?
○Бывает у больного кашель или затрудненное дыхание после физической нагрузки?
○Бывают у больного кашель, затрудненное дыхание или дистанционные свистящие хрипы после контакта с аллергенами или поллютантами?
○Просыпался ли больной от приступа кашля за последние 12 мес?
•Кашель в фазе предвестников приступа — частый, сухой или с небольшим количеством мокроты может сочетаться с чиханьем, слезотечением. В фазе развития приступа ведущей жалобой является удушье, ощущение хрипов
вгрудной клетке, а кашель отходит на второй план. В фазе разрешения кашель вновь усиливается, сопровождается выделением густой вязкой стекловидной мокроты, не обременяет больного.
•При тяжелом приступе астмы с выраженной бронхообструктивной реакцией и одышкой кашель становится непродуктивным, мокрота не отходит, что считается неблагоприятным признаком. Выделение мокроты обычно сочетается с уменьшением одышки и свидетельствует об улучшении бронхиальной проходимости.
•Кашель сильный, частый у больных БА может вызвать развитие приступа удушья. Резкое вдыхание и выдыхание воздуха при кашле провоцирует бронхообструктивную реакцию. Механизм инициирования приступа объясняется влиянием гипервентиляции, обусловленной быстрой сменой фаз дыхания, на слизистую оболочку бронхов, ее подсушиванием, потерей респираторного тепла и механическим раздражением.
•Сухой кашель может предшествовать приступу удушья при астме физического усилия.
•Приступообразный кашель у больных астмой, возникающий при вдыхании резких запахов (табак, духи, аммиак, хлорка, бензин, эфир), холодного воздуха, указывает на гиперреактивность бронхов, обусловленную стимуляцией сенсорных рецепторов в дыхательных путях.
•Сочетание астматического кашля и кашля вследствие постназального затека встречается приблизительно у 15% больных астмой. Кашель в этих случаях более упорный и ухудшает тече-
ние астмы.
•У больных астмой индуцировать кашель может вдыхание противоастматических лекарств вследствие ирритативного действия на бронхи порошка-наполнителя.
•Выделение большого количества светлой мокроты может указывать на ваготонический вариант астмы.
•Кашель при контролируемом течении БА может существенно не беспокоить больного.
В1989 г. впервые было показано, что причиной хронического кашля может быть неастматический эозинофильный бронхит [54]. Японские ученые описали синдром, который обозначили как
418

Основные синдромы в практике пульмонолога
«атопический кашель» [55, 56]. Это пациенты с устойчивым хроническим кашлем, эозинофилией мокроты, атопическим фоном, отсутствием ГДП и нормальной легочной функцией. Были установлены следующие диагностические критерии атопического кашля: 1) непродуктивный кашель длительностью более 8 нед, без свистящего дыхания и диспноэ; 2) кашель, резистентный к бронхолитической терапии; 3) наличие атопии или эозинофилия индуцированной мокроты (≥2,5%); 4) полное купирование кашля после лечения блокаторами H1-гистаминовых рецепторов и/или глюкокортикоидами. На рис. 7.7 представлены взаимоотношения бронхиальной астмы и атопического кашля [57].
Повышенный кашлевой рефлекс
Функциональные нарушения дыхания
Эозинофильное
воспаление
Астма
Эозинофильный
бронхит
Атопический
кашель
Рис. 7.7. Взаимоотношения атопического кашля и астмы [57]
ГЭРБ. Считается, что в структуре причин хронического кашля во всех возрастных группах ГЭРБ составляет 10–21% [58, 59]. Кашель чаще непродуктивный, усиливается в положении лежа на спине.
Существуют две основные теории, объясняющие развитие кашля при ГЭРБ [60, 61] (рис. 7.8).
1.Индукция вагусно-пищеводного трахеобронхиального кашлевого рефлекса. Согласно этой так называемой рефлекторной теории, раздражение рецепторов слизистой оболочки дистальной части пищевода кислым желудочным содержимым стимулирует опосредуемый парасимпатическим отделом кашель (ваго-ва- гальное рефлекторное влияние на бронхи).
2.Стимуляция кашлевого рефлекса с рецепторов гортани и трахеобронхиального дерева при микроаспирации содержимого пищевода.
Убольных могут быть классические клинические проявления ГЭРБ, однако рефлюкс-индуци- рованный кашель может возникать и тогда, когда нет явных симптомов изжоги и регургитации. Это так называемый некислотный (объемный) рефлюкс [Non acid (volume) reflux]. Использование ксантинов, антагонистов кальция, бензодиазепинов, антихолинергических препаратов, ГК может
усиливать симптомы из-за расслабления нижнего пищеводного кольца [62, 63].
В целях диагностики кашля вследствие ГЭРБ, помимо стандартной диагностики (суточная рН-метрия), необходимо использовать и другие методы: анкетирование (анкета для пациентов, дающая возможность выявить связь между ГЭРБ и ее внепищеводными проявлениями), рентгенографию грудной клетки, исследование ФВД (бодиплетизмография, компьютерная спирометрия, пикфлоуметрия), а также сцинтиграфию легких, позволяющую зафиксировать рефлюкс-индуцированную микроаспирацию с высокой степенью чувствительности и специфичности. Совершенствование мониторинга пищевода (импедансная манометрия) позволило выделять проксимальный и дистальный рефлюкс. Признается необходимость использования суточной рН-метрии с оценкой эффективности лечебного эффекта антисекреторных средств или проведения теста с ингибиторами протонной помпы. Суть последнего состоит в попытке купировать изжогу (кардинальный симптом ГЭРБ) путем назначения ингибиторов протонной помпы ex juvantibus. В последние годы проводятся работы по изучение биомаркеров ГЭРБ, связанных с респираторными синдромами, включая и кашель. Исследуются сыворотка крови, мокрота, БАЛ, конденсат выдыхаемого воздуха. В мокроте
Ларингофарингеальный
рефлюкс
 Микроаспирация
Микроаспирация
Эзофагеальный рефлюкс
Рис. 7.8. Потенциальные механизмы гастроэзофагеальной рефлюксной болезни и кашля [61]
419
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
