
5 курс / Госпитальная педиатрия / Рациональная_фармакотерапия_Справочник_терапевта_2_е_издание_Мартынов
.pdf
Источник KingMed.info
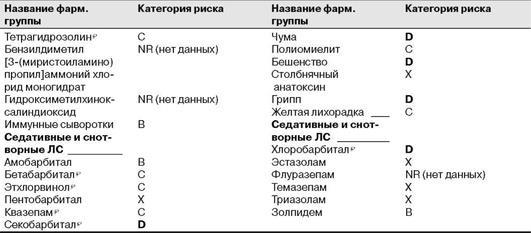
Таблица 9.4. Окончание
661
Источник KingMed.info
Гестационный сахарный диабет
Гестационный сахарный диабетэто (ГСД)заболевание, характеризующееся гипергликемией, впервые выявленной во времяе беременности, н соответствующей критериям манифестного СД.
Вариантом нормы для беременных является уровень глюкозы вен натощак<5,1 ммоль/л и через 1 ч в ходе<10,0 ммольПГТТ/л, а через - 2<8,5ч ммоль/л (что при уровне >7,8 ммоль/л соответствуетременных)НТГ(таблу неб.9.
Таблица 9.5. Нормальные значения глюкозы венозной плазмы во время
Глюкоза венозной плазмы |
Значения, ммоль/л |
Натощак |
<5,1 |
Через 1 ч после нагрузки 75 г глюкозы в ходе ПГТТ |
<10,0 |
Через 2 ч после нагрузки 75 г глюкозы в ходе ПГТТ |
<8,5 |
Эпидемиология
ГСД является наиболее частым нарушением обмена веществ у бе которым встречаются врачи разных специальностей. Это обусло увеличением числа беременных с данной патологией, связанног заболеваемости СД в популяции, так и улучшением качества его
Распространенность ГСД зависит от этнического состава насел распространенности СД 2 типа в популяции и используемых про в Европе осложняет-6% добеременностей,4 ША - вдоС3,5-17%, при этом он чаще развивается у латиноамериканцев и афроамериканцев. В России немногочисленные работы по оценке распространенности ГСД, ч недостаточно налаженным скринингом для выявления данного за данным некоторых авторов, распространенность ГСД в нашей стр 7% случаев. Примерно у 25% женщин, перенесших ГСД, в дальне манифестный СД. Женщины с ГСД имеют больший риск развития о беременности в сравнении с ибеременнымбез диабета.
Этиология и патогенез
Любая беременность является «диабетогенным фактором»,ясобой предс физиологический стрессовый тест для функциональных возможностей-клеток β поджелудочной железы, так как во время беременности создает предпосылок для снижения чувствительности к инсулину.
Физиологическая беременность характеризуется двумя важными гомеостазе глюкозы.
662
Источник KingMed.info
1.Беременность можно охарактеризовать«ускоренногокак состояние голодания», так как-заизнепрерывной передачиюкозы кглплоду и плаценте посредством транспортеров глюкозы-1 и GLUT-3GLUTпроисходит быстрая утилизация глюкозы матери. В данный период уровень глюкозы
у небеременных, в то время как липолиз и кетогенез активиро
2.Синтез плацентой стероидных гормонов (плацентарного лактогена, прогестерона), а также повышение образования кортизола коро одновременном изменении метаболизма и тканевого эффекта инс разрушение инсулина почками яи инсулиназыциактив плаценты приводят время беременности к состояниюфизиологической ИР с компенсаторной гиперинсулинемией.
У некоторых беременных ИР, сопровождающаяся повышенной потр инсулине, превышает функциональный-клетокрезервподжелудочнойβ елезы,ж выявляет скрытые дефекты инсулинового аппарата, что в итоге развитием ГСД.
Кроме того, к более редким факторам, влияющим на развитие п время беременности, относятся генетические дефекты, сопрово изменениемствительностичув к инсулину в инсулинзависимых тканя дефекты белков, передающих сигналы инсулина, моногенные вар
Результатом ИР и недостаточной секреции инсулина для ее пре повышение концентрации в плазмелюкозы,кровисвободныхг жирных кислот, некоторых аминокислот и кетонов.
Между приемами пищи выраженная ИР сопровождается избыточным глюкозы печенью, что служит главной причиной тощаковой гипе беременных. После еды выраженная ИР нижениюспособствуетопосредованной инсулином утилизации глюкозы тканями, что приводит к чрезме постпрандиальной гликемии.
К основнымфакторам риска развития ГСД относят:
■возраст старше 30 лет;
■избыточную массу тела/ожирение;
■СД 2 типа у близкихдственников;ро
■ГСД в анамнезе;
■НТГ в анамнезе;
■многоводие и/или крупный плод в анамнезе;
■рождение ребенка с массой тела более 4000 г или мертворожд
■быструю прибавку массы тела во время данной беременности;
■АГ;
■синдром поликистозных яичников и т.д. Можно отметить, что преге ожирениеодин из ключевых и самых распространенных факторов р ГСД, что обусловлено уменьшением числа рецепторов к инсулин клеток, приводящим к снижению егоациентокэффектовс.повышеннойУ массо тела действие плацентарных гормонов может привести к усилен ИР, в результате чего риск развития нарушений углеводного о 2-6,5 раза, а при ожирении эти показателидо 17%.ещеТакжевышеютсяиме данные о влиянии избыточной гестационной прибавки массы тел и развитие ГСД.
663
Источник KingMed.info
Клиническая картина
ГСД протекает без симптомов, однако даже невыраженная гипер характерная для данной патологии, определяет высокиеий риски стороны как матери, так и плода, в связи с чем во многих ст активный скрининг для его выявления во время беременности.
Метаболические сдвиги в организме при ГСД отрицательно влия беременности и родов, которыетсяхарактербольшимзуючисломакушерских осложнений: невынашивание беременности, преэклампсия, гестацион-
дие, материнский травматизм при родах крупным плодом, увели кесарева сечения, инфекции-дящеймочевывосистемы и т.д.
Угроза прерывания беременности и преждевременных родов встречается-50%в 30 случаев, причем установлена связь между невынашиванием бере материнской гипергликемией.
Многоводие. В его развитии основную роль играют полиурия плода, оболочки плодаетв наотвповышенное содержание глюкозы в околопло так как она проходит через плацентарный барьер. Многоводие нарушениями углеводного обмена также связывают с нарушением движений у плода в условиях хронической гипоксии.
Гестоз и гестаицонная АГ связаны с гиперинсулинемией, повышающей ак симпатоадреналовой системы, приводящей к увеличению реабсор воды в проксимальных канальцах почек, к повышению чувствите вазоконстрикторам.
Основнымиичинамипр родоразреше-ния путкесаревам сечения у беременных с ГСД являются крупные размеры плода, цефалопельвическая дисп родовой деятельности, дистоция плечиков и острая гипоксия п
К перинатальным осложнениям неконтролируемоготноситсяГСД в первую очередьдиабетическая фетопатия, частота которой колеблется от 49 до
Наиболее типичными признаками диабетической фетопатиимакро- являю сомия (вес новорожденного -гоболееперцентиля90 по перцентильнойпа- шкал
стозность мягких тканей, лунообразное лицо, короткая шея, гиперемия кожных покровов, петехиальные кровоизлияния, гипертрихоз, висцеромегалия.
Макросомия является основнойдовогопричинойтравматизмаро . Крупныемеры раз плода и его диспропорциональное телосложениетакимисопряженыпроблемами, как дистоция плечиков плода, перелом ключицы, паралич Эрба, отдела позвоночника, нарушение мозгового кровообращения тра и др.
Диабетическая фетопатия связана с гиперсекрецией инсулинами г β-клетками поджелудочной железы плода, возникающей в ответ н поступление глюкозы к плоду. Гиперинсулинизм приводит к уси задержке жидкости, нарастанию массы тела плода. У новорожде диабетической фетопатиистонаблюдаетсяча висцеромегалия.
В раннем неонатальном периоде в некоторых случаях возможно развитиереспираторного дистресс-синдрома плода в результате ингибирующего влиянияперинсулинемииги на созревание легочного сурфактанта и синтеза лецитина.
Отделение плаценты после родов и резкое прекращение поступл плоду в условиях длитель-ной фетальгиперинсулинемии приводитне- к онатальной гипогликемии. Метаболизм новорожденных с диабетической-
664
Источник KingMed.info
патией также может характеризоватьсяокальциемией,гип гипомагниемией,- ги билирубинемией, гипоксией.
Чаще всего у детей с умеренно выраженной диабетической фето врожденных пороков развития,-3 мес происходитк 2 полный регресс ее пр
Диагностика
В связи с тем, чтоеимеетГСД клинических симптомов и однозначных развития, в нашей стране проводится активное обследование в своевременного выявления и начала терапии.
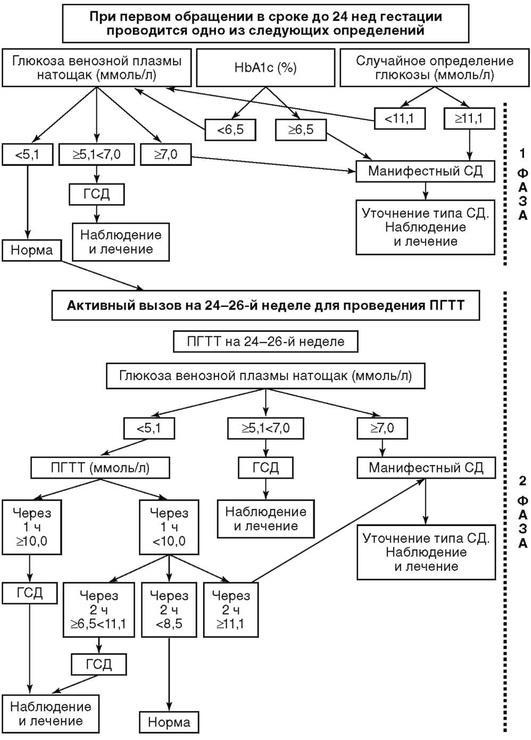
Таким образом, диагностика нарушений углеводного обмена во осуществляется поэтапно в две фазы (рис. 9.6).
665
Источник KingMed.info
Рис. 9.6. Алгоритм диагностики гестационного сахарного диабета в беременности
Первая фаза: при первом обращении беременной к врачу любой специ сроке -с7 6до 24 нед гестации всемобязательномженщинам в порядке проводи одно из следующих исследований.
■ Глюкоза венозной плазмы натощак (определение глюкозы веноз проводится после предварительного голодания в течение не ме ч); данное исследование можнори провестидениип первого биохимичес анализа крови.
666
Источник KingMed.info
■Пороговые значения глюкозы венозной плазмы натощак≥5,1,для диа
но <7,0 ммоль/л.
■При этом для диагноза ГСД достаточно одного получения аном гликемии на любом срокеностиберемен.Исследуется уровень гликемии т венозной плазмы, использование проб цельной капиллярной кро диагноза не рекомендуется.
■При уровне глюкозы плазмы венозной крови, соответствующем постановки диагноза ГСД, втораякринингафазане спроводится. Определени уровня гликированнгемоглобина (HbA1с) с целью диагностики ГСД неинформативно, так как во время беременности физиологическ гликемии натощак, ускорен эритропоэз, короче-рантностипериод .глюкозо
Определение HbA1с может проводиться с целью диагностики ман
Вторая фаза. Всем беременным, у которых не было выявлено нарушен обмена на ранних сроках беременности,24-й 28-й неделямимежду(оптимально между -246-й неделями)беременности проводится ПГТТ с 75 г глюкозы.
По результатам ПГТТ с 75 г глюкозы для установления диагноз бы одного значения уровня глюкозы венозной плазмы из 3, кот или выше порогового.
Пороговые значения глюкозыплазмывенознойдля диагностики ГСД при про ПГТТ с 75 г глюкозы: глюкоза венознойчерез 1 ч ≥10,0плазмыммоль/ , через 2 ч ≥8,5 ммоль/л (табл. 9.6).
Противопоказания к проведению ПГТТ:
■индивидуальная непереносимость глюкозы;
■манифестный СД;
■заболевания ЖКТ, сопровождающиеся нарушением всасыванияглюк синдром или синдром резецированного желудка, обострениеВременные ХП
противопоказания к проведению ПГТТ:
■ранний токсикоз беременных (рвота, тошнота);
■необходимость соблюдениягого стропостельного режима (тест не пров момента расширения двигательного режима);
■острое воспалительное или инфекционное заболевание.
ПГТТ с 75 г глюкозы является безопасным нагрузочным диагнос выявления нарушения углеводногомена времяоб беременности. Тест выполняется на фоне обычного питания (не менее 150 г углево минимум в течение 3 дней, предшествующих исследованию,- утро 14-часового ночного голодания. Последний прием пищи должен о содержать5030 г углеводов. Пить воду не запрещается.
Таблица 9.6. Пороговые значения глюкозы венозной плазмы для диагн гестационного сахарного диабета
Глюкоза венозной плазмы |
Значения, ммоль/л |
ГСД, при первичном обращении в перинатальный центр |
|
Натощак |
≥5,1, но <7,0 |
ГСД, пероральный тест толерантности к глюкозе с 75 г глюкозы |
|
Через 1 ч |
≥10,0 |
Через 2 ч |
≥8,5, но <11,1 |
В процессе проведения теста пациентка должна сидеть. Курени теста запрещается. ЛС, влияющие на уровеньовиполивитам( глюкозыиныи кр
667
Источник KingMed.info
препараты железа, содержащие углеводы,-АБ, -адреномиметики),βГК, β по возможности следует принимать после окончания тестазы. Опреде венозной плазмы выполняется только в лаборатории на биохими либо на анализаторах глюкозы. Использование портативных сре (глюкометров) для проведения теста запрещено.
При получении аномальных значений в нииисходномнагрузкаизмереглюкозой н проводится; при получении аномальных значений во второй точ не требуется.
Манифестный сахарный диабет, впервые выявленный во время беременности
В том случае, если результат исследования соответнифестноговует кат (впервые выявленного) СД, больная направляется к эндокринол типа СД и решения вопроса о тактике лечения (табл. 9.7).
Таблица 9.7. Пороговые значения для диагностики манифестного (впе выявленного) сахарного диабетаеременностиво время б
Параметр |
Значения |
Глюкоза венозной плазмы натощак |
≥7,0 ммоль/л |
HbA1c |
≥6,5% |
Глюкоза венозной плазмы вне зависимости от времени суток и приема пищи или через 2 ч в |
≥11,1 |
ходе проведения ПГТТ |
ммоль/л |
Если патологические значения были получены впервые и нет симптомов гипергликемии, то предварительный диагноз манифестного СД во время беременности должен быть подтвержден уровнем глюкозы венозной плазмы натощак или HbA1c с использованием стандартизированных тестов.
При наличии симптомов гипергликемии для установления диагноза СД достаточно одного определения в диабетическом диапазоне (гликемии или HbA1с).
В случае выявления манифестного СД он должен быть в ближайшие сроки квалифицирован в какую-либо диагностическую категорию, согласно действующей классификации ВОЗ, например, СД 1 типа, СД 2 типа и т.д.
Лечение
Главным терапевтическим шагом придиетотерапияГСД является, позволяющая добиться снижения ИР.
Основные принципы коррекции питания при ГСД.
■Режим питания беременной с ГСД долженосновныхвключатьприематри пищи- и 3 перекуса.
■Углеводы с высоким содержанием пищевых волокон должнысост
45% суточной калорийности -пищи,20-25% белки(1,3 г/кг),–до30%жиры.
■Исключение легкоусвояемых углеводов.
■Ограничение жиров животногопроисхождения.
■Растительная клетчатка-40 г (отруби,30 овощи, злаковые, фрукты). С калораж, необходимыйобеспечениядля метаболических потребностей ма плода, зависит от ИМТ матери до наступления беременности (т рекомендуется уменьшение суточной калорийности-1800 ккал/сут,до 1600 что уменьшает вероятность гипергликемии, но не вызывает кетонур избыточной массой тела.
668
Источник KingMed.info
На поздних сроках беременности растущему плоду ежедневно, д обычному количествуищи(при условии, что до беременности был нор ИМТ), необходимо всего 300 ккал.
Таблица 9.8. Рекомендуемая суточная калорийность пищи при гестаци диабете
Исходный ИМТ |
Расчет суточной |
|
калорийности |
Нормальная масса тела (ИМТ 18-24,99 кг/м2) |
30 ккал/кг |
Избыточная масса тела (масса тела, превосходящая идеальную на 20-50%, |
25 ккал/кг |
ИМТ 25-29,99 кг/м2) |
|
Ожирение (масса тела, превосходящая идеальную более чем на 50%, ИМТ >30 |
12-15 ккал/кг |
кг/м2) |
|
Второй важный аспект- расширениелеченияфизической активности, которая должна быть индивидуально подобрана и не должна провоцировать повы стимулировать сократительную активность матки. Необходима о наличии у пациентки угрозы прерывания беременности. Беременя дозированные аэробные физические нагрузки в виде ходьбы не неделю, посещения бассейна, йога для беременных, занятия на До и после физических нагрузок необходим контроль гликемии.
При своевременной модификации иобразаконсервативнаяжизн терапия эффек в 70-85% случаев.
Самоконтроль гликемии и других показателей во время беременности та неотъемлемой частью в управлении ГСД и включает определение параметров:
■гликемии с помощью портативных(глюкометров)приборо натощак, перед 1 ч после основных приемов пищи;
■контроль кетонурии, особенно при раннем-30гестозенед беременностипосле 28 (повышение потребности ви инсулинерискадиабетическогоза);кетоаци
■АД;
■шевелений плода;
■массытела;
■ведение дневника самоконтроля и пищевого дневника.
При появлении кетонурии |
-мииили рекомендуетсяне |
введение дополнит |
приема углеводов ( = 15 |
г) перед сном или в ночное время. |
|
Основные цели лечения (немедикаментозного и медикаментозного):
■глюкоза плазмы натощакперед едой/перед сном/натощак/в<5,1 ммоль3 /лч; ночи
■глюкоза плазмы через 1 ч<7,0послеммоль/л;еды
■кетонурия- нет;
■АД - <130/80 мм рт.ст. Самоконтроль гликемии проводитсяобязательно ежедневно, несколько рази,в частотасутк самоконтроля гликемии зависит от ва на которой находится пациентка.
■Если пациентка только на дието- 4 р/сутерапии(натощак, через 1 ч после основных приемов пищи).
■Если пациентка на инсули- нотерапиименее 7 /сут (переди через 1 ч после основных приемов пищи, на ночь, при необходимости чаще). Ко
669
Источник KingMed.info
постпрандиальногогликемииуровня проводится именно через 1 ч, а не вне беременности. Это связано с ускоренной утилизацией глюк беременности.
Приотсутствии компенсации на фоне проведения немедикаментоз в управление ГСД инициируютинсулинотерапию.
Показаниями к началу инсулинотера-пии являются:
■ невозможность достижения целевых значений гликемии на фоне (повышение няуровглюкозыболее 5,1 ммоль/л утром натощак и7,0более ммоль/л через 1 ч после приема пищи) более-22 недраз наблюдения;втечение 1
■наличие признаков диабетической-топатии пофеданным УЗИ, котораяется явля косвенным свидетельством хроническойкемии.гиперглиИх выявление требует немедленной коррекции питания, дополнительногочерезконтроля2 ч от гли начала приема пищи с целью выявления возможного смещения пи при употреблении большого количества жира и белка ои рассмот назначении препрандиального инсулина при выявл(цениилевой гипергли
уровень через 2 ч после еды менее 6,7 ммоль/л);
■впервые выявленное или нарастающее многоводие при установл ГСД (в случае исключения других причинакжемноговодия),косвенно что т свидетельствует о хронической гипергликемии.
Основными ультразвуковыми признаками диабетической фетопатии являются:
■крупный плод (окружность живота плода >75 перцентиля);
■гепато/спленомегалия;
■кардиомегалия/кардиопатия;
■двойной контурголовки плода;
■отек и утолщение подкожножирового слоя;
■утолщение шейной складки.
Принципы инсулинотерапии при ГСД
При повышении гликемии натощак необходима инициация терапии пролонгированного действия.
■При этом стартовая доза базальногонсулина0,1и ЕД/кг массы- 0,2телаМЕ/кг(0,16 при избыточной массе тела до беременности) передвводитсномяоднокрав
22.00-24.00.
■Титрация дозы проводится каждые 3 дня с увеличением дозы и достижения целевого значения щакгликемии. нато
■При дозе базального инсулина более 40 ЕД/сут целесообразно двукратный режим введения (30% дозы утром и 70% дозы перед продолжительность препарата менее 20 ч).
При повышении уровня гликемии через 1 ч после приема пищи н инициация терапии препаратами инсулина короткого или ультра
■Стартовая доза короткого/ультракороткого инсулина12передг ед углеводов, вводится-20 минза 15до приема пищи, сопровождающегося постпрандиальной гипергликемией.
■Титрация дозы проводится-4 каждыедняс увеличением3 -2дозыЕД дона 1 достижения целевого значения-прандиальнойпост гликемии.
670
