
5 курс / Госпитальная педиатрия / Педиатрия_Том_2_Оториноларингология,_пульмонология
.pdfхроническим влажным/продуктивным кашлем (продолжительностью более 4 недель) в результате бронхоэктазов. В табл. 4.6 представлены опорные пункты клинической и ла- бораторно-инструментальной дифференциальной диагностики у пациентов детского возраста с хроническим влажным/продуктивным кашлем. У подростков часто развивается хронический кашель на фоне активного курения обычных и электронных сигарет, парения, использования снюсов (измельченный табак, помещаемый между губой и десной) и сниффинга (разновидность токсикомании, вдыхание газов).
Таблица 4.6
Дифференциально-диагностический поиск у ребенка с хроническим влажным/продуктивным кашлем
[по: Оказание стационарной помощи детям, 2013, с дополнениями]
Диагноз |
Симптомы и результаты обследований |
|
в пользу диагноза |
||
|
||
Муковисцидоз |
Специфический семейный анамнез |
|
|
Положительные результаты неонатального скрининга |
|
|
(иммунореактивный трипсин) |
|
|
Задержка физического развития |
|
|
Длительная диарея (более 2 недель), стеаторея |
|
|
Меконеальная, кишечная непроходимость |
|
|
Нарушенияэлектролитного,кислотно-основногобаланса |
|
|
Выпадение прямой кишки |
|
|
Полипы полости носа, синуситы |
|
|
Легочная гипертензия, хроническое легочное сердце |
|
|
Изменения концевых фаланг пальцев в виде «барабан- |
|
|
ных палочек», «часовых стекол» |
|
|
Высев из мокроты Pseudomonas aeruginosa |
|
|
Подтверждение: потовый тест, оценка экзокринной |
|
|
функции поджелудочной железы, генотипирование |
|
ВИЧ-инфек- |
Подтвержденная ВИЧ-инфекция у матери, или сибсов, |
|
ция |
или подозрение на ВИЧ-инфекцию |
|
|
Задержка физического развития |
|
|
Кандидоз полости рта и пищевода |
|
|
Хронический паротит |
|
|
Проявления herpes zoster на коже (в анамнезе или на мо- |
|
|
мент обследования) |
50
Продолжение табл. 4.6
Диагноз |
Симптомы и результаты обследований |
|
в пользу диагноза |
||
|
||
|
Генерализованная лимфаденопатия |
|
|
Хроническая лихорадка |
|
|
Длительная диарея (более 2 недель) |
|
|
Изменения концевых фаланг пальцев в виде «барабан- |
|
|
ных палочек», «часовых стекол» |
|
Первичная |
В материнском анамнезе внематочная беременность |
|
цилиарная |
Бронхоэктазы у родителей |
|
дискинезия |
Рождение после беременности, наступившей в резуль- |
|
|
тате экстракорпорального оплодотворения в связи |
|
|
с бесплодием родителей |
|
|
Респираторный дистресс-синдром в первые дни-недели |
|
|
после рождения |
|
|
Сопение носом на первом году жизни |
|
|
Рецидивирующие отиты, тугоухость |
|
|
Хронический синусит |
|
|
Зеркальное расположение внутренних органов (сердца, |
|
|
печени) – у 40–50 % больных (синдром Зиверта–Карта- |
|
|
генера) |
|
|
Синдром средней доли с развитием бронхоэктазов |
|
|
Высев из мокроты Haemophilus influenzae |
|
|
Низкий или нормальный уровень NO в выдыхаемом |
|
|
воздухе |
|
|
Снижение подвижности, неподвижность ресничек цили- |
|
|
арного эпителия слизистой оболочки носа, трахеи (пред- |
|
|
почтительно), бронхов при фазово-контрастной свето- |
|
|
вой микроскопии |
|
|
Дефекты ультраструктуры ресничек цилиарного эпите- |
|
|
лия слизистой оболочки носа, бронхов при электронной |
|
|
микроскопии |
|
Затяжной |
Наличие влажного/продуктивного кашля более 4 недель |
|
бактериаль- |
при отсутствии других причин влажного/продуктивного |
|
ный бронхит |
кашля |
|
|
Кашель прекращается после лечения антибиотиками в |
|
|
течение 2 недель (клиническое определение затяжного |
|
|
бактериального бронхита) |
51
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Окончание табл. 4.6
Диагноз |
Симптомы и результаты обследований |
|
в пользу диагноза |
||
|
||
|
Примикробиологическомисследованиижидкостиброн- |
|
|
хоальвеолярного лаважа – микробная культура ≥ 104, |
|
|
высев Streptococcus pneumoniae, Haemophilus influenzae, |
|
|
Moraxella catarhalis, Staphylococcus aureus (микробиоло- |
|
|
гическое определение затяжного бактериального брон- |
|
|
хита) |
|
|
Кашельпрекращаетсячерез4неделиантибактериальной |
|
|
терапии (затяжной пролонгированный бактериальный |
|
|
бронхит) |
|
|
Повторные (более 3 в год) эпизоды затяжного бактери- |
|
|
ального бронхита (рецидивирующий затяжной бактери- |
|
|
альный бронхит) |
|
Туберкулез |
Потеря массы тела или задержка физического развития |
|
|
Отсутствие аппетита |
|
|
Ночная потливость |
|
|
Гепато- и спленомегалия |
|
|
Хроническая или эпизодическая лихорадка |
|
|
В анамнезе контакт с больным туберкулезом |
|
|
Рентгенологические изменения в легких |
|
|
Результаты туберкулинодиагностики |
|
Бронхо- |
Тяжелая пневмония, острый бронхиолит, корь, коклюш, |
|
эктазы |
затяжной бактериальный бронхит, ВИЧ-инфекция, |
|
|
туберкулез, аспирация инородного тела в анамнезе |
|
|
Снижение прибавки массы тела |
|
|
Гнойная мокрота, неприятный запах изо рта |
|
|
Изменения концевых фаланг пальцев в виде «барабан- |
|
|
ных палочек», «часовых стекол» |
|
|
Локальные изменения на рентгенограммах, компьютер- |
|
|
ных томограммах (сохранение дилатации бронхов более |
|
|
6 месяцев) органов грудной клетки |
В терапии кашля используются мукоактивные препаратыдляповышенияегоэффективностилибопротивокашлевые препараты (например, бутамират, преноксдиазин) в случае, когда воздействие на потенциальные этиологические факторы кашля не способствует его облегчению. Противокашлевые препараты противопоказаны при влажном /
52
продуктивном кашле, заболеваниях нижних дыхательных путей. Термин «мукоактивные препараты» объединяет целую группу различных лекарственных средств, позволяющих управлять кашлем через изменение количества и свойств бронхиального секрета. Целью мукоактивной терапии является нормализация свойств бронхиального секрета и оптимизация мукоцилиарного клиренса. Мукоактивные лекарственные препараты назначаются при влажном/продуктивном кашле, являющемся результатом поражения нижних дыхательных путей. С фармакологических позиций в зависимости от точек приложения и механизма действия на мукоцилиарный клиренс мукоактивные лекарственные препараты условно подразделяют на муколитики, мукокинетики и мукорегуляторы (табл. 4.7).
Таблица 4.7
Механизмы действия и фармакологические эффекты мукоактивных препаратов
[по Овсянникову Д.Ю., Духанину А.С., 2016]
Точка |
Регулируемые |
Фармакологи- |
Лекарственные |
|
приложения |
параметры |
ческие |
препараты |
|
действия |
эффекты |
|||
|
|
|||
|
Муколитики |
|
||
Верхний |
Реологические |
Деполимериза- |
N-ацетилцистеин |
|
нераствори- |
свойства слизи – |
ция первичной |
|
|
мый слой |
вязкость, |
сети гликопроте- |
|
|
слизи (гель) |
текучесть |
инов муцинового |
|
|
|
|
типа |
|
|
|
|
Ферментативная |
Человеческая |
|
|
|
деградация |
рекомбинантная |
|
|
|
вторичной сети, |
ДНКаза (дорназа |
|
|
|
образованной |
альфа) |
|
|
|
ДНК |
|
|
53
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
|
|
Окончание табл. 4.7 |
|
Точка |
Регулируемые |
Фармакологи- |
Лекарственные |
приложения |
ческие |
||
действия |
параметры |
эффекты |
препараты |
|
|
||
Нижний |
Толщина / |
Повышение |
Гипертонический |
растворимый |
глубина |
содержания воды |
раствор хлорида |
слой слизи |
перицилиарной |
(гидратация) |
натрия |
(золь) |
жидкости |
за счет осмотиче- |
|
|
|
ских свойств |
|
|
|
препаратов |
|
|
|
Повышение гид- |
Модуляторы |
|
|
ратации за счет |
белка трансмем- |
|
|
увеличения при- |
бранного регуля- |
|
|
сутствия солей |
тора муковисци- |
|
|
|
доза |
|
Мукокинетики |
|
|
Реснитчатый |
Функциональное |
Увеличение |
Амброксол, бром- |
эпителий |
состояние |
частоты биения |
гексин (предше- |
|
реснитчатого |
ресничек |
ственник амброк- |
|
эпителия |
|
сола) |
|
|
|
|
|
Мукорегуляторы |
|
|
Бокаловидные |
Стимуляция |
Уменьшение вяз- |
Карбоцистеин, |
клетки, сероз- |
серозных клеток |
кости и адгезив- |
амброксол |
ные и слизи- |
желез слизистой |
ных свойств |
|
стые клетки |
оболочки брон- |
мокроты без |
|
бронхиальных |
хов, нормализа- |
чрезмерного |
|
желез, клетки |
ция соотноше- |
образования |
|
Клара |
ния слизистого |
секрета |
|
|
и серозного |
|
|
|
компонентов |
|
|
|
мокроты |
|
|
Кроме перечисленных мукоактивных препаратов влияние на кашель оказывают и другие лекарственные средства:
– увлажняющие (увлажняют слизистую оболочку дыхательных путей на разных уровнях – при закапывании в нос, промывании носа, ингаляциях, что облегчает эвакуацию секрета);
54
–назальные деконгестанты, или сосудосуживающие препараты(используютсяприостромрините,ринофарингите, синусите, синдроме постназального затека, аллергическом рините; продолжительность терапии должна быть не более 5–7 дней из-за риска при длительном применении развития медикаментозного или атрофического ринита);
–топические назальные глюкокортикостероиды (ГКС, при аллергическом рините, синусите);
–антигистаминные препараты I поколения (обладают подсушивающим эффектом на слизистые оболочки из-за побочного атропиноподобного действия; противопоказаны детям первого полугодия жизни из-за риска апноэ; противопоказанышкольникамивзрослым,вособенностиводителям,изза седативного действия);
–терапии бронхиальной астмы (бронхолитики; М-холи- нолитики; ГКС);
–антибиотики (при бактериальной инфекции).
Главный недостаток отхаркивающих средств растительного происхождения как фармакологических средств – ограничения на стандартизацию готового лекарственного препарата.Растительныеэкстрактыстрадаютявнойизбыточностью действия: значительное число активных и балластных веществ в них является возможной причиной развития аллергических осложнений, особенно у пациентов с пыльцевой сенсибилизацией.Крометого,многиеотхаркивающиепрепараты на растительной основе часто вызывают рвоту, с ней связан механизм их действия. Эффективность отхаркивающих средств при бронхитах в контролируемых исследованиях доказана не была, а при ХЗЛ они уступают муколитикам. Назначение отхаркивающих средств – скорее дань традиции, удовлетворяющая потребность родителей «лечить кашель». Необходимо помнить, что и мукоактивные, и отхаркивающие средства – это препараты не от кашля, а для кашля и при отсутствии четко установленного диагноза основного заболевания эффект лечения кашля сомнителен. В соответствии с рекомендациями современных клинических руководств во
55
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
всех случаях кашля необходимо постараться установить точный диагноз, чтобы провести этиологическое лечение. Не обосновано и не показано эмпирическое лечение хронического кашля антигистаминными препаратами, ингаляционными ГКС, β2-агонистами, М-холинолитиками, антагонистами лейкотриеновых рецепторов, антацидами. С точки зрения доказательной медицины в настоящее время убедительные доказательства эффективности и безопасности большинства препаратов, используемых в терапии кашля при респираторных заболеваниях у детей, отсутствуют.
Не следует назначать мукоактивные препараты детям первых двух лет жизни. Это связано с особенностями каркаса грудной клетки и малым развитием дыхательных мышц у детей данного возраста, что приводит к физиологической слабостикашлевогорефлексаилегкомувозникновениюнарушения эвакуации мокроты, получившего название эффекта «заболачивания»нижнихдыхательныхпутей.Данныйэффект может потребовать проведения дренажа (в тяжелых случаях бронхоскопии, например, у детей с нервно-мышечными заболеваниями), развивается при использовании мукоактивных лекарственных препаратов, в особенности ацетилцистеина, что и лимитирует использование муколитикову детей первых лет жизни. Вместо муколитиков можно использовать физиологический раствор, который при ингаляционной терапии, использовании через небулайзер, обладает мягким муколитическим действием. Показанием для мукоактивной терапии являются бронхоэктазы и муковисцидоз, прикотором используется дорназа альфа. Назначение мукоактивных препаратов должно быть строго обосновано и требует постоянного контроля аускультативной картины над легкими.
Существуют общие принципы использования мукоактивных препаратов, которые необходимо учитывать при их назначении, независимо от конкретного лекарственного средства:
– во время приема мукоактивных препаратов для эффективного разжижения и удаления мокроты необходимо употреблять достаточное количество жидкости;
56
–последний прием препарата должен быть не позднее 18 часов;
–вовремятерапииследуетпроводитьдыхательнуюгимнастику, кинезиотерапию для лучшего откашливания;
–возможно сочетание муколитиков с бронхолитиками при нарушениях бронхиальной проходимости, однако бронхиальная обструкция, приступ астмы не являются показанием для назначения мукоактивной терапии;
–нельзя сочетать муколитики с противокашлевыми препаратами, антигистаминными препаратами I поколения, диуретиками, ухудшающими отхождение мокроты.
Методики немедикаментозного легочного клиренса включают позиционный дренаж (рис. 4.3), мануальную перкуссию и вибрацию, приемы активной дыхательной техники, дыхание с форсированным выдохом, контролируемый кашель.Дляулучшениялегочногоклиренсаразработанрядоригинальных устройств, включая аппаратуру интрапульмональной перкуссионной вентиляции и механической экстраторакальнойперкуссиилегких.Созданыииндивидуальныепортативные устройства, например флаттер (от англ. flutter — трепетать, дрожать), позволяющий создавать, наряду с положительным давлением на выдохе, внутрилегочные высокочастотныеосцилляции.Прииспользованииэтихустройстввдыхательных путях пациента в комбинации с положительным давлением на выдохе создается осцилляторная вибрация. Эффект вибрации помогает отделению слизи от стенок бронхов, что способствует улучшению легочного клиренса, уменьшению частоты кашля и выраженности одышки, повышению толерантности к физической нагрузке. Основными показаниямидляпримененияэтихустройствудетейявляются бронхоэктатическая болезнь, бронхиты, ИЗЛ с кашлем. Обязательным компонентом терапии кашля у детей является исключение воздействия на ребенка табачного дыма и других загрязнителей окружающей среды.
57
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
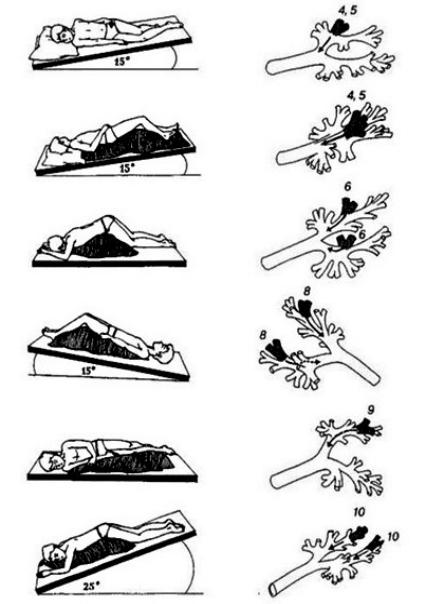
Рис. 4.3. Положения постурального дренажа для эвакуации мокроты в зависимости от пораженных сегментов
58
Тахипноэ. Под тахипноэ понимают высокую частоту дыхания, по сравнению с обычной для данного возраста (см. табл. 4.4), оно часто сопровождает одышку. Тахипноэ без одышки наблюдается у маленьких детей с податливой грудной клеткой и у детей с лихорадкой, анемией и интоксикацией, а также в результате психогенных причин.
Одышка. Одышка (лат. dyspnea – затруднение дыхания), согласно определению Американского торакального общества (ATS), — понятие, характеризующее субъективный опыт дыхательногодискомфортаивключающеевсебякачественно различные ощущения, варьирующие по своей интенсивности. Одышка – это ощущение только того человека, который непосредственно испытывает ее. Адекватная оценка одышки возможна только по описаниям самого пациента, и одышка как субъективныеощущения(жалобыбольного)должначеткоотграничиваться от объективных клинических симптомов заболевания (например, тахипноэ, вовлечение в процесс дыхания вспомогательной дыхательной мускулатуры, втяжение межреберных промежутков при вдохе, называемое ретракциями).
В этой связи в педиатрии получить информацию об ощущениях одышки можно только после определенного возраста ребенка (не ранее 6–7 лет), когда ребенок в состоянии ответить на вопрос, например, вдох (инспираторная одышка) или выдох (экспираторная одышка) у него затруднен, или и вдох, ивыдоходновременно(смешаннаяодышка).Побеспокойству маленького ребенка, участию вспомогательной мускулатуры
вакте дыхания можно косвенно предполагать наличие одышки. Возможна одышка и без дыхательной недостаточности. Нельзя ставить знак равенства между объективными признаками нарушений дыхания и жалобами больного на одышку. По определению J. Comroe, «диспноэ – это трудное, мучительное, неприятное дыхание, хотя оно и не болезненно
вобычномсмыслеэтогослова.Диспноэсубъективноподобно боли, оно включает как ощущение, так и реакцию на него».
59
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
