
5 курс / Госпитальная педиатрия / Кардиология_и_ревматология_детского_возраста_Самсыгина
.pdfЮвенильный ревматоидный артрит |
541 |
ноес этим склерозирование тканей. Влияние НПВП на фазу пролиферации сла бее, чем на экссудативную фазу воспаления. На фазу альтерации НПВП практи чески не влияют. По противовоспалительной активности все НПВП уступают глюкокортикоидам, которые ингибируют фермент фосфолипазуА2 , тормозят метаболизм фосфолипидов и нарушают образование ПГ и лейкотриенов, явля ющихся важнейшими медиаторами воспаления.
Анальгезирующий эффект НПВП в большей степени проявляется при болях слабой и средней интенсивности, которые локализуются в мышцах, суставах, сухожилиях, нервных стволах, а также при головной и зубной боли.
Жаропонижающий эффект НПВП проявляется только при лихорадке, на нор мальную температуру тела они не влияют.
Антиагрегационный эффект НПВП связан с ингибированием ЦОГ-1, в резуль тате чего в тромбоцитах подавляется синтез эндогенного тромбоксана. Наибо лее сильной и длительной антиагрегационной активностью обладает аспирин, который необратимо подавляет способность тромбоцита к агрегации на всю продолжительность его жизни (7 дней). Антиагрегационный эффект других НПВП слабее и обратим. Селективные ингибиторы ЦОГ-2 не обладают этим эф фектом вообще.
Иммуносупрессивный эффект НПВП выражен умеренно, проявляется при длительном применении и имеет "вторичный" характер. НПВП снижают прони цаемость капилляров, тем самым затрудняют контакт иммунокомпетентных кле ток с антигеном и контакт антител с субстратом.
НПВП широко используются при всех ревматических заболеваниях, в том числе при ювенильном ревматоидном артрите. Следует учитывать, что при ЮРА НПВП оказывают только симптоматический эффект, не влияя на течение за болевания. Они не способны приостановить прогрессирование процесса, пре дотвратить развитие деформаций. Однако облегчение, которое приносят НПВП, объясняет широкое их применение у пациентов с ревматическими заболевани ями.
Правила применения
В целях терапии для больного следует подбирать наиболее эффективный препарате наилучшей переносимостью. При использовании НПВП в ревмато логии нужно помнить о том, что развитие противовоспалительного эффекта отстает по времени от анальгезирующего. Обезболивание происходит уже в первые часы после приема, в то время как противовоспалительный эффект по является только на 10 - 14 день постоянного, регулярного приема НПВП, а при назначении напроксена и оксикамов еще позднее - на 2 - 4 неделе приема.
Лечение необходимо начинать с наименьшей дозы, при хорошей переноси мости через 2 - 3 дня дозу можно повысить. В последние годы наметилась тен денция к увеличению разовых и суточных доз препаратов, характеризующихся
Ювенильный ревматоидный артрит |
5 4 3 |
делов ЖКТ, гастрит, эрозивные и язвенные поражения желудка и 12-перстной кишки, тонкой и толстой кишок, геморрагии и кровотечения, а также перфора ции язв желудка и кишечника. Поражение слизистых оболочек ЖКТ лишь отча сти связано с локальным повреждающим влиянием НПВП (большинство из них органические кислоты), но в основном обусловлено ингибированием ЦОГ-1. В результате системного действия препаратов гастротоксичность может иметь место при любом способе введения НПВП . Клинические симптомы почти у 6 0 % больных отсутствуют, диагноз устанавливается при проведении ЭГДС. В то же время у многих пациентов, предъявляющих жалобы на диспепсию, поврежде ние слизистой оболочки при ЭГДС не обнаруживается.
Отсутствие симптоматики при НПВП-гастропатии связывают с анальгезирующим действием препаратов. Поэтому у больных, длительно принимающих НПВП, обязательно проведение ЭГДС.
Наибольшую гастротоксичность имеют аспирин, индометацин, пироксикам.
2.Поражение почек. Нефротоксичность является второй по значимости груп пой нежелательных реакций НПВП. Выявлены два основных механизма отри цательного влияния этих препаратов на почки:
-они вызывают сужение сосудов и ухудшение почечного кровотока путем
блокады синтеза ПГ-Ег и простациклина в почках. Это ведет к развитию ишемических изменений в почках, снижению клубочковой фильтрации и объема диуреза. В результате могут происходить нарушение водно-элек тролитного обмена, задержка воды, отеки, гипернатриемия, гиперкалиемия, рост уровня креатинина в сыворотке, повышение АД. Наиболее вы раженное влияние на почечный кровоток имеют индометацин и фенилбутазон;
-НПВП могут оказывать прямое воздействие на паренхиму почек, вызы вая интерстициальный нефрит - "анальгетическая нефропатия". Наи более опасным в этом отношении является фенацитин. Возможно серь езное поражение почек, вплоть до развития тяжелой почечной недоста точности.
3.Гематотоксичность. Прием НПВП может привести к развитию апластической анемии и агранулоцитоза. Гематотоксичность наиболее характерна для пиразолонов.
4.Коагулопатия. НПВП тормозят агрегацию тромбоцитов и оказывают уме ренный антикоагулянтный эффект за счет торможения образования протром бина в печени. В результате могут развиваться кровотечения, чаще из органов желудочно-кишечного тракта.
5.Гепатотоксичность. На фоне приема НПВП могут отмечаться изменения активности трансаминаз и других ферментов. В тяжелых случаях возможно раз витие желтухи, гепатита.
544 |
КАРДИОЛОГИЯ И РЕВМАТОЛОГИЯ ДЕТСКОГО ВОЗРАСТА |
6.Реакции гиперчувствительности. Прием НПВП может вызвать появление сыпей, отека Квинке, анафилактического шока, синдрома Лайелла и СтивенсаДжонсона.
7.Бронхоспазм развивается, как правило, у больных бронхиальной астмой и чаще при приеме аспирина. Его причинами могут быть аллергические механиз
мы, а также торможение синтеза ПГ-Е2 , который является эндогенным бронходилататором.
В основном побочные эффекты НПВП связывают с действием на ЦОГ-1, по этому появление в ревматологической практике селективных НПВП, блокиру ющих активность ЦОГ-2, позволяет надеяться на снижение риска развития гастропатий и других нежелательных эффектов при использовании НПВП. Однако в детской практике апробированы и разрешены только некоторые препараты этой группы.
Глюкокортикоиды
Изучение возможности использования глюкокортикоидов (ГК) в медицине началось с клинических наблюдений Philip Hench (клиника Мейо, США, 1948). Он отметил, что у больных РА наблюдается улучшение состояния на фоне жел тухи или беременности. Было высказано предположение о наличии связи меж ду этими состояниями и синтезом адренокортикотропного вещества, которое получило название - "субстанция X". В середине 30-х годов было изолировано б адренокортикотропных веществ (А, В, С, D, Е, F). Среди выделенных субстан ций наиболее активной оказалась субстанция Е (17-гидрокси-11-дегидрокор- тизон). Стимулом для создания лекарственных препаратов глюкокортикоидных гормонов явилась Вторая мировая война. В США возникли опасения, что не мецкие летчики, которым делались перед вылетом адренокортикальные экст ракты, могут подняться выше, чем американцы, а следовательно, иметь перед ними большие преимущества. В 1948 году в США было синтезировано доста точное количество субстанции Е, которая в настоящее время известна как кор тизон. В сентябре 1948 года кортизон с успехом был впервые применен у 29летней женщины, которая более 4 лет страдала тяжелым РА со множественным поражением суставов. Открытие и синтез кортизона открыли новую эру для больных РА, которые до этого были обречены на быструю гибель или полную обездвиженность. Несмотря на то, что ГК применяются в медицине уже более 50 лет, они остаются до сих пор самыми мощными из существующих противо воспалительных препаратов.
Глюкокортикоиды являются производными прегнана с кетоновыми груп пами у 3-го и 20-го атомов углерода, гидроксильной группой у 21 - атома углерода, а также ненасыщенной связью между 4-м и 5-м атомами углерода. ГК синтезируются из холестерина в пучковой и сетчатой зонах коры надпо чечника. Термин "глюкокортикоид" указывает на способность этих веществ.
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Ювенильный ревматоидный артрит |
545 |
стимулировать отложение гликогена в печени и глюконеогенез. Основным глюкокортикоидом, который образуется в организме человека, является гид рокортизон (кортизол), в меньших количествах синтезируется также кортикостерон. Продукция кортизола в коре надпочечника непосредственно регу лируется АКТГ, котрый вырабатывается в передней доле гипофиза. АКТГ дей ствует на клетки коры надпочечника через систему цАМФ. Она, в свою оче редь, обеспечивает влияние АКТГ на соответствующие ферменты и, тем са мым, стимулирует синтез кортизола. Синтез АКТГ регулируется кортиколиберином, который вырабатывается в гипоталамусе. Регуляция синтеза кортизо ла идет по принципу обратной, негативной связи: увеличение уровня корти зола или введение синтетических ГК вызывает уменьшение секреции АКТГ. Этот процесс носит быстрый и пролонгированный характер и приводит к ингибиции как синтеза АКТГ, так и кортиколиберина. Важными факторами, сти мулирующими синтез АКТГ и ГК, являются провоспалительные цитокины (ИЛ- 1 и ИЛ-б). В свою очередь, ГК подавляют синтез этих цитокинов. В норме эти процессы находятся в равновесии. В организме человека ГК участвуют в под держании гомеостаза, они регулируют энергетическое обеспечение и осуще ствляют модуляцию иммунного ответа. ГК оказывают сдерживающее действие на иммунную систему.
Механизмы действия Глюкокортикоиды обладают универсальным противовоспалительным и им-
муноподавлящим эффектом.
Основным механизмом, лежащим в основе биологической активности ГК, является подавление транскрипции генов:
-провоспалительных цитокинов ИЛ-1, ИЛ-6, ФНО, ИЛ-8, которым в настоя щее время придают важнейшее значение в патогенезе РА и ЮРА;
-ИЛ-2 и ИЛ-2-рецепторов, занимающих центральное место в механизмах развития иммунного ответа;
-металлопротеиназ (коллагеназы и стромелизина), участвующих в конеч ных этапах деструкции хряща и кости при РА;
-циклооксигеназы-2, а также синтеза ее самой.
ГК также подавляют экспрессию молекул I и II классов главного комплекса гистосовместимости, принимающих участие в Т-клеточном распознавании ан тигенов.
Наиболее универсальный механизм противовоспалительного действия ГК связан с индукцией синтеза липокортина, который предотвращает мобилиза цию арахидоновой кислоты из мембранных фосфолипидов путем подавления их гидролиза фосфолипазой А2 . Таким образом, ингибируется синтез простагландинов, тромбоксана А2 и лейкотриенов, обладающих провоспалительной активностью.
Ювенильный ревматоидный артрит |
547 |
преимущественно в форме неактивных метаболитов (в неизмененном виде - менее 15%).
В зависимости от продолжительности подавления синтеза АКТГ после одно кратного приема препарата в дозе, эквивалентной 50 мг преднизолона, ГК под разделяются на три группы:
- ГК короткого действия (кортизон, гидрокортизон, преднизон, преднизо лон, метилпреднизолон). После приема этих препаратов синтез АКТГ вос станавливается через 2 4 - 3 6 часов.
-ГК средней продолжительности действия (триамсинолон, параметазон). После приема этих препаратов синтез АКТГ восстанавливается через 48 часов.
-ГК длительного действия (дексаметазон, бетаметазон). После приема этих препаратов синтез АКТГ восстанавливается через 72 часа.
Пути введения
В настоящее время существует несколько вариантов применения ГК: Системный:
- ежедневный прием ГК в низких дозах;
-ежедневный прием ГК в высоких дозах;
-альтернирующий режим приема;
-пульс-терапия ГК;
-"мини-пульс" терапия ГК;
-сочетанное применение ГК с другими противоревматическими препа ратами.
Локальный:
-интраартикулярный;
-периартикулярный.
Местный
-наружный (мази, аэрозоли);
-капли.
Клиническая эффективность перорального введения ГК
Глюкокортикоиды оказывают быстрый противовоспалительный эффект у большинства больных. Они купируют островоспалительные изменения в суста вах, контролируют активность системных проявлений. Однако, несмотря на быстроту наступления терапевтического эффекта, в большинстве исследова ний у детей показано, что ГК для перорального приема являются препаратами, контролирующими лишь симптомы заболевания, но не предотвращающими прогрессирование костно-хрящевой деструкции и инвалидизации пациентов.
Несмотря на наличие большого количества противоревматических препара тов, ГК очень широко и часто неоправданно широко применяются для лечения ювенильного ревматоидного артрита. Особенно часто практикуется назначе-
5 4 8 |
КАРДИОЛОГИЯ И РЕВМАТОЛОГИЯ ДЕТСКОГО ВОЗРАСТА |
ние преднизолона больным системными вариантами ЮРА (особенно с синдро мом аллергосепсиса) в дозе, превышающей 1 мг/кг в сутки. Нередко эти дозы составляют 3 -4 мг/кг в сутки. У некоторых больных эти дозы не эффективны и высокая активность продолжает персистировать. У большинства больных на значение высокой дозы преднизолона купирует все системные проявления, и это расценивается как клинико-лабораторная ремиссия. Наступление, так на зываемой ремиссии, дает основания для быстрого снижения дозы преднизоло на, вплоть до полной отмены препарата в течение 2 -3 месяцев. У большинства больных отмена ГК, а ингода уже и снижение дозы провоцируют развитие тя желого обострения. Ребенку вновь назначается преднизолон, как правило, в первоначальной дозе, вызвавшей стабилизацию состояния. Однако, практически
увсех больных первоначально эффективная доза преднизолона при повтор ном назначении полного подавления активности болезни не дает. Это приво дит к тому, что доза начинает повышаться, иногда до недопустимых значений - 6 0 - 90 мг в сутки. Лишь у небольшого числа больных эти дозы преднизолона эффективны. У большинства детей системные проявления продолжают реци дивировать, несмотря калечение сверхвысокими дозами ГК. Этот феномен свя зан с выше описанными особенностями фармакодинамики ГК, с одной сторо ны, и этиологическими и патогенетическими особенностями синдрома аллер госепсиса, с другой. У многих больных такие назначения и отмены преднизоло на проводятся по 2 - 3, а иногда и 4 раза. В конечном итоге, доза преднизолона
убольного снижается до 5 - 15 мг в сутки (в зависимости от возраста и веса). При этом заболевание, как правило, рецидивирует. Попытки дальнейшего сни жения дозы преднизолона приводят к еще большему ухудшению состояния ре бенка и развитию синдрома отмены, то есть больной стал гормонорезистентным, с одной стороны, и гормонозависимым, с другой.
Правила применения
От применения ГК для перорального приема у детей целесеообразно воз держаться. Показанием к их назначению является абсолютная неэффективность альтернативных путей введения ГК (внутрисуставного и внутривенного), внут ривенного иммуноглобулина и иммунодепрессантов. В случае назначения доза преднизолона не должна превышать 0,2-0,3 мг/кг в сутки, суточная доза по возможности - 1 5 мг. Для того, чтобы минимизировать побочные эффекты мак симальная суточная доза должна приниматься утром - в 6 часов утра, а остав шаяся доза должна делиться еще на 1-2 приема, например: в 10 и 12 часов утра. Преднизолон должен запиваться молоком и не приниматься в сочетании с антацидами,так они уменьшают его биодоступность. Максимальная доза пред низолона должна приниматься не больше месяца. В дальнейшем дозу предни золона необходимо постепенно снижать до поддерживающей, с последующей отменой препарата.
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
550 КАРДИОЛОГИЯ И РЕВМАТОЛОГИЯ ДЕТСКОГО ВОЗРАСТА
Подробнее мы остановимся на некоторых побочных эффектах, которые имеют принципиальное значение для ребенка.
Гормонорвзиствнтность и гормонозависимость
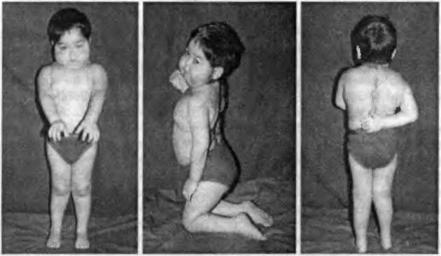
Длительное лечение преднизолоном в средней дозе 0,35 мг/кг в сутки и ниже вызывает двойственный эффект: гормонорезистентность и гормонозависимость.
Гормонорезистентность проявляется непрерывным рецидивированием ЮРА, нарастанием функциональной недостаточности, прогрессированием процесса анатомической деструкции. Она развивается у больных при длительном исполь зовании ГК-терапии и, вероятно, определяется особенностями действия пред низолона, который проявляет свою активность за счет связывания с глюкокортикоидными рецепторами, расположенными внутри клеток-мишеней. Длитель ная стероидная терапия вызывает подавление экспрессии ГК-рецепторов в циркулирующих моноцитах и лейкоцитах. Это, в свою очередь, приводит к фор мированию резистентности заболевания и снижению эффективности лечения преднизолоном.
Гормонозависимость у больных, длительно получающих ГК, проявляется, с одной стороны, нарастанием активности заболевания, с другой - развитием синдрома отмены в ответ на снижение дозы преднизолона и его отмену, а так же при различных стрессорных воздействиях, что требует заместительной те рапии. Синдром отмены проявляется лихорадкой, артралгиями, миалгиями, за торможенностью, слабостью, тошнотой, рвотой, мышечной слабостью, депрес сией, что в большой мере является следствием недостаточности желез внут ренней секреции.
Клинические проявления подавления активности системы "гипоталамус- гипофиз-кора надпочечников", по нашим данным, а также по данным других авторов, отмечаются уже в течение первых 2 -4 месяцев после начала терапии ГК. Они сохраняются и нарастают в течение всего срока лечения вне зависимо сти от применяемой дозы и даже через 1-2 года после отмены преднизолона.
Такое быстрое и вместе с тем длительное проявление гормонозависимости, которое наблюдается у больных, объясняется особенностями влияния ГК на синтез АКТГ. Согласно данным литературы, подавление продукции АКТГ аденогипофизом развивается уже через несколько дней после начала приема ГК даже в невысоких дозах. Продолжительность супрессии синтеза АКТГ существенно превосходит время полужизни ГК в плазме. Следовательно, длительность дей ствия ГК зависит не только от времени их циркуляции. Предполагается, что ГК могут находиться внутри клетки в связи с ГК-рецепторами в течение опреде ленного времени после их выведения из циркуляторного русла.
Нередко считается, что побочные эффекты вызывают только высокие дозы ГК. Однако, как показывают результаты исследований длительное лечение даже низкими дозами ГК также приводит к развитию и прогрессированию их побоч-
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
