
5 курс / Госпитальная педиатрия / Детские болезни Баранов А.А. 2009
.pdfхронической). Исключительно важное значение имеет лечение очаговой хронической инфекции.
Больным с наследственным ангионевротическим отѐком в период обострения необходимо проведение заместительной терапии нативной плазмой в дозе не менее 250-300 мл одномоментно, а также введение раствора ε- аминокапроновой кислоты внутривенно капельно в дозе 100-200 мл, затем - по 100 мл капельно каждые 4 ч или 4 г внутрь до полного купирования обострения. При отѐке в области лица и шеи дополнительно вводят фуросемид 40-80 мг, дексаметазон 8- 12 мг. При развитии отѐка гортани ингаляционно вводят 0,1% раствор эпинефрина, 5% раствор эфедрина. Все случаи отѐка гортани, как наследственного, так и приобретѐнного, требуют немедленной госпитализации в ЛОРили реанимационное отделение.
Прогноз
При обнаружении причинно значимого аллергена при аллергической крапивнице и отѐке Квинке прогноз, как правило, хороший. Наследственный ангионевротический отѐк, локализующийся в гортани, может быть причиной смерти больных.
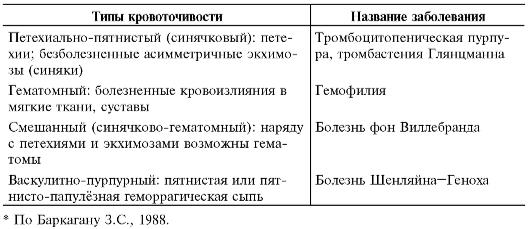
ГЛАВА 15 БОЛЕЗНИ КРОВИ
Геморрагические диатезы
Геморрагические диатезы - заболевания, характеризующиеся наличием синдрома кровоточивости (табл. 15-1).
Таблица 15-1. Виды кровоточивости при некоторых заболеваниях из группы геморрагических диатезов*
ТРОМБОЦИТОПЕНИЧЕСКАЯ ПУРПУРА
Тромбоцитопеническая пурпура (болезнь Верльгофа) - заболевание, характеризующееся склонностью к кровоточивости, обусловленной тромбоцитопенией (снижением содержания тромбоцитов в крови ниже 150х109/л) при нормальном или увеличенном количестве мегакариоцитов в красном костном мозге.
Тромбоцитопеническая пурпура - наиболее распространѐнное заболевание из группы геморрагических диатезов. Частота выявления новых случаев тромбоцитопенической пурпуры составляет от 10 до 125 на 1 млн населения в год. Заболевание, как правило, манифестирует в детском возрасте. До 10летнего возраста заболевание встреча-
ется с одинаковой частотой у мальчиков и девочек, а после 10 лет и у взрослых - в 2-3 раза чаще у лиц женского пола.
Этиология и патогенез
При тромбоцитопенической пурпуре тромбоцитопения развивается вследствие разрушения тромбоцитов посредством иммунных механизмов. АТ к собственным тромбоцитам могут появляться спустя 1-3 нед после перенесѐнных вирусных или бактериальных инфекций; профилактических прививок; приѐма лекарственных препаратов при индивидуальной их непереносимости; переохлаждения или инсоляции; после хирургических операций, травм. В ряде случаев какую-либо определѐнную причину выявить не удаѐтся. Поступившие в организм Аг (например вирусы, лекарственные средства, в том числе вакцины) оседают на тромбоцитах больного и
индуцируют иммунный ответ. Антитромбоцитарные АТ относят преимущественно к IgG. Реакция «Аг+АТ» происходит на поверхности тромбоцитов. Продолжительность жизни тромбоцитов, нагруженных АТ, при тромбоцитопенической пурпуре снижена до нескольких часов вместо 9-11 дней в норме. Преждевременная гибель тромбоцитов происходит в селезѐнке. Кровоточивость при тромбоцитопенической пурпуре обусловлена снижением количества тромбоцитов, вторичным повреждением сосудистой стенки в связи с выпадением ангиотрофической функции тромбоцитов, нарушением сократительной способности сосудов из-за понижения концентрации серотонина в крови, невозможностью ретракции кровеносного сгустка.
Клиническая картина
• Заболевание начинается исподволь или остро с появления геморрагического синдрома. Тип кровоточивости при тромбоцитопенической пурпуре петехиально-пятнистый (синячковый). По клиническим проявлениям выделяют два варианта тромбоцитопенической пурпуры: «сухой» - у больного возникает только кожный геморрагический синдром; «влажный» - кровоизлияния в сочетании с кровотечениями. Патогномоничные симптомы тромбоцитопенической пурпуры - кровоизлияния в кожу, слизистые оболочки и кровотечения. Кожный геморрагический синдром возникает у 100% больных.
Количество экхимозов варьирует от единичных до множественных.
Основные характеристики кожного геморрагического синдрома при
тромбоцитопенической пурпуре следующие.
-Несоответствие выраженности геморрагий степени травматического воздействия; возможно их спонтанное появление (преимущественно ночью).
-Полиморфизм геморрагических высыпаний (от петехий до крупных кровоизлияний).
-Полихромность кожных геморрагий (окраска от багровой до синезеленоватой и жѐлтой в зависимости от давности их появления), что связано с постепенным превращением Hb через промежуточные стадии распада в билирубин.
-Асимметрия (нет излюбленной локализации) геморрагических элементов.
-Безболезненность.
•Нередко возникают кровоизлияния в слизистые оболочки, наиболее часто миндалин, мягкого и твѐрдого нѐба. Возможны кровоизлияния в барабанную перепонку, склеру, стекловидное тело, глазное дно.
•Кровоизлияние в склеру может указывать на угрозу возникновения самого тяжѐлого и опасного проявления тромбоцитопенической пурпуры - кровоизлияния в головной мозг. Как правило, оно возникает внезапно и
быстро прогрессирует. Клинически кровоизлияние в головной мозг проявляется головной болью, головокружением, судорогами, рвотой, очаговой неврологической симптоматикой. Исход кровоизлияния в мозг зависит от объѐма, локализации патологического процесса, своевременности диагностики и адекватной терапии.
• Для тромбоцитопенической пурпуры характерны кровотечения из слизистых оболочек. Нередко они имеют профузный характер, вызывая тяжѐлую постгеморрагическую анемию, угрожающую жизни больного. У детей наиболее часто возникают кровотечения из слизистой оболочки полости носа. Кровотечения из дѐсен обычно менее обильны, но и они могут стать опасными при экстракции зубов, особенно у больных с недиагностированным заболеванием. Кровотечение после удаления зуба при тромбоцитопенической пурпуре возникает сразу же после вмешательства и не возобновляется после его прекращения, в отличие от поздних, отсроченных кровотечений при гемофилии. У девочек пубертатного периода возможны тяжѐлые мено- и метроррагии. Реже бывают желудочно-кишечные и почечные кровотечения.
Характерные изменения внутренних органов при тромбоцитопенической пурпуре отсутствуют. Температура тела обычно нормальная. Иногда выявляют тахикардию, при аускультации сердца - систолический шум на верхушке и в точке Боткина, ослабление I тона, обусловленные анемией. Увеличение селезѐнки не характерно и скорее исключает диагноз тромбоцитопенической пурпуры.
По течению выделяют острые (длительностью до 6 мес) и хронические (продолжительностью более 6 мес) формы заболевания. При первичном осмотре установить характер течения заболевания не-
возможно. В зависимости от степени проявления геморрагического синдрома, показателей крови в течении заболевания выделяют три периода: геморрагический криз, клиническая ремиссия и клиникогематологическая ремиссия.
•Геморрагический криз характеризуется выраженным синдромом кровоточивости, значительными изменениями лабораторных показателей.
•Во время клинической ремиссии исчезает геморрагический синдром, сокращается время кровотечения, уменьшаются вторичные изменения в свѐртывающей системе крови, но тромбоцитопения сохраняется, хотя она менее выраженная, чем при геморрагическом кризе.
•Клинико-гематологическая ремиссия подразумевает не только отсутствие кровоточивости, но и нормализацию лабораторных показателей.
Лабораторные исследования
Характерны снижение содержания тромбоцитов в крови вплоть до единичных в препарате и увеличение времени кровотечения. Длительность кровотечения не всегда соответствует степени тромбоцитопении, так как зависит она не только от количества тромбоцитов, но и от их качественных характеристик.
Значительно снижена или не наступает вообще ретракция кровяного сгустка. Вторично (в результате тромбоцитопении) изменяются плазменнокоагуляционные свойства крови, что проявляется недостаточностью образования тромбопластина в связи с дефицитом 3-го тромбоцитарного фактора. Нарушение образования тромбопластина приводит к снижению потребления протромбина в процессе свѐртывания крови. В некоторых случаях при тромбоцитопенической пурпуре в период криза отмечают активацию фибринолитической системы и повышение антикоагулянтной активности (антитромбины, гепарин). У всех больных с тромбоцитопенией снижена концентрация серотонина в крови. Эндотелиальные пробы (жгута, щипка, молоточковая, уколочная) в период гематологического криза положительны. В красной крови и лейкограмме (при отсутствии кровопотерь) изменений не находят. При исследовании красного костного мозга обычно находят нормальное или повышенное содержание мегакариоцитов.
Диагностика и дифференциальная диагностика
Диагностика тромбоцитопенической пурпуры основана на характерной клинической картине и лабораторных данных (табл. 15-2).
Тромбоцитопеническую пурпуру необходимо дифференцировать от острого лейкоза, гипоили аплазии красного костного мозга, СКВ, тромбоцитопатий.
Таблица 15-2. Основные диагностические критерии тромбоцитопенической пурпуры
Клинические Геморрагии на коже и слизистых оболочках (от петехий до крупных экхимозов)
Кровотечения из слизистых оболочек носа, дѐсен, матки и др. Положительные эндотелиальные пробы
ЛабораторныеТромбоцитопения
Увеличение времени кровотечения
Снижение ретракции кровяного сгустка
•При гипо- и апластических состояниях при исследовании крови выявляют панцитопению. Пунктат красного костного мозга беден клеточными элементами.
•Бластная метаплазия в красном костном мозге - основной критерий острого лейкоза.
•Тромбоцитопеническая пурпура может быть проявлением диффузных заболеваний соединительной ткани, чаще всего СКВ. В этом случае необходимо опираться на результаты иммунологического исследования. Высокий титр антинуклеарного фактора, наличие АТ к ДНК свидетельствуют о СКВ.
• Основное отличие тромбоцитопенической пурпуры от тромбоцитопатий - снижение содержания тромбоцитов.
Лечение
В период геморрагического криза ребѐнку показан постельный режим с постепенным его расширением по мере угасания геморрагических явлений. Патогенетическая терапия аутоиммунной тромбоцитопенической пурпуры включает назначение глюкокортикоидов, иммуноглобулина, выполнение спленэктомии и использование иммунодепрессантов.
•Преднизолон назначают в дозе 2 мг/кг/сут на 2-3 нед с последующим снижением дозы и полной отменой препарата. При усилении геморрагического синдрома в период указанного лечения доза преднизолона может быть повышена до 3 мг/кг/сут на короткое время (до 3 дней) с последующим возвратом к исходной дозе 2 мг/ кг/сут. При резко выраженном геморрагическом синдроме, угрозе кровоизлияния в мозг возможна «пульстерапия» метилпреднизолоном (20 мг/кг/сут внутривенно в течение 3 дней). В большинстве случаев эта терапия вполне эффективна. Вначале исчезает геморрагический синдром, затем начинает увеличиваться содержание тромбоцитов. У некоторых больных после отмены глюкокортикоидов наступает рецидив.
•В настоящее время в лечении тромбоцитопенической пурпуры с хорошим эффектом используют внутривенное введение иммуноглобулина человеческого нормального в дозе 0,4 или 1 г/кг в течение 5 или 2 дней соответственно (курсовая доза 2 г/кг) как монотерапию или в сочетании с глюкокортикоидами.
•Спленэктомию или тромбоэмболизацию сосудов селезѐнки проводят при отсутствии или нестойкости эффекта от консервативного лечения, повторяющихся обильных длительных кровотечениях, приводящих к выраженной постгеморрагической анемии, тяжѐлых кровотечениях, угрожающих жизни больного. Операцию обычно выполняют на фоне глюкокортикоидной терапии у детей старше 5 лет, так как в более раннем возрасте велик риск развития постспленэктомического сепсиса. У 70-80% больных операция приводит к практическому выздоровлению. Остальные дети и после спленэктомии нуждаются в продолжении лечения.
•Иммунодепрессанты (цитостатики) для лечения тромбоцитопенической пурпуры у детей используют лишь при отсутствии эффекта от других видов
терапии, так как эффективность их применения значительно меньше, чем у спленэктомии. Применяют винкристин в дозе 1,5-2 мг/м2 поверхности тела внутрь, циклофосфамид в дозе 10 мг/кг - 5-10 инъекций, азатиоприн в дозе 2-3 мг/кг/сут в 2- 3 приѐма в течение 1-2 мес.
В последнее время для лечения тромбоцитопенической пурпуры применяют также даназол (синтетический препарат андрогенного действия), препараты интерферона («Реаферон», «Интрон-А», «Роферон-А»), анти-D-Ig (анти-D). Однако положительный эффект от их применения нестойкий, возможны побочные действия, что делает необходимым дальнейшее изучение
механизма их действия и определения их места в комплексной терапии данного заболевания.
Для уменьшения выраженности геморрагического синдрома в период повышенной кровоточивости назначают препараты, улучшающие адгезивноагрегационные свойства тромбоцитов и обладающие ангиопротективным действием - аминокапроновую кислоту (противопоказана при гематурии), этамзилат, аминометилбензойную кислоту. Для остановки носовых кровотечений используют тампоны с перекисью водорода, эпинефрином, аминокапроновой кислотой; гемостатическую губку, фибринную, желатиновую плѐнки.
При лечении постгеморрагической анемии у детей с тромбоцитопенической пурпурой применяют средства, стимулирующие кроветворение, так как регенераторные способности кроветворной системы при этом заболевании не нарушаются. Переливание отмытых эритроцитов, подобранных индивидуально, проводят только при выраженной острой анемии.
Профилактика
Первичная профилактика не разработана. Вторичная профилактика сводится к предупреждению рецидивов заболевания. При вакцинации детей с тромбоцитопенической пурпурой необходимы индивидуальный подход и особая осторожность. Школьников освобождают от занятий физкультурой; им следует избегать инсоляции. С целью профилактики геморрагического синдрома больным не следует назначать препараты, тормозящие агрегацию тромбоцитов (например, салицилаты, индометацин, барбитураты, кофеин, карбенициллин, нитрофураны и др.). После выписки из стационара дети подлежат диспансерному наблюдению в течение 5 лет. Показано исследование крови с подсчѐтом содержания тромбоцитов 1 раз в 7 дней, в дальнейшем (при сохранении ремиссии) ежемесячно. Обязательно исследование крови после каждого перенесѐнного заболевания.
Прогноз
Исходом тромбоцитопенической пурпуры могут быть выздоровление, клиническая ремиссия без нормализации лабораторных показателей, хроническое рецидивирующее течение с геморрагическими кризами и в редких случаях - летальный исход в результате кровоизлияния в головной мозг (1-2%). При современных методах лечения прогноз для жизни в большинстве случаев благоприятный.
ТРОМБАСТЕНИЯ ГЛЯНЦМАННА
Тромбастения Глянцманна - наследственное заболевание, характеризующееся качественной неполноценностью тромбоцитов при нормальном их содержании и проявляющееся кровоточивостью синячкового типа.
Этиология и патогенез. Выявлено два типа болезни Глянцманна: тип А (9ΐ или ρ) и тип B (9ΐ). Развитие заболевания связано с аномалиями
гликопротеина IIb/IIIa и снижением активности глицеральдегидгофосфат дегидрогеназы и пируваткиназы в тромбоцитах, что приводит к недостаточности ретракции тромба, нарушению морфологии тромбоцитов, снижению способности тромбоцитов к адгезии, нарушению агрегации тромбоцитов; время свѐртывания крови и содержание тромбоцитов нормальные.
Клиническая картина тромбастении Глянцманна аналогична тромбоцитопенической пурпуре. Заболевание проявляется кровоточивостью различной степени выраженности.
Диагностика основана на клинических и лабораторных данных. Для тромбастении Глянцманна характерны:
•наличие повышенной кровоточивости у родственников;
•синячковый тип кровоточивости;
•нормальное содержание тромбоцитов;
•положительные эндотелиальные пробы;
•увеличение длительности кровотечения;
•снижение ретракции кровяного сгустка;
•снижение или отсутствие агрегации тромбоцитов с аденозиндифосфатом, коллагеном, адреналином.
Лечение. При лечении тромбастении Глянцманна используют препараты, улучшающие адгезивно-агрегационные свойства тромбоцитов: аминокапроновую кислоту, этамзилат; метаболические средства [например, трифосаденин (АТФ), препараты магния]. Кроме того, назначают кальция хлорид, аскорбиновую кислоту+рутозид, местные гемостатические средства.
Профилактика. Для профилактики кровоточивости рекомендуют повторные курсы трифосаденина (АТФ) и препаратов магния через 2-3 мес. Следует избегать назначения лекарственных средств, ухудшающих адгезивноагрегационную способность тромбоцитов, а также физиотерапевтических процедур (УФО, УВЧ), которые могут оказывать на них повреждающее действие.
Прогноз. Заболевание неизлечимо, однако с возрастом кровоточивость может уменьшаться.
ГЕМОФИЛИИ
Гемофилия - наследственное заболевание, обусловленное дефицитом плазменных факторов свѐртывания VIII (гемофилия А) или IX (гемофилия В) и характеризующееся кровоточивостью гематомного типа. Распространѐнность гемофилии составляет 13-14 случаев на 100 000 лиц мужского пола.
Этиология и патогенез
В зависимости от дефицита факторов свѐртывающей системы крови выделяют два вида гемофилии: гемофилия А, характеризующаяся дефицитом антигемофильного глобулина - фактора VIII; гемофилия В, сопровождающаяся нарушением свѐртывания крови вследствие недостаточности компонента тромбопластина плазмы - фактора IX. Гемофилия А встречается в 5 раз чаще, чем гемофилия В.
Гемофилией А и В (К, рецессив) болеют в основном мужчины. Патологическая хромосома Х с геном гемофилии передаѐтся от больного отца дочерям. Они являются носительницами гена гемофилии, передавая заболевание половине сыновей, наследующих изменѐнную хромосому Х, а 50% их дочерей будут носителями (кондукторами) гена гемофилии.
Причиной кровоточивости при гемофилии является нарушение первой фазы свѐртывания крови - образование тромбопластина в связи
с наследственным дефицитом антигемофильных факторов (VIII, IX). Время свѐртывания крови при гемофилии увеличено, иногда кровь больных не сворачивается в течение нескольких часов.
Клиническая картина
Гемофилия может проявиться в любом возрасте. Самыми ранними признаками заболевания могут быть кровотечения из перевязанной пуповины у новорождѐнных, кефалогематома, кровоизлияния под кожу. На первом году жизни у детей, страдающих гемофилией, кровотечение может возникнуть во время прорезывания зубов. Заболевание чаще выявляют после года, когда ребѐнок начинает ходить, становится более активным, в связи с чем возрастает риск травматизации. Гемофилии свойствен гематомный тип кровоточивости, для которого характерны гемартрозы, гематомы, отсроченные (поздние) кровотечения.
•Типичный симптом гемофилии - кровоизлияния в суставы (гемартрозы), очень болезненные, нередко сопровождающиеся высокой лихорадкой. Чаще страдают коленные, локтевые, голеностопные суставы; реже плечевые, тазобедренные и мелкие суставы кистей и стоп. После первых кровоизлияний кровь в синовиальной полости постепенно рассасывается, функция сустава восстанавливается. Повторные кровоизлияния в суставы приводят к развитию анкилоза. Кроме гемартрозов, при гемофилии возможны кровоизлияния в костную ткань с развитием асептических некрозов, декальцинации костей.
•Для гемофилии характерны гематомы - глубокие межмышечные кровоизлияния. Рассасывание их происходит медленно. Излившаяся кровь долгое время остаѐтся жидкой, поэтому легко проникает в ткани и вдоль фасций. Гематомы могут быть настолько значительными, что сдавливают периферические нервные стволы или крупные артерии, вызывая параличи и гангрены. При этом возникают интенсивные боли.

•Гемофилии свойственны продолжительные кровотечения из слизистых оболочек носа, дѐсен, полости рта, реже ЖКТ, почек. К тяжѐлым кровотечениям могут привести любые медицинские манипуляции, особенно внутримышечные инъекции. К длительным кровотечениям приводят экстракция зуба и тонзиллэктомия. Возможны кровоизлияния в головной мозг и мозговые оболочки, приводящие к летальному исходу или тяжѐлым поражениям ЦНС.
•Особенность геморрагического синдрома при гемофилии - отсроченный, поздний характер кровотечений. Обычно они возникают не сразу после травмы, а спустя некоторое время, иногда через 6-12 ч и более, в зависимости от интенсивности травмы и тяжести забо-
левания, так как первичную остановку кровотечения осуществляют
тромбоциты, содержание которых не изменено.
Степень недостаточности антигемофильных факторов подвержена колебаниям, что обусловливает периодичность в проявлениях кровоточивости. Тяжесть геморрагических проявлений при гемофилии связана с концентрацией антигемофильных факторов (табл. 15-3).
Таблица 15-3. Формы гемофилии в зависимости от концентрации антиге-
Диагностика и дифференциальная диагностика
Диагностика гемофилии основана на семейном анамнезе, клинической картине и данных лабораторных исследований, среди которых ведущее значение имеют следующие изменения.
•Увеличение длительности свѐртывания капиллярной и венозной крови.
•Замедление времени рекальцификации.
•Увеличение активированного частичного тромбопластинового времени (АЧТВ).
•Нарушение образования тромбопластина.
•Снижение потребления протромбина.
•Уменьшение концентрации одного из антигемофильных факторов
