
3 курс / Патологическая физиология / Otvety_na_patfiz_ot_Murada
.pdfЗначение лейкопений: При выраженной лейкопении наблюдается снижение резистентности организма (главным образом, противоинфекционной, а также противоопухолевой). Это обусловлено тем, что лейкоциты участвуют в реализации гуморального и клеточного звеньев иммунитета, а также фагоцитарной реакции.
19 Примеры ортоградной эмболии
Ортоградная эмболия - по току крови:
-Из венозной системы БКК и правого сердца в сосуды МКК, из левой половины сердца, аорты и крупных артерий в более мелкие артерии (сердце, почки, селезенку, кишки),
-Из ветвей портальной системы в воротную вену
20 Виды кровотечений по патогенезу
Связанных с патологией гемостаза:
1.Петехильно-синячковый (микроциркуляторный) тип характеризуется появлением безболезненных точечных (петехии) или мелкопятнистых (экхимозы) кровоизлияний в кожу и «синяков» при незначительных ушибах, в местах давления и трения одежды, в местах инъекций, при измерении артериального давления (по нижнему краю манжеты и в локтевом сгибе) и т.д. Часто сочетается с повышенной кровоточивостью слизистых оболочек (носовые кровотечения, меноррагии). Петехиально-синячковая кровоточивость характерна для тромбоцитопений, тромбоцитопатий, болезни Виллебранда, гиповитаминоза С, дисфункций тромбоцитов эндокринного (дизовариального) генеза. В связи с вторичной патологией тромбоцитов и их дефицитом отмечается также при острых лейкозах, гипо- и апластических анемиях, уремии.
2.Гематомный тип характеризуется обширными, болезненными кровоизлияниями в подкожную клетчатку, мышцы, суставы, под надкостницу, отсроченными геморрагиями после травм и хирургических вмешательств, в том числе при порезах, после экстракции зубов, а также носовыми, почечными и желудочнокишечными кровотечениями. Особенно характерно поражение опорно-двигательного аппарата - деформация суставов, ограничение подвижности в суставах, атрофия мышц конечностей и т.д. Такой тип кровоточивости типичен для гемофилий.
3.Смешанный (петехиально-гематомный) тип характеризуется петехиальносинячковыми высыпаниями, сочетающимися с обширными кровоизлияниями и гематомами (чаще в подкожную и забрюшинную клетчатку, нередко с парезом кишечника) при отсутствии поражений суставов и костей (в отличие от гематомного типа) либо с единичными геморрагиями в суставы. Отмечается при дефиците факторов протромбинового комплекса (факторов II, V, VII, Х), передозировке антикоагулянтов непрямого действия, передозировке гепарина и препаратов фибринолитического действия (стрептокиназа и др.), болезни Виллебранда и синдроме диссеминированного внутрисосудистого свертывания (ДВС) крови.
4.Васкулитно-пурпурный тип проявляется симметричной папулезно-геморрагической сыпью диаметром до 0,5-1 см на нижних или (реже) верхних конечностях и в области нижней части туловища (ягодицы), формирующейся в результате диапедеза эритроцитов через стенку сосуда в связи с повышенной проницаемостью последней. Одновременно могут возникать крапивница, артралгии, острая боль в животе с кишечным кровотечением - меленой (абдоминальная форма), признаки гломерулонефрита. Такой тип кровоточивости специфичен для геморрагического васкулита (болезни Шенлейна-Геноха) и некоторых других системных васкулитов иммунного и инфекционного генеза. Характерной чертой является длительно сохраняющаяся на месте геморрагий синюшнокоричневая пигментация. При других типах кровоточивости остаточной гиперпигментации нет.
5.Ангиоматозный тип характеризуется рецидивирующей кровоточивостью постоянной несимметричной локализации из телеангиэктазов (ангиом мелких сосудов). Такой тип кровоточивости отмечается при телеангиэктазиях (болезнь Рандю-Ослера), при которых сосудистая стенка утрачивает способность к активации факторов гемокоагуляции и тромбообразованию in vivo. При этом сохраняется способность крови к образованию сгустков при контакте с чужеродной поверхностью in vitro.
Выделяют также типы кровоточивости, не связанные с патологией гемостаза:
1.Невритический - кровоточивость из строго определенных областей тела (кровавые слезы, кровавые «очки»), возникающая после тяжелого стресса либо вследствие самовнушения.
2.Имитационный - кровоточивость, связанная с преднамеренным приемом антикоагулянтов (чаще всего непрямого действия - дикумарола, варфарина и др.) либо преднамеренной самотравматизацией.
3.Пурпура жестокого обращения - кровоточивость при избиении, щипках, укусах.
21 Лейкемический провал, значение
Лейкемический провал — очень нежелательное явление внутри организма, это признак лейкоза, или серьёзной инфекции или некоторых других угрожающих состояний. Самостоятельное лечение исключено, так это в любом случае острое состояние, требующее внимания врача. Признаки по анализам:
нет или очень мало базофилов и эозинофилов.
отсутствие созревающих форм клеток;
прогрессирующая анемия (степень тяжести растёт в процессе прогрессирующей болезни);
много "бластов" (незрелых лейкоцитов), зрелые лейкоциты при этом встречаются в единичных количествах. Между незрелыми и зрелыми образуется "окно", так как созревающих лейкоцитов нет;
повышение СОЭ;
обычно возникает тромбоцитопения.
22 Картина крови при хроническом лимфолейкозе
Хронический лимфолейкоз- это опухоль иммунокомпетентной ткани, состоящая преимущественно из зрелых лимфоцитов, представленных в большинстве случаев В-клетками.
Картина крови: Характерен лейкоцитоз; в мазках крови преобладают зрелые узкоцитоплазменные лимфоциты, содержание которых может доходить до 80% и более. Важным признаком служит появление дегенеративных форм лимфоцитов - теней Гумпрехта (результат раздавливания качественно неполноценных лимфоцитов при приготовлении гематологических мазков), голых ядер лимфоцитов и форм Ридера. Количество лимфоцитов в костном мозгу составляет не менее 30% всех миелокариоцитов. Разрастание лимфоидной ткани имеет место в лимфатических узлах, селезенке и печени, что сопровождается увеличением указанных органов.
23Ядерный сдвиг вправо, значениесмотри в 11 вопрос
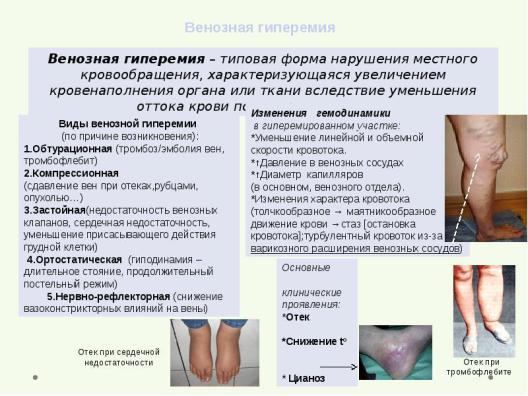
24Особенности кровотока при венозном стазе
25 Причины лейкопении
1)Инфекционный фактор (вирусы гриппа, кори, брюшнотифозной палочки)
2)Лекарственные препараты (сульфаниламиды, барбитураты, цитостатики)
3)Бензол
4)Дефицит Витамина B12
5)Анафилактический шок
6)Гиперспленизм
7)Генетический дефект пролиферации и дифференцировки нейтрофильных гранулоцитов
26 Лейкемоидные реакции, отличие от лейкозов
Лейкемоидные реакции -патологические реакции системы крови, характеризующиеся изменениями в периферической крови (увеличением общего количества лейкоцитов до 30-109 /л и выше, появлением незрелых форм лейкоцитов), сходными с таковыми при лейкозах и исчезающими после купирования вызвавшего их первичного процесса. При этом клеточный состав костного мозга (в отличие от лейкозов) остается нормальным, также лейкемоидные реакции четко связаны действующим фактором и исчезают после успешного лечения
27 Острая и хроническая постгеморрагическая анемия, картина крови
Острая постгеморрагическая анемия в первые часы после кровопотери характеризуется нормальным или даже несколько увеличенным (вследствие выхода из депо) количеством эритроцитов и уровнем гемоглобина в единиuе объема крови на фоне нормоцитемической гиповолемии и уменьшения абсолютного количества эритроцитов. Качественные изменения эритроцитов в мазке крови отсутствуют. Через 2 -3 ч после остановки кровотечения количество эритроцитов и уроступл вень гемоглобина в единице объема крови несколько уменьшаются за счет поения тканевой жидкости в сосуды (гемодилюционная анемия); ЦП остается в норме. При сильной кровопотере без введения эритроцитарной массы через 2 3 дня ОЦК восстанавливается за счет поступления жидкости в сосуды из пищеварительного канала или переливания кровезаменителей. При этом количество эритроцитов и уровень гемоглобина в единице объема крови значительно уменьшаются без качественных изменений эритроцитов. На 5-й день кровопотери усиливается пролиферация клеток эритроцитарного ростка костного мозга под влиянием эритропоэтина, продукция которого повышается в результате гипоксии. В крови увеличивается количество полихроматофильных эритроцитов (ретикулоцитов), появляются единичные нормобласты (регенераторная анемия). ЦП снижается (гипохромная анемия), поскольку ускоренная регенерация опережает созревание клеток, которые не
успевают утратить признаки незрелости (ядро, зернистость) и насытиться гемоглобином. Количество эритроцитов и уровень гемоглобина в единице объема крови постепенно приходят в норму.
Хроническая постгеморрагическая анемия сопровождается уменьшением запасов железа в организме в случае повторных кровопотерь и, следовательно, развитием железодефицитной анемии с низким уровнем гемоглобина, снижением ЦП и появлением в мазке крови гипохромных эритроцитов, микроцитов. При угнетении кроветворения такая анемия является гипорегенераторной (резкое уменьшение регенеративных форм эритроцитов).
28 Механизм истинного стаза
Механизм развития истинного стаза объясняется внутрикапиллярной агрегацией эритроцитов, т. е. их склеиванием и образованием конгломератов, затрудняющих движение крови. При этом повышается периферическое сопротивление. Агрегация возникает в результате изменения физических свойств плазмолеммы эритроцитов под действием факторов, проникающих внутрь капилляра. На основании результатов электронно-микроскопического исследования феномена агрегации эритроцитов установлено, что их поверхность, гладкая в нормальных условиях, при усиленной агрегации становится неровной, ''шероховатой''. При этом изменяются сорбционные свойства эритроцитов относительно некоторых красителей, что свидетельствует о нарушении их физико-химического состояния.
В патогенезе истинного стаза большое значение имеет замедление кровотока в капиллярах в результате ее сгущения. Ведущую роль играет повышенная проницаемость стенки капилляров, расположенных в зоне стаза. Этому способствуют этиологические факторы, вызывающие стаз, и метаболиты, образующиеся в тканях. Особое значение в механизме стаза имеют БАВ (серотонин, брадикинин, гистамин), а также ацидотический сдвиг тканевой реакции среды и ее коллоидное состояние. Как результат, повышается проницаемость сосудистой стенки и возникает расширение сосудов, что обусловливает сгущение крови и замедление кровотока, агрегацию эритроцитов и, в конечном итоге, стаз. Особенно важными являются выход альбуминов из плазмы крови в ткани и относительное повышение в ней уровня фибриногена и глобулинов. Это приводит к снижению суммарного отрицательного заряда белков плазмы крови, что, в свою очередь, сопровождается ослаблением элекростатического заряда эритроцитов, их склеиванием и нарушением взвешенного состояния.
30 Как изменяется обмен веществ в первую стадию гиперемии ?
К основным разновидностям физиологи ческой артериальной гипер емии относятся рабочая, или функциональная, а также реактивная гиперемия. Рабочая гиперемия это ускорение кровотока в органе, сопровождающееся усилением его функций (гиперемия поджелудочной железы во время пищеварения, скелетной мышцы при ее сокращении, увеличение коронарного кровотока при интенсивной работе сердца, приток крови к головному мозгу вследствие психической нагрузки). Реактивная гиперемия возникает после кратковременного ограничения кровотока. Развивается обычно в почках, головном мозге, коже, кишечнике, мышцах. Максимум реакции наблюдается через несколько секунд после восстановления перфузии. Ее продолжительность определяется длительностью окклюзии. За счет реактивной гиперемии устраняется ''задолженность'' по кровотоку, возникшая при окклюзии.
31 Гемолитическая болезнь, рант-болезнь
Гемолитическая болезнь – смотри в 1 вопросе
Рант-болезнь развивается у новорожденных животных после трансплантации им во время эмбрионального развития или в период новорожденности гомологичных кроветворных тканей от взрослых организмов
Механизм развития патологического процесса обусловлен несколькими моментами: иммунологической незрелостью эмбрионов и новорожденных организмов, в силу которой чужеродный трансплантат не может быть отторгнут; способностью пересаживаемых клеток к приживлению и размножению; наличием в пересаживаемой ткани иммунологически активных лимфоидных клеток. Колонизация донорскими клетками организма иммунологически инертного новорожденного заканчивается иммунологической реакцией пересаженных клеток против тканей реципиента (реакция «трансплантат против хозяина»). Синдром рантболезни складывается из нескольких типичных проявлений: 1) отставание в росте и развитии, резкое истощение, диарея; 2) дерматиты с поражением кожных придатков; 3) резкие нарушения в кроветворной системе: пролиферация, а затем атрофия лимфоидной ткани, анемия, фокальные некротические изменения, выраженная спленомегалия.
32 Механизм образования белого тромба
Белый тромб называется также серым, агглютинационным, поскольку в нем преобладают агглютинированные тромбоциты, а также фибрин и лейкоциты. Микроскопически нем различают в преимущественно тромбоциты, образующие многоэтажные балки, напоминающие ветвления кораллов и волокнистые , сетчатые, грубозернистые массы, положительно окрашивающиеся на фибрин. Макроскопически белый тромб имеет белую или серую окраску, спаен со стенкой сосуда, поверхность его гофрированная, консистенция сухая, крошащаяся. Локализуется в артериях и полостях сердца — между трабекулярными мышцами, на створках клапанов. Образуется медленно при быстром токе крови.
Стадии образования:
1.Повреждение эндотелия и первичный спазм сосудов. Спазм: секреция эндотелиоцитами эндотелинов Высвобождение Са++ Торможение синтеза NO (стимуляция гемостаза) (сужение сосудов) • Повреждение эндотелия сопровождается обнажение субэндотелиальных тканевых структур, в частности, коллагена.
2.Адгезия тромбоцитов к участку деэндотелизации.
•Под действием коллагена и содержащегося в субэндотелии фактора Виллебранда происходит быстрая активация тромбоцитов, которые, изменяя свою форму, набухая и образуя шиповидные отростки, адгезируют к волокнам соединительной ткани по краям раны.
•Фактор Виллебранда образует своеобразные мостики между коллагеном субэндотелия сосудов и рецепторами (Iв) тромбоцитов. Адгезия тромбоцитов связана с взаимодействием трех компонентов:
•1) специфических рецепторов мембран тромбоцитов (гликопротеина Ib, IIIа);
•2) коллагена;
•3) фактора Виллебранда и некоторых других белков (тромбоспондин, фибронектин).
3.Активация тромбоцитов и вторичный спазм сосудов. Тромбоциты активируются: • коллагеном (играет главную роль), • тромбином (активирует фосфолипазу С ИТФ Са++) норадреналином Активируются ферменты: гликозилтрансфераза, фосфолипаза А 2, которая запускает реакции высвобождения арахидоновой кислоты и образование из нее простагландинов PGG 2 и PGH 2, из которых в тромбоцитах образуется тромбоксан А 2, обладающий мощным агрегирующим и сосудосуживающим эффектом(вторичный спазм сосудов).
4.Агрегация тромбоцитов. (обратимая фаза – 2 мин, необратимая → выход серотонина, адреналина, тромбоксана А 2) Под влиянием аденозиндифосфата (АДФ), Тх. А 2, катехоламинов и серотонина, выделяющихся из поврежденных клеток, а также коллагена повышается способность тромбоцитов к агрегации.
5.Ретракция – образование белого тромба. Образуется в результате агрегации тромбоцитов. Участвует тромбостенин – сократительный белок тромбоцитов, который обеспечивает сближение тромбоцитов и уплотнение тромба.
33 Виды лейкоцитов, формула крови

34 Почему развивается тромбогеморагический синдром ?-смотри
5 вопрос
35 Картина крови при железодефицитной анемии
Картина крови. ЖДА -анемия с эритробластным типом кроветворения. гипохромная (ЦП составляет 0,6 и менее, до 0,4). Количество гемоглобина снижено в большей степени, чем количество эритроцитов, которое может быть в пределах нормы в начальной стадии развития ЖДА . Для мазка крови характерны гипохромия, ''тени'' эритроцитов, наличие анулоцитов, микроцитоз, пойкилоuитоз. Количество ретикулоцитов зависит от регенераторной способности эритроцитарного ростка, но чаще это гипорегенераторная анемия.
36 Механизм возникновения красного тромба
32 вопрос + красный тромб, помимо тромбоцитов и фибрина, содержит большое число эритроцитов, образуется быстро при медленном токе крови (обычно в венах)
37 Жировая эмболия эндогенного происхождения
Жировая эмболия наблюдается при попадании в кровь капель жира, преимущественно эндогенной этиологии (вследствие раздробления трубчатых костей, повреждения подкожной или тазовой клетчатки, жирового перерождения печени). С возрастом в результате замещения красного костного мозга трубчатых костей желтым и увеличения содержания в нем жиров с низкой температурой плавления опасность возникновения жировой эмболии возрастает. Поскольку источник эмболии локализуется преимущественно в бассейне вен большого круга кровообращения, жировая эмболия развивается, прежде всего, в сосудах малого круга кровообращения. Лишь со временем возможно проникновение капель жира через легочные капилляры (или артериовенозные анастомозы малого круга кровообращения) в левую половину сердца и артерии большого круга кровообращения. Количество жира, которое может вызвать смертельную жировую эмболию, у различных видов животных составляет от 0,9 до 3 мл/кг.
38 Картина крови при хроническом миелолейкозе
Картина крови: Хронический миелолейкоз характеризуется увеличением количества нейтрофильных rранулоцитов (метамиелоцитов, палочкоядерных, сегментоядерных) с ядерным сдвигом лейкоцитарной формулы влево до миелоцитов, промиелоцитов и единичных миелобластов. Может увеличиваться количество эозинофильных и базофильных rранулоцитов (эозино-базофильная ассоциация). Наблюдаются
дегенеративные изменения клеток. В терминальной стадии наступает бластный криз, при котором в крови резко возрастает количество бластных клеток миелобластов и недифференцированных бластов.
39 Пути движения эмболов
Пути движения эмболов:
1) ортоградная эмболия - эмбол движется по току крови.
2)ретроградная эмболия -против тока крови из-за его тяжести.
3)парадоксальная эмболия - эмбол проходит из вен большого круга кровообращения в артерии большого круга кровообращения через дефекты в перегородках сердца, исключая малый круг кровообращения
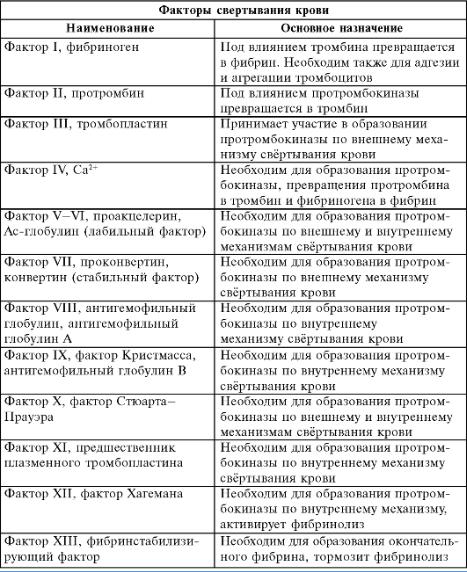
40 Факторы тромбообразования
МОЖНО СКАЗАТЬ СЛЕДУЮЩЕЕ:
МЕСТНЫЕ. 1 Изменения сосудистой стенк. При выработке эндотелием противосвертывающих факторов тромбоза не происходит. Особым противосвертывающим фактором является простациклин. Он препятствует склеиванию тромбоцитов. Повреждение эндотелия ведет к тромбообразованию. 2 Замедление тока крови и 3 Нарушение тока крови способствуют тромбообразованию. Обычно эти факторы сопровождают такие
патологические процессы, как-то: аневризмы сосудов и сердца, варикозные расширения вен, чаще на ногах, ослабление сердечной деятельности.
ОБЩИЕ. 1 Нарушение регуляции гемостаза. Это изменение соотношения между свертывающей и противосвертывающей системами. Причины:1)инфекции, аутоаллергия, интоксикация, неправильное лечение при использовании коагулянтов и антикоагулянтов. 2 Изменения качества крови. Это: увеличение грубодисперстный фракций белка, увеличение количества тромбоцитов, увеличение вязкости крови. Причины: лейкозы, атеросклероз, ревматические болезни, лекарства, стероиды, контрацептивы.
Сердечно-сосудистая система
1 Виды сердечной недостаточности
Различают три патофизиологических варианта сердечной недостаточности.
1. Сердечная недостаточность от перегрузки, развивающейся при: болезнях, которые обусловливают усиленный приток крови к сердцу или определенному его отделу (например, порок сердца или чрезмерная физическая нагрузка, артериовенозные фистулы); повышение сопротивления сердечному выбросу при гипертензии в сосудах большого или малого круга кровообращения или стенозирующих пороках сердца.
2.Сердечная недостаточность вследствие повреждения миокарда, вызванная инфекцией, интоксикацией,
гипоксией, авитаминозом, нарушением венечного кровообращения, физическим и психическим перенапряжением, некоторыми наследственными дефектами обмена. В таких случаях недостаточность развивается даже при нормальной или уменьшенной нагрузке на сердце.
3.Смешанная форма сердечной недостаточности, возникающая при сочетании повреждения миокарда и его перегрузки (например, при ревматизме, который характеризуется комбинацией воспалительного повреждения миокарда и нарушением клапанного аппарата сердца). Такой вариант сердечной недостаточности наблюдается и в тех случаях, когда вследствие дистрофических изменений или гибели части мышечных волокон сердца на остальные приходится повышенная нагрузка.
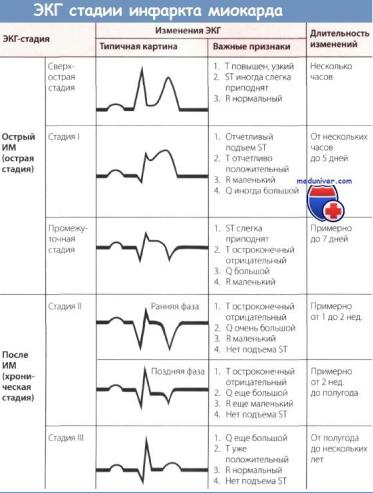
2 Особенности инфаркта миокарда на ЭКГ
3 Некоронарные механизмы развития ИБС
Некоронароrенные повреждения сердца. Если повреждение миокарда непосредственно не связано с нарушением его кровоснабжения по коронарным сосудам, то такое повреждение называется некоронарогенным. Сушествует множество клинических причин, перечисленных выше, и несколько экспериментальных модели некроза сердечной мышцы, развитие которого не связано с патологией сосудов сердца.
Так, гипоксический некроз миокарда может быть воспроизведен с помощью различных видов гипоксии экзогенной, гемической, тканевой. Возникновению некроза при гипоксии способствует дополнительная физическая нагрузка ил11 эмоциональное возбуждение с активацией симпато-адреналовой системы (например, стрессовая ситуация у человека или фиксация животных в неудобной позе).
Электролитно-стероидная кардиопатия с некрозом. Согласно наблюдениям Селье, при введении крысам большого количества солей натрия в сочетании с некоторыми анионами (сульфатами, фосфатами) в сердце образуются очаги повреждения дегенеративно-некротического характера, которые часто сопровождаются гиалинозом сосудов других органов. Эти повреждения распространяются или возникают после использования меньшего количества солей, если одновременно вводятся некоторые стероидные гормоны надпочечников. На таком фоне легче развиваются повреждения сердца, обусловленные другими причинами, а также наблюдается более тяжелое их течение. Например, даже невысокие дозы норадреналина, производных кальциферола, гипоксия, мышечное напряжение или, наоборот, значительное ограничение подвижности приводят к распространению некроза миокарда. Соли калия и магния при этом оказывают защитное действие.
Иммунные повреждения сердца возможны после введения в организм экспериментальных животных гетерогенной сыворотки, содержащей антитела к белкам сердечной мышцы животных данного вида (кардиоцитотоксины). Доказано также. что в организме могут образовываться антитела и сенсибилизированные лимфоциты, повреждающее действие которых направлено против тканей собственного сердца. Этому способствует проникновение в кровь денатурированных компонентов некротизированных
сердечных миоцитов. Повреждение сердца могут обусловливать и циркулирующие иммунные комплексы антиген антитело комплемент.
Активация пероксидного окисления липидов кардиомиоцитов может быть следствием избытка прооксидантных Fe2+ Mn2+ Cu2+ Cd2+ Со2+ Ni2+ РЪ2+ или недо- ' ' ' ' ' ' статка антиоксидантных Zn2+ и Se2+ (см. главу XII ''Патологическая физиология обмена микроэлементов'') и/или дефицита витаминов С, Р, Е и группы В (с?-1. главу XIII ''Патологическая физиология обмена витаминов'').
4 Патогенез первичной гипертензии
В зависимости от того, увеличение какого из двух параметров (Q или R) способствует повышению артериального давления, различают следующие гемодинамические типы первичной артериальной гипертензии: 1) гиперкинетический увеличенный Q, не измененный или несколько сниженный R; 2) эукинетический - увеличение как Q, так и R; 3) гипокинетический значение Q не изменено или несколько уменьшено, R резко повышено. Вторичная артериальная гипертензия также может иметь различные гемодинамические типы. Например, гипертиреоз вследствие усиления работы сердца под влиянием тиреоидных гормонов и, соответственно, увеличения Q соответствует гиперкинетическому типу. Гипотиреоз, наоборот, сопровождается отложением мукополисахаридов в стенке артериол, их сужением, повышением R, ослаблением сердечной деятельности и уменьшением Q, что соответствует гипокинетическому типу. Следует отметить, что на начальном этапе первичной артериальной гипертензии в молодом и среднем возрасте основным ее признаком является повышение артериального давления, обусловленное не увеличением сосудистого тонуса, а усиленнои сократительнои деятельностью миокарда, что соответствует гиперкинетическому типу артериальной гипертензии. При дальнейшем развитии заболевания гиперкинетический тип переходит в эукинетический и гипокинетический. На вопрос, касается ли это так называемой изолированной систолической артериальной гипертензии, возникающей у лиц пожилого возраста (после 65 лет) на фоне сниженной эластичности сосудов, в настоящее время утвердительно ответить невозможно. Наследственная, стрессорная или центрально-ишемическая гиперактивация симпатической нервной системы непосредственно и в результате стимуляции секреции мозговым веществом надпочечников норадреналина и адреналина посредством воздействия на 131 -адренорецепторы миокарда повышает частоту v и силу сердечных сокращении, а с помощью влияния на а-адренорецепторы вызывает спазм неисчерченных мышц артерий, что повышает периферическое сопротивление в некоторых органах. Благодаря одновременному сосудорасширяющему действию адреналина на 132 -адренорецепторы сосудов скелетных мышц, которые представляют большую часть сосудов тела, активация симпатоадреналовой системы приводит к увеличению мое при практически неизмененной величине ОПС. Кроме того, симпатоадреналовая система через а-адренорецепторы стимулирует вазоконстрикцию вен, увеличивая приток венозной крови к сердцу. Благодаря влиянию на 131 -адренорецепторы гранулярных клеток юкстагломерулярного аппарата почек гиперактивация симпатического отдела нервной системы стимулирует секрецию ренина, который активирует РААС и, соответственно, почечную реабсорбцию натрия и воды. Посредством активации а1 -адренорецепторов симпатоадреналовая система стимулирует Nа+,Н+-противопереносчики на апикальной мембране нефроцитов, что непосредственно усиливает реабсорбцию натрия в проксимальных канальцах нефрона. Все это вызывает гиперволемию иувеличивает приток крови к сердцу. Однако сильнее всего ОЦК увеличивается при наследственной или приобретенной стимуляции РААС. Наиболее значимую роль в кардиоваскулярной патологии играет ангиотензин II . Он может быть как циркулирующим гормоном компонентом РААС, так и местным медиатором, который продуцируется многими тканями, в том числе сердцем и сосудами, в ответ на их повреждение. Ангиотензин II посредством АТ1 - рецепторов повышает вазомоторный тонус вследствие прямой стимуляции сокращений гладких мышц сосудов, угнетения высвобождения эндотелием NO и простациклина, а также инициации выработки эндотелиоцитами мощного вазоконстриктора эндотелина. Ангиотензин II непосредственно стимулирует реабсорбцию натрия в проксимальных канальцах и посредством активации секреции альдостерона клубочковой зоной коркового вещества надпочечников увеличивает реабсорбцию натрия в собирательных трубках. Усиленный приток крови в правое предсердие приводит к повышению чес и без предварительной активации симпатической нервной системы. Часть данного эффекта обусловлена прямым растяжением и раздражением атипичных клеток синусно-предсердного узла, однако бульшая роль в ускорении сердечных сокращений прина,цлежит развитию рефлекса Бейнбриджа: предсердные рецепторы растяжения посьmают импульсы по афферентным волокнам блуждающего нерва в продолговатый мозг, а эфферентные сигналы передаются по симпатическим нервам к сердцу, что повышает частоту и силу сердечных сокращений. Кроме того, чрезмерное наполнение левого желудочка и его растяжение по закону Франка Старлинга (гетерометрический механизм компенсации) дополнительно увеличивает силу сердечных сокращений и УОС. Все это повышает МОС и артериальное давление по гиперкинетическому типу. У здорового человека (при отсутствии нарушений нейроэндокринной регуляции и функции почек) непрерывно осуществляется контроль системного артери - ального давления. Так, внезапное повышение тонуса симпатического отдела нервной системы и артериального давления при психической или физической нагрузке вызывает раздражение синокаротидных и аортальных барорецепторов, импульсы от которых по афферентным волокнам языкоглоточного и блуждающего нервов поступают в продолговатый мозг, где обусловливают торможение тонической активности симпатических сосудосуживающих нервов и возбуждают парасимпатические центры блуждающих нервов. В результате этого происходит расширение артериол и вен в периферических отделах большого круга кровообращения, u уменьшение частоты и силы сердечных сокращении, что снижает артериальное давление. Если
