
3 курс / Патологическая анатомия / СтруковСеровПатологическая_анатомия_2015
.pdf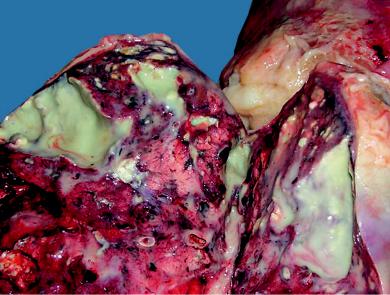
450 |
Частная патологическая анатомия |
Рис. 13-9. Хроническая пневмония, пневмониогенные абсцессы
При хронической пневмонии участки карнификации и фиброза сочетаются с полостями хронических пневмониогенных абсцессов (рис. 13-9). Вдоль лимфатических сосудов в межлобулярных перегородках, в периваскулярной и перибронхиальной ткани развиваются хроническое воспаление
ифиброз, приводя к эмфиземе легкого, которая поддерживается хроническим бронхитом — панбронхитом, деформирующим перибронхитом. В стенках мелких и более крупных сосудов наблюдают воспаление и склероз вплоть до облитерации просвета. Хроническая пневмония обычно возникает в пределах сегмента или доли в связи с бронхогенным распространением, в процесс вовлечены одно или оба легких.
Одна из особенностей хронической пневмонии — необычная склонность к обострениям, которая связана с ослаблением дренажной функции бронхов и недостаточностью лимфатических сосудов, наличием бронхоэктазов
иочагов нагноения. Каждое обострение сопровождается свежими очагами воспаления, увеличением размеров очагов поражения, усилением склероза, который приводит к пневмофиброзу с деформацией легочной ткани, обструктивной эмфиземе, редукции капиллярного русла в очаге поражения
идалеко за его пределами.
Интерстициальные заболевания легких
Среди них основное значение имеет фиброзирующий (фиброзный) альвеолит — гетерогенная группа болезней легких, характеризующаяся первич-
Глава 13. Болезни органов дыхания |
451 |
ным воспалением в межальвеолярном легочном интерстиции (пневмонитом) с развитием двустороннего диффузного пневмофиброза.
Выделяют три нозологические формы фиброзирующего альвеолита.
Классификация
•Идиопатический фиброзирующий альвеолит — проявление других заболеваний, прежде всего системных заболеваний соединительной ткани (ревматических болезней) и активного вирусного хронического гепатита — синдрома Хаммена–Рича. Идиопатический фиброзирующий альвеолит составляет 40–60% диффузных фиброзов легких. Преобладают его хронические формы; болезнь Хаммена–Рича встречается значительно реже.
•Экзогенный аллергический альвеолит широко распространен среди лиц, занятых в сельском хозяйстве (легкое фермера), птицеводстве (легкое птицевода) и животноводстве, в текстильной и фармацевтической промышленности.
•Токсический фиброзирующий альвеолит участился у лиц, контактирующих с гербицидами, минеральными удобрениями, находящихся на лечении в онкологических и гематологических стационарах.
Этиология идиопатического фиброзирующего альвеолита не установлена, предполагают его вирусную природу. Среди этиологических факторов экзогенного аллергического альвеолита велико значение ряда бактерий
игрибов, пыли, содержащей антигены животного и растительного происхождения, медикаментозных препаратов. Токсический фиброзирующий альвеолит связан с пневмотропным действием лекарственных средств — алкилирующих цитостатических и иммуносупрессивных препаратов, противоопухолевых антибиотиков, противодиабетических препаратов.
Основную роль в патогенезе фиброзирующего альвеолита играет иммунокомплексное повреждение капилляров межальвеолярных перегородок
истромы легких, к которому присоединяется клеточный иммунный цитолиз. Не исключают роль аутоиммунизации и наследственной несостоятельности коллагена стромы легких. При токсическом фиброзирующем альвеолите иммунопатологический механизм повреждения может сочетаться с непосредственным пневмотропным действием патогенного фактора.
Патологическая анатомия. На основании изучения биоптатов легких установлены три стадии морфологических изменений легких при фиброзирующем альвеолите (пневмоните).
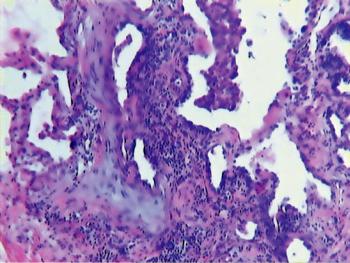
•В стадии альвеолита, которая существует долгое время, происходит нарастающая диффузная инфильтрация интерстиция альвеол, альвеолярных ходов, стенок респираторных и терминальных бронхиол нейтрофилами, лимфоцитами, макрофагами, плазматическими клетками (диффузный альвеолит) (рис. 13-10). Нередко процесс принимает очаговый гранулематозный характер, образуются макрофагальные гранулемы в интерстиции и в стенке сосудов — гранулематозный альвеолит. Клеточная инфильтрация ведет к утолщению альвеолярного интерстиция, сдавлению капилляров, гипоксии.
•Стадия дезорганизации альвеолярных структур и пневмофиброза характеризуется глубоким повреждением — разрушением эндотелиальных
452 |
Частная патологическая анатомия |
Рис. 13-10. Фиброзирующий альвеолит
и эпителиальных мембран, эластических волокон, усилением клеточной инфильтрации альвеолярного интерстиция, которая распространяется за его пределы и поражает сосуды и периваскулярную ткань. В интерстиции альвеол усилено образование коллагеновых волокон, развивается диффузный пневмофиброз.
•В стадии формирования сотового легкого развиваются альвеолярно-капил- лярный блок и панацинарная эмфизема, бронхиолоэктазы, на месте альвеол появляются кисты с фиброзно измененными стенками. Как правило, возникает гипертензия в малом круге кровообращения. Гипертрофия правого сердца, которая появляется еще во второй стадии, прогрессирует, в финале развивается сердечно-легочная недостаточность.
Пневмофиброз
Пневмофиброз — разрастание в легком соединительной ткани, что завершает многие процессы в легких. Он развивается в участках карнификации неразрешившейся пневмонии, по ходу оттока лимфы от очагов воспаления, вокруг лимфатических сосудов межлобулярных перегородок, в перибронхиальной и периваскулярной тканях, в исходе пневмонита.
При пневмофиброзе вследствие склероза сосудов и редукции капиллярного русла возникает гипоксия легочной ткани, которая активирует коллагенообразовательную функцию фибробластов, еще более способствует пневмофиброзу и затрудняет кровообращение в малом круге. Развивается гипертрофия правого желудочка сердца (легочное сердце), которая завершается сердечной декомпенсацией.
Глава 13. Болезни органов дыхания |
453 |
При прогрессировании пневмофиброза, обострениях бронхита, обструктивной очаговой или диффузной эмфиземе происходит перестройка легочной ткани — изменение структуры ацинуса, образование псевдожелезистых структур, склероз стенок бронхиол и сосудов, редукция капилляров. Паренхима легкого деформируется с образованием кистевидных расширений альвеол и фиброзных полей на месте разрушенной ткани. При наличии фиброза, эмфиземы, деструкции, репарации, перестройки и деформации легких говорят о пневмоциррозе.
ПНЕВМОКОНИОЗЫ
Превмокониозы — см. Профессиональные болезни и Хронические неспецифические заболевания легких.
РАК ЛЕГКОГО
Рак легкого в подавляющем большинстве случаев развивается из эпителия бронхов и очень редко — из альвеолярного эпителия. Поэтому когда говорят о раке легкого, то имеют в виду прежде всего бронхогенный рак легкого; пневмониогенный рак легкого находят не более чем в 1% случаев. Рак легкого с 1981 г. занимает первое место в мире среди злокачественных опухолей как по темпам роста заболеваемости, так и смертности. Заболеваемость и смертность наиболее высоки в экономически развитых странах. Так, в Великобритании, Шотландии и Венгрии в 1985–1986 гг. заболеваемость раком легкого на 1 млн населения составила соответственно 1068, 1158 и 990 человек. В СССР с 1978 г. рак легкого занимает первое место среди злокачественных новообразований у мужчин и второе — у женщин. Заболеваемость находится на среднем уровне, но темпы роста выше средних показателей в мире и составляют 3,1%. Смертность от рака в нашей стране составила в 1980 г. 25,9%.
Среди больных раком легкого преобладают мужчины, у них он встречается в 4 раза чаще, чем у женщин.
Классификация учитывает локализацию, характер роста, макроскопическую форму и микроскопический вид (см. ниже).
Клинико-анатомическая классификация рака легкого (Струков А.И., 1956)
•По локализации:
–прикорневой (центральный) — исходящий из стволового, долевого и начальной части сегментарного бронха;
–периферический — исходящий из периферического отдела сегментарного бронха и его ветвей и из альвеолярного эпителия;
–смешанный (массивный) рак.
•По характеру роста:
–экзофитный (эндобронхиальный);
–эндофитный (экзобронхиальный и перибронхиальный).
454 |
Частная патологическая анатомия |
•По макроскопической форме:
–бляшковидный;
–полипозный;
–эндобронхиальный диффузный;
–узловатый;
–разветвленный;
–узловато-разветвленный.
•По гистологическому виду:
–плоскоклеточный (эпидермоидный);
–аденокарцинома;
–недифференцированный анапластический: мелкоклеточный, крупноклеточный;
–железисто-плоскоклеточный;
–карцинома бронхиальных желез: аденоидно-кистозная, мукоэпидермоидная.
Этиология и патогенез. В этиологии центрального рака легкого имеют значение, прежде всего, вдыхаемые канцерогенные вещества, курение. Среди больных центральным раком легкого 90% курильщиков. В развитии периферического рака легкого велика роль канцерогенных веществ, проникающих с кровью и лимфой. Определенную роль в возникновении рака легкого играет хроническое воспаление, ведущее к пневмосклерозу, хроническому бронхиту, бронхоэктазам. На их почве развиваются гиперплазия, дисплазия, метаплазия и дисплазия эпителия, способствующие образованию рака (предраковые изменения).
Морфогенез центрального рака легкого связан с предраковыми изменениями эпителия крупных бронхов — базально-клеточной гиперплазией, дисплазией и плоскоклеточной метаплазией. Морфогенез периферического рака легкого иной. Эта форма рака возникает в очагах пневмосклероза после перенесенного туберкулеза, пневмонии, инфаркта легкого, вокруг инородных тел — «рак в рубце». В рубце появляются условия для злокачественной трансформации клеток: депонирование преимущественно экзо- и эндогенных канцерогенов, гипоксия, местная иммуносупрессия, нарушение межклеточных взаимодействий. В очагах пневмосклероза при периферическом раке обнаруживают более широкий спектр предопухолевых изменений — базально-клеточную гиперплазию, плоскоклеточную метаплазию, дисплазию эпителия мелких бронхов, бронхиол и альвеол, аденоматозную гиперплазию и так называемые опухольки.
Ключевой момент патогенеза рака легкого — повреждение генома эпителиальной клетки. При этом выделяют три типа генетических изменений:
хромосомные аберрации, точечные мутации, активации и повреждение протоонкогенов. Протоонкогены — нормальные гены клеток, являющиеся прародителями вирусных и невирусных онкогенов.
Патологическая анатомия. Прикорневой (центральный) рак составляет 45–50% всех случаев рака легкого. Развивается в слизистой оболочке стволового, долевого и начальной части сегментарного бронхов первоначально в виде небольшого узелка (бляшки) или полипа. В дальнейшем,
Глава 13. Болезни органов дыхания |
455 |
а |
|
б |
|
в |
|
|
|
|
|
г |
|
д |
|
е |
|
|
|
|
|
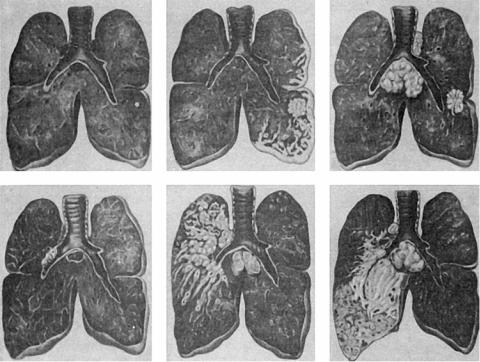
Рис. 13-11. Схематическое изображение форм рака легкого. Верхний ряд (а–в) — периферический рак, нижний (г–е)— центральный рак
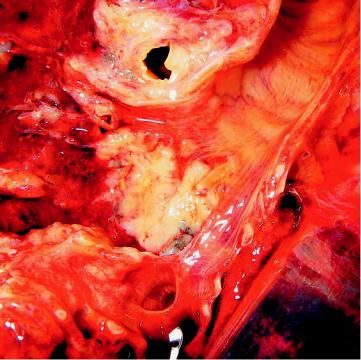
в зависимости от характера роста (экзофитный, эндофитный), приобретает форму эндобронхиального диффузного, узловатого, разветвленного или узловаторазветвленного рака (рис. 13-11, 13-12). Часто, и рано не достигая больших размеров, осложняется сегментарным или долевым ателектазом — почти постоянным спутником прикорневого рака. Ателектаз ведет к нарушению дренажной функции бронха, развитию пневмонии, абсцесса, бронхоэктазов, тем самым маскируя небольшого по величине рак бронха. Из крупного бронха опухоль при эндофитном росте распространяется на ткань средостения, перикард и плевру. Плеврит при этом носит серозно-геморрагический или геморрагический характер. Прикорневой рак часто имеет строение плоскоклеточного, реже — железистого или недифференцированного рака.
Периферический рак обнаруживают у 50–55% больных раком легкого, он возникает в слизистой оболочке периферического отдела сегментарного бронха, его более мелких ветвей и бронхиол, редко — из альвеолярного эпителия (рис. 13-13). Периферический рак долгое время растет экспансивно в виде узла, достигая иногда больших размеров (диаметром до 5–7 см). Он не проявляется клинически до тех пор, пока его не обнаруживают при случайном обследовании. Он не достигает плевры или стволового и сег-
456 |
Частная патологическая анатомия |
Рис. 13-12. Прикорневой (центральный) рак легкого
ментарного бронхов, сдавление и прорастание которых вызывают нарушение дренажной функции бронхов и компрессионный или обтурационный ателектаз. Часто рак развивается в рубце (капсуле заживших туберкулезных очагов, зарубцевавшемся инфаркте легкого) вблизи плевры в любом участке легкого, может перейти на плевру, вследствие чего она утолщается, и в плевральной полости скапливается серозно-геморрагический или геморрагический экссудат, сдавливающий легкое. Иногда самым ранним проявлением небольшого периферического рака являются многочисленные гематогенные метастазы. Периферический рак имеет строение железистого, реже — плоскоклеточного или недифференцированного рака.
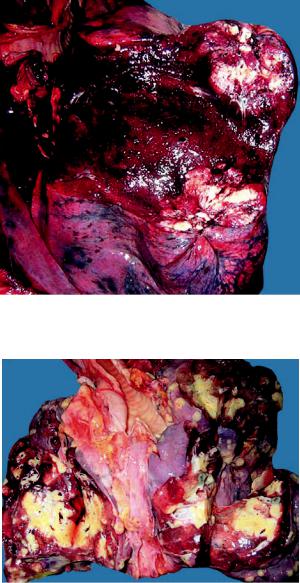
Смешанный (массивный) рак легкого встречается редко — в 2–5% случаев. Он представляет собой мягкую, белесоватую, нередко распадающуюся ткань, которая занимает всю долю или даже все легкое (рис. 13-14). Решить вопрос об источнике роста не представляется возможным. Массивный рак чаще имеет строение недифференцированного рака или аденокарциномы.
Гистологические виды рака легкого
Гистологическое строение рака легкого определяется источником его происхождения (покровным и железистым эпителием бронхов, пневмо-
Глава 13. Болезни органов дыхания |
457 |
Рис. 13-13. Периферический рак легкого
Рис. 13-14. Смешанный (массивный) рак легкого
цитами второго типа, эндокринными клетками) и степенью дифференцировки опухоли (дифференцированный и недифференцированный рак). В дифференцированном раке легкого, как правило, сохранены признаки ткани, из которой он исходит: слизеобразование — в аденокарциноме, кератинообразование — в плоскоклеточном раке.
458 |
Частная патологическая анатомия |
Плоскоклеточный (эпидермоидный) рак |
может быть высоко-, умеренно- |
инизкодифференцированным. Для высокодифференцированного рака характерно образование кератина многими клетками и формирование раковых жемчужин (плоскоклеточный рак с ороговением; см. рис. 10-11). Для умеренно дифференцированного рака характерны митозы и полиморфизм клеток, некоторые из которых содержат кератин. Для низкодифференцированного плоскоклеточного рака — еще больший полиморфизм клеток
иядер (полигональные и веретенообразные клетки), большое количество митозов, кератин определяют лишь в отдельных клетках.
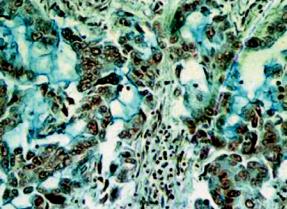
Аденокарцинома легкого тоже имеет различную степень дифференцировки. Высокодифференцированная аденокарцинома состоит из ацинарных, тубулярных или сосочковых структур, клетки которых продуцируют слизь (рис. 13-15). Умеренно дифференцированная аденокарцинома имеет желе- зисто-солидное строение, в ней находят большое количество митозов, слизеобразование отмечают лишь у части клеток. Низкодифференцированная аденокарцинома состоит из солидных структур, полигональные клетки ее способны продуцировать слизь. Разновидность аденокарциномы — бронхи- олярно-альвеолярный рак.
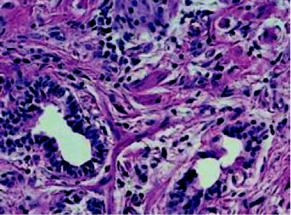
Недифференцированный анапластический рак легкого бывает мелко- и крупноклеточным. Мелкоклеточный рак состоит из мелких лимфоцитоподобных или овсяновидных клеток с гиперхромными ядрами, клетки растут в виде пластов или тяжей (см. рис. 10-13). Иногда они обладают эндокринной активностью — способны к продукции АКТГ, серотонина, кальцитонина и других гормонов; электронно-микроскопически в цитоплазме таких клеток выявляют нейросекреторные гранулы. Мелкоклеточный рак может сопровождаться артериальной гипертензией. В таких случаях мелкоклеточный рак рассматривают как злокачественную апудому. Крупноклеточный рак представлен крупными полиморфными, нередко гигантскими многоядерными клетками (рис. 13-16), которые не продуцируют слизь.
Рис. 13-15. Аденокарцинома легкого, слизь в просвете ячеек железистых структур
Глава 13. Болезни органов дыхания |
459 |
Рис. 13-16. Крупноклеточный рак легкого
Железисто-плоскоклеточный рак легкого называют смешанным, так как он сочетает в себе две формы — аденокарциному и плоскоклеточный рак. Карцинома бронхиальных желез, имеющая аденоидно-кистозное или мукоэпидермоидное строение, возникает довольно редко.
Осложнения рака легкого — метастазы, которые в равной мере можно считать и проявлением опухолевой прогрессии, и вторичными легочными изменениями. Метастазы рака, как лимфогенные, так и гематогенные, наблюдаются у 70% больных. Первые лимфогенные метастазы возникают в перибронхиальных и бифуркационных лимфатических узлах, затем
вшейных. Среди гематогенных метастазов наиболее характерны метастазы
впечени, головном мозге, костях (особенно часто в позвонках) и надпочечниках. Прикорневой рак часто метастазирует лимфогенно, периферический — гематогенно. У больных периферическим раком легкого, небольшим по размеру и протекающим без симптомов, первые клинические признаки связаны с гематогенным метастазированием.
Вторичные легочные изменения связаны с развитием ателектаза при прикорневом раке легкого, а также изменения, которые появляются в связи с некрозом опухоли: образование полости, кровотечение, нагноение и др.
Смерть больных раком легкого наступает от метастазов, вторичных легочных осложнений или от кахексии.
ПЛЕВРИТ
Плеврит — воспаление плевры, которое обычно сопровождает острое или хроническое воспаление легких, инфаркт легкого, распадающуюся опухоль. Иногда плеврит носит аллергический (например, при ревматизме) или токсический (при уремии) характер. Висцеральная плевра тусклая,
