
3 курс / Общая хирургия и оперативная хирургия / Хирургия_поджелудочной_железы_Данилов_М_В_,_Фёдоров_В_Д_
.pdf
Рис. 59. «Дублирующий» холедохоеюноанастомоз при панкреатодуоденальной резекции после ранее наложенного холецистоеюноанастомоза. Объяснение в тексте.
Нами разработана следующая методика реконструкции у больных с ранее наложенным холецистоеюноанастомозом: после пересечения общего желчного протока убеждаются в том, что устье пузырного протока находится проксимальнее среза. Вслед за этим, не разобщая холецистоеюноанастомоза, накла дывают дополнительный, или «дублирующий», холедохоеюно анастомоз, для которого используют ту же тонкокишечную петлю, выбирая место для соустья на расстоянии 4 —6 см от хо лецистоеюноанастомоза (рис. 59). Преимущества данной мето дики мы видим в ее меньшей трудоемкости и травматичности, уменьшении нагрузки на швы холедохоеюноанастомоза, что в свою очередь снижает опасность его недостаточности.
Ключевым моментом реконструктивного этапа ПДР, зачас тую определяющим исход операции, является обработка культи поджелудочной железы. Наш опыт показывает, что ошибочным является стремление во всех случаях применять единый унифи цированный способ данного этапа операции. В арсенале хирур га имеется целый ряд способов завершающего вмешательства на дистальной культе поджелудочной железы: наложение панкреатодигестивного анастомоза, ушивание культи с перевязкой
432
главного панкреатического протока или с его наружным дрени рованием, внутрипротоковая окклюзия (пломбировка) культи железы, сочетание этих методов, а также экстирпация культи поджелудочной железы. Среди перечисленных способов обра ботки дистальной культи поджелудочной железы при ПДР наи более распространено наложение панкреатоеюноанастомоза.
В клинике используют две конкурирующие методики панкреатоеюностомии: изолированное анастомозирование с киш кой главного панкреатического протока и вшивание в кишку всего среза культи поджелудочной железы. Мы считаем пред почтительным первый способ, условия для применения которо го возникают тогда, когда главный панкреатический проток в силу его блокады в области головки железы престенотически расширяется, в ряде случаев до 0,5 — 0,7 см, а стенка становит ся более плотной. При отсутствии сколько-нибудь выраженного расширения главного протока ряд авторов [Braasch J. et al., 1984; Ceuterick M., 1989; Crist D., Cameron J., 1989; Grace P., 1990] прибегают к вшиванию всего среза культи железы в про свет кишки; эта методика более опасна возможной недостаточ ностью соустья.
Панкреатоеюноанастомоз может быть выполнен как конец в конец кишки, так и конец в бок; обе эти методики выполнимы при полном удалении двенадцатиперстной кишки. При непол ном удалении двенадцатиперстной кишки создаются условия лишь для наложения панкреатоеюноанастомоза конец в бок, поскольку эта методика не требует специальной подготовки ки шечной петли. Мы чаще применяем терминолатеральный пан креатоеюноанастомоз с прецизионным наложением швов на слизистые оболочки панкреатического протока и кишки, фор мируя соустье на тонкой дренажной трубке, выводимой наружу через микроеюностому (рис. 60).
Перед наложением соустья осуществляют тщательный гемо стаз, обшивая тончайшими нитями на атравматичной игле кро воточащие участки на срезе культи поджелудочной железы, следя за тем, чтобы не прошить устье главного протока и не на рушить его проходимость. После идентификации и взятия на держалки главного протока к культе железы через отверстие в брыжейке поперечной ободочной кишки подводят петлю тощей кишки. По противобрыжеечному краю продольно рассекают ее серозную и мышечную оболочки на протяжении 1 см, в центре этого десерозированного участка кишки скальпелем производят прокол ее слизистой оболочки.
Наложение соустья начинают с подшивания узловыми швами задней стенки культи железы к кишке. Линию шва рас полагают продольно примерно на 0,5 см кзади от отверстия в кишке. Собственно панкреатикоеюноанастомоз накладывают нитями на атравматичных иглах, захватывая в швы, помимо хрупкой стенки протока, прилежащую к нему ткань железы.
433
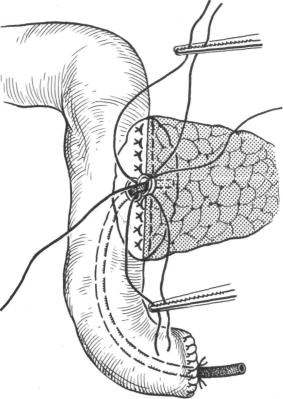
Рис. 60. Терминолатеральный панкреатоеюноанастомоз на наружном дрена же при панкреатодуоденальной резекции. Объяснение в тексте.
При малых размерах культи первый и последний швы захваты вают всю толщу железы. В швы берут не только слизистую оболочку кишки, но и ее серозную и мышечную оболочки у самого края, что позволяет более надежно сопоставить края со устья и уменьшить опасность прорезывания швов. Обычно при ходится наложить около восьми швов по периметру анастомо за. Для более полной адаптации железы и кишки каждый из швов завязывают лишь после того, как наложены два следую щих. Сопоставление слизистых оболочек протока и кишки об легчается при проведении через соустье тонкой пластмассовой трубки, выводимой наружу через микроеюностому. В заключе ние подшивают узловыми швами переднюю стенку культи же лезы к кишке.
Дополнительному наружному каркасному дренированию пан креатического протока при наложении панкреатоеюноанастомоза мы придаем особое значение. По панкреатикостомическому дре нажу в течение первых недель после операции наружу оттекает
434
г до 200 — 600 мл прозрачного секрета, что значительно снижает воздействие ферментов панкреатического сока на линию анасто моза и уменьшает опасность его несостоятельности.
При расположении расширенного главного панкреатическо го протока близко к передней поверхности железы целесооб разно рассечь ее по ходу протока на протяжении 2 — 3 см. Фор мирование такого продольного панкреатоеюноанастомоза повы шает надежность соустья, хотя соответствующие анатомические условия для его создания при опухолевых поражениях в отли чие от хронического панкреатита встречаются сравнительно не часто.
Может быть использована и несколько иная техника терминолатерального панкреатоеюноанастомоза при ПДР: разделив пе риметр анастомоза на равномерные отрезки, последовательно на кладывают вокруг тонкой дренажной трубки три или четыре уз ловых шва, между которыми накладывают тонкой проленовой мононитью (5/0 или 6/0) непрерывный шов на атравматичной игле с использованием прецизионной техники под контролем би нокулярной лупы, что позволяет точно адаптировать слизистые оболочки протока и кишки и герметизировать соустье.
При малом диаметре главного протока в культе железы фор мирование прецизионного панкреатикоеюноанастомоза пред ставляет трудности, а проходимость подобного соустья в после дующем вызывает серьезные сомнения. В подобной ситуации в ряде случаев мы формировали термино-терминальный инвагинационный анастомоз всей дистальной культи железы с тощей кишкой. Непременным условием использования данной мето дики мы считали дренирование главного протока в культе под желудочной железы тонкой трубкой, которую через просвет анастомоза выводили наружу через микроеюностому. О благо приятных результатах применения подобной методики форми рования панкреатоеюноанастомоза при ПДР сообщают К. War ren (1991), R. Williamson (1993).
При рыхлой, сочной паренхиме поджелудочной железы и одновременно малом диаметре и тонкой нежной стенке ее про тока, что чаще встречается при операциях по поводу рака орга нов периампулярной зоны, завершение ПДР наложением пан креатоеюноанастомоза представляет значительный риск. Ряд авторов рекомендуют альтернативные методы панкреатодигестивных анастомозов, надеясь на снижение опасности осложне ний, прежде всего их несостоятельности и послеоперационного панкреонекроза.
К числу подобных предложений может быть отнесено чрезбрыжеечное вшивание культи железы в тонкую кишку в сочета нии с зондовой декомпрессией зоны анастомоза [Оноприев В.И., Мануйлов А.Ш., 1982], а также сходный по технике спо соб погружения панкреатической культи в тонкокишечный «ре зервуар» [Патютко Ю Н . и др., 1989]. С целью профилактики
435
недостаточности панкреатодигестивного анастомоза предложе но также погружение поджелудочной железы в культю резеци рованного желудка [Постолов М.П., Кукса М.П., 1976; Re ding R., 1990].
А.А. Шалимовым и соавт. (1986) разработана принципиаль но новая методика создания анастомоза культи поджелудочной железы с желчным пузырем. После мобилизации желчного пу зыря, отделения его от ложа с сохранением кровоснабжения со единяют края отверстия в стенке пузыря с главным панкреати ческим протоком на введенной в него тонкой дренажной труб ке, которую затем выводят наружу через холецистостому. Во круг соустья стенку пузыря подшивают к срезу культи железы. Данный способ обработки культи железы при ПДР может явиться в отдельных случаях выходом из сложной ситуации. Однако практически технические возможности создания панкреатикохолецистоанастомоза имеются нечасто; так, желчный пузырь, использованный ранее для наложения холецистостомы, уже не может быть употреблен с пластической целью. Точно также низкое впадение пузырного протока, наличие кам ней в желчном пузыре не позволяют использовать его для анас томоза с культей поджелудочной железы.
Наложение панкреатоеюноанастомоза является критическим пунктом ПДР прежде всего из-за трудностей наложения швов соустья на мягкую, сочную, легко кровоточащую ткань железы. Подобные трудности чаще возникают при выполнении ПДР при опухолях органов периампулярной зоны, где поджелудоч ная железа представляется малоизмененной, секреторно актив ной. В подобных случаях весьма реально возникновение недо статочности панкреатоеюноанастомоза и развития тяжелых вто ричных осложнений: панкреатических, желчных, кишечных, желудочных свищей, перитонита, аррозионных кровотечений, поскольку смесь панкреатического секрета с тонкокишечным содержимым обладает выраженным повреждающим действием на окружающие ткани, в том числе на стенки прилегающих ор ганов. При неблагоприятных анатомических условиях для фор мирования анастомоза применение профилактических приемов, в частности наружной ианкреатикостомии, хотя и снижает уг розу недостаточности данного анастомоза, но далеко не полнос тью гарантирует от возникновения указанного осложнения.
Клинические и экспериментальные исследования показыва ют, что панкреатодигестивный анастомоз при ПДР, обычно имеющий весьма небольшой диаметр, во многих случаях с тече нием времени подвергается облитерации и поступление в ки шечник панкреатического секрета прекращается. При длитель но существующем вторичном панкреатите внешнесекреторная функция культи железы обычно постепенно угасает, и потому с трудом формируемый в ходе ПДР панкреатоеюноанастомоз на практике оказывается имеющим относительно небольшое функ-
436

Рис. 61. Схема реконструктивного этапа гастропанкреатодуоденальной ре зекции с окклюзией протока дистальной культи поджелудочной железы.
циональное значение. Поэтому с функциональной точки зрения может быть оправдана замена панкреатодигестивного анастомо за при ПДР методом закрытия наглухо культи поджелудочной железы, тем более что перевязка главного протока в культе же лезы и ушивание ее технически гораздо проще, чем формирова ние анастомоза. Однако закономерным последствием подобного метода обработки культи железы является образование панкре атических свищей, хотя они реже сопровождаются вторичными осложнениями, чем поджелудочно-кишечные свищи при недо статочности панкреатоеюноанастомоза.
Более эффективным методом герметизации протоковой сис темы культи поджелудочной железы при ПДР, приводящим к избирательной атрофии экзокринной паренхимы железы с со хранением ее инсулярного аппарата, является метод внутрипротоковой тотальной окклюзии культи поджелудочной желе-
437
зы (рис. 61). С этой целью первоначально мы использовали синтетические полимерные компаунды на основе олигосилоксандиолов, которые обладают способностью отверждаться и быть биостабильными в просвете панкреатических протоков.
Методика данного способа обработки культи поджелудочной железы состоит в следующем. После пересечения железы куль тю ее мобилизуют на протяжении 3 — 4 см, что облегчает ее даль нейшую обработку. На срезе культи железы отыскивают ее глав ный проток, который выделяют из паренхимы на протяжении 2 — 3 мм и интубируют катетером, вокруг которого накладывают на ткань железы кисетный шов тонкой нитью на атравматичной игле. Количество пломбировочного материала, используемого для тотальной окклюзии протоков поджелудочной железы, со ставляет от 2 до 5 мл и зависит от объема оставшейся части же лезы и емкости ее протоковой системы. При ориентировочном определении необходимого для пломбировки объема компаунда исходят из данных операционной панкреатикографии.
Наиболее удобно и безопасно проводить окклюзию панкреа тических протоков под контролем рентгенотелевизионного ис следования, при котором рентгеноконтрастный компаунд вво дят в протоки поджелудочной железы под визуальным контро лем, заполняя не только сам главный проток, но и его ветви первого-второго порядка, не допуская одновременно возникно вения картины так называемой паренхимограммы, которая обычно свидетельствует о наступившем разрыве ветвей прото ков, экстравазации контрастного препарата и секрета железы и, следовательно, о реальной угрозе развития панкреонекроза.
При возможности свободного продвижения катетера в глубь протока заполнение его начинают с дистальной части, постепен но подтягивая катетер по мере введения окклюзирующего пре парата, время полимеризации которого составляет 3 — 4 мин. По окончании введения в проток компаунда катетер тут же извлека ют и для предотвращения вытекания не полностью отвердевшего пломбировочного материала культю панкреатического протока перевязывают с прошиванием. Культю железы дополнительно ушивают П-образными швами на атравматичной игле с целью ге мостаза и уменьшения подтекания секрета из мелких протоков. Целесообразно также дополнительно подклеивать к культе желе зы участок большого сальника на ножке биологическим клеем.
Применение описанного метода обработки культи поджелу дочной железы значительно упрощает технику и ускоряет вы полнение ПДР. Интрапанкреатическая окклюзия особенно це лесообразна при отсутствии расширения панкреатических про токов, при этом достигается наиболее полное заполнение прото ковой системы железы из-за лучшей адгезии пломбировочного материала к стенке протоков. Напротив, при расширении про токов достичь их полноценной пломбировки оказывается значи тельно труднее, компаунд в подобных условиях склонен к вы-
.438
хождению из просвета протоков, что приводит к возникнове нию панкреатического свища. Поэтому при выраженном расши рении главного протока целесообразно избегать внутрипротоковой окклюзии культи железы, более уместно наложение панкреатоеюноанастомоза.
Несмотря на достоинства окклюзионного метода обработки культи железы после ПДР, особенно наглядные при невозмож ности использовать стандартное наложение панкреатоеюноанастомоза, он не свободен от недостатков и осложнений, прежде всего образования панкреатических свищей, а также панкреатогенного перитонита. Причиной этого обычно является частич ное или полное выхождение пломбировочного материала из просвета протоков железы с экстравазациеи панкреатического секрета, что может быть связано как с дефектами техники, так и с недостаточными адгезивными свойствами компаунда. У больных, где «пломба» остается в просвете только главного протока, также нередко образуются свищи, хотя и с более скудным истечением секрета из пересеченных мелких протоков со среза культи железы.
Недостатками использовавшихся ранее полимерных компа ундов были их значительная вязкость, затрудняющая заполне ние мелких разветвлений протоков, а также стабильность, со хранение пломбировочного материала в просвете протоков же лезы в течение месяцев и даже лет, что не исключало его вред ного влияния на ткань железы в отдаленные сроки после опера ции. С учетом этого в Институте хирургии им. А.В.Вишневско го с нашим участием был разработан более удобный для приме нения, жидкий по исходной консистенции, хорошо полимеризующийся биологический препарат «РАБРОМ», созданный на основе криопреципитата белков плазмы крови человека. Отли чительной особенностью препарата является его способность к довольно быстрому рассасыванию, в связи с чем он, как пока зывают эксперименты на животных, исчезает из просвета про токов железы спустя в среднем 12 сут после операции [Буриев И.М., 1989]. К этому времени уже наступает атрофия ос новной массы экзокринной паренхимы железы и прекращается ее внешняя секреция.
Применение рассасывающегося пломбировочного препарата жидкой консистенции позволяет более адекватно заполнить протоковую систему железы, причем количество вводимого препарата может достигать 5 мл и более. Тем самым снижается, хотя и не исчезает полностью, опасность фистулообразования; в ее предупреждении важное значение имеют также тщатель ность техники окклюзии, введение адекватного количества пре парата с последующей скрупулезной герметизацией окклюзированных протоков.
Недостатки и опасности имеющихся способов обработки дистальной культи поджелудочной железы после ПДР побуж-
439
дают к поиску более безопасных методов выполнения этого этапа операции. Стремление избежать осложнений, а также бы стрее закончить операцию побуждали нас в ряде случаев огра ничиваться наружным дренированием главного панкреатичес кого протока с ушиванием культи железы вокруг панкреатикостомического дренажа. А.А.Шалимов и соавт. (1987) рекомен дуют как нормальный метод завершения ПДР отсроченную окклюзию панкреатических протоков, которую выполняют через панкреатикостому спустя 2 — 3 нед после осуществления радикальной операции.
Наш опыт свидетельствует, однако, о том, что метод двухэтапной окклюзии протоков поджелудочной железы имеет ряд недостатков и ограничений, обусловленных прежде всего не возможностью длительного удержания дренажной трубки в просвете протока и сохранения герметичности протоковой сис-
'темы. При попытке заполнения через дренажную трубку прото ков железы пломбировочным материалом может возникать его экстравазация и полноценная окклюзия протока железы не до стигается, в связи с чем мы рассматриваем методику отсрочен ной окклюзии протоков поджелудочной железы как вынужден ную, не всегда эффективную, неоправданно затягивающую ле чебный процесс.
Всвязи с недостатками имеющихся способов обработки культи поджелудочной железы при ПДР целесообразна разра ботка комбинированных методов, включающих ряд описанных выше приемов. К таким комбинированным методам относится способ защиты панкреатоеюноанастомоза путем внутрипротоковой окклюзии, описанный H.Waclawiczek и соавт. (1987), когда достигаемое с помощью пломбировки протоков значительное снижение объема внешней секреции поджелудочной железы уменьшает опасность несостоятельности панкреатоеюноанасто моза.
Нами была разработана оригинальная методика наложения так называемого окклюзионного панкреатоеюноанастомоза (рис. 62), состоящая в следующем. После выделения главного протока в культе резецированной железы его берут на четыре держалки, а вокруг протока и введенной в него дренажной труб ки накладывают и затягивают кисетный шов, герметизируя протоковую систему железы. После введения в панкреатические протоки пломбировочного материала к культе железы фиксиру ют петлю тощей кишки, в просвет которой через прокол диамет ром 3 мм и далее наружу через микроеюностому проводят панкреатикостомическую дренажную трубку. Вокруг нее с помощью ранее наложенных четырех швов-держалок формируют панкреатикоеюноанастомоз; второй ряд анастомоза выполняют, подши вая к стенке кишки культю поджелудочной железы. Катетер в панкреатическом протоке, по которому отделяемого обычно не бывает, сохраняют в качестве каркаса на протяжении 2 — 3 нед.
440

Рис. 62. «Окклюзионный панкреатоеюноанастомоз» при панкреатодуоденальной резекции. Объяснение в тексте.
Применению данного способа обработки культи поджелу дочной железы обычно сопутствовало неосложненное течение послеоперационного периода; панкреатических свищей, перито нита, послеоперационного панкреонекроза не отмечалось. У больного, умершего после ПДР от причин, не связанных с тех никой операции, на вскрытии признаков послеоперационного панкреатита и недостаточности соустья выявлено не было.
Таким образом, при обработке культи поджелудочной желе зы после ПДР важной задачей является дифференцированный выбор показаний к внутреннему и наружновнутреннему дрени рованию ее протоков либо к их пломбировке, а также к сочета нию этих приемов. Гораздо менее обоснованно применение таких способов, как ушивание культи железы наглухо или в со четании с наружной панкреатикостомиеи, а также экстирпация культи, применение которых допустимо лишь в исключитель ных случаях.
При завершении ПДР особое внимание необходимо уделить тщательному дренированию брюшной полости несколькими пластмассовыми трубками, которые в первую очередь должны быть подведены к культе железы, панкреатодигестивному и билиодигестивному анастомозам.
441
