
6 курс / Нефрология / Оперативная_урология_Лопаткин_Н_А_,_Шевцов_И_П
.pdf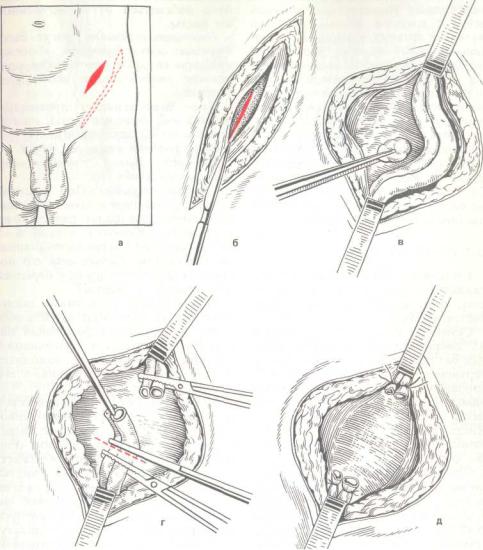
ОПЕРАЦИИ НА МОШОНКЕ И ЕЕ ОРГАНАХ |
|
391 |
|
|
|
|
|
231. Операция Паломо. |
хового канала слева и проводят па- |
Объяснение в тексте. |
раллельно паховой связке до апоне- |
Предоперационная подготовка к |
вроза наружной косой мышцы жи- |
вота (рис. 231, а). Апоневроз рассе- |
|
операциям Паломо и Иваниссеви- |
кают по ходу его волокон. Пальпа- |
ча обычная. |
цией определяют внутреннее отвер- |
Техника операции Паломо. Опера- |
стие пахового канала. Выше него на |
ция призводится под местной ин- |
2 см волокна внутренней косой |
фильтрационной анестезией. Разрез |
и поперечной мышц живота тупо |
кожи и подкожной клетчатки дли- |
расслаивают (рис. 231,6). |
ной 4 см начинают на 3 см выше |
Брюшину тупым путем сдвигают |
проекции внутреннего отверстия па- |
кнутри, после чего между ней и мы- |

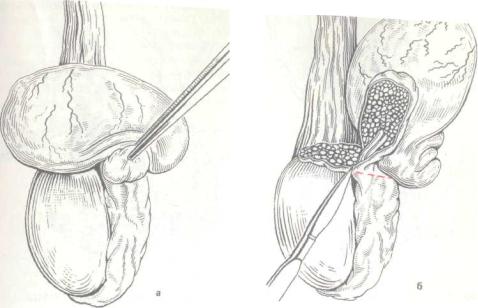
232. Удаление семенной кисты. |
|
Противопоказаниями могут быть |
|||||
Объяснение в тексте. |
|
|
водянка оболочек яичка, пахово-мо- |
||||
|
|
|
шоночные грыжи, крипторхизм, |
||||
из перчаточной резины. Операцион- |
препятствующие |
выполнению опе- |
|||||
рации. |
|
|
условием является |
||||
ную рану до выпускника зашивают. |
Непременным |
||||||
Накладывают |
давящую |
повязку, |
разъяснение больному цели опера- |
||||
придав мошонке приподнятое поло- |
ции и его согласие на нее. |
||||||
жение. |
|
периоде |
Техника вазорезекции. I и II паль- |
||||
В послеоперационном |
цами левой кисти из элементов се- |
||||||
ограничиваются |
назначением обез- |
менного канатика выводят к пере- |
|||||
боливающих средств в течение 2 — 3 |
дней поверхности мошонки семявы- |
||||||
дней. |
|
|
носящий проток и плотно его фик- |
||||
Давящую повязку заменяют сус- |
сируют. Правой рукой под семявы |
||||||
пензорием при первой перевязке. |
носящий |
проток, |
предпосыла; |
||||
Результаты |
оперативного лече- |
0,25 % раствор новокаина, насквоз! |
|||||
ния и прогноз обычно благо- |
проводится инъекционная игла, ко |
||||||
приятные. |
|
|
торая |
фиксирует |
семявыносящи |
||
|
|
|
проток и высвобождает руку хируг |
||||
5.2.8. ВАЗОРЕЗЕКЦИЯ И |
|
га (рис. 233, а). |
|
|
|||
ВАЗОЛИГАТУРА |
|
|
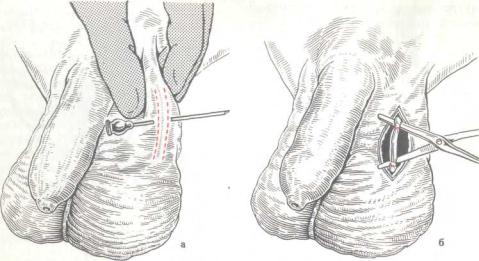
Разрезом длиной 1,5 — 2 см расо |
||||
Вазорезекция — иссечение части се- |
кают над семявыносящим протоко |
||||||
кожу и мясистую оболочку, обн |
|||||||
мявыносящего |
протока. |
Операция |
жают семявыносящий проток, к |
||||
применяется чаще всего на раз- |
торый тупым и острым путем выл |
||||||
личных этапах исследования и лече- |
ляют |
из |
окружающих тканей |
||||
ния больных при аденоме и раке |
протяжении 2 — 3 |
см (рис. 233,1 |
|||||
предстательной железы для профи- |
Проток перевязывают двумя кет] |
||||||
лактики эпидидимита. |
|
товыми лигатурами, между котор |
|||||
395
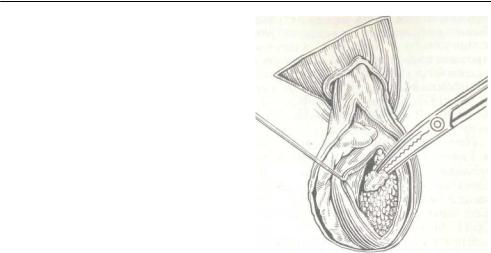
234. Отделение паренхимы яичка от внутрен-
ней поверхности белочной оболочки.
|
|
|
|
|
Клиническая картина зависит в ос- |
|||||
5.3. ОПЕРАЦИИ |
|
|
новном от степени и характера раз- |
|||||||
|
|
растания аденоматозных узлов |
||||||||
НА ПРЕДСТАТЕЛЬНОЙ |
|
|||||||||
|
и анатомо-функциональных наруше- |
|||||||||
ЖЕЛЕЗЕ |
|
|
|
|
ний в |
предстательном отделе |
||||
|
|
|
|
|
уретры, мочевом пузыре, верхних |
|||||
5.3.1. АДЕНОМА |
|
|
|
мочевых путях и почках. |
|
|||||
ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ |
|
Классификация. |
В соответствии |
|||||||
|
|
|
|
|
с наиболее распространенной клас- |
|||||
Аденома |
предстательной |
железы |
сификацией Гюйона клиническое те- |
|||||||
(гиперплазия предстательной же- |
чение аденомы предстательной же- |
|||||||||
лезы, аденофиброматозная гипер- |
лезы делится на 3 стадии. |
|||||||||
трофия предстательной железы, до- |
В I стадии заболевания у больных |
|||||||||
брокачественное |
увеличение |
пред- |
возникают расстройства |
мочеиспу- |
||||||
стательной железы, фиброма пред- |
скания |
при полном |
опорожнении |
|||||||
стательной |
железы, фиброаденома |
мочевого пузыря. |
|
|
|
|||||
предстательной железы, доброкаче- |
Во II стадии значительно нару- |
|||||||||
ственная гипертрофия |
предстатель- |
шается функция мочевого пузыря |
||||||||
ной железы, аденома срединной |
и появляется остаточная моча; на- |
|||||||||
доли предстательной железы, миома |
ступает задержка мочи. |
|
||||||||
предстательной железы) — доброка- |
В III стадии развивается полная |
|||||||||
чественное новообразование, исхо- |
декомпенсация |
функции |
мочевого |
|||||||
дящее из парауретральных желез, |
пузыря, |
наступает |
парадоксальная |
|||||||
при росте |
которого |
собственно |
ишурия. |
|
данной |
классифика- |
||||
предстательная |
железа |
атрофирует- |
Недостатком |
|||||||
ся, оттесняясь к периферии, превра- |
ции является отсутствие указаний на |
|||||||||
щается в «хирургическую капсулу», |
анатомо-функциональные |
изменения |
||||||||
нередко имеет узловатый характер. |
верхних мочевых путей и почек, ко- |
|||||||||
Чаще всего это заболевание встре- |
торые начинают проявляться уже во |
|||||||||
чается в возрасте 50 — 70 лет. |
II стадии заболевания. |
|
|
|||||||
ОПЕРАЦИИ НА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЕ |
|
|
|
|
|
|
|
|
|
|
397 |
||||||||
|
Обязательными являются, функ- |
тем |
троакарной |
эпицистостомии |
|||||||||||||||
циональное |
исследование |
мочевой |
или |
высокого |
|
сечения |
мочевого |
||||||||||||
системы — почек (определение клу- |
пузыря. |
|
|
|
|
по |
неотложным |
||||||||||||
бочковой фильтрации и канальцевои |
Аденомэктомия |
||||||||||||||||||
реабсорбции, выведения почками |
показаниям выполняется в ближай- |
||||||||||||||||||
и мочевыми путями рентгенокон- |
шие часы после поступления боль- |
||||||||||||||||||
трастного вещества и радиоизо- |
ного в стационар в случаях тампо- |
||||||||||||||||||
топных препаратов, состояния кон- |
нады |
мочевого |
пузыря |
сгустками |
|||||||||||||||
центрационной функции почек), мо- |
крови, продолжающегося кровотече- |
||||||||||||||||||
чевого пузыря (наличие остаточной |
ния из расширенных вен аденомы |
||||||||||||||||||
мочи, урофлоуметрический индекс); |
предстательной |
|
железы |
и острого |
|||||||||||||||
оценка |
анатомических |
изменений |
одноили двустороннего пиелоне- |
||||||||||||||||
мочевой системы (состояние чашек, |
фрита, |
обусловленного |
сдавлением |
||||||||||||||||
лоханки, мочеточников, контуров |
устья (устьев) мочеточников адено- |
||||||||||||||||||
мочевого |
пузыря, приподнятость |
мой |
предстательной |
железы |
при |
||||||||||||||
его дна, наличие инородных тел, |
субтригональном |
|
ее |
расположении, |
|||||||||||||||
опухолей, дивертикулов и т. п.); |
приводящем |
к |
нарушению оттока |
||||||||||||||||
пальцевое |
исследование |
предста- |
мочи из почки (почек). |
|
|
|
|||||||||||||
тельной железы; |
проходимость мо- |
В настоящее время вряд ли оправ- |
|||||||||||||||||
чеиспускательного канала. |
|
||||||||||||||||||
данных |
дан введенный Б. Н. Хольцовым |
||||||||||||||||||
|
Только |
после |
получения |
||||||||||||||||
такого обследования и их тщатель- |
термин «двухмоментная» аденомэк- |
||||||||||||||||||
ного анализа решается вопрос о ле- |
томия, который имеет исторический |
||||||||||||||||||
чебной тактике. |
|
|
|
характер. Речь может идти либо об |
|||||||||||||||
|
|
способов |
аденомэктомии, либо об отведении |
||||||||||||||||
|
Лечение. |
Эффективных |
|||||||||||||||||
консервативного |
лечения |
больных |
мочи через надлобковый мочепузыр- |
||||||||||||||||
аденомой предстательной железы |
ный свищ, и во втором случае — об |
||||||||||||||||||
в настоящее время нет. Приме- |
аденомэктомии больному с надлоб- |
||||||||||||||||||
няемые для этих целей средства |
ковым мочепузырным свищом, если |
||||||||||||||||||
и способы приносят лишь кратко- |
удалось устранить состояние, явив- |
||||||||||||||||||
временный успех. Симптоматиче- |
шееся противопоказанием к ради- |
||||||||||||||||||
ское лечение проводится больным, |
кальной операции. |
|
|
|
|
||||||||||||||
которым оперативное лечение про- |
Для удаления аденомы предста- |
||||||||||||||||||
тивопоказано. Больные в I стадии |
тельной железы применяются раз- |
||||||||||||||||||
заболевания' обычно нуждаются |
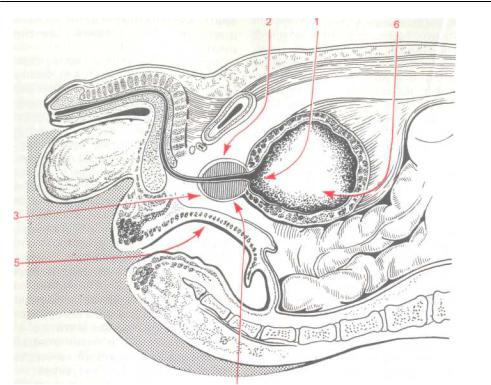
личные доступы (рис. 235): чрес- |
||||||||||||||||||
в диспансерном наблюдении и меди- |
пузырный (1), |
позадилобковый |
(2), |
||||||||||||||||
каментозном лечении. |
|
|
промежностный |
|
(3), |
|
ишиорек- |
||||||||||||
|
Радикальным |
оперативным вме- |
тальный |
(4), |
|
чрезректальный |
(5), |
||||||||||||
шательством |
является |
аденомэкто- |
надлобковый |
чрезбрюшинный |
(6). |
||||||||||||||
мия, которая, как правило, выпол- |
Наиболее распространенными в на- |
||||||||||||||||||
няется при II и III стадиях заболева- |
стоящее время являются чреспузыр- |
||||||||||||||||||
ния. |
|
|
|
|
к аденомэк- |
ный, позадилобковый и промеж- |
|||||||||||||
|
Противопоказаниями |
ностный доступы. |
|
|
|
|
|
||||||||||||
томии |
являются |
тяжелые |
формы |
Чреспузырная аденомэктомия. Раз- |
|||||||||||||||
сердечно-сосудистой и легочной не- |
работка |
чреспузырной |
аденомэкто- |
||||||||||||||||
достаточности, острое расстройство |
мии связывается с именами Фуллера |
||||||||||||||||||
кровообращения, нарушение сверты- |
(1895), Фрейера (1901), С. П. Федо- |
||||||||||||||||||
ваемости крови, ОПН. |
|
|
рова (1908). |
|
|
|
|
|
|
|
|
||||||||
|
При наличии общих противопока- |
Чреспузырная аденомэктомия мо- |
|||||||||||||||||
заний к аденомэктомии оперативное |
жет быть выполнена при любом ти- |
||||||||||||||||||
лечение состоит в отведении мочи, |
пе и размерах аденомы. Спе- |
||||||||||||||||||
осуществляемом, |
как правило, пу- |
циальными показаниями к ней слу- |
|||||||||||||||||
|
|
|
|
|
|
|
|
жат |
наличие |
|
больших |
камней |
|||||||
398 |
ОПЕРАЦИИ НА МУЖСКИХ ПОПОВЫХ ОРГАНАХ |
|
235. Доступы к предстательной железе. |
При наличии изменений сердечно- |
Объяснение в тексте. |
сосудистой и дыхательной системы |
|
проводится соответствующая меди- |
в мочевом пузыре, камень пред- |
каментозная терапия. |
Большое внимание уделяется ле- |
|
пузырного отдела мочеточника, уре- |
чению, как правило, сопутствующей |
тероцеле, дивертикул, опухоль моче- |
инфекции почек и мочевых путей. |
вого пузыря, деформация лобковых |
Для этого больным назначают ан- |
костей, препятствующая позадилоб- |
тисептики и антибиотики, обычно |
ковой аденомэктомии, или невоз- |
широкого спектра действия, в зави- |
можность помещения больного |
симости от чувствительности ми- |
в урологическое кресло из-за анки- |
крофлоры мочи. Предпочтение от- |
лоза тазобедренных суставов, пре- |
дается наименее нефротоксичным |
пятствующего выполнению транс- |
препаратам, таким как полусинтети- |
уретральной резекции или криоде- |
ческие пенициллины (ампициллин, |
струкции аденомы. |
карбенициллин и др.), левомицетин, |
Предоперационная подготовка. Ха- |
клафоран, гарамицин, гентамицин; |
рактер и цель предоперационной |
из антисептиков — 5-НОК, неграм |
подготовки вытекают из тех откло- |
или невиграмон; сульфаниламиды. |
нений, которые необходимо устра- |
Обезболивание — общее, периду- |
нить в состоянии здоровья больного |
ральная и (реже) спинномозговая |
для уменьшения риска оперативного |
анестезия. |
вмешательства и тяжести послеопе- |
Техника операции. Положение |
рационного периода. |
больного — на спине с приподнятым |
ОПЕРАЦИИ НА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЕ |
|
|
|
399 |
||||||
хазом. Перед операцией в мочевой |
тают для рассечения слизистой обо- |
|||||||||
пузырь вводится мягкий катетер, че- |
лочки мочевого пузыря и хирургиче- |
|||||||||
рез который мочевой пузырь про- |
ской капсулы предстательной же- |
|||||||||
мывается и |
заполняется |
раствором |
лезы пользоваться электроножом |
|||||||
антисептической жидкости (300 — 400 |
и реже — скальпелем. При выражен- |
|||||||||
мл). Доступ к мочевому пузырю |
ном расширении сосудов слизистой |
|||||||||
осуществляется |
срединным |
про- |
оболочки, подходящих к выступаю- |
|||||||
дольным или поперечным разрезом. |
щей части аденомы, их прошивают |
|||||||||
При невозможности ввести катетер |
и перевязывают. Разрез слизистой |
|||||||||
в мочевой пузырь операция прово- |
оболочки мочевого пузыря и хирур- |
|||||||||
дится |
при |
заполнении |
мочевого |
гической капсулы производится не |
||||||
пузыря мочой. Переднюю стенку |
у самого |
внутреннего |
отверстия |
|||||||
мочевого пузыря между двумя дер- |
уретры, а отступя 1,5 — 2 см от ме- |
|||||||||
жалками, наложенными на 4 —5 см |
ста ее перехода на аденому. Глуби- |
|||||||||
выше лобкового симфиза, продоль- |
на разреза должна быть достаточ- |
|||||||||
но или поперечно рассекают на про- |
ной, чтобы из него была видна |
|||||||||
тяжении 4 — 6 см через все слои |
ткань аденомы, имеющая белесо- |
|||||||||
стенки мочевого пузыря, наклады- |
ватый вид. |
|
|
|
||||||
вают 4 держалки и производят тща- |
Некоторые хирурги для удобства |
|||||||||
тельную ревизию полости мочевого |
выделения |
аденомы |
вводят один |
|||||||
пузыря. При этом уточняют состоя- |
или два пальца левой кисти, сма- |
|||||||||
ние слизистой оболочки, наличие |
занных вазелином, в прямую кишку |
|||||||||
инородных тел (камней), опухоли, |
больного, а II палец правой ки- |
|||||||||
дивертикула, |
расположение |
узлов |
сти — в слой между аденомой (рис. |
|||||||
аденомы, внутреннего отверстия мо- |
236,6) и хирургической капсулой |
|||||||||
чеиспускательного |
канала |
и |
устьев |
и осуществляют вылущение аде- |
||||||
мочеточников. Если из-за резких во- |
номы (рис. 236, в —з). |
|
|
|||||||
спалительных изменений |
слизистой |
В зависимости от размеров аде- |
||||||||
оболочки рассмотреть устья моче- |
номы она может быть удалена од- |
|||||||||
точников не удается, то внутривенно |
ним блоком или отдельно средняя |
|||||||||
вводят 2 — 3 мл 0,4 % раствора инди- |
и две боковые доли. После удаления |
|||||||||
гокармина, что облегчает их обна- |
аденомы осматривают ее ложе, уда- |
|||||||||
ружение. Для уменьшения кровоте- |
ляют обрывки тканей, сгустки кро- |
|||||||||
чения во время вылущения аденомы |
ви. |
|
выполняемая |
|||||||
и в послеоперационном периоде ни- |
Аденомэктомия, |
|||||||||
же одного и второго устьев моче- |
больному с надлобковым мочепузыр- |
|||||||||
точников, отступя от них 0,5 — 1 см |
ным свищом, имеет некоторые |
|||||||||
кетгутом № 2 прошивают стенку |
особенности. |
|
|
|||||||
мочевого пузыря на протяжении |
Рубцовые ткани вместе со сви- |
|||||||||
1,5 — 2 см, и кетгут завязывают (рис. |
щевым ходом полностью иссекают. |
|||||||||
236, а). Для вылущения аденомы |
Мобилизуют и продольно рассе- |
|||||||||
Фрейер предложил разрывать слизи- |
кают переднюю стенку |
мочевого |
||||||||
стую оболочку предстательного от- |
пузыря и после ревизии его полости |
|||||||||
дела |
мочеиспускательного |
канала |
выполняют аденомэктомию. |
|||||||
ногтем II пальца, введенного во |
При очень грубых рубцах вокруг |
|||||||||
внутреннее отверстие |
мочеиспуска- |
свищевого хода для того, чтобы из- |
||||||||
тельного канала. Был предложен |
бежать риска повреждения брю- |
|||||||||
также |
специальный |
инструмент, |
шины можно использовать следую- |
|||||||
надеваемый на II палец, в виде на- |
щий прием. Свищевой ход на 1 — 1,5 |
|||||||||
перстка с клиновидным острием на |
см рассечь книзу и, введя палец |
|||||||||
конце. Однако в настоящее время |
в полость мочевого пузыря, контро- |
|||||||||
большинство |
урологов |
предпочи- |
лировать им дальнейший ход иссе- |
|||||||
