
6 курс / Неонатология / Ультразвуковая_диагностика_в_неонатологии_Под_ред
.pdf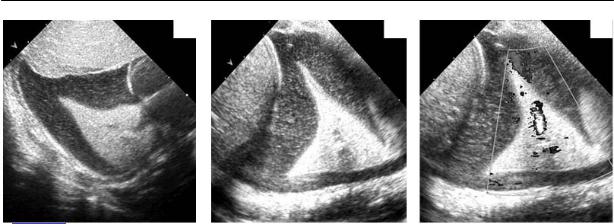
Острые состояния у новорожденных детей
(а) |
|
(б) |
|
(в) |
Рис. 8.1. Ателектаз легкого на фоне хилоторакса. а – субксифоидный доступ. Ателектазирован ный участок легкого имеет среднюю эхогенность, сопоставимую с эхогенностью паренхимы пе
чени. б, в – межреберный доступ. Сосудистый рисунок в ателектазированном фрагменте легко го сохранен, допплеровское окрашивание хилезной жидкости вызвано ее перемещением при дыхательных движениях ребенка. Собственно хилезная жидкость выглядит как мелкодисперс ная взвесь.
сти их эхографической диагностики, поэтому дальнейшее совершенствова ние в данном направлении потребует от читателей настойчивой самостоятель ной работы.
Ателектаз легкого
Диагностируется в основном рентге нологически, однако в некоторых случа ях, особенно при скоплении значитель ного количества жидкости в плевраль ной полости и при сочетанных аномали ях, может быть использовано УЗИ.
Традиционная лучевая диагностика ос
нована на применении рентгенографии, когда определяется ателектазированное легкое или фрагмент легкого и смеще ние средостения в сторону очага пора жения. Ультразвуковая диагностика не сложна, однако используется в настоя щее время незаслуженно редко.
Датчики. Сначала – секторный, при
обнаружении интересующего участка – линейный. Частота сканирования –
6,0–8,0 МГц.
Доступы. В положении ребенка лежа на спине (при необходимости – на боку
и на животе) проводится полипозицон ное сканирование с использованием субксифоидного, парастернальных, па равертебральных, супраклавикулярных и межреберных доступов.
Эхографическая картина ателектаза легких достаточно специфична. Если нормальная, воздушная легочная ткань недоступна УЗИ, то ателектазирован ный фрагмент выглядит как участок средней эхогенности, произвольной формы (в зависимости от массивности поражения), с сохраненным сосудистым рисунком. Если бронхи заполнены жид костью, то они определяются в виде трубчатых и/или округлых анэхогенных структур. Если проходимость бронхов сохранена, то определяется феномен воздушной бронхограммы – мелкие пу зырьки газа по ходу бронхов. При нали чии жидкости в плевральной полости ателектазированный участок легочной паренхимы выглядит особенно четко
(рис. 8.1).
Особенности. Дети с ателектазами легких часто находятся в тяжелом и крайне тяжелом состоянии, возможно проведение исследования на фоне
121
Глава 8
(а) |
|
(б) |
|
(в) |
(г) |
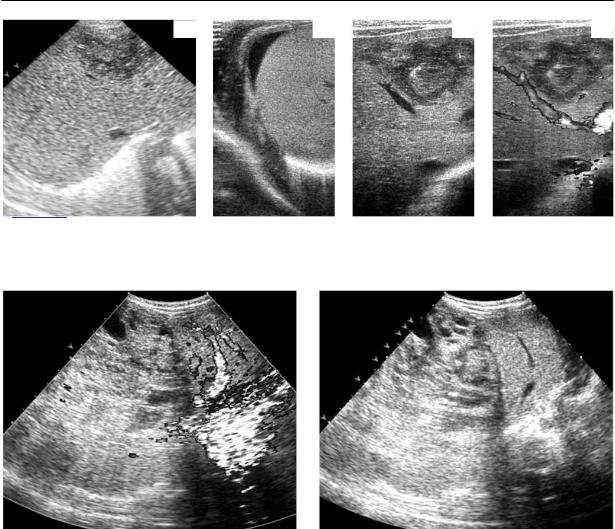
Рис. 8.2. Разрыв печени у новорожденного. а – секторный датчик 6,0 МГц; б – линейный дат чик – небольшое скопление жидкостного компонента около правой доли печени; в, г – линей
ный датчик 8,0 МГц в В режиме и при цветовом допплеровском режиме.
Рис. 8.3. Огромных размеров опухоль печени у младенца, травмированная в родах.
искусственной вентиляции легких |
Доступы. Трансабдоминальный, ла |
(ИВЛ). Необходимо присутствие леча |
теральные. |
щего врача. Изменение положения тела |
Эхографическая картина. В паренхи |
ребенка возможно только под контро |
ме печени определяется нечетко отгра |
лем витальных функций. |
ниченный участок понижения эхоген |
|
ности неправильной формы, бессосуди |
Разрыв печени |
стый. Возможно скопление жидкости |
(анэхогенной или в виде мелкодисперс |
|
У новорожденных встречается нечас |
ной взвеси – свежая кровь) в латераль |
то, обычно после тяжелых, травматич |
ных каналах, в полости малого таза, око |
ных родов, а также при недоношенности, |
ло печени. В редких случаях у мальчиков |
нарушениях свертываемости крови и пр. |
развивается гематоцеле. В динамике |
Рентгенография неинформативна, |
размеры очага поражения сокращаются, |
иногда определяется только затемнение |
гипо и анэхогенные участки исчезают, |
в нижних отделах живота. |
через 14–20 сут при благоприятном те |
Датчики. Секторный 5,0–8,0 МГц и |
чении заболевания эхоструктура печени |
линейный 7,0–8,0 МГц. |
восстанавливается полностью (рис. 8.2). |
122 |
|
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Острые состояния у новорожденных детей
1 |
(а) |
(б) |
(в) |
|
|
|
2
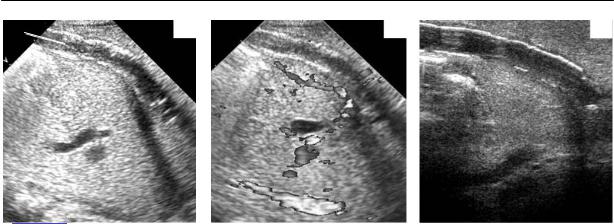
Рис. 8.4. Тромбоз пупочной вены и левой ветви портальной вены. 1 – пупочная вена, 2 – reces sus левой ветви портальной вены. а, б – секторный датчик 6,0 МГц. Тромб в просвете пупоч
ной вены, кровотока в ней и начальном отделе левой ветви портальной вены не прослежива ется. в – линейный датчик 8,0 МГц. Тромб в пупочной вене имеет эхогенную тонкую стенку и гипо и анэхогенную центральную часть.
Значительные |
диагностические |
нарушения свертываемости крови, ма |
сложности могут возникнуть при травме |
нипуляции на сосудах пуповины. Часто |
|
пораженной печени, в частности при |
клинически сочетается с проявлениями |
|
разрыве печени на фоне ее опухолевого |
омфалита, пупочного сепсиса, иногда |
|
поражения. Измененный участок па |
септического шока, однако возможно и |
|
ренхимы органа может иметь жидкост |
клинически бессимптомное течение. Ди |
|
ные включения, которые при первич |
агностируется только эхографически. |
|
ном эхографическом осмотре однознач |
Датчики. Секторный 5,0–8,0 МГц и |
|
но расценить бывает очень сложно: |
линейный 7,0–8,0 МГц. |
|
фрагменты кровоизлияния в паренхиму |
Доступы. Трансабдоминальный. |
|
печени или жидкостные фрагменты соб |
Эхографическая картина зависит от |
|
ственно опухоли. В определенной степе |
массивности поражения. В любом случае |
|
ни помогает УЗИ в динамике: репарация |
в пораженном сегменте портальной сис |
|
разрыва печени у новорожденных про |
темы кровоток в просвете портальной |
|
исходит быстро, а опухоль эхографичес |
вены отсутствует, вокруг пораженного |
|
ки сохраняется (рис. 8.3). |
фрагмента сосуда определяется сеть мел |
|
Особенности. Состояние новорож |
ких коллатералей. Просвет пораженного |
|
денного в большинстве случаев тяжелое |
фрагмента портальной вены заполнен |
|
или очень тяжелое. Необходимо присут |
содержимым средней эхогенности, через |
|
ствие на осмотре лечащего врача и кон |
3–4 нед этот участок сосуда облитериру |
|
троль витальных функций ребенка. |
ется и практически перестает дифферен |
|
|
|
цироваться эхографически. В острую |
Портальный тромбоз |
фазу заболевания возможны гепато |
|
спленомегалия, нарушение оттока крови |
||
Тотальный или парциальный пор |
из селезенки с появлением «пропуль |
|
тальный тромбоз у новорожденных раз |
сивного» типа кровотока в селезеночной |
|
вивается под воздействием совокупности |
вене и повышением резистивных харак |
|
факторов, основными из которых явля |
теристик кровотока в селезеночной арте |
|
ются: инфицирование пупочной ранки, |
рии. Тромбированная пупочная вена ви |
|
|
|
123 |
Глава 8
(а) |
|
(б) |
|
(в) |
Рис. 8.5. Тромбоз левой ветви портальной вены (обозначен стрелкой). а, б – конвексный дат чик 7,0 МГц. Тромб в левой ветви портальной вены имеет среднююэхогенность и в В режиме с трудом дифференцируется от паренхимы печени. Кровотока в левой ветви портальной вены
нет. в – поперечный срез в надпупочной области, линейный датчик 8,0 МГц. Гипо и анэхоген ные тромботические массы выполняют просвет дилатированной до 9 мм пупочной вены.
(а) |
|
(б) |
|
(в) |
1
2
3
(г) |
(д) |
|
(е) |
3
4
5
Рис. 8.6. Тотальный портальный тромбоз. 1 – левая ветвь портальной вены, 2 – ствол порталь ной вены, 3 – кавернома, 4 – нижняя полая вена, 5 – брюшная аорта. а, б – В режим и цвето вое допплеровское исследование: оптимально визуализирована тромбированная левая ветвь портальной вены. в, г – тот же ребенок, В режим и цветовое допплеровское исследование: оп тимально визуализирован тромбированный ствол портальной вены. Вокруг него определяется
сеть мелких сосудов – формирующаяся кавернома. д, е – В режим и цветовое допплеровское исследование: оптимально визуализирована кавернома в воротах печени.
зуализируется как толстый тяж, запол |
Достаточно часто тромб в просвете |
ненный гипо и анэхогенным содержи |
левой ветви портальной вены имеет |
мым (рис. 8.4). |
среднюю эхогенность и с трудом диф |
124 |
|
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Острые состояния у новорожденных детей
ференцируется от паренхимы печени (рис. 8.5). Тромбоз левой ветви порталь ной вены имеет благоприятный про гноз: портальный кровоток перестраи вается без развития портальной гипер тензии.
Тотальный портальный тромбоз про гностически значительно серьезнее, по скольку неизбежно приводит к форми рованию каверномы в воротах печени и развитию портальной гипертензии. Фор мирование каверномы происходит очень быстро, в течение 2–3 нед. После месяч ного возраста ребенка визуализировать ствол портальной вены бывает уже не возможно – он подвергается облитера ции и не дифференцируется среди фраг ментов каверномы (рис. 8.6). Реканали зация ствола портальной вены происхо дит очень редко и не сопровождается нормализацией портального кровотока. Особенности. Учитывая возможность бессимптомного течения, прицельный поиск портального тромбоза должен проводиться во всех случаях при осмот ре новорожденных первой недели жиз ни, особенно перенесших манипуляции
на сосудах пуповины.
Атрезия
двенадцатиперстной
кишки
Клинически проявляется высокой кишечной непроходимостью с первых суток жизни ребенка.
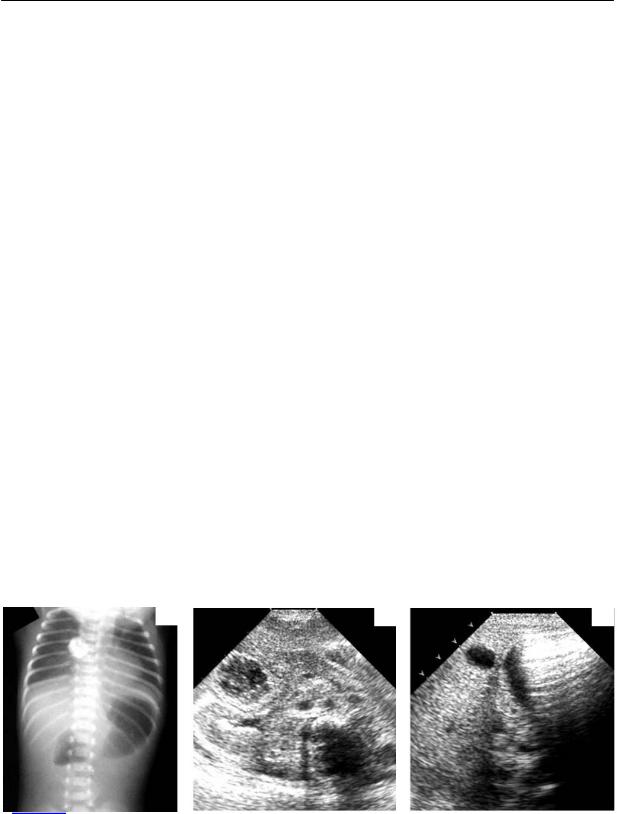
Традиционная лучевая диагностика
порока заключается в применении рент генографии. При обзорной рентгеногра фии характерен симптом «двух уровней» в желудке и дилатированной двенадца типерстной кишке, при рентгеноконт растном исследовании определяется за стой контрастного вещества в дилатиро ванном желудке и двенадцатиперстной кишке и отсутствие пассажа по нижеле жащим фрагментам кишечника.
Датчики. Секторный 5,0–8,0 МГц и линейный 7,0–8,0 МГц.
Доступы. Трансабдоминальный. Про водится полипозиционное сканирова ние в эпигастрии, несколько правее средней линии.
Эхографическая картина. Несколько правее средней линии в эпигастрии оп ределяется дилатированная до 12–25 мм двенадцатиперстная кишка, просвет ко
(а) (б) (в)
|
4 |
|
|
2 |
3 |
2 |
|
4 |
|||
|
|||
|
|
1
2
Рис. 8.7. Атрезия двенадцатиперстной кишки. 1 – желудок, 2 – двенадцатиперстная кишка, 3 – желчный пузырь, 4 – паренхима печени. а – обзорная рентгенограмма. Определяются два круп
ных уровня в желудке и двенадцатиперстной кишке, газонаполнение нижележащих фрагментов кишечника отсутствует. б – поперечный срез в эпигастрии. Определяется дилатированная две надцатиперстная кишка с жидкостным содержимым в просвете. в – другой ребенок. В просве те атрезированной двенадцатиперстной кишки преобладает газ.
125
Глава 8
(а) |
|
(б) |
|
(в) |
(г) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
(д) |
|
(е) |
|
(ж) |
|
|
1 |
|
|
|
2 |
|
|
|
|
|
|
|
|
|
|
|
Позвонок |
1 |
|
1 |
|
|
|
|
|
|
Позвонок |
Позвонок |
||||
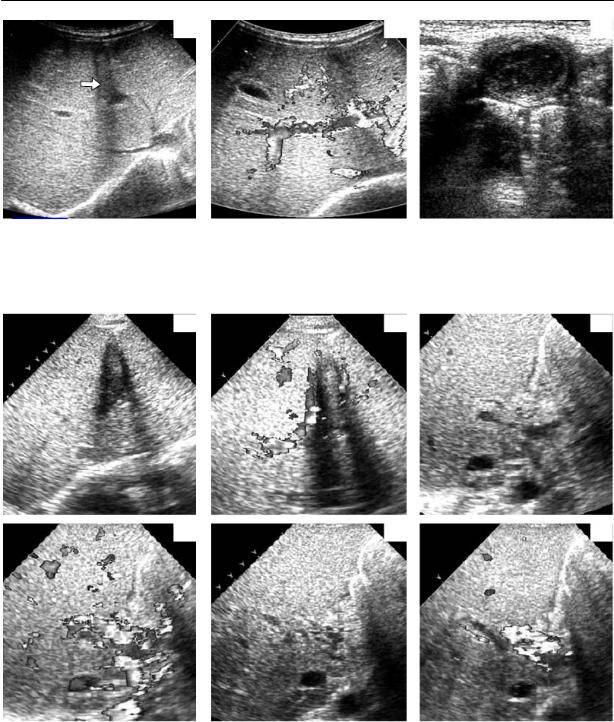
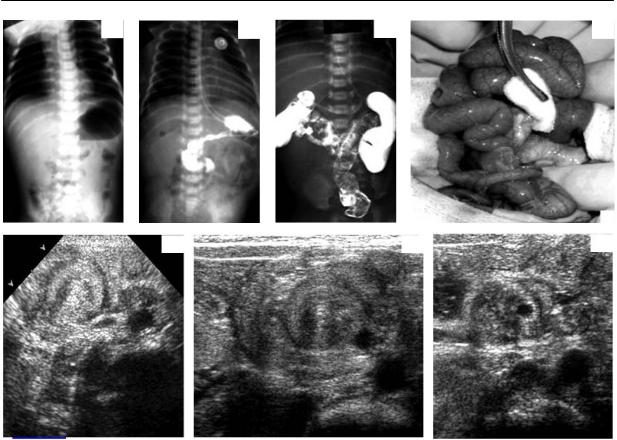
Рис. 8.8. Синдром Ледда. 1 – брюшная аорта, 2 – верхнебрыжеечная артерия. а – обзорная рент
генография. Снижение газонаполнения кишечных петель. б – замедление пассажа бариевой взвеси по ЖКТ при пероральном контрастировании. в – высокое расположение купола слепой кишки при ирригографии. г – интраоперационный снимок. д – векторный датчик, 6,0 МГц, за ворот справа от позвоночника. е – тот же срез, линейный датчик 8,0 МГц. ж – немного крани альнее: четко видно, что заворот образован вокруг верхнебрыжеечной артерии.
торой заполнен жидкостным содержи мым и/или газом (рис. 8.7).
Особенности. У младенца возможна
рвота во время исследования, необходи мо исключить возможность аспирации.
Синдром Ледда
Встречается в основном на 4–7 е сутки жизни младенца, хотя возможно и значительно более позднее развитие не проходимости (как казуистика описаны случаи диагностики порока у взрослых). Порок связан с нарушением ротации кишечника во внутриутробном периоде и состоит из трех основных компо нентов:
1)высокое расположение купола сле пой кишки;
2)гиперфиксация двенадцатиперст ной кишки;
3)заворот средней кишки (имеется общая брыжейка).
Первый компонент порока специфи ческих клинических проявлений не имеет, но возможна атипичная клиника острого аппендицита за счет высокого расположения червеобразного отростка. Второй компонент порока может вызы вать частичную высокую обтурацион ную кишечную непроходимость на уровне двенадцатиперстной кишки. Третий компонент порока обусловлива ет острую странгуляционную кишечную
126
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Острые состояния у новорожденных детей
(а) |
|
(б) |
|
(в) |
Позвонок
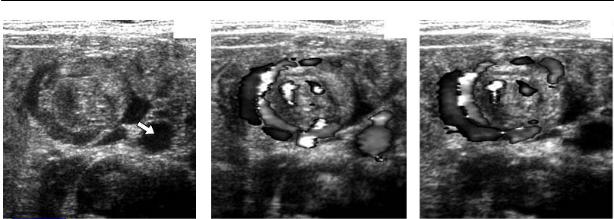
Рис. 8.9. Заворот при синдроме Ледда. Стрелкой обозначена брюшная аорта. а – изображение в В режиме. В составе концентрической структуры определяются анэхогенные, линейной формы фрагменты до 3–4 мм в диаметре. б, в – допплеровское исследование в разные фазы сердечно го цикла: анэхогенные в В режиме структуры – это сосуды, которые окрашиваются соответст венно направлению кровотока в них.
непроходимость, которая чаще развива ется у младенцев при увеличении энте рального питания и усилении пери стальтики. В зависимости от индивиду альных особенностей заворот может быть на 540°–720°, иногда только на 180°, что сопровождается нечеткой, пе ремежающейся клинической картиной.
Традиционная лучевая диагностика
порока заключается в применении рентгенографии. На обзорном снимке регистрируется снижение газонаполне ния кишечника; при пероральном кон трастировании наблюдается замедле ние пассажа бариевой взвеси по ЖКТ и атипичное расположение петель тон кой кишки в правой половине живота. Наиболее характерные данные можно получить при ирригографии: определя ется высокое расположение купола сле пой кишки. Собственно заворот при
рентгенографии не виден.
Ультразвуковая диагностика позволя
ет выявить рентгенологически недиф ференцируемый компонент порока –
заворот, однако сделать это непросто, при рутинном УЗИ выявить заворот практически невозможно, его необходимо прицельно искать (рис. 8.8).
Датчики. Секторный 5,0–8,0 МГц и линейный 7,0–8,0 МГц.
Доступы. Собственно заворот визуа лизируется при поперечном сканирова нии в эпигастрии, несколько правее средней линии. Сначала проводится осмотр секторным датчиком, затем, при обнаружении структуры, подозритель ной на заворот, не прекращая умеренной компрессии на область исследования, проводится осмотр линейным датчиком.
Эхографическая картина. Обнаруже ние фиксированной, несмещаемой кон центрической структуры общим диамет ром до 15–20 мм, в состав которой вхо дят как петли кишечника, так и дилати рованные до 3–4 мм сосуды; вид несколько напоминает «мишень» при инвагинации (см. рис. 8.8).
Значительную дополнительную ин формацию дает цветовое допплеровское исследование, при котором четко опре деляется сосудистое «кольцо», сформи рованное сосудами брыжейки (рис. 8.9). Особенности. Во время исследования
у младенца возможна рвота, спровоци рованная давлением на переднюю брюшную стенку. Необходимо предотв ратить возможность аспирации.
127

Глава 8
Атрезия анального отверстия
Диагностируется при внешнем осмо
тре младенца непосредственно в родо вом зале, и лучевые методы исследова ния призваны дать ответ на вопрос о вы соте атрезии и о наличии или отсутствии свищей между атрезированной кишкой и мочевыводящими путями (МВП) у мальчиков и влагалищем (или преддве рием влагалища) у девочек.
Традиционная лучевая диагностика
порока заключается в применении рент генографии по Вангестину (или инвер тограммы) и цистографии, при которой иногда удается зафиксировать наличие ректоуретральных свищей.
Ультразвуковая диагностика прово
дится не только для обнаружения собст венно порока, но и для оценки наличия сопутствующих аномалий.
Датчики. Секторный 5,0–8,0 МГц для трансабдоминального исследования и линейный 7,0–8,0 МГц для перинеаль ного сканирования.
Доступы. Трансабдоминальный и пе ринеальные: продольный и попереч ный.
Эхографическая картина. При транс абдоминальном исследовании опреде ляется дилатированная прямая кишка, при трансперинеальном – слепо закан чивающийся дистальный отдел прямой кишки. В этом положении проводится измерение расстояния от слепого конца
(а) |
|
(б) |
|
(в) |
Мочевой пузырь
Прямая
кишка
(г) |
(д) |
Рис. 8.10. Атрезия анального отверстия. Стрелками показаны седалищные бугры. а – инверто грамма. В проекции атрезированного ануса расположена рентгеноконтрастная метка. б – трансаб доминальное сканирование: прямая кишка дилатирована до 4 см, оттесняет мочевой пузырь. в – трансперинеальное сканирование здорового новорожденного. Расстояние между центрами седа лищных бугров около 3 см, следы газа в просвете прямой кишки определяются непосредственно под датчиком. г, д – варианты атрезии анального отверстия (высокая и низкая) при поперечном трансперинеальном сканировании. Расстояние между центрами седалищных бугров – 2–2,5 см.
128
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Острые состояния у новорожденных детей
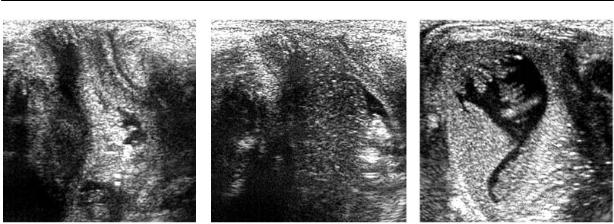
Рис. 8.11. Продольное перинеальное сканирование у младенца с низкой атрезией анального от верстия на этапах натуживания ребенка.
прямой кишки до поверхности кожи промежности (рис. 8.10).
Очень информативным является продольное трансперинеальное скани рование, при этом датчик располагается на промежности в продольном направ лении и производится компрессия жи вотика младенца, чтобы вызвать его на туживание, когда оптимально визуали зируется истинное расстояние атрезиро ванной кишки от поверхности кожи промежности (рис. 8.11).
Особенности
1.При перинеальном доступе ножки ребенка должны быть приподняты и при жаты к животу, что вызывает повышение внутрибрюшного давления. Это может вызвать ухудшение состояния младенца, следовательно, УЗИ должно проводиться
вприсутствии лечащего врача под кон тролем витальных функций ребенка.
2.Порок часто сочетается с аномали ями развития почек, следовательно, не обходимо прицельное УЗИ почек. Даже при нормально сформированных почках и МВП возможна транзиторная дилата ция МВП из за сдавления их дисталь ных отделов резко дилатированной пря мой кишкой.
3.Ректоуретральные и ректоваги нальные свищи эхографически визуали
зируются крайне редко, и рассчитывать на достоверную эхографическую диа гностику этих компонентов порока не приходится.
Язвенно некротический энтероколит (ЯНЭК)
Встречается относительно часто и преимущественно у недоношенных но ворожденных.
Традиционная лучевая диагностика
ЯНЭК заключается в рентгенографии, при этом для I стадии заболевания характерных рентгенологических при знаков не найдено, отмечается только повышенное или неравномерное газона полнение кишечных петель. При II ста дии определяется неравномерное газо наполнение кишечных петель, ри гидность стенок кишечных петель, их утолщение (за счет отека), возможны нарушения пассажа по ЖКТ при рентге ноконтрастном исследовании. Патогно моничным рентгенологическим призна ком III стадии ЯНЭК является пневма тоз кишечной стенки, IV – свободный газ в брюшной полости.
Датчики. Секторный 5,0–8,0 МГц и линейный 7,0–8,0 МГц.
129
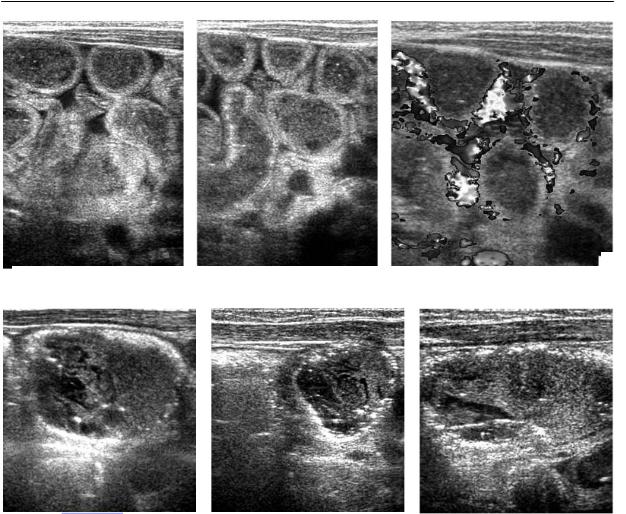
Глава 8
Рис. 8.12. ЯНЭК. Кишечные петли с отечной стенкой, «ригидные», сосудистый рисунок сохранен.
Рис. 8.13. Пневматоз кишечной стенки при ЯНЭК. Эхографические варианты.
Доступы. Трансабдоминальный, ла теральные.
Эхографическая картина зависит от стадии заболевания. Для I стадии харак терных эхографических признаков нет, определяются полиорганные измене ния токсического и/или постгипокси ческого характера. При II стадии харак терно утолщение стенок кишечника, за медление перистальтики, «ригидность» кишечных петель. При допплеровском исследовании кровоток в стенке кишки и в брыжейке сохранен. Иногда опреде ляются следы жидкостного содержимо го в брюшной полости – выпот между кишечными петлями (рис. 8.12).
Пневматоз кишечной стенки выгля дит как совокупность мелкоточечных
130
эхогенных включений, которые могут образовывать конгломераты в подслизи стом и/или субсерозном слое кишечной стенки. Оптимально визуализируется при использовании линейного датчика
(рис. 8.13).
Иногда имеет место пенистое ки шечное содержимое (эквивалент рент генологического симптома «мыльной пены») и/или резко выраженный отек стенки фрагмента кишки, который мо жет сочетаться с проявлениями пневма тоза (рис. 8.14).
В редких случаях эхографически уда ется дифференцировать некротизиро ванные петли кишки. Такая петля не пе ристальтирует, имеет тонкую стенку, со держимое ее отличается от содержимого
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
