
6 курс / Неонатология / Детские болезни Баранов А.А. 2009
.pdfПрофилактика
При заболевании гастродуоденальной зоны очень важно соблюдать принципы возрастного питания, оберегать ребѐнка от физических и
эмоциональных перегрузок. Вторичная профилактика включает адекватную и своевременную терапию, наблюдение и регулярные консультации детского гастроэнтеролога.
Прогноз
При нерегулярном и неэффективном лечении хронический гастрит и гастродуоденит рецидивируют и становятся основной патологией взрослых, что снижает качество жизни больного, его трудоспособность.
Язвенная болезнь желудка и двенадцатиперстной кишки
Язвенная болезнь - хроническое рецидивирующее заболевание, сопровождающееся образованием язвенного дефекта в желудке и/или двенадцатиперстной кишке, обусловленное нарушением равновесия между факторами агрессии и защиты гастродуоденальной зоны.
В последние годы случаи язвенной болезни у детей участились, в настоящее время заболевание регистрируют с частотой 1 случай на 600 детей (по данным А.Г. Закомерного, 1996). Также отмечают «омоложение» заболевания, увеличение доли патологии с тяжѐлым течением и снижение эффективности терапии. В связи с этим язвенная болезнь желудка и двенадцатиперстной кишки у детей представляет серьѐзную проблему клинической медицины.
ЭТИОЛОГИЯ
Заболевание развивается в результате воздействия на организм нескольких неблагоприятных факторов, в том числе наследственной предрасположенности и эмоциональных перегрузок в сочетании с постоянно действующими алиментарными погрешностями (нерегулярное питание, злоупотребление острыми блюдами, еда «всухомятку» и т.д.). Основными причинами считают расстройство нервных и гормональных механизмов деятельности желудка и двенадцатиперстной кишки, нарушение равновесия между факторами агрессии (соляная кислота, пепсины, панкреатические ферменты, жѐлчные кислоты) и факторами защиты (слизь, бикарбонаты, клеточная регенерация, синтез Пг). Язвообразование связывают с длительной гиперхлоридгидрией и пептическим протеолизом, обусловленными ваготонией, гипергастринемией и гиперплазией главных желѐз желудка, а также с гастродуоденальной дисмоторикой и длительным закислением антробульбарной зоны.
Важную роль в развитии язвенной болезни играет Helicobacter pylori,обнаруживаемый у 90-100% больных в слизистой оболочке антрального отдела желудка.
ПАТОГЕНЕЗ
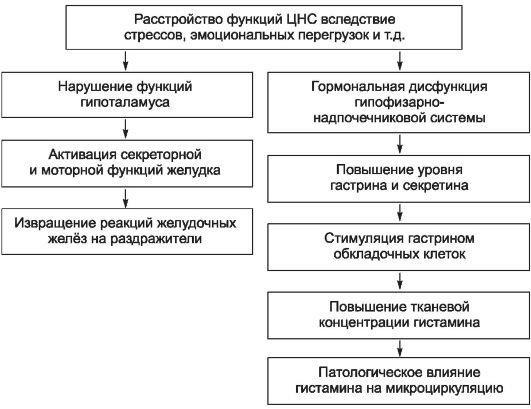
Выделяют несколько механизмов, приводящих к повышению секреции соляной кислоты и пепсинов, снижению продукции слизистых веществ и нарушению моторной регуляции гастродуоденальной зоны. Важная роль в этом процессе отводится ЦНС, оказывающей двоякое воздействие на секрецию и моторику желудка и двенадцатиперстной кишки (рис. 16-1).
Рис. 16-1. Влияние центральной нервной системы на секрецию и моторику желудка и двенадцатиперстной кишки.
Патологические изменения в центральной и вегетативной нервной системе играют важную роль в нарушении равновесия между защитными и агрессивными факторами, способствуя формированию язвенного дефекта.
КЛАССИФИКАЦИЯ
Классификация язвенной болезни желудка и двенадцатиперстной кишки приведена в табл. 16-3.
Таблица 16-3. Классификация язвенной болезни у детей*
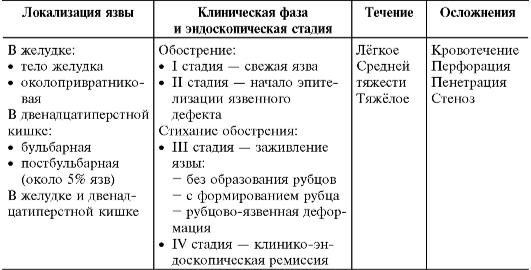
* Из: Баранов А.А.и соавт. Детская гастроэнтерология. М., 2002.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина зависит от локализации процесса и клиникоэндоскопической стадии заболевания.
I стадия (свежая язва)
Ведущий клинический симптом - боли в эпигастральной области и справа от срединной линии, ближе к пупку, боли возникают натощак или через 2-3 ч после приѐма пищи (поздние боли). У половины детей отмечают ночные боли. Отмечают чѐткий «мойнигамовский» ритм болей: голод-боль-приѐм пищиоблегчение. Выражен диспептический синдром: изжога (ранний и наиболее частый признак), отрыжка, тошнота, запоры. Поверхностная пальпация живота болезненна, глубокая и затруднена вследствие защитного напряжения мышц передней брюшной стенки.
При эндоскопическом исследовании на фоне выраженных воспалительных изменений слизистой оболочки гастродуоденальной зоны выявляют дефект (дефекты) округлой или овальной формы, окружѐнный воспалительным валиком, с дном, покрытым фибриновыми наложениями серо-желтого или белого цвета.
•В желудке язвы бывают расположены преимущественно в пилороантральном отделе (обнаруживают чаще у мальчиков).
•В двенадцатиперстной кишке язвы локализуются на передней стенке луковицы, а также в зоне бульбодуоденального перехода. Моторно-
эвакуаторные нарушения включают дуодено-гастральный рефлюкс и спастическую деформацию луковицы.
II стадия (начало эпителизации язвенного дефекта)
У большинства детей сохраняются поздние боли в эпигастральной области, однако они возникают преимущественно днѐм, а после еды наступает стойкое облегчение. Боли становятся более тупыми, ноющими. Живот хорошо доступен поверхностной пальпации, но при глубокой сохраняется мышечная защита. Диспептические проявления выражены меньше.
При эндоскопическом исследовании гиперемия слизистой оболочки выражена слабее, уменьшен отѐк вокруг язвенного дефекта и исчезает воспалительный вал. Дно дефекта начинает очищаться от фибрина, намечается конвергенция складок к язве, что отражает процесс заживления.
III стадия (заживление язвы)
Боли в этой стадии сохраняются только натощак, в ночное время их эквивалентом может быть чувство голода. Живот становится доступен глубокой пальпации, болезненность сохранена. Диспептические расстройства практически не выражены.
При эндоскопии на месте дефекта определяют следы репарации в виде рубцов красного цвета, имеющих различную форму - линейную, циркулярную, звѐздчатую. Возможна деформация стенки желудка или двенадцатиперстной кишки. Сохраняются признаки воспалительного процесса слизистой оболочки желудка и двенадцатиперстной кишки, а также моторно-эвакуаторные нарушения.
IV стадия (ремиссия)
Общее состояние удовлетворительное. Жалоб нет. Пальпация живота безболезненна. Эндоскопически слизистая оболочка желудка и двенадцатиперстной кишки не изменена. Однако в 70-80% случаев выявляют стойкое повышение кислотообразующей функции желудка.
Осложнения
Осложнения язвенной болезни регистрируют у 8-9% детей. У мальчиков осложнения возникают в 2 раза чаще, чем у девочек.
•В структуре осложнений доминируют кровотечения, причѐм при язве двенадцатиперстной кишки они развиваются значительно чаще, чем при язве желудка.
•Перфорация язвы у детей чаще происходит при язве желудка. Это осложнение сопровождается острой «кинжальной» болью в эпигастральной области, нередко развивается шоковое состояние.
Характерно исчезновение печѐночной тупости при перкуссии живота вследствие попадания воздуха в брюшную полость.
• Пенетрация (проникновение язвы в соседние органы) происходит редко, на фоне длительного тяжѐлого процесса и неадекватной терапии. Клинически
пенетрация характеризуется внезапно возникающей болью, иррадиирующей в спину, и повторной рвотой. Диагноз уточняют с помощью ФЭГДС.
ДИАГНОСТИКА
Диагноз язвенной болезни, помимо изложенного выше клиникоэндоскопического его обоснования, подтверждают следующими методами:
•Фракционным зондированием желудка с определением кислотности желудочного сока, дебит-часа соляной кислоты и пепсинов. Характерно повышение pH желудочного сока натощак и при применении специфических раздражителей, повышение содержания пепсинов.
•Рентгенологическим исследованием желудка и двенадцатиперстной кишки с контрастированием бариевой смесью. Прямые признаки язвы - симптом ниши и типичная деформация луковицы двенадцатиперстной кишки, косвенные - спазм привратника, дискинезия луковицы двенадцатиперстной кишки, гиперсекреция желудка и др.
•Выявлением Helicobacter pylori.
•Повторным определением скрытой крови в кале (реакция Грегерсена).
ЛЕЧЕНИЕ
Лечение больных язвенной болезнью желудка и двенадцатиперстной кишки должно быть комплексным, его проводят поэтапно с учѐтом клиникоэндоскопической фазы болезни.
•I этап - фаза обострения. Лечение в стационаре.
•II этап - фаза стихания проявлений, начало клинической ремиссии. Диспансерное наблюдение и сезонная профилактика.
•III этап - фаза полной клинической и эндоскопической ремиссии. Санаторное лечение.
I этап
Консервативное лечение язвенной болезни начинают сразу после постановки диагноза. У многих больных в течение 12-15 нед происходит заживление язвы.
•Постельный режим на 2-3 нед.
•Диета: химически, термически и механически щадящая пища. Лечебные столы по Певзнеру ? 1а (1-2 нед), ? 1б (3-4 нед), ? 1 (в период ремиссии). Питание должно быть дробным (5-6 раз в день).
•Уменьшение повреждающего действия соляной кислоты и пепсинов.
-неадсорбируемые антациды: алгелдрат+магния гидроксид, алюминия фосфат, сималдрат и др.;
-антисекреторные препараты: антагонисты гистаминовых Н2-рецепторов (например, ранитидин) на 2-3 нед; ингибитор Н+-, К+- АТФазы омепразол в течение 40 дней.
•Устранение гипермоторной дискинезии в гастродуоденальной зоне (папаверин, дротаверин, домперидон, метоклопрамид).
•При наличии Helicobacter pylori - трѐхкомпонентное лечение в течение 1-3 нед (висмута трикалия дицитрат, амоксициллин, метронидазол).
•С учѐтом наличия нарушений пищеварения и всасывания - полиферментные препараты (панкреатин).
II этап
Лечение проводит участковый педиатр. Он осматривает ребѐнка 1 раз в 2 мес и проводит противорецидивное лечение в осенне-зимний и весенне-зимний периоды (стол ? 1б, антацидная терапия, витамины в течение 1-2 нед).
III этап
Санаторное лечение показано через 3-4 мес после выписки из стационара в местных гастроэнтерологических санаториях и на питьевых бальнеологических курортах (Железноводск, Ессентуки).
ПРОФИЛАКТИКА
Обострения язвенной болезни обычно носят сезонный характер, поэтому при вторичной профилактике необходимы регулярный осмотр педиатром и назначение профилактической терапии (антацидные препараты), при необходимости - диета, ограничение школьной нагрузки (1-2 разгрузочных дня в неделю в форме обучения на дому). Большое значение имеет обеспечение дома и в школе благоприятной психоэмоциональной обстановки.
ПРОГНОЗ
Течение язвенной болезни и отдалѐнный прогноз зависят от сроков первичного диагноза, своевременной и адекватной терапии. В значительной степени успех лечения зависит от позиции родителей, понимания ими серьѐзности ситуации. Постоянное наблюдение больного у детского гастроэнтеролога, соблюдение правил сезонной профилактики обострений, госпитализация в специализированное отделение при обострении в значительной мере улучшают прогноз заболевания.
БОЛЕЗНИ ТОНКОЙ И ТОЛСТОЙ КИШКИ
Хронические неинфекционные заболевания тонкой и толстой кишок развиваются довольно часто, особенно у детей дошкольного возраста. Они
представляют собой серьѐзную медико-социальную проблему в связи с большой распространѐнностью, трудностями диагностики и с тяжестью последствий, нарушающих рост и развитие ребѐнка. В основе заболеваний кишечника могут быть как функциональные, так и морфологические изменения, но отдифференцировать их в раннем периоде заболевания удаѐтся редко.
У детей раннего возраста в связи с анатомо-физиологическими особенностями системы пищеварения в патологический процесс чаще одновременно вовлекаются тонкая и толстая кишки (энтероколит). Для детей школьного возраста характерны более изолированные поражения отделов кишечника.
Хронический энтерит
Хронический энтерит - хроническое рецидивирующее воспалительнодистрофическое заболевание тонкой кишки, сопровождающееся нарушением еѐ основных функций (пищеварения, всасывания) и, вследствие этого, нарушением всех видов обмена веществ.
В структуре патологии органов пищеварения хронический энтерит как основное заболевание регистрируют в 4-5% случаев.
Этиология
Хронический энтерит - полиэтиологическое заболевание, которое может быть как первичным, так и вторичным.
•Поражение тонкой кишки чаще развивается после перенесѐнной острой бактериальной (дизентерия, сальмонеллѐз, иерсиниоз, кампилобактериоз и др.) и вирусной (ротавирусной, энтеровирусной, герпесвирусной и др.) инфекции, на фоне паразитарного (лямблиоз, криптоспоридиоз, трихоцефалѐз, гименолепидоз и др.) или грибкового заболевания.
•Большое значение придают алиментарным факторам: еда всухомятку, переедание, избыток в пище углеводов и жиров при недостатке белка, витаминов и микроэлементов, ранний перевод на искусственное вскармливание и т.д.
•В последние годы часто выделяют такие этиологические факторы, как воздействие ядов, солей тяжѐлых металлов (свинца, фосфора, кадмия и др.), лекарственных средств (салицилатов, глюкокортикоидов, НПВС, иммунодепрессантов, цитостатиков, некоторых анти-
биотиков, особенно при длительном применении), ионизирующего излучения (например, при рентгенотерапии).
• Возникновению заболеваний тонкой кишки способствуют врождѐнные и приобретѐнные энзимопатии, пороки развития кишечника, нарушения иммунитета (как местного, так и общего), пищевая аллергия, оперативные вмешательства на кишечнике, заболевания других органов пищеварения
(прежде всего двенадцатиперстной кишки, поджелудочной железы, желчевыводящих путей) и пр. При развитии хронического энтерита у ребѐнка обычно трудно выделить один этиологический фактор. Чаще всего выявляют сочетание ряда факторов как экзогенного, так и эндогенного характера.
Патогенез
Под воздействием любого из перечисленных выше факторов или их сочетания в слизистой оболочке тонкой кишки развивается воспалительный процесс, приобретающий хроническое течение в связи с недостаточностью иммунных и компенсаторно-приспособительных реакций. Нарушается ферментативная деятельность кишечных желѐз, ускоряется или замедляется пассаж химуса, создаются условия для пролиферации микробной флоры, нарушается переваривание и всасывание основных питательных веществ.
Клиническая картина
Клиническая картина хронического энтерита полиморфна и зависит от давности и фазы заболевания, степени изменения функционального состояния тонкой кишки, сопутствующей патологии. Выделяют два основных клинических синдрома - местный и общий.
•Местный кишечный (энтеральный) синдром обусловлен нарушением пристеночного (мембранного) и полостного пищеварения. Наблюдают метеоризм, урчание, боль в животе, диарею. Испражнения обычно обильные, с кусочками непереваренной пищи и слизью. Возможно чередование диареи и запоров. При пальпации живота определяют болезненность преимущественно в околопупочной области, положительны симптомы Образцова и Поргеса. В тяжѐлых случаях возможен феномен «псевдоасцита». Кишечные симптомы чаще возникают при приѐме молока, сырых овощей и фруктов, кондитерских изделий.
•Общий кишечный (энтеральный) синдром связан с водно-электролитным дисбалансом, расстройством всасывания макро- и микронутриентов и вовлечением в патологический процесс других органов (синдром
мальабсорбции). Характерны: повышенная утомляемость, раздражительность, головная боль, слабость, снижение массы тела разной степени выраженности. Отмечают сухость кожи, изменение
ногтей, глоссит, гингивит, заеды, выпадение волос, нарушение сумеречного зрения, повышенную ломкость сосудов, кровоточивость. Вышеперечисленные симптомы обусловлены полигиповитаминозом и трофическими нарушениями. У детей раннего возраста (до 3 лет) часто выявляют анемии и нарушение обмена веществ, проявляющиеся остеопорозом и ломкостью костей, приступами судорог. Выраженность общего и местного энтеральных синдромов определяет тяжесть болезни.
Диагностика и дифференциальная диагностика
Диагностика основана на данных анамнеза, клинических проявлениях, результатах лабораторных и инструментальных методов обследования.
Проводят дифференцированные углеводные нагрузки с моно- и дисахаридами, пробу с d-ксилозой. Информативна также эндоскопия с прицельной биопсией и последующим гистологическим исследованием биоптата. В копрограмме выявляют креаторею, стеаторею, амилорею.
Дифференциальную диагностику проводят с наиболее часто развивающимися наследственными и приобретѐнными заболеваниями, протекающими с синдромом мальабсорбции - острым энтеритом, кишечной формой муковисцидоза, гастроинтестинальной формой пищевой аллергии, целиакией, дисахаридазной недостаточностью и др.
Лечение
См. раздел «Хронический энтероколит».
Хронический энтероколит
Хронический энтероколит - полиэтиологическое воспалительнодистрофическое заболевание, при котором поражаются одновременно тонкая и толстая кишки.
Этиология
Заболевание возникает чаще всего после перенесѐнных ОКИ (сальмонеллѐза, дизентерии, эшерихиоза, брюшного тифа, вирусной диареи), гельминтозов, заболеваний, вызванных простейшими, погрешностей в пищевом режиме (длительное нерегулярное, недостаточное или избыточное питание), пищевых аллергических реакций. Развитию заболевания способствуют врождѐнные и приобретѐнные энзимопатии, дефекты иммунитета, заболевания желудка, печени, жѐлчных путей и поджелудочной железы, аномалии развития кишечника, дисбактериоз, витаминная недостаточность, неврогенные, гормональные нарушения, радиационные воздействия, нерациональное применение лекарственных средств, в частности антибиотиков, и др.
Патогенез
Патогенез до конца не ясен. Полагают, например, что инфекционные агенты могут вызвать нарушение целостности клеток тканей пищеварительного тракта, способствуя их деструкции или морфологической метаплазии. Вследствие этого образуются Аг, генетически чужеродные организму, вызывающие развитие аутоиммунных реакций. Происходят накопление клонов цитотоксических лимфоцитов и продукция АТ, направленные против Аг структур аутологичных тканей пищеварительного тракта. Придают значение дефициту секреторного IgA, препятствующего инвазии бактерий и аллергенов. Изменение нормальной микрофлоры кишечника способствует формированию хронического энтероколита, вторично повышая проницаемость слизистой оболочки кишечника для микробных аллергенов. С другой стороны, дисбактериоз всегда сопутствует этому заболеванию. Хронический энтероколит может быть и вторичным, при заболеваниях других органов пищеварения.
Клиническая картина
Хроническому энтероколиту свойственно волнообразное течение: обострение болезни сменяется ремиссией. В период обострения ведущими клиническими симптомами становятся боли в животе и нарушения стула.
•Характер и интенсивность болей могут быть различными. Дети чаще жалуются на боли в области пупка, в нижней части живота с правосторонней или левосторонней локализацией. Боли возникают в любое время суток, но чаще во второй половине дня, иногда через 2 ч после приѐма пищи, усиливаются перед дефекацией, при беге, прыжках, езде на транспорте и т.д. Тупые тянущие боли более свойственны поражению тонкой кишки, интенсивные - толстой кишки. Эквиваленты боли: послабление стула после приѐма пищи или, особенно у детей раннего возраста, отказ от еды, избирательность вкуса.
•Другой важнейший симптом хронического энтероколита - расстройство стула в виде чередования диареи (при преимущественном поражении тонкой кишки) и запоров (при поражении толстой кишки). Преобладают частые позывы на дефекацию (5-7 раз в сутки) с небольшими порциями фекалий разной консистенции (жидкие с примесью непереваренной пищи, со слизью; серые, блестящие, пенистые, зловонные - при преобладании гнилостных процессов). Нередко появляется «овечий» или лентовидный кал. Отхождение твѐрдых каловых масс может вызвать образование трещин заднего прохода. В таком случае на поверхности каловых масс появляется небольшое количество алой крови.
К постоянным симптомам хронического энтероколита у детей относят также вздутие и ощущение распирания живота, урчание и переливания в кишечнике, усиленное отхождение газов и т.д. Иногда в клинической картине болезни доминирует психовегетативный синдром: развивается слабость, быстрая утомляемость, плохой сон, раздражительность, головная боль. Жалобы на дисфункцию кишечника отходят на второй план. При длительном течении заболевания отмечают задержку в нарастании массы тела, реже - роста, анемию, признаки гиповитаминоза, расстройство обмена веществ (белкового, минерального).
Диагностика и дифференциальная диагностика
Хронический энтероколит диагностируют на основании анамнестических данных, клинической картины (длительно существующая дисфункция кишечника, сопровождающаяся развитием дистрофии), результатов лабораторного обследования (анемия, гипо- и диспротеинемии, гипоальбуминемия, снижение концентрации холестерина, общих липидов, β- липопротеинов, кальция, калия, натрия в сыворотке крови, обнаружение в кале слизи, лейкоцитов, стеатореи, креатореи, амилореи), результатов инструментальных методов исследования (ректороманоскопии, колонофиброскопии, рентгенологического и морфологических исследований).
Хронический энтероколит следует дифференцировать от затяжной дизентерии (см. главу «Острые кишечные инфекции»), врождѐнных
