
4 курс / Лучевая диагностика / Лд_повреждение_и_заболевание_органов_грудной_клетки
.pdf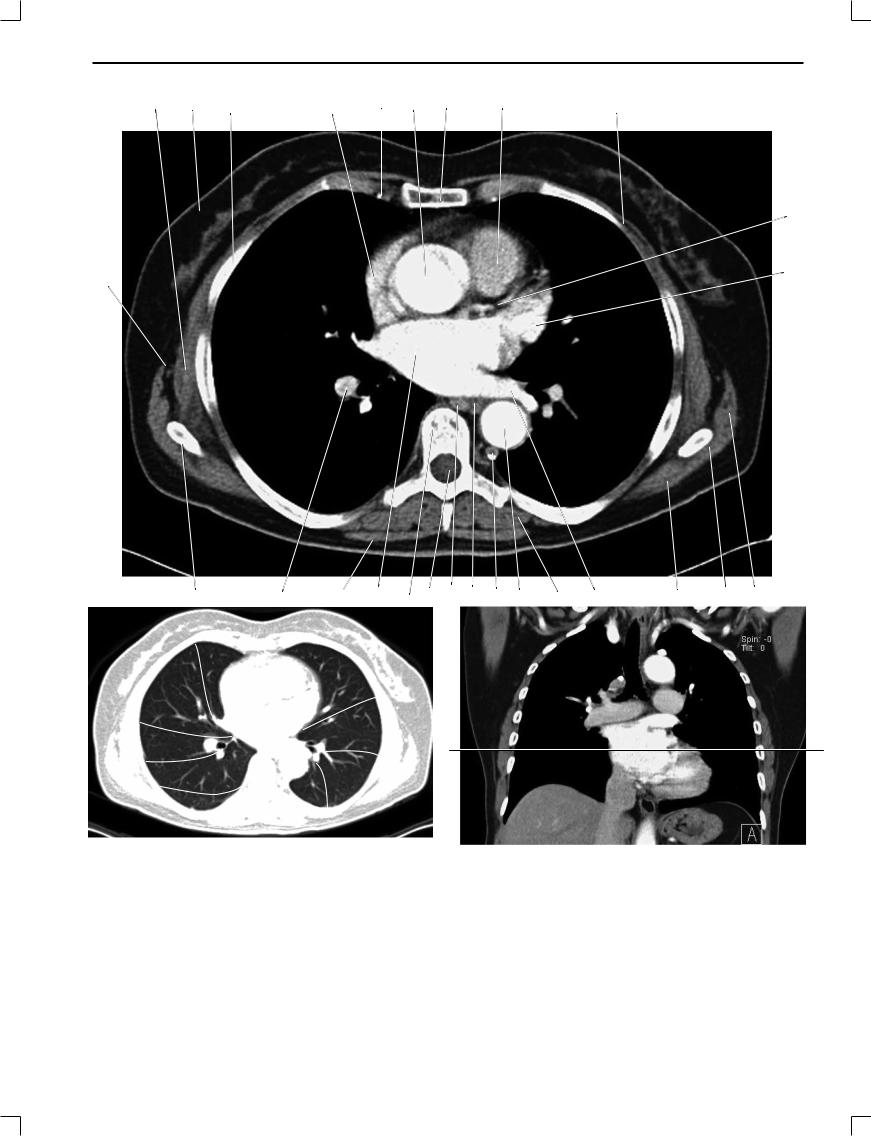
ПОД РЕДАКЦИЕЙ Г.Е. ТРУФАНОВА, Г.М. МИТУСОВОЙ
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
11
1 |
12 |
27 26 25 24 23 22 21 20 19 18 17 16 15 14 13
5 |
4 |
|
4
5
8
9 8
6 |
9 |
|
Рис. 1.14.
1. Грудоспинные артерия и вена; 2. Передняя зубчатая мышца; 3. Молочная железа; 4. Ребро; 5. Ушко правого предсердия; 6. внутренние грудные артерия и вена; 7. Восходящая аорта; 8. Грудина; 9. Выносящий ствол правого желудочка; 10. Большая грудная мышца; 11. Левая венечная артерия; 12. Левый желудочек; 13. Широчайшая мышца спины; 14. Большая круглая мышца; 15. Подостная мышца; 16. Левая верхняя легочная вена; 17. Мышца, выпрямляющая спину; 18. Нисходящая аорта; 19. Добавочная полунепарная вена; 20. Пищевод; 21. Непарная вена; 22. Позвоночный канал; 23. Грудной позвонок; 24. Левое предсердие; 25. Трапецивидная мышца; 26. Нижнедолевая ветвь правой легочной артерии; 27. Лопатка
20

КТ-АНАТОМИЯ ОРГАНОВ ГРУДНОЙ ПОЛОСТИ
1 2 3 4 5 6 7 8
20
9
19
18 |
17 |
16 |
15 |
14 |
13 |
12 |
11 |
10 |
|
5 |
|
4 |
4 |
|
5 |
|
|
|
8 |
|
8 |
9 |
7 |
9 |
10 |
|
|
|
10 |
Рис. 1.15.
1. Передняя зубчатая мышца; 2. Ребро; 3. Верхняя полая вена и ушко правого предсердия; 4. Восходящая аорта; 5. Правая венечная артерия; 6. Внутренние грудные артерия и вена; 7. Правый желудочек; 8. Большая грудная мышца; 9. Левый желудочек; 10. Нисходящая аорта; 11. Пищевод; 12. Непарная вена; 13. Позвоночный канал; 14. Грудной позвонок; 15. Левое предсердие; 16. Трапецивидная мышца; 17. Мышца, выпрямляющая спину; 18. Широчайшая мышца спины; 19. Добавочная полунепарная вена; 20. Передняя межжелудочковая артерия
21
ПОД РЕДАКЦИЕЙ Г.Е. ТРУФАНОВА, Г.М. МИТУСОВОЙ
1 |
9 |
3 |
5 |
6 |
20 |
7 |
8 |
|
|
|
|
|
|
4
 2
2
18 15 18 16 17 13 14 12 19 11 10
5
4
4 |
|
|
|
|
|
|
5 |
8 |
|
|
8 |
|
|
7 |
|
9 |
|
|
|
|
10 |
9 |
|
|
10 |
||
|
|
||
|
|
|
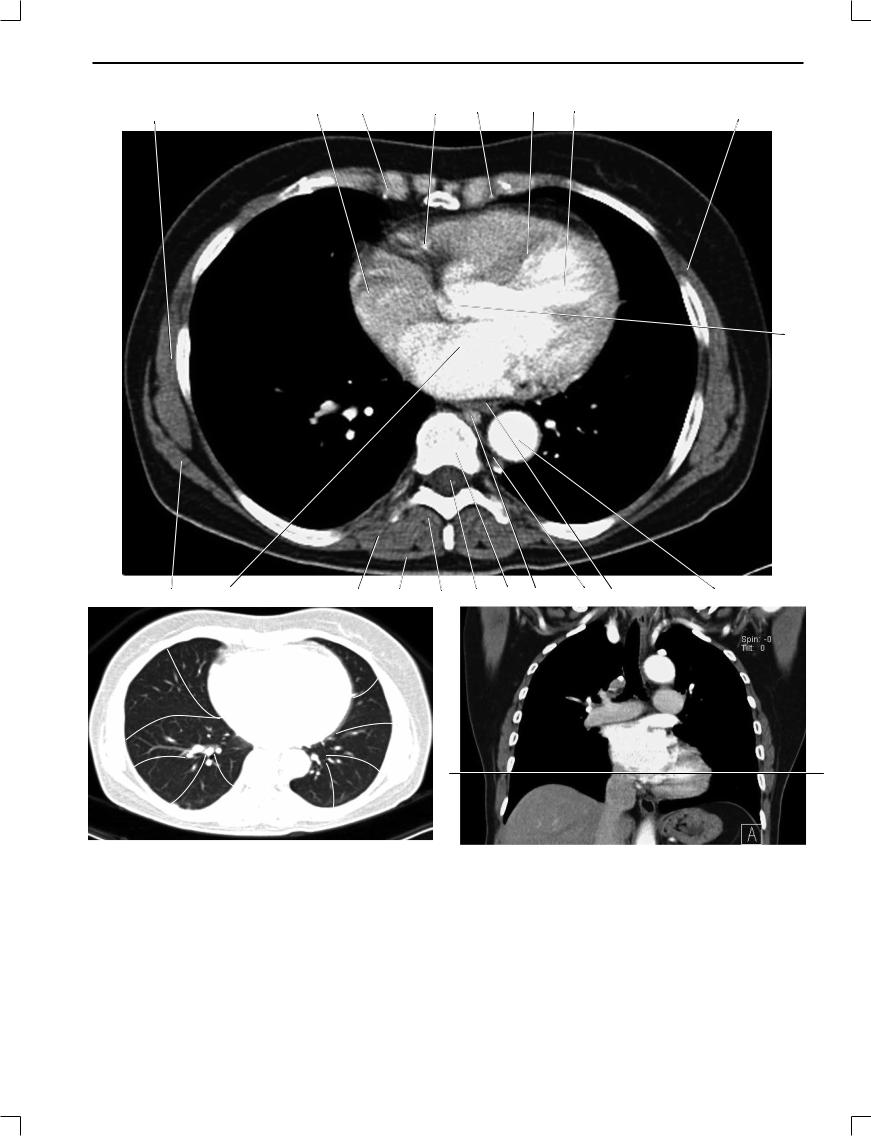
Рис. 1.16.
1. Передняя зубчатая мышца; 2. Ребро; 3. Грудинно-реберное сочленение; 4. Восходящая аорта; 5. Правая венечная артерия; 6. Внутренние грудные артерия и вена; 7. Левый желудочек; 8. Большая грудная мышца; 9. Правое предсердие; 10. Нисходящая аорта; 11. Пищевод; 12. Непарная вена; 13. Позвоночный канал; 14. Грудной позвонок; 15. Левое предсердие; 16. Трапецивидная мышца; 17. Мышца, выпрямляющая спину; 18. Широчайшая мышца спины; 19. Добавочная полунепарная вена; 20. Передняя межжелудочковая артерия
22
КТ-АНАТОМИЯ ОРГАНОВ ГРУДНОЙ ПОЛОСТИ
1 |
3 |
4 |
5 |
6 |
7 |
8 |
2 |
|
18 |
17 |
16 15 |
14 |
13 |
12 |
11 |
10 |
9 |
|
5 |
|
|
|
|
|
|
|
4 |
|
|
|
|
|
|
|
|
8 |
7 |
8 |
|
|
|
|
|
|
9 |
|
9 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10 |
10 |
|
5
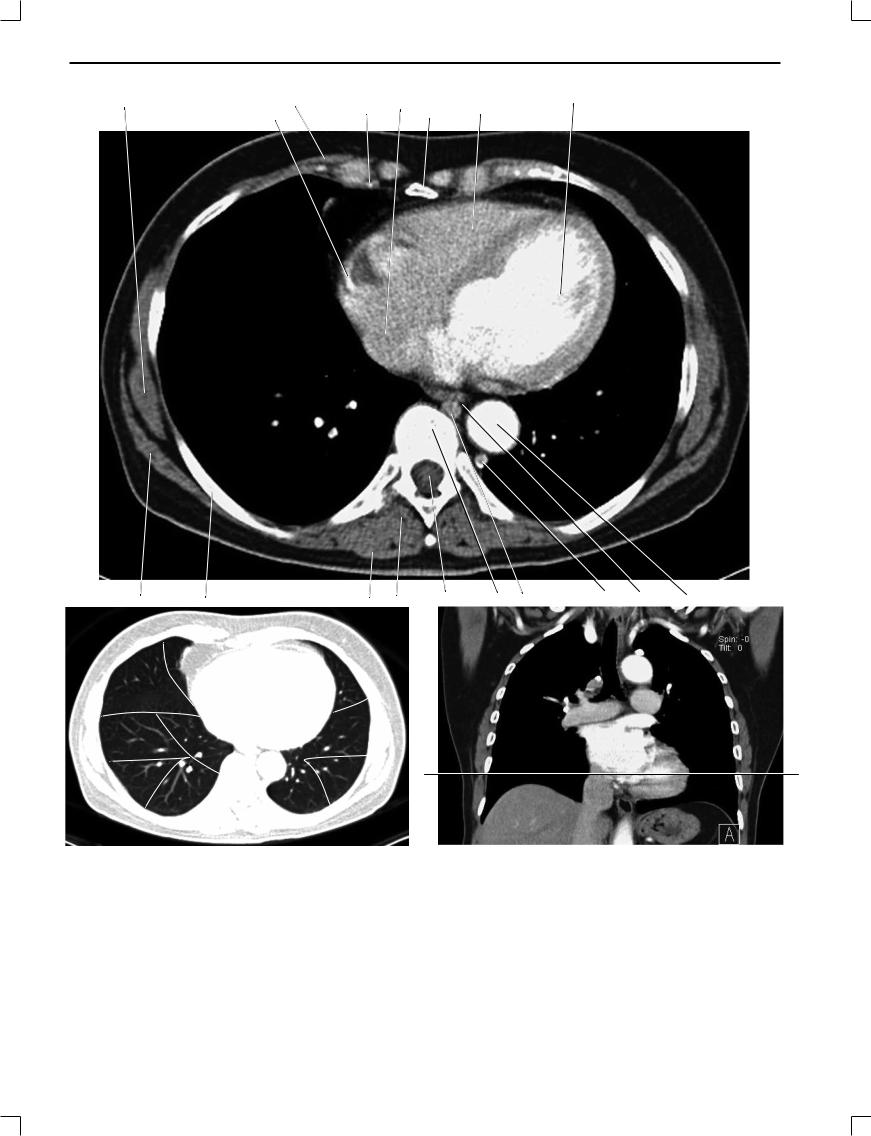
Рис. 1.17.
1. Передняя зубчатая мышца; 2. Правая венечная артерия; 3. Большая грудная мышца; 4. Внутренние грудные артерия и вена; 5. Правое предсердие; 6. Мечевидный отросток; 7. Правый желудочек; 8. Левый желудочек; 9. Нисходящая аорта; 10. Пищевод; 11. Добавочная полунепарная вена; 12. Непарная вена; 13. Грудной позвонок; 14. Позвоночный канал; 15. Мышца, выпрямляющая спину; 16. Трапецивидная мышца; 17. Ребро; 18. Широчайшая мышца спины
23

ПОД РЕДАКЦИЕЙ Г.Е. ТРУФАНОВА, Г.М. МИТУСОВОЙ
1 |
2 |
3 |
4 |
5 |
6 |
7 |
|
19 |
8
9
20
10
11
18 |
17 |
16 |
15 |
14 |
13 |
12 |
5
4
5
8
8
|
7 |
9 |
9 |
|
|
10 |
10 |
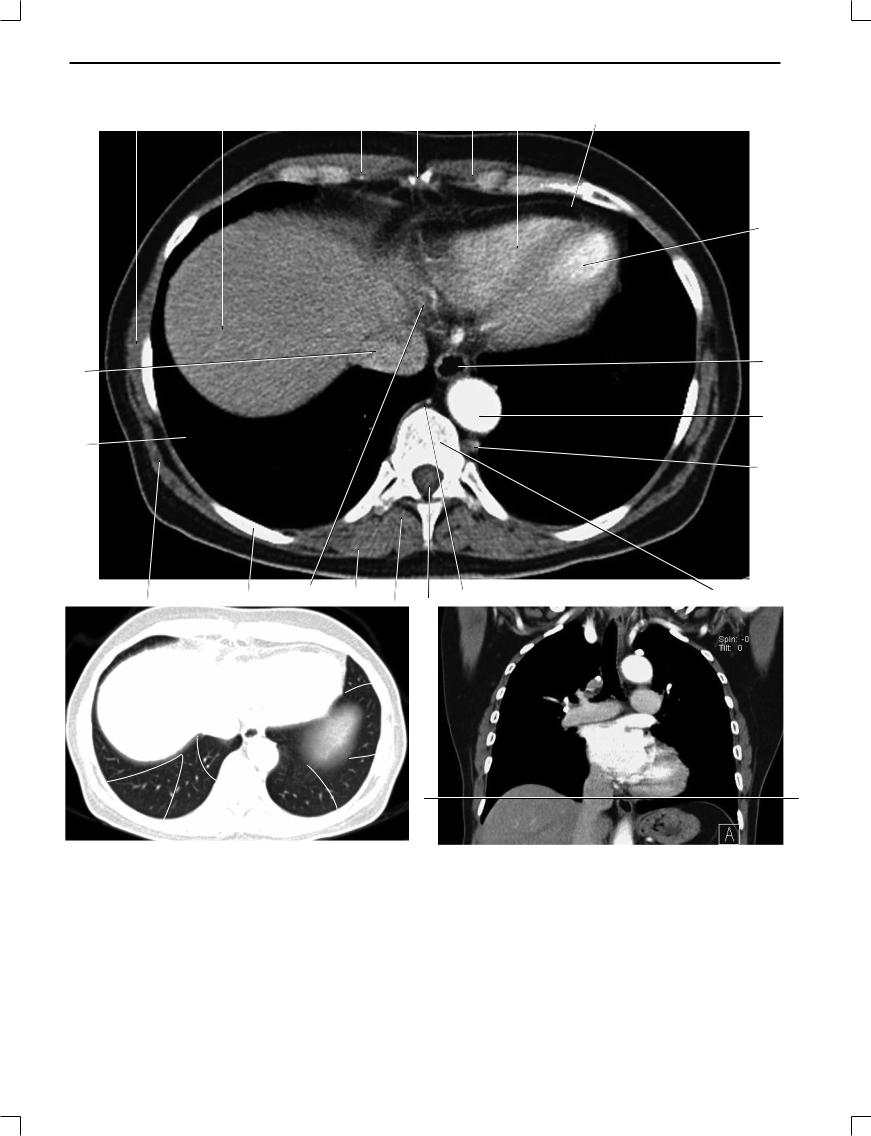
Рис. 1.18.
1. Передняя зубчатая мышца; 2. Правая доля печени; 3. Правое предсердие; 4. Мечевидный отросток; 5. Внутренние грудные артерия и вена; 6. Правый желудочек; 7. Большая грудная мышца; 8. Левый желудочек; 9. Коронарный синус; 10. Нисходящая аорта; 11. Полунепарная вена; 12. Непарная вена; 13. Пищевод; 14. Позвоночный канал; 15. Грудной позвонок; 16. Нижняя полая вена; 17. Ребро; 18. Широчайшая мышца спины; 19. Перикард; 20. Легкое
24
КТ-АНАТОМИЯ ОРГАНОВ ГРУДНОЙ ПОЛОСТИ
1 |
2 |
3 |
4 |
5 |
6 |
19 |
|
7
8
21
9
20
10
18 |
17 |
16 |
15 |
14 |
13 |
12 |
11 |
5
5
8
8 |
|
7 |
|
|
|
|
|
9 |
10 |
10 |
9 |
|
Рис. 1.19.
1. Передняя зубчатая мышца; 2. Правая доля печени; 3. Внутренние грудные артерия и вена; 4. Мечевидный отросток; 5. Большая грудная мышца; 6. Правый желудочек; 7. Левый желудочек; 8. Пищевод; 9. Нисходящая аорта; 10. Полунепарная вена; 11. Грудной позвонок; 12. Непарная вена; 13. Позвоночный канал; 14. Мышца, выпрямляющая спину; 15. Трапецивидная мышца; 16. Задняя межжелудочковая ветвь правой коронарной артерии; 17. Ребро; 18. Широчайшая мышца спины; 19. Перикард; 20. Легкое; 21. Нижняя полая вена
25
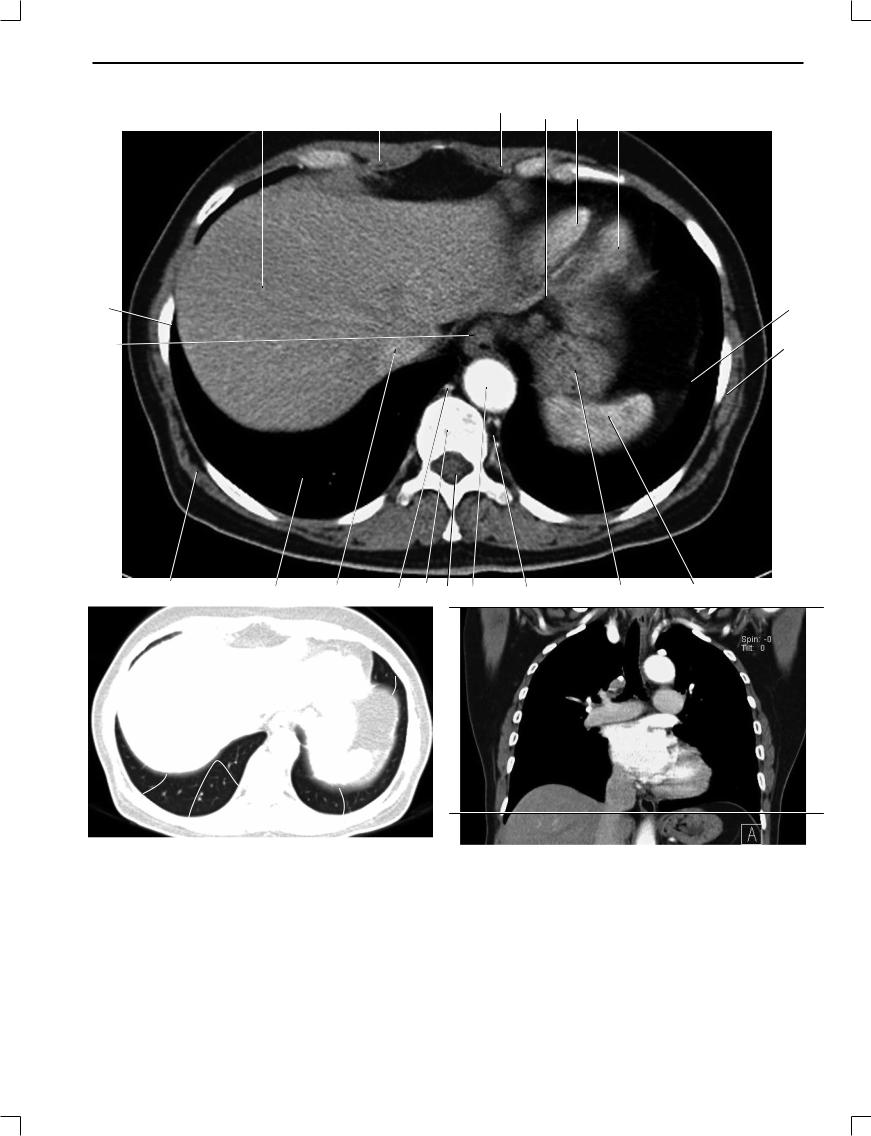
ПОД РЕДАКЦИЕЙ Г.Е. ТРУФАНОВА, Г.М. МИТУСОВОЙ
1 |
2 |
3 |
4 |
5 |
6 |
|
19 |
7 |
18 |
8 |
17 |
20 |
16 |
15 |
14 13 |
12 |
11 |
10 |
9 |
8
|
|
7 |
8 |
|
9 |
9 |
10 |
10 |
|
|
Рис. 1.20.
1. Печень; 2. Прямая мышца живота; 3. Внутренние грудные артерия и вена; 4. Задняя межжелудочковая ветвь правой коронарной артерии; 5. Правый желудочек; 6. Левый желудочек; 7. Диафрагма; 8. Передняя зубчатая мышца; 9. Селезенка; 10. Кардиальный отдел желудка; 11. Полунепарная вена; 12. Нисходящая аорта; 13. Позвоночный канал; 14. Грудной позвонок; 15. Непарная вена; 16. Нижняя полая вена; 17. Широчайшая мышца спины; 18. Пищевод; 19. Ребро; 20. Легкое
26

Глава 2. КТИРЕНТГЕНОЛОГИЧЕСКАЯ ДИАГНОСТИКА ПНЕВМОНИЙ
Пневмонии — это группа инфекционных заболеваний, основным морфологическим проявлением которых являются воспалительные изменения в респираторных отделах легочной ткани без
признаков ее некроза.
Развитие инфекционных заболеваний легких могут вызвать различные микроорганизмы, причем клинические проявления данных заболеваний носят неспецифический характер.
Микроорганизмы попадают в дыхательный тракт различными путями. Наиболее часто они проникают через трахеобронхиальное дерево, путем вдыхания воздушных масс, их содержащих, что обычно происходит при аспирации содержимого ротоглотки. Реже это происходит путем прямого распространения микроорганизмов по дыхательной системе из близко расположенных источников, таких как инфицированные лимфатические узлы средостения и корня легкого. Инфекционный процесс в легком может также развиться при попадании инфекционного агента через сосудистую систему при наличии внелегочных заболеваний, например, таких как эндокардит. Наконец, микроорганизмы могут проникать из соседних пораженных органов и тканей, например, трансдиафрагмально при абсцессе печени.
Развитие инфекционного процесса в легких зависит от таких факторов, как (1) количество микроорганизмов, (2) состояние иммунной системы хозяина, (3) вирулентность данных микроорганизмов.
При пневмонии воспалительный процесс развивается в респираторных отделах легких, которые расположены дистальнее терминальных бронхиол
и принимают непосредственное участие в газообмене. Патологические изменения при пневмониях потенциально обратимы и при благоприятном исходе заканчиваются полным восстановлением структуры и функции легочной ткани.
Клиническая классификация выделяет 4 основных группы пневмоний, существенно различающихся по этиологии и патогенезу:
1.Внебольничные первичные (общественноприобретенные) пневмонии возникают у здоровых людей при отсутствии у них заболеваний или патологических состояний, способствующих развитию пневмонии. Возбудители: пневмококки, микоплазмы и др.
2.Внутригоспитальные или вторичные пневмонии, как правило, возникают у ослабленных больных пожилого возраста на фоне хронических соматических и психических заболеваний, в послеоперационном периоде, после травмы. Развитие пневмонии может быть следствием нарушения нормальной функции бронхиального эпителия вследствие воспаления или ингаляции токсических веществ, сужения просвета крупного бронха опухолью или инородным телом, ограничения подвижности диафрагмы и грудной клетки в послеоперационном периоде, снижения кашлевого рефлекса. Возбудителями часто является условно-патогенная флора, в частности стафилококки, стрептококки, кишечная палочка и др.
3.Аспирационные пневмонии развиваются на фоне аспирации различных веществ в респираторные отделы легких, наиболее часто аспирации желудочного содержимого. При массивной аспирации патологический процесс первоначально раз-
27

ПОД РЕДАКЦИЕЙ Г.Е. ТРУФАНОВА, Г.М. МИТУСОВОЙ
вивается по типу химического пневмонита, что приводит к некрозу мелких бронхов и легочной ткани (синдром Мендельсона). Присоединение инфекции приводит к развитию обширной, как правило, двухсторонней пневмонии или острой инфекционной деструкции часто с формированием ателектазов нижних долей легких.
4. Пневмонии у больных с иммунодефицитом (врожденным или приобретенным). В этой группе часто возбудителем патологического процесса являются патогенные грибы, простейшие и вирусы.
Рентгенологическая и КТ-семиотика пневмоний
При пневмониях принято выделять 3 основных типа инфильтрации:
1. Плевропневмонический тип (плевропневмония).
Плевропневмония обычно вызывается такими микроорганизмами, как Streptococcus pneumoniae (Pneumococcus) и Klebsiella pneumoniae.
Наиболее часто встречается при первичных пневмониях. Характеризуется появлением в легком однородной инфильтрации, на фоне которой отчетливо видны воздушные просветы бронхов (симптом «воздушной бронхографии»). Патологический процесс может занимать 1-2 сегмента, реже распространяется на всю долю. Инфильтрация широким основанием прилежит к плевре, где ее интенсивность и плотность наиболее высокая +40…+50HU. Междолевая плевра обычно вогнута в сторону безвоздушного участка, так как объем пораженной доли уменьшен. По направлению к корню легкого плотность инфильтрации уменьшается.
Обратное развитие воспалительного процесса связано с разжижением экссудата и выведением его из легких через дыхательные пути и лимфатические сосуды, в результате чего плевропневмонический инфильтрат становится неоднородным за счет множества воздушных полостей в зоне уплотнения, количество которых со временем увеличивается, вплоть до полного рассасывания инфильтрата. Если процесс обратного развития замедлился или остановился, в основном из-за неадекватного лечения, то формируются участки карнификации легочной ткани, фиброзных изменений, которые могут поразить всю долю целиком, привести к потере ее объема и формированию бронхоэктазов.
2. Бронхопневмонический тип (бронхопневмония).
Бронхопневмония начинается с инфицирования слизистой оболочки бронхов с последующим
распространением на близлежащие альвеолы. Данный тип пневмонии характеризуется наличием в легких участков уплотнения, которые первично располагаются в одном или более бронхолегочных сегментах. Но при прогрессировании процесса определяются многочисленные, двусторонние участки уплотнения легочной ткани с нечеткими контурами. Ацинарные очаги обычно выявляются при бронхопневмонии. Они обычно плохо очерчены, имеют размеры от 5 до 10 мм и свидетельствуют о развитии инфекционного процесса в терминальных и респираторных бронхиолах с развитием перибронхиолярной консолидации.
При бронхопневмонии может определяться некоторое уменьшение пораженного отдела легкого. Бронхопневмонические изменения развиваются при инфицировании такими вирулентными микроорганизмами, как S. aureus и грамотрицательные организмы, и из-за их повышенной агрессивности процесс осложняется деструкцией легочной ткани (развиваются абсцессы легких). При разрешении бронхопневмонии остаются рубцовые изменения в легочной ткани.
Бронхопневмонический тип инфильтрации необходимо дифференцировать с инфильтративным туберкулезом.
В отличие от туберкулеза очаговые и инфильтративные изменения при пневмонии подвергаются быстрому обратному развитию в течение двух-трех недель. Для пневмонии не типичны перилимфатические очаги, расположенные в толще вторичных легочных долек, что характерно для туберкулеза.
3. Интерстициальный тип инфильтрации (интерстициальная пневмония) обычно развивается при инфицировании вирусами, М. pneumoniae Pneumocistis carnii (jiroveci), характеризуется появлением одного-двух участков интерстициальной инфильтрации по типу матового стекла. Такой тип инфильтрации характерен для аспирационной пневмонии при аспирации крови или воды. В отличие от альвеолярной инфильтрации, на фоне уплотненной легочной ткани видны не только воздушные просветы бронхов, но и элементы легочного рисунка (стенки бронхов, междольковые перегородки и сосуды), контуры которых нечеткие. При пневмонии участок инфильтрации всегда занимает определенную анатомическую область – долю, сегмент или субсегмент, что отражает бронхогенную природу процесса. Этим интерстициальный тип инфильтрации при пневмонии отличается от диффузных изменений легочной ткани по типу матового стекла при интерстициальных процессах в легких, например, при фиброзирующих альвеолитах, интерстициальном отеке легких и др. Интерстициальная инфильтрация чаще встречается при небак-
28

КТ И РЕНТГЕНОЛОГИЧЕСКАЯ ДИАГНОСТИКА ПНЕВМОНИЙ
териальных пневмониях, например, микоплазменных. На ренгенограммах интерстициальный тип инфильтрации часто не выявляется.
Возможно сочетание различных типов пневмонической инфильтрации у одного пациента.
Рентгенологическая и КТ-семиотика бактериальной пневмонии
Типичными признаками бактериальной пневмонии являются однородная плевропневмоническая или бронхопневмоническая инфильтрация с симптомом «воздушной бронхографии». Характерной чертой бронхопневмонии являются многочисленные затенения перибронхиального воздушного пространства, часто поражающие несколько долей. Онимогутстатьсливнымииобразоватьсегментальные или долевые уплотнения легочной ткани. Контрастное усиление этих участков незначительное, в некоторых случаях негомогенное. Могут развиться легочные абсцессы и центральная некротическая полость; в полостях, сообщающихся с бронхами, могут просматриваться уровни жидкости.
Плевропневмония (например, вызванная Streptococcus pneumoniae, Klebsiella, Legionella pneumophila, Mycoplasma pneumoniae) характеризуется долевой или полисегментарной инфильтрацией, которая резко отграничена междолевыми щелями. Долевая пневмония может привести к увеличению объема доли вследствие обширного отека (наиболее типично для Klebsiella pneumoniae).
Большинство пневмоний разрешаются в течение месяца.
Осложнения и исходы пневмоний
1.Экссудативный плеврит (в 30–50% случаев). В плевральной полости визуализируется жидкость, имеющая плотность +10…+15 HU, локализующаяся чаще паракостально и в ребернодиафрагмальном синусе. Фибринозный характер выпота способствует его осумкованию.
2.Инфицирование плеврального выпота приводит к развитию эмпиемы.
3.Абсцедирование происходит при проникновении в пневмоническую инфильтрацию гно-
еродной флоры. Важную роль в патогенезе играет нарушение бронхиальной проходимости мелких бронхов в инфильтрате и микроциркуляции.
КТ-семиотика
КТ-признаки абсцедирования в отличие от неосложненной пневмонии:
—повышение плотности инфильтрата на начальной стадии;
–более плотный участок не накапливает контрастное вещество, а вокруг него инфильтрация усиливается на 15–10 HU;
–после гнойного расплавления плотность участка деструкции соответствует гною (+15…+25 HU);
–исчезновение в инфильтрате воздушных просветов бронхов;
–увеличение объема пораженного участка легкого.
При благоприятном течении пневмонии легочная ткань полностью восстанавливает свою структуру и функцию. Длительность обратного развития пневмонии в среднем 4–6 недель.
При КТ в эти сроки выявляются остаточные интерстициальные изменения в легких в виде локальных участков деформации легочного рисунка при отсутствии клинических симптомов заболевания.
Затяжной условно считается пневмония, не разрешившаяся в течение 6 недель. Длительное сохранение инфильтрации может быть связано с нечувствительностью возбудителя к антибиотикам, сужение соответствующего бронха опухолью, инородным телом или увеличенными лимфатическими узлами. Инфильтрация может сохраняться на фоне антибактериального лечения, если это не пневмоническая инфильтрация, а другой патологический процесс, имеющий сходную клиникорентгенологическую картину (блокированный абсцесс, инфильтративный туберкулез, БАР, хронические диффузные инфильтративные процессы в легких).
Исходом затяжной пневмонии чаще является формирование ограниченного пневмосклероза вследствие избыточной пролиферации соединительной ткани при первичном поражении интерстиция или вследствие организации воспалительного экссудата с формированием участка карнификации.
29
Рекомендовано к покупке и прочтению разделом по лучевой диагностике сайта https://meduniver.com/
