
6 курс / Клинические и лабораторные анализы / Внутренние_болезни_Лабораторная_и_инструментальная_диагностика_Ройтберг
.pdf5. Во время беременности — преимущественно за счет стимулирующего действия эстрогенов на синтез церулоплазмина, входящего в состав фракции α2-глобулинов.
Уменьшение содержания α-глобулинов в клинической практике встречается достаточно редко. Иногда оно наблюдается:
1.При тяжелых деструктивных процессах в паренхиме печени:
при остром инфекционном гепатите, гепатолентикулярной дегенерации печени (болезни ВильсонаКоновалова), синдроме гепатоцеребральной дегенерации
(болезни Вестфаль-Штрумпфель-Вильсона), при циррозах и раке печени, хроническом активном гепатите. В этих случаях уменьшение содержания α-глобулинов связывают со снижением синтеза гаптоглобулина, церулоплазмина, α1- гликопротеида.
2.При гемолизе эритроцитов, гемоглобинуриях, что объясняется усилением процесса связывания гаптоглобулина свободным гемоглобином.
3.При врожденном дефиците α1-антитрипсина, входящего в состав α1-фракции глобулинов и являющегося ингибитором тканевых протеаз, в том числе эластазы, разрушающей эластические волокна. Дефицит α1-
антитрипсина может приводить к повреждению легочной ткани и развитию первичной диффузной деструктивной эмфиземы легких.
4.При снижении содержания α2-макроглобулина — ингибитора некоторых протеолитических ферментов поджелудочной железы (трипсина, химотрипсина). Считают, что в некоторых случаях (редко) дефицит α2-макроглобулина может
способствовать поражению поджелудочной железы (панкреатит, сахарный диабет).
Увеличение фракции β-глобулинов наблюдается:
1.При первичных и вторичных гиперлипопротеидемиях, особенно II типа (подробнее — см. ниже), поскольку большая часть сложных белков липопротеидов входит в состав β- фракции глобулинов. Вторичные гиперлипопротеидемии чаще встречаются при атеросклерозе, сахарном диабете, гипотиреозе, нефротическом синдроме.
2.При длительных хронических заболеваниях, сопровождающихся увеличением содержания в крови иммуноглобулинов (обычно одновременно с увеличением
содержания γ-глобулинов): хронических инфекциях, циррозе печени, болезнях соединительной ткани (ревматизм, РА, СКВ и др.), злокачественных новообразованиях, аутоиммунных и аллергических заболеваниях.
Уменьшение фракции β-глобулиноввстречается редко:
1.При абеталипопротеидемии.
2.При атрансферринемии — редком заболевании, обусловленном дефицитом основного транспортного белка — трансферрина, что приводит к развитию железодефицитной анемии и вызывает картину гемосидероза (отложения железа во внутренних органах) с развитием гепатоспленомегалии.
Увеличение фракции γ-глобулиновобнаруживают при следующих патологических состояниях:
1.При заболеваниях, сопровождающихся интенсификацией иммунных процессов, поскольку фракция γ-глобулинов состоит главным образом из иммуноглобулинов: при хронических инфекциях, хронических заболеваниях печени (хронический гепатит и циррозы печени), аутоиммунных заболеваниях (в том числе заболеваниях соединительной ткани — РА, СКВ и др.), хронических аллергических заболеваниях
(бронхиальная астма, рецидивирующая крапивница, лекарственная болезнь, атопический дерматит, экзема и др.).
2.При парапротеинемиях — заболеваниях,
сопровождающихся образованием патологических белков (парапротеинов), относящихся к одному из классов иммуноглобулинов (G, А, реже D и Е): миеломной болезни (плазмоцитоме), макроглобулинемии Вальденстрема, болезни тяжелых цепей и др.
Уменьшение фракции γ-глобулиноввстречается:
1.При длительных хронических заболеваниях, сопровождающихся истощением иммунной системы и снижением образования иммуноглобулинов (хронических инфекциях, злокачественных новообразованиях, заболеваниях почек, печени, лимфолейкозе, лимфогранулематозе и др.).
2.При лечении цитостатиками, иммунодепрессантами, глюкокортикоидами, а также в результате
рентгеновского облучения, применения радионуклидов или лучевой терапии.
3.При разнообразных иммунодефицитных состояниях, связанных с поражением В- и Т-лимфоцитов (агаммаглобулинемия Брутона, атаксия-телеангиоэктазия — синдром Луи-Бар и др.).
4.При избыточной потере белка (энтериты,
нефротический синдром, обширные ожоги).
Приведенные данные свидетельствуют о том, что в каждом конкретном случае интерпретация протеинограммы чрезвычайно сложна и должна учитывать не только возможный нозологический диагноз, но и индивидуальные особенности клинической картины заболевания, его длительность, эффективность лечения, факт приема некоторых лекарственных препаратов, применения лучевой терапии,
состояние иммунной системы, наличие сопутствующих заболеваний и т. п. Тем не менее в большинстве случаев практический врач должен ориентироваться на следующие принципиальные положения:
Запомните
1.Наиболее частыми причинами увеличениясодержания α- глобулинов являются острые воспалительные заболевания и заболевания, сопровождающиеся значительным повреждением и распадом тканей.
2.Увеличение β-глобулинов (особенно при сочетании с гипергаммаглобулинемией) чаще свидетельствует об активации иммунной системы организма у больных с разнообразными острыми или
хроническими заболеваниями внутренних органов, хотя необходимо также учитывать возможность влияния гиперлипопротеидемии, особенно у больных с атеросклерозом, сахарным диабетом, гипотиреозом и нефротическим синдромом.
3.Увеличение содержания γ-глобулинов может быть также
обусловлено значительной активацией иммунной системы или так называемыми парапротеинемиями (миеломной болезнью или макроглобулинемией Вальденстрема).
4.Уменьшение α-глобулинов чаще может быть связано с тяжелыми деструктивными процессами в печени, протекающими с нарушениями синтеза белка.
5.Гипогаммаглобулинемия свидетельствует о наличии иммунодефицитного состояния, вызванного истощением иммунной системы организма при длительных хронических заболеваниях, длительном лечении цитостатиками, иммунодепрессантами, глюкокортикоидами и лучевыми воздействиями.
6.Избыточная потеря белка организмом (энтериты, массивные ожоги, нефротический синдром), помимо гипоальбуминемии, может сопровождаться уменьшением содержания γ-глобулинов.
Методы определения в сыворотке крови фибриногена, серомукоида, С-реактивного белка и белковых осадочных проб, а также их диагностическое значение описаны в других разделах настоящего руководства.
1.2.3.Небелковые азотистые компоненты крови
Важным показателем обмена веществ в организме является так называемый остаточный азот крови, содержание которого в норме не превышает 14–28 ммоль/л, или 20–40 мг/дл. Это азот различных органических и неорганических соединений, которые остаются в сыворотке крови после
осаждения белков. В состав остаточного азота входит азот мочевины (около 50%), аминокислот (25%), креатина и креатинина (7,5%), мочевой кислоты (4%), аммиака и индикана (0,5%).
Мочевина
В процессе дезаминирования аминокислот, пуриновых и пиримидиновых оснований, биогенных аминов и других азотсодержащих веществ образуется высокотоксичный аммиак (NH3), основным путем
обезвреживания которого является синтез мочевины. Последний осуществляется в печени и представляет собой циклический процесс (орнитиновый цикл), в который вовлекаются 1 молекула аммиака и 1 молекула аспарагиновой кислоты и высвобождается по одной молекуле мочевины, фумарата и
орнитина (рис. 1.48). Выделяется мочевина из организма почками.
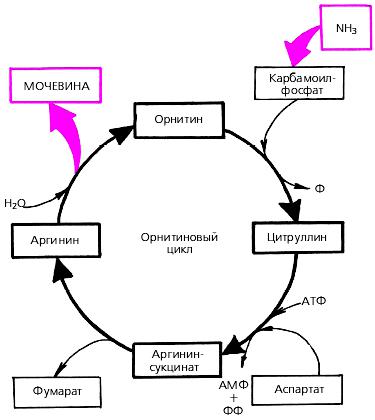
Рис. 1.48. Cхема биосинтеза мочевины в организме (орнитиновый цикл)
Существуют и другие, менее значимые пути обезвреживания аммиака (например образование аммонийных солей в почечной ткани, образование амидов аспарагиновой и глутаминовой кислот и др.).
Методы определения. В клинической практике наибольшее распространение получили два метода определения мочевины в сыворотке крови:
1.метод цветной реакции с диацетилмонооксимом, с которым мочевина образует окрашенное соединение;
2.уреазный метод, в основе которого лежит разложение мочевины под действием уреазы с образованием аммиака, который при взаимодействии с фенолом и натрия гипохлоритом образует окрашенное соединение синего цвета.
В обоих случаях изменение интенсивности окраски на фотометре позволяет рассчитать концентрацию мочевины.
Интерпретация результатов
В норме содержание мочевины в сыворотке крови составляет 2,7– 8,3 ммоль/л, или 20–50 мг/дл.
Содержание мочевины в сыворотке крови прежде всего зависит от интенсивности синтеза мочевины в печени и выделения ее почками. Причинами повышения уровня мочевины являются:
1.Нарушение азотовыделительной функции почек (острая и хроническая почечная недостаточность).
2.Нарушение оттока мочи по мочевым путям в
результате сдавления мочеточника, опухоли или пареза мочевого пузыря, стриктуры мочеточника или мочеиспускательного канала, аденомы или рака предстательной железы (внепочечная олигурия и анурия).
3.Застойная сердечная недостаточность, сосудистая недостаточность, шок с гемодинамически обусловленным снижением фильтрации в почечных клубочках.
4.Обезвоживание организма при неукротимой рвоте, профузном поносе, повышенном диурезе (нефротический синдром, сахарный диабет и др.).
5.Повышенный катаболизм белка (голодание, кахексия, например при злокачественных новообразованиях, лейкозы, лучевая болезнь, массивные ожоги, ранения, желудочно-кишечные кровотечения).
Запомните
1.В случае почечной ретенционной азотемии у больных с острой и хронической почечной недостаточностью повышение содержания мочевины особенно значительно и, как правило, сочетается с повышением концентрации других азотсодержащих соединений (креатинин, мочевая кислота и др.) и нарушением функциональных проб почек.
2.Внепочечная гиперазотемия чаще всего сопровождается лишь
умеренным увеличением содержания мочевины, а изменения относительной плотности и осадка мочи, а также функциональных проб почек отсутствуют.
Уменьшение содержания мочевины в сыворотке крови может наблюдаться при тяжелых заболеваниях печени (циррозы печени, хронический активный гепатит и др.) в результате нарушения синтеза мочевины в печени. В этих
случаях не происходит достаточного обезвреживания аммиака в организме, что является одной из причин развития печеночной комы.
Низкая концентрация мочевины может быть обусловлена также диетой с низким содержанием белка или нарушением всасывания аминокислот в тонком кишечнике (целиакия).
Креатинин
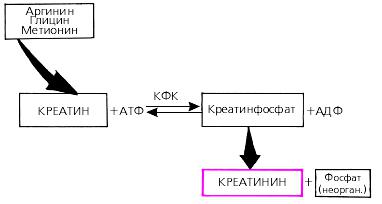
Креатинин — это конечный продукт метаболизма креатина. Последний синтезируется в организме
(преимущественно в почках и печени) из трех аминокислот — аргинина, глицина и метионина (рис. 1.49). При фосфорилировании он превращается в креатинфосфат, являющийся, как известно, важнейшим источником энергии для мышечного сокращения. В процессе использования энергии органического фосфата образуется креатинин.
Рис. 1.49. Схема биосинтеза креатинина в организме
Креатинин полностью выделяется из организма почками, причем преимущественно путем клубочковой фильтрации, не реабсорбируясь в почечных канальцах. Это важное свойство
креатинина используется для исследования уровня клубочковой фильтрации (подробнее см. главу 6) по клиренсу креатинина в сыворотке крови и моче.
Метод определения. В сыворотке крови содержится в основном креатинин, концентрацию которого определяют фотометрически по цветной реакции с пикриновой кислотой, которая в щелочной среде реагирует с креатинином с образованием окрашенных соединений.
Интерпретация результатов
Концентрация креатинина в сыворотке крови здоровых людей относительно постоянна и составляет 1–2 мг/дл или 60–125 мкмоль/л.
Увеличение содержания креатинина в сыворотке крови в большинстве случаев свидетельствует о снижении азотовыделительной функции почек и, в первую
очередь, о нарушении клубочковой фильтрации, хотя на ранних стадиях острой или хронической почечной недостаточности этот показатель изменяется мало.
Уменьшение концентрации креатинина в некоторых случаях может наблюдаться при уменьшении мышечной массы.
Мочевая кислота
Мочевая кислота является конечным продуктом метаболизма пуриновых оснований, входящих в состав нуклеотидов (РНК и ДНК) и нуклеопротеидов (рис. 1.50).
Мочевая кислота синтезируется в основном в печени и полностью выводится с мочой.
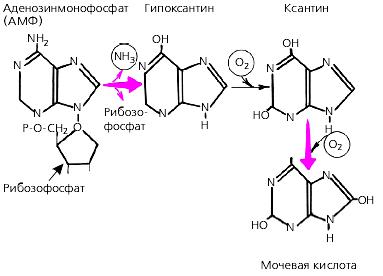
Рис. 1.50. Схема биосинтеза мочевой кислоты
Методы определения. Наиболее распространенным методом определения содержания мочевой кислоты в
сыворотке крови является фосфорновольфрамовый метод. Мочевая кислота восстанавливает фосфорновольфрамовую кислоту с образованием окрашенных соединений голубого цвета.
Интерпретация результатов
У взрослого здорового человека концентрация мочевой кислоты в сыворотке крови составляет 3–4 мг/дл, или 180–530 мкмоль/л. Изменение концентрации мочевой кислоты в
сыворотке крови зависит как от интенсивности ее образования в печени, так и от скорости выделения почками.
Определенное значение имеет также содержание в крови уратсвязывающего протеина.
Причинами повышения содержания мочевой кислоты в
крови (гиперурикемии) являются:
1. Подагра, обусловленная увеличением синтеза мочевой кислоты в связи с повышением активности фосфорибозилпирофосфатсинтетазы, катализирующей первую реакцию синтеза пуриновых оснований.
