6 курс / Клинические и лабораторные анализы / Внутренние_болезни_Лабораторная_и_инструментальная_диагностика_Ройтберг
.pdfПри различных дислипидемиях может повышаться содержание ХС(гиперхолестеринемия) или ТГ(гиперт
риглицеридемия). Часто встречается также так называемая комбинированная гиперлипидемия, при которой имеет место повышение концентрации как ХС, так и ТГ.
Одной из наиболее сложных проблем диагностики гиперлипидемий является вопрос о том, какой уровень ХС и ТГ считать «нормальным». Как известно, содержание обоих липидов в плазме (сыворотке) крови
здоровых людей колеблется в широких пределах и зависит прежде всего от возраста и пола (см. главу 1): с возрастом у здоровых людей уровень ХС и ТГ постепенно возрастает; у мужчин он выше, чем у женщин. Усредненной и весьма условной верхней границей считают для ХС-5,17 ммоль/л (200 мг/дл) и для ТГ-1,7 ммоль/л (150 мг/дл).
В то же время сопоставление этих границ с данными, полученными при обследовании больших популяций здоровых людей, показывает, что у многих из них уровень холестерина существенно превышает 5,17 ммоль/л, а триглицеридов — 1,7 ммоль/л. Дело в том, что
атерогенное действие ХС и ТГсущественно возрастает при наличии у обследуемых таких факторов риска атеросклероза как отягощенная наследственность (ИМ, инсульт, внезапная смерть у родственников в возрасте до 55 лет), курение, артериальная гипертензия, сахарный диабет, ожирение
(масса тела, на 30% превышающая идеальную массу тела, и др.). У этих лиц «нормативы» ХС и ТГ должны быть значительно снижены.
Многочисленные клинические наблюдения позволили рекомендовать наиболее приемлемые в настоящее время
уровни ХС иТГ, представленные в табл. 3.18. Они включают деление на желательный, погранично высокий и повышенный уровеньХС и ТГ.
Таблица 3.18
Градации уровней холестерина и триглицеридов в плазме (сыворотке) крови
Липид |
Единицы |
Желател |
Пограничновысокий уро |
Повыше |
ы |
измерени |
ь- |
вень |
н- |
|
я |
ный |
|
ный |
|
|
уровень |
|
уровень |
|
|
|
|
|
ХС |
ммоль/л |
< 5,17 |
5,17–6,18 |
6,21 |
|
|
|
|
|
|
мг/дл |
< 200 |
200–239 |
240 |
|
|
|
|
|
ТГ |
ммоль/л |
< 1,70 |
1,71–2,29 |
> 2,30 |
|
|
|
|
|
|
мг/дл |
< 130 |
130–200 |
> 200 |
|
|
|
|
|
Формально гиперхолестеринемиядиагностируется при содержании ХС в плазме (сыворотке) крови, превышающем 6,2
ммоль/л (240 мг/дл), а гипертриглицеридемия — при концентрации ТГ больше 2,3 ммоль/л (200 мг/дл). Однако следует иметь в виду, что сочетание погранично высокого
уровня ХС(5,2–6,2 ммоль/л) и ТГ (1,7–2,3 ммоль/л), а иногда даже более низких их концентраций, с другими факторами риска может иметь такое же значение для формирования и прогрессирования атеросклероза, как и более высокий уровень этих липидов, но при отсутствии артериальной гипертензии, сахарного диабета, ожирения, отягощенной наследственности и т. п.
Как было показано выше (см. главу 1), гиперхолестеринемия, гипертриглицеридемия и комбинированная
гиперлипидемия встречаются не только при атеросклерозе, но и
при многих заболеваниях печени, желчевыводящей системы, почек, эндокринной системы и т. д. Так, повышение уровня ХС и ТГ нередко наблюдается при сахарном диабете, нефротическом синдроме, микседеме, обтурационной желтухе, холестатическом синдроме, беременности и других состояниях.
Липопротеиды плазмы (сыворотки) крови
Соотношение отдельных классов липопротеидов (ЛП) служит основанием для выделения 5 типов гиперлипопротеидемий по Фредриксону (подробнее см. главу 1). Наибольшее значение для атерогенеза имеют II, III и IV типы, для которых
характерно повышение содержания ЛПНП и ЛПОНП, наиболее богатых, соответственно, ХС и ТГ. Главными белками, входящими в состав этих ЛП, являются апо-В.
При увеличении ЛПНП иЛПОНП имеется высокий риск развития атеросклероза и патогенетически связанных с ним заболеваний (ИБС, ИМ, инсульт, облитерирующий атеросклероз артерий нижних конечностей и др.).
Не меньшее значение имеет содержание в плазме ЛП высокой плотности (ЛПВП), обладающих антиатерогенным действием. Их содержание обратно пропорционально скорости развития раннего атеросклероза. Чем ниже концентрация в плазме ЛПВП, тем выше риск развития атеросклероза.
Антиатерогенное действие ЛПВП связано, по-видимому, с их активным участием в метаболизме ХС и ТГ, а также со стимуляцией простациклина и, соответственно, с угнетением агрегации тромбоцитов и т. д.
Факторами, способствующими снижению уровня ЛПВП, являются (А. Н. Климов и Н. Г. Никульчева): 1) принадлежность к мужскому полу; 2) ожирение;
3) гипертриглицеридемия; 4) высокое потребление углеводов; 5) диабет у взрослых; 6) курение.
Высокий уровень антиатерогенных ЛПВПсвязывают с:
1) принадлежностью к женскому полу; 2) высоким уровнем эстрогенов; 3) высокой физической активностью; 4)
снижением массы тела; 5) умеренным потреблением алкоголя.
Запомните
Решающее значение для возникновения и прогрессирования атеросклероза имеет соотношение липопротеидов различных классов: ЛПНП и ЛПОНП обладают отчетливым атерогенным, а ЛПВП–антиатерогенным действием. Наиболее высокий риск развития атеросклероза наблюдается у лиц с высоким содержанием ЛПНП и ЛПОНП и низким — ЛПВП.
Коэффициент атерогенности. Для ориентировочной количественной оценки степени риска
атеросклероза А. Н. Климовым в 1977 г. был предложен так называемый холестериновый коэффициент атерогенности (КХС), представляющий собой отношение ХСатерогенных и ХС антиатерогенных ЛП:
КХС = ХСЛПНП + ХСЛПОНП / ХСЛПВП ,
Поскольку суммарное количество ХСатерогенных липопротеидов (ЛПНП иЛПОНП) можно представить как разницу между общим ХС (ХС общий) и ХС ЛПВП, коэффициент атерогенности можно рассчитывать на основании
определения только двух показателей — общего ХС и ХСЛПВП:
КХС = ХСобщ - ХСЛПВП / ХСЛПВП .
Запомните
В норме у мужчин в возрасте 40–60 лет без клинических и других проявлений атеросклероза КХСне превышает 3,0–3,5. Вероятность развития атеросклероза относительно невелика при КХС менее 3,0. Коэффициент атерогенности в пределах 3,0–4,0 ассоциируется с умеренным, а больше 4,0 — с высоким риском атеросклероза.
4.1.Краткие анатомофизиологические данные
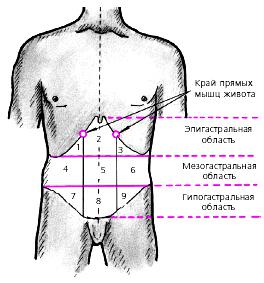
Для точной диагностики заболеваний органов брюшной полости необходимо хорошо знать топографию этих органов и условное деление живота на несколько областей (рис. 4.1). Для определения последних проводят две горизонтальные и две вертикальные линии. Одна из горизонтальных
линий соединяет реберные дуги (на уровне X ребер), другая проходит через верхние ости подвздошных костей (spina iliaca anterior superior).
Рис. 4.1. Области живота.
1, 3 — левое и правое подреберья; 2 — надчревная (эпигастральная) область; 4. 6
— правый и левый фланки живота; 5 — околопупочная область; 7, 9 — подвздошные области; 8 — надлобковая область
Эти линии условно делят живот на три отдела: эпигастральную, мезогастральную и гипогастральную области.
Две параллельные вертикальные линии, проходящие по наружным краям прямых мышц живота, дополнительно делят брюшную полость на 9 областей: области левого и правого подреберий (1 и 3) и собственно надчревную (эпигастральную) область (2), правый и левый фланки живота (4 и 6), околопупочную область (5),
правую и левую подвздошные области (7 и 9) и надлобковую область (8).
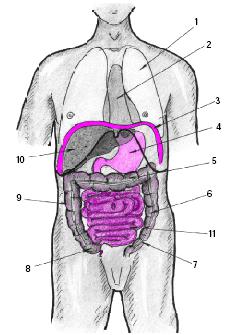
Топография органов брюшной полости показана на рисунке
4.2. Сверху брюшная полость ограничена диафрагмой, внизу она продолжается в полость малого таза. В брюшной полости расположены желудок, тонкая и толстая кишки (за исключением прямой кишки), печень, поджелудочная железа, селезенка, почки, надпочечники, мочеточники.
Стенки брюшной полости (рис. 4.3) выстилает париетальная (1), а внутренние органы висцеральная (2,3) брюшина (peritoneum), выделенная на рисунке красным цветом.
Рис. 4.2. Топография органов брюшной полости.
1 и 2 — легкое и сердце; 3 — диафрагма; 4 — желудок; 5 — поперечная ободочная кишка; 6 — нисходящая ободочная кишка; 7 — сигмовидная кишка; 8 — слепая кишка; 9 — восходящая ободочная кишка; 10 — печень; 11 — тонкий кишечник
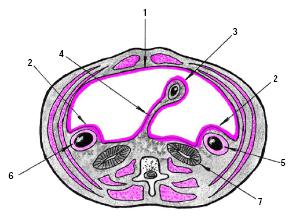
Рис. 4.3. Отношение внутренних органов к брюшине (по М. Р. Сапину). 1 — париетальная брюшина; 2 и 3 — висцеральная брюшина; 4 — брыжейка кишки; 5 — восходящая ободочная кишка; 6 — нисходящая ободочная кишка; 7 — почки
Запомните
1)Желудок, тонкая кишка, поперечная и сигмовидная ободочные кишки, селезенка, а также, печень расположены внутрибрюшинно (интраперитонеально), т. е. покрыты висцеральной брюшиной со всех сторон (3).
2)Восходящая и нисходящая ободочные кишки
располагаются мезоперитонеально, т. е. покрыты брюшиной с трех сторон (5 и 6). 3) Почки, надпочечники, поджелудочная железа и большая часть двенадцатиперстной кишки расположены забрюшинно (ретроперитонеально) и покрыты брюшиной только с одной стороны (7). При переходе на некоторые внутрибрюшинно расположенные органы (тонкая и ободочная кишки) брюшина образует удвоения (дупликатуры) — брыжейки (4).
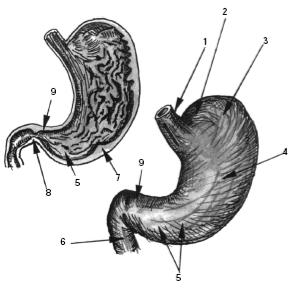
4.1.1.Желудок
Желудок располагается в эпигастральной области, причем 3/4 его находят слева от передней срединной линии (в левом подреберье), а 1/4 — в надчревной области.
Желудок (рис. 4.4) представлен кардиальной частью (2), дном (сводом) желудка (3), телом желудка (4) и его привратниковой (пилорической) частью, состоящей из более широкого антрального отдела (5) и канала привратника (9), переходящего в двенадцатиперстную кишку (6). Круговой мышечный слой желудка в области выходного отверстия