
6 курс / Кардиология / Шляхто_Е_Вред_Кардиология_Национальное_руководство_2019
.pdf26.Mancia G., De Backer G., Dominiczak et al. Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the ESH and ESC // Hypertension. - 2007. - N25. - Р. 1105-1187.
27.Диагностика и лечение артериальной гипертонии // Кардиоваскулярная терапия и профилактика. - 2008. - № 7(6). - Приложение 2.

Раздел 12
Глава 8. Метаболический сердечно-сосудистый синдром (Е.М. Баранова)
ВВЕДЕНИЕ
Клиницисты давно обратили внимание на частое сочетание ожирения, АГ и СД. В 1922 г. Г.Ф. Ланг отметил, что «...у пациентов часто отмечается сочетание гипертонии с ожирением, нарушениями углеводного обмена и подагрой». В 1988 г. G.M. Reaven объединил туловищное ожирение, АГ, гиперлипидемию и гипергликемию, назвав его «синдромом Х». В 1989 г. N. Kaplan назвал этот синдром «смертельным квартетом». В настоящее время не вызывает сомнений, что «метаболический сердечно-сосудистый синдром», названный так L. Opie (1992), не только чрезвычайно распространен в мире, но и является независимым ФР развития ССЗ и СД 2 типа. Ранняя диагностика, предупреждение развития метаболического синдрома и лечение больных с этим синдромом - актуальная медико-социальная проблема.
ОПРЕДЕЛЕНИЕ
Метаболический синдром - совокупность факторов, способствующих развитию ССЗ атеросклеротического генеза и СД 2 типа.
Вместе с тем это определение можно считать условным, так как в настоящее время существуют различные критерии метаболического синдрома и абдоминального (центрального) ожирения (АО) (табл. 8.1). Существуют популяционные особенности, которые могут влиять на критерии АО в разных странах. Несомненно, что ОТ у мужчин 102 см и более, а у женщин 88 см и более - признаки АО независимо от исследуемой популяции [1]. В Европе и многих иных странах ОТ в диапазоне 94-102 см у мужчин и 8088 см у женщин часто сочетается с другими компонентами метаболического синдрома и характеризуется более высоким риском ССЗ, чем при более низких значениях ОТ. Именно поэтому определение метаболического синдрома, предложенное IDF (Международной Федерацией Диабета), содержит более жесткий критерий АО [2]. Предложенные AHA/NHBLI «гармонизирующие» критерии метаболического синдрома подразумевают популяционные особенности критериев АО, более строгие в Европе и в Азии [3]. Вместе с тем ЕОК и Европейское общество гипертензии предлагают в качестве критериев АО следующие параметры: ≥102 см у мужчин и ≥88 см у женщин [4]. Таблица 8.1. Критерии диагностики метаболического синдрома
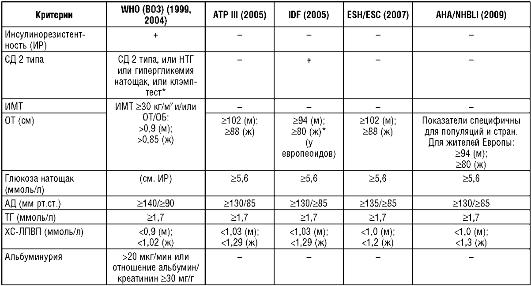
Примечание. * - обязательный критерий; WHO - World Health Organization; ВОЗ -
Всемирная организация здравоохранения; ATP III - Adult Treatment Panel III of the National
Cholesterol Education Program (Национальная образовательная программа США, III
Панель); IDF - International Diabetes Federation (Международная федерация диабета); ESC/ESH - European Society of Cardiology/ European Society of Hypertension (Европейское общество кардиологов/Европейское общество артериальной гипертензии); AHA/NHL-BI - American Heart Association/National Heart Lung and Blood Institute (Американская ассоциация сердца / Национальный институт сердца, легких и крови).
Ряд критериев диагностики подразумевают наличие основного критерия - инсулинорезистентности (ВОЗ) или АО (IDF). В этих случаях метаболический синдром устанавливают при наличии основного критерия в сочетании с двумя другими. При использовании иных критериев наличие трех и более признаков позволяет диагностировать метаболический синдром. Предложенные в последние годы критерии, в том числе Европейского общества гипертензии и Европейского кардиологического общества, позволяют с помощью простых клинико-антропометрических и лабораторных тестов, не прибегая к сложным методам диагностики инсулинорезистентности (ИР), установить наличие метаболического синдрома [2; 3; 6].
Вместе с тем существование метаболического синдрома в настоящее время подвергается сомнению некоторыми исследователями, которые утверждают, что сочетание нескольких компонентов метаболического синдрома характеризуется не более высоким ССР, чем риск от этих факторов, взятых по отдельности. В связи с этим необходимы новые исследования, цель которых - уточнить патогенез развития метаболического синдрома и установить его прогностическое значение.
ОСНОВНЫЕ ЧЕРТЫ ПАТОЛОГИИ
Этиология метаболического синдрома не известна, в развитии имеют значение наследственная предрасположенность, особенности пищевого поведения, в том числе семейные традиции, НФА.
Факторы, предрасполагающие к развитию метаболического синдрома:
•наследственная предрасположенность;
•возраст;
•избыточная калорийность пищи (нарушение пищевого поведения);
•малоподвижный образ жизни;
•гормональный дисбаланс (гиперандрогенное и гипоэстрогенное состояние у женщин, андрогенный дефицит у мужчин).
Метаболический синдром чаще всего начинается с развития АО. При этом увеличивается количество висцеральной жировой ткани. Висцеральный жир нарушает функцию органов за счет механического воздействия и, в отличие от подкожного жира, активный эндокринный орган, синтезирующий большое количество биологически активных веществ - адипоцитокинов. Эта активность висцерального жира ассоциирована с метаболическими нарушениями и кардиоваскулярным риском, с развитием ИР, атерогенной дислипидемии, АГ, СД 2 типа, ИБС и других клинических проявлений атеросклероза.
ЭПИДЕМИОЛОГИЯ
Распространенность метаболического синдрома в популяции высока и прогрессивно увеличивается с возрастом. Истинную частоту метаболического синдрома установить сложно, так как для этого необходимы масштабные эпидемиологические исследования и применение единых критериев метаболического синдрома. Метаболический синдром выявляют у четверти взрослого населения Европы и Латинской Америки и у 37% населения США в возрасте 44-84 лет [7]. В странах Азии (Китай, Япония, Корея, Сингапур) распространенность метаболического синдрома неуклонно увеличивается, достигая 18% (в зависимости от исследуемой популяции и критериев диагностики) [8]. По данным Российского исследования НИКА (Национальное Исследование рисКа сердечнососудистых осложнений при Артериальной гипертензии и ожирении), распространенность метаболического синдрома в России среди взрослых составляет около 40%.
ПРОФИЛАКТИКА
Предупреждение развития метаболического синдрома заключается в ведении здорового образа жизни. Эффективность профилактики осложнений метаболического синдрома зависит от раннего выявления синдрома и проведения немедикаментозных мер коррекции (изменение пищевого поведения, увеличение физической активности) и, при необходимости, лекарственной терапии компонентов метаболического синдрома и его осложнений.
ПАТОГЕНЕЗ
Инсулинорезистентность
Инсулинорезистентность (ИР) - один из ключевых патогенетических механизмов развития метаболического синдрома. ИР означает, что нормальный уровень инсулина не способен поддерживать нормальную концентрацию глюкозы в сыворотке крови.
Функции инсулина многообразны [9]:
•регулирует внутриклеточные процессы, в частности захват глюкозы клеткой;
•стимулирует синтез гликогена;
•подавляет продукцию глюкозы печенью;
•инсулин стимулирует липогенез и секрецию ТГ;
•повышает реабсорбцию натрия и воды на уровне почек;
•участвует в регуляции метаболизма жирных кислот, пролиферации и дифференциации клеток.
Однако клинические последствия ИР не означают, что все эти процессы становятся не чувствительны к действию инсулина. В наибольшей степени ИР проявляется на уровне мышечной и жировой ткани. Гипергликемия, возникающая вследствие нарушенного захвата клетками мышечной и жировой ткани глюкозы, стимулирует секрецию инсулина β-клетками поджелудочной железы, что, в свою очередь, ведет к гиперинсулинемии. Гиперинсулинемия вызывает избыточную стимуляцию тех процессов, которые остаются чувствительны к инсулину: интенсивный липогенез, тормозит липолиз и увеличивает секрецию ТГ, что приводит к гипертриглицеридемии и стеатозу печени. На уровне почек гиперинсулинемия вызывает задержку в организме натрия и воды, на уровне сосудов - стимулирует пролиферацию и гипертрофию гладкомышечных клеток артериол, что вызывает АГ или способствует ее стабилизации и развитию резистентности к фармакотерапии. Гиперинсулинемия, способствуя избыточному синтезу андрогенов у женщин, может способствовать развитию синдрома поликистозных яичников.
К механизмам, посредством которых ИР оказывает влияние на другие ФР метаболического синдрома, относят:
•переход избытка неэстерифицированных жирных кислот из перенасыщенных липидами мышц в печень с развитием жирового гепатоза (жировое перерождение печени) и атерогенной дислипидемии;
•повышенная выработка ЛПОНП;
•НТГ, которая может усугубиться в результате повышенного глюконеогенеза в инсулинорезистентной печени;
•повышение АД с вовлечением разнообразных механизмов.
Наличие множества сигнальных путей инсулина в клетках, по-видимому, приводит к тому, что ИР - гетерогенное явление, фенотипические проявления которого различаются в зависимости от того, какие сигнальные пути в большей степени вовлечены в патологический процесс в каждом конкретном клиническом случае.
Абдоминальное ожирение
Абдоминальное (висцеральное) ожирение (АО) - один из ключевых компонентов метаболического синдрома, поскольку вносит вклад в развитие АГ, обусловливает высокую концентрацию ХС и ТГ в плазме крови, снижение концентрации ХС-ЛПВП и тесно связано с повышенным риском развития ССЗ.
Висцеральная жировая ткань продуцирует различные вещества, повышающие риск развития ССЗ:
•неэстерифицированные жирные кислоты, вызывающие избыточное накопление в мышцах и печени липидов и, таким образом, усиливающие ИР;
•ангиотензин-II, ангиотензиноген, эндотелин-1, инсулиноподобный фактор роста, вызывающие повышение тонуса и пролиферацию артериол и повышающие уровень АД;
•адипоцитокины - лептин, вызывающий лептинорезистентность (недостаточную стимуляцию центра насыщения); резистин, способствующий развитию ИР и уменьшению синтеза адипонектина (протективного адипоцитокина, снижающего ИР), и др.
•ингибитор активатора плазминогена типа 1 - вносит вклад в развитие протромботического состояния;
•фактор некроза опухоли α (ФНО-α), интерлейкин-6, которые вместе с СРБ играют роль в формировании хронического воспалительного состояния.
Атерогенная дислипидемия
Наиболее часто при метаболическом синдроме наблюдают повышение сывороточной концентрации ТГ, снижение концентрации ХС-ЛПВП, повышение концентрации остатков липопротеинов, содержания Апо B и мелких ЛПНП. Один из механизмов развития гипертриглицеридемии - результат повышенного синтеза ТГ в печени, запускаемого большим потоком свободных жирных кислот из периферических тканей в условиях ИР. Низкая концентрация ЛПВП объясняется усиленным транспортом в них ТГ, а из них - ХС. Возможно, иммуноопосредованное воспаление через изменения в липопротеинах, ферментах, белках-переносчиках и рецепторах также вносит вклад в развитие атерогенной дислипидемии при метаболическом синдроме.
Артериальная гипертензия Механизмы развития и прогрессирования АГ при метаболическом синдроме следующие:
•активация РААС;
•активация симпатоадреналовой системы;
•увеличение реабсорбции натрия в почечных канальцах;
•гипертрофия миокарда и пролиферация гладкомышечных клеток артерий.
Эти изменения возникают при метаболическом синдроме вследствие гиперинсулинемии, гипергликемии, АО и усугубляются при присоединении СОАГС. Апноэ и гипоксия во сне еще больше увеличивают активность симпатической системы, РААС и способствуют повышению АД и пролиферации гладкомышечных клеток артерий.
Хроническое воспаление и наклонность к тромбозам
Хронический субклинический воспалительный процесс - неотъемлемая часть метаболического синдрома, для которого характерно повышение концентрации цитокинов (ФНО-α и интерлейкина-6) и белков, участвующих в острофазовых реакциях (СРБ и фибриноген).
Протромботическое состояние у пациентов с метаболическим синдромом характеризуется повышением концентрации фибриногена, ингибитора активатора плазминогена типа 1 и, возможно, других факторов коагуляции. При метаболическом синдроме активация ядерного фактора κΒ приводит к синтезу естественного ингибитора тканевого активатора плазминогена типа 1 и содействует нарушению процесса фибринолиза. Концентрация ингибитора тканевого активатора плазминогена типа 1 коррелирует с концентрацией инсулина в крови и ИР.
Противники выделения АО в качестве обязательного компонента метаболического синдрома справедливо утверждают, что корреляция между ожирением и метаболическим синдромом не абсолютна. Многие люди с нормальным весом или с небольшим его избытком и нормальной ОТ имеют признаки метаболического синдрома,
а достаточно большое количество людей с ожирением не имеют критериев метаболического синдрома [10].
ДИАГНОСТИКА
Диагностика абдоминального ожирения
Метаболический синдром развивается постепенно и длительное время протекает без клинических проявлений. В дальнейшем могут возникать жалобы, характерные для отдельных компонентов этого синдрома (АГ, ожирения, СОАГС) и свойственные осложнениям метаболического синдрома (клинические проявления атеросклероза, СД, осложнений АГ и др.).
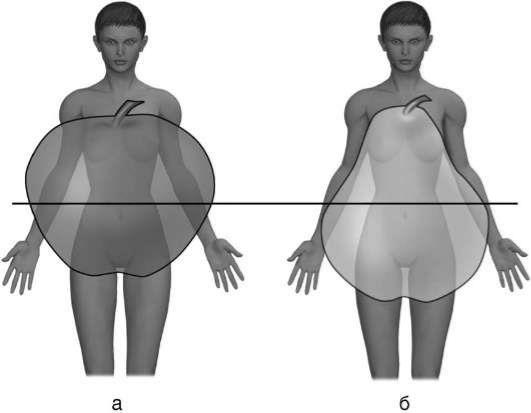
Наличие метаболического синдрома можно предположить уже при осмотре пациента по наличию абдоминального типа ожирения. У больного с АО отложение жира выявляется преимущественно в области живота и плечевого пояса (напоминает «яблоко»), в отличие от глютеофеморального ожирения (напоминает «грушу») с отложением жира в области бедер и ягодиц (рис. 8.1).
При объективном исследовании необходимо:
•измерить вес, рост пациента и вычислить ИМТ для определения степени выраженности ожирения;
•измерить ОТ;
•измерить уровень АД методом Н.С. Короткова.
ОПРЕДЕЛЕНИЕ ИНДЕКСА МАССЫ ТЕЛА
ИМТ определяют по формуле Кетле: ИМТ = масса тела (кг)/рост (м)2.
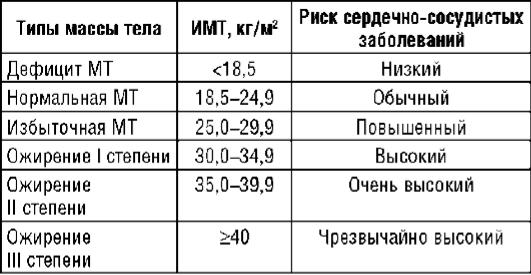
Рис. 8.1. Различные типы ожирения: а - ожирение типа «яблоко»; б - ожирение типа «груша»
По ИМТ можно определить степень ожирения и риск ССЗ (табл. 8.2).
Таблица 8.2. Классификация ожирения и риска сердечно-сосудистых заболеваний [11]
ИЗМЕРЕНИЕ ОКРУЖНОСТИ ТАЛИИ
Для диагностики АО измеряют окружность ОТ в положении стоя (на пациенте должно быть только нижнее белье). ОТ измеряют на середине расстояния между вершиной гребня подвздошной кости и нижним краем нижнего ребра. Измерительную ленту следует держать горизонтально, она не всегда будет находиться на уровне пупка. ОТ >102 см у мужчин и >88 см у женщин [4] или, по другим данным, >94 см у мужчин и >80 см у женщин [2; 3] - критерий абдоминального типа ожирения. Показатель ОТ коррелирует с количеством интраабдоминального жира, измеренного при КТ или МРТ. Следует подчеркнуть, что лабораторные признаки метаболического синдрома нередко выявляют у пациентов с увеличенной ОТ, имеющих лишь избыточную или даже нормальную массу тела (без признаков ожирения по данным ИМТ). Этот факт свидетельствует о диагностической значимости измерения ОТ.
При выявлении у пациента АО необходимо выяснить наследственность, анамнез заболевания и жизни; проанализировать факторы, способствующие развитию и прогрессированию ожирения - образ жизни, характер питания, профессию, уровень физической активности.
При сборе анамнеза и объективном обследовании у больных ожирением следует обратить внимание на анамнестические факторы и объективные признаки заболеваний, которые могут сопровождаться ожирением, для исключения причин вторичного ожирения (синдром Кушинга, гипотиреоз и др.). Эти данные могут иметь большое значение для диагностики и определения тактики лечения больного.
Диагностика артериальной гипертензии
АГ - один из компонентов метаболического синдрома, чаще всего диагностируется при помощи измерения АД по методу Н.С. Короткова (в соответствии с правилами измерения АД) [12]. У больных выраженным ожирением следует использовать манжету большего размера, так как она должна соответствовать размеру руки и охватывать не менее 80% окружности плеча. При несоблюдении этих условий показатели АД могут быть искажены. В большинстве случаев повторное измерение офисного АД позволяет диагностировать
АГ, однако при подозрении на феномен «белого халата» следует проводить суточное мониторирование АД (СМАД). Полезен также самоконтроль АД (СКАД) пациентом в домашних условиях, так как этот метод достаточно точно отражает ССР пациента.
СМАД и СКАД позволяют выявить высокие цифры АД по утрам. Часто такая АГ сочетается с нарушениями сна, храпом и эпизодами апноэ во время сна. У таких больных имеет место СОАГС, подтверждаемый при полисомнографии.
Метаболический синдром также часто сочетается с патологией печени (неалкогольной жировой болезнью печени или неалкогольным стеатогепатитом). У женщин репродуктивного возраста метаболический синдром может сочетаться с бесплодием, синдромом поликистозных яичников, у молодых мужчин - с дефицитом андрогенов. АО - ФР ряда злокачественных опухолей, в частности рака кишечника. При обследовании больного с метаболическим синдромом следует принимать во внимание эти обстоятельства и проводить соответствующие обследования пациента.
Лабораторная диагностика Для диагностики метаболического синдрома необходимо определить:
•уровень глюкозы в крови натощак;
•уровень глюкозы в крови через 2 ч после перорального приема 75 г глюкозы - глюкозотолерантный тест (ГТТ);
•ОХС в сыворотке крови;
•ТГ в сыворотке крови;
•ХС-ЛПВП в сыворотке крови;
•ХС-ЛПНП в сыворотке крови;
•уровень мочевой кислоты в сыворотке крови.
ДИАГНОСТИКА НАРУШЕНИЙ УГЛЕВОДНОГО ОБМЕНА
Для выявления нарушений углеводного обмена применяют определение глюкозы в крови натощак, через 2 ч после перорального приема 75 г глюкозы (ГТТ).
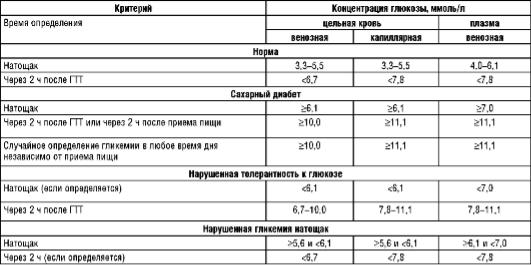
НТГ диагностируется при проведении ГТТ и характеризуется уровнем глюкозы в крови выше нормального, но ниже значения, характерного для СД. Для диагностики нарушений углеводного обмена необходимо учитывать оба показателя теста - уровень глюкозы натощак и через 2 ч после нагрузки глюкозой, что позволяет повысить точность диагностики СД и НТГ (табл. 8.3).
Таблица 8.3. Критерии диагностики сахарного диабета и других видов гипергликемии
(ВОЗ, 1999, 2006)
ДИАГНОСТИКА ИНСУЛИНОРЕЗИСТЕНТНОСТИ
ИР определяют непрямыми и прямыми методами. «Золотой стандарт» для определения чувствительности тканей к инсулину - эугликемический гиперинсулинемический клэмптест, применяющийся в научных исследованиях. Однако сложность и большая стоимость этого метода не позволяют использовать его в повседневной клинической практике. В связи с этим разработаны косвенные методы оценки чувствительности к инсулину - индекс HOMA (Homeostasis Model Assessment - индекс модели гомеостаза) и индекс
QUICKI (Quantitative Insulin Sensitivity Check Index - количественная оценка чувствительности к инсулину). Результаты этих косвенных методов хорошо коррелируют с данными клэмп-теста и используются для прогноза развития СД 2 типа и ССЗ.
ДИАГНОСТИКА ДИСЛИПИДЕМИИ
Наиболее характерные нарушения липидного обмена у больных с метаболическим синдромом - гипертриглицеридемия и снижение ХС-ЛПВП. Гиперхолестеринемия может быть непостоянным признаком нарушения липидного обмена при метаболическом синдроме. В амбулаторной практике нередко определяют только уровни ОХС и ТГ. У больных с АО и подозрением на метаболический синдром следует определять не только эти параметры, но и ХС-ЛПВП, так как нередко у больных с метаболическим синдромом раньше всего наблюдается аномалия лишь этого показателя.
Для дифференциальной диагностики метаболического синдрома с болезнью ИценкоКушинга, гипотиреозом и другими эндокринными заболеваниями, сопровождающимися АГ и ожирением, следует определять содержание в крови гормонов - кортизола, тиреотропного гормона, трийодтиронина, тироксина и др.
Инструментальные методы диагностики
Наиболее точные методы диагностики АО - КТ и МРТ, позволяющие определить массу абдоминального жира. Эти методы диагностики АО применяют лишь для научных исследований. Существует достоверная корреляционная связь между количеством абдоминального жира и ОТ, поэтому в клинической практике можно пользоваться этим простым антропометрическим методом (рис. 8.2). Существует также метод количественной оценки эпикардиального жира с помощью ЭхоКГ.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
