
6 курс / Кардиология / Шляхто_Е_Вред_Кардиология_Национальное_руководство_2019
.pdf
Таблица 27.5. Рекомендации по антибиотикопрофилактике инфекционного эндокардита у пациентов самого высокого риска в зависимости от типа процедуры и риска
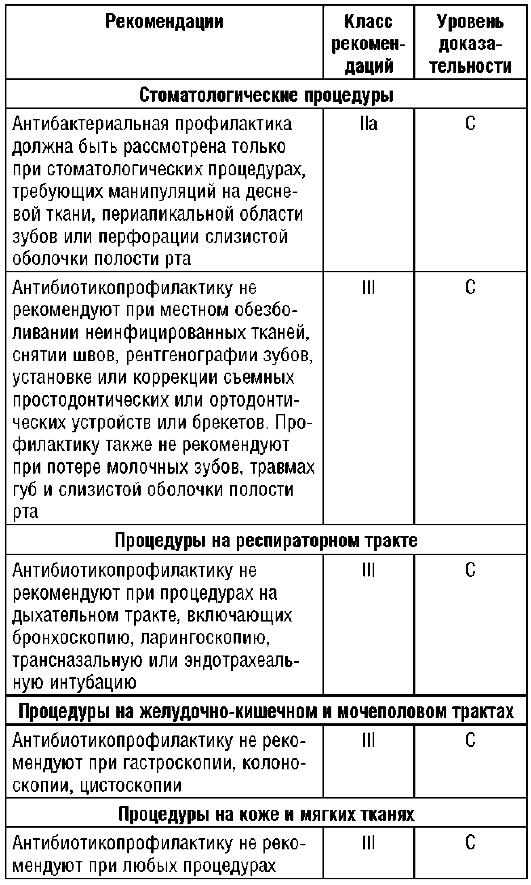
Таблица 27.6. Рекомендации по антибиотикопрофилактике при стоматологических процедурах
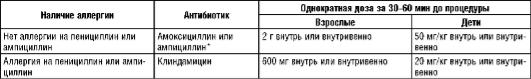
Примечание. Цефалоспорины не следует применять у пациентов с анафилаксией, ангионевротическим отеком или уртикарной сыпью после приема пенициллина или ампициллина; ♠ альтернатива: цефалексин 2 г внутривенно или 50 мг/кг внутривенно детям, цефазолин или цефтриаксон 1 г внутривенно взрослым или 50 мг/кг внутривенно детям.
Таким образом, рекомендуется ограничить антибиотикопрофилактику пациентами высокого риска ИЭ, которые подвергаются самому высокому риску стоматологических процедур. Хорошая гигиена полости рта и регулярные стоматологические осмотры имеют очень важное значение в снижении риска ИЭ. Асептические меры являются обязательными при манипуляциях венозными катетерами и при любых инвазивных процедурах.
КЛИНИЧЕСКАЯ КАРТИНА
Симптомы ИЭ появляются в течение 1-2 нед после провоцирующего события (например, экстракции зуба). Острый ИЭ развивается очень быстро (больные умирают в течение 3- 10 сут), с высокой лихорадкой (более 40 °С) и обилием симптомов; течение крайне тяжелое. Подострый ИЭ обычно начинается исподволь, протекает длительно и сопровождается симптоматикой, полиморфизм которой значительно затрудняет диагностику заболевания.
Наиболее характерные симптомы ИЭ:
•общее недомогание (вялость, утомляемость), снижение аппетита - встречается практически постоянно;
•лихорадка (более чем в 95% случаев), обычно перемежающегося характера, с ознобами и ночными потами, при подостром ИЭ редко превышающая 39,4 °C. Повышение температуры тела может отсутствовать у пожилых и ослабленных больных, а также при тяжелой СН и почечной недостаточности;
•артралгии, миалгии отмечают у 25-45% пациентов; возможно развитие артритов;
•сердечные шумы выявляют более чем у 85% больных ИЭ и практически во всех случаях острого ИЭ и ИЭ трехстворчатого клапана у инъекционных наркоманов. Единственным абсолютным клиническим симптомом, свидетельствующим о поражении эндокарда, считают появление диастолического и/или систолического шума клапанного порока. Появление протодиастолического шума по левому краю грудины у лихорадящего больного - веское основание для диагностики ИЭ;
•спленомегалия обычно характерна для длительного течения заболевания, ее выявляют у 25-60% больных;
•петехии чаще всего обнаруживают на переходной складке конъюнктивы (пятна ЛукинаЛибмана), слизистой оболочке щеки, десны, коже рук; встречаются в 20-40% случаев;
•кровоизлияния в виде темно-красных полос у основания ногтя выявляют у 10-30% больных ИЭ (они также могут быть вызваны травмой);
•пятна Рота (кровоизлияния в сетчатку с белой точкой в центре, рядом с диском зрительного нерва в результате эмболии мелких артерий сетчатки) - редкий, но патогномоничный признак ИЭ (менее 5% случаев);
•узелки Ослера (небольшие болезненные узелки, обычно на пальцах рук и ног, сохраняются от нескольких часов до нескольких дней) выявляют у 10-25% больных ИЭ;
•пятна Джейнуэя (безболезненные геморрагические пятна диаметром 1-4 мм на ладонях и стопах) выявляют менее чем в 5% случаев;
•изменения пальцев рук и ног по типу «барабанных палочек» встречают при длительном заболевании у 10-20% больных;
•эмболические поражения (в том числе абсцессы, микотические аневризмы, клинически явные инфаркты селезенки, головного мозга, почек) развиваются у 25-45% больных ИЭ, в том числе и на фоне лечения. Эмболии сосудов легких характерны для инъекционных наркоманов с ИЭ трехстворчатого клапана или больных с дефектами (врожденными или приобретенными) МЖП или МПП;
•неврологические проявления, обусловленные эмболией сосудов мозга и развитием инсультов, разрывами микотических аневризм, развитием менингита или абсцесса мозга, а также энцефалопатии вследствие микроэмболии мелких мозговых артерий отмечают у 20-40% больных, как правило, при ИЭ левых отделов сердца.
ДИАГНОСТИКА
Клинические признаки
ИЭ может присутствовать в качестве острой, быстропрогрессирующей инфекции, но также в подострой или хронической форме, с нормальной температурой тела и неспецифическими симптомами.
До 90% больных с лихорадкой отмечают системные симптомы, такие как озноб, отсутствие аппетита и снижение массы тела. Шумы в сердце обнаруживают у 85% больных.
Сосудистые и иммунологические проявления, такие как локальные кровоизлияния, пятна Рота и гломерулонефрит остаются общими, а эмболии мозга, легких или селезенки развиваются у 30% больных и часто являются характерными признаками.
У лихорадящих пациентов повышены СРБ, СОЭ, отмечается лейкоцитоз, возможны анемия и микроскопическая гематурия.
Клинические проявления инфекционного эндокардита ИЭ следует подозревать в следующих ситуациях:
-новый сердечный шум регургитации;
-эмболические события неизвестного происхождения;
-сепсис неизвестного происхождения;
-лихорадка - наиболее частый признак ИЭ.
ИЭ следует подозревать, если лихорадка ассоциируется с:
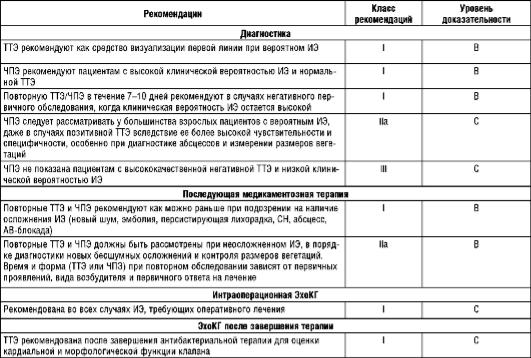
При подозрении ИЭ сразу должна быть проведена ЭхоКГ. Существует три главных ЭхоКГ-критерия диагностики ИЭ:
•вегетации;
•абсцессы;
•новая недостаточность протезированного клапана.
Чувствительность ТТЭ составляет 40-63%, а ЧПЭ - 90-100%. По сравнению с ЧПЭ послойная КТ дает хорошие результаты в диагностике ИЭ при оценке степени периклапанных абсцессов и псевдоаневризм.
Диагностика возбудителя
Три забора крови (включая, по крайней мере, один аэробный и один анаэробный), каждый из которых содержит 10 мл крови, полученной из периферической вены с тщательным соблюдением стерильности, практически всегда достаточны.
Культуронегативные ИЭ встречаются в 5-30% всех случаев ИЭ. Патогистологическое исследование резецированных тканей клапанов или эмболических фрагментов остается «золотым» стандартом диагностики ИЭ. ПЦР позволяет быстро и точно обнаружить редкие и неподдающиеся культивированию возбудители у больных ИЭ.
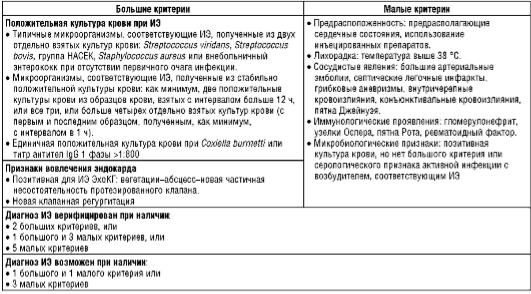
Диагностические критерии Duke основаны на клинических, эхокардиографических и микробиологических результатах, обеспечивают высокую чувствительность и специфичность (около 80%) диагностики ИЭ (табл. 27.8).
Таблица 27.8. Модифицированные критерии Duke для диагностики инфекционного эндокардита
Таким образом, ЭхоКГ и культура крови - основополагающие исследования в диагностике ИЭ. ТТЭ должно проводиться вначале, но оба ТТЭ и ЧПЭ, в конечном счете, должны выполняться в большинстве случаев вероятного или определенного ИЭ. Критерии Duke являются полезными в определении ИЭ, но не заменяют анализа клинических проявлений.
ПРОГНОСТИЧЕСКИЕ ОЦЕНКИ ПРИ ПОСТУПЛЕНИИ
Частота госпитальной смертности больных ИЭ составляет 9,6-26%. Прогноз ИЭ зависит от четырех основных факторов - характеристик пациента, наличия или отсутствия сердечных и несердечных осложнений, вида возбудителя и результатов ЭхоКГ.
Предикторы неблагоприятного прогноза у пациентов с ИЭ ♦ Характеристики пациентов:
- пожилой возраст; - ИЭ протезированного клапана;
- инсулинзависимый СД;
- сопутствующие заболевания (например, предыдущие кардиоваскулярные, почечные заболевания).
♦ Наличие осложнений ИЭ:
•СН;
•почечная недостаточность;
•инсульт;
•септический шок;
•перианулярные осложнения. ♦ Вид возбудителя:
•Staphylococcus aureus;
•грибы;
•грамотрицательные бактерии. ♦ Данные ЭхоКГ:
•перианнулярные осложнения;
•тяжелая левосторонняя клапанная регургитация;
•низкая ФВ ЛЖ;
•ЛГ;
•большие вегетации;
•тяжелая дисфункция протезированного клапана;
•преждевременное закрытие МК и другие признаки повышенного ДАД.
Таким образом, прогностические оценки при поступлении можно проводить с помощью достаточно простых клинических, микробиологических и ЭхоКГ, и их следует применять для выбора наилучшего терапевтического подхода.
Дифференциальная диагностика Дифференциальную диагностику ИЭ проводят со следующими заболеваниями:
• острые инфекционные заболевания, в том числе грипп, брюшной тиф, малярия;
•системная красная волчанка (особенно при наличии сыпи, артралгий, миалгий);
•ревматическая лихорадкв (при наличии артралгий и артритов);
•миксома предсердия;
•серповидно-клеточная анемия;
•системные васкулиты;
•тромбоцитопеническая пурпура;
•сепсис и др.
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ Общие принципы
Успешное лечение ИЭ зависит от эрадикации инфекции антибактериальными препаратами. Оперативные вмешательства способствуют удалению инфицированных материалов и осушению абсцессов. Защитная реакция со стороны хозяина имеет незначительную роль.
Одно из основных препятствий при медикаментозной эрадикации инфекции - бактериальная устойчивость к антибиотику.
Лекарственная терапия ИЭ протезированного клапана должна длиться дольше (по крайней мере, 6 нед), чем при ИЭ нативного клапана (2-6 нед); в остальном схемы лечения схожи, за исключением стафилококкового ИЭ протезированного клапана, когда при наличии чувствительности антибактериальная терапия должна включать рифампицин.
ОРАЛЬНЫЕ СТРЕПТОКОККИ И СТРЕПТОКОККИ ГРУППЫ D
Рекомендуемые режимы в отношении стрептококков приведены в табл. 27.9. Ожидаемая частота излечения >95%.
Таблица 27.9. Антибактериальная терапия инфекционного эндокардита, вызванного оральными стрептококками и стрептококками группы Da
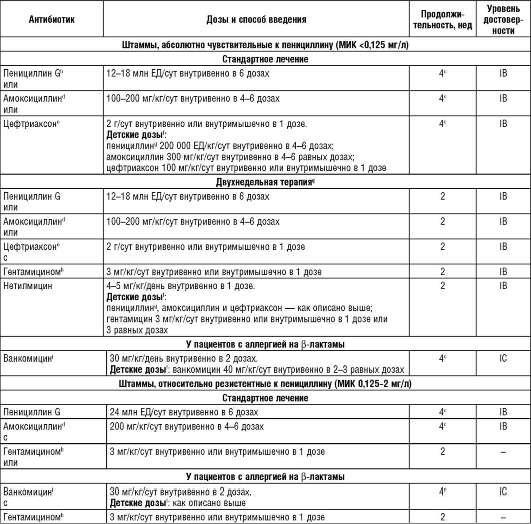
Примечание. МИК - минимальная ингибирующая концентрация; a - см. текст для других видов стрептококков; b- предпочтительно у пациентов старше 65 лет или с нарушенной функцией почек; с - 6-недельная терапия ИМ протезированного клапана; d -
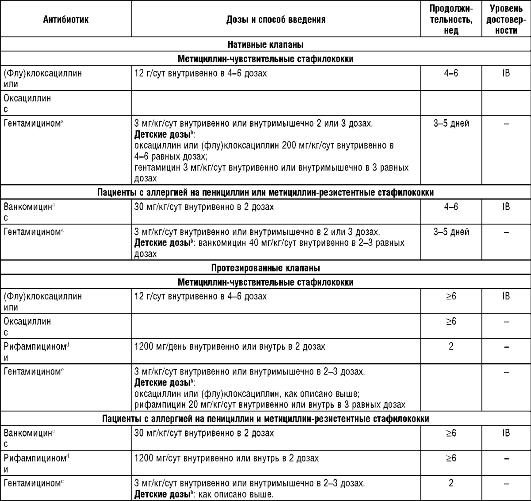
или ампициллин в тех же дозах, что и амоксициллин; e - предпочтительно для амбулаторного лечения; f - детские дозы не должны превышать взрослые дозировки; g - только при неосложненном ИЭ нативного клапана; h - почечная функция и сывороточные концентрации гентамицина следует контролировать 1 раз в неделю; если дают однократную дозу 1 раз в день, минимальная доза должна быть меньше 1 мг/л, а максимальная доза сывороточной концентрации (пиковая, через 1 ч после инъекции) должна составлять около 10-12 мг/л; 1 - сывороточная концентрация ванкомицина должна составлять 10-15 мг/л в минимальной концентрации и 30-45 мг/л в максимальной дозе (пиковой концентрации через 1 ч после окончания инфузии). Staphylococcus aureus обычно ответственен за разрушительный ИЭ, а коагулазонегативные стафилококки вызывают более длительные инфекции клапанов. Рекомендации по лечению ИЭ, вызванного метициллин-чувствительными микроорганизмами, отражены в табл. 27.10.
Метициллин- и ванкомицин-резистентные Staphy-lo coccus aureus устойчивы ко многим антибиотикам, за исключением ванкомицина. Однако в последние годы у больных были выделены высокованкомицин-резистентные штаммы Staphylococcus
aureus. Липопептид даптомицин (6 мг/кг/сут) вместе с рифампицином и гентамицином применяют в настоящее время для химиотерапии этой формы ИЭ. Он эффективен и
менее нефротоксичен, чем стандартное лечение ванкомицином или полусинтетическим пенициллином с гентамицином.
Таблица 27.10. Антибактериальная терапия инфекционного эндокардита,
вызванного Staphylococcus spp.
a - Дополнительная польза гентамицина продемонстрирована не была; его использование связано с повышенной токсичностью и поэтому необязательно; b - детские дозы не должны превышать взрослые; с - минимальные сывороточные концентрации ванкомицина должны составлять 25-30 мг/л; d - рифампицинспособствует эрадикации бактерий при имплантированных инородных материалах и должен быть использован в сочетании с другими противостафилококковыми препаратами для минимизации риска развития резистентных мутаций; е - хотя клинический эффект гентамицина не был продемонстрирован, его использование по-прежнему рекомендуют при ИМ протезированных клапанов; функцию почек и сывороточные концентрации гентамицина следует контролировать 1 раз в неделю (2 раза в неделю у больных с почечной недостаточностью); если препарат назначают в 3 приема, минимальная концентрация должна быть <1 мг/л, а максимальная (пиковая, через 1 ч после инъекции)
- 3-4 мг/л.
Совместное применение гентамицина и β-лактамных антибиотиков высокотоксично; его следует рассматривать как дополнительную возможность для лечения стафилококковых инфекций.
Другие варианты включают новые β-лактамы, хинупристин-дальфопристин без или с β- лактамами вместе с ванкомицином.
