
6 курс / Кардиология / Неотложная_помощь_при_повышении_артериального_давления_Руксин_В
.pdf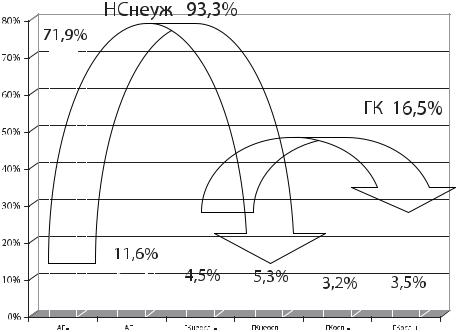
Рисунок. Структура вызовов скорой медицинской помощи при |
повышении артериального давления к пациентам старше 44 лет. |
АГ – АГ ухудшение без повышения симпатоадреналовой активности; АГ+ – АГ ухудшение с повышением симпатоадреналовой активности; ГКнеосл – ГК неосложненные без повышения симпатоадреналовой активности; ГКнеосл + – ГК неосложненные с повышением симпатоадреналовой активности; ГКосл – ГК осложненные без повышения симпатоадреналовой активности; ГКосл + – ГК осложненные с повышением симпатоадреналовой активности; НСнеуж
– неотложные состояния, не угрожающие жизни.
Относить неотложные состояния, связанные с повышением артериального давления, к состояниям, не угрожающим или угрожающим жизни, следует исключительно по наличию и тяжести острого нарушения кровообращения.
Структура обращений за скорой медицинской помощью при повышении артериального давления представлена на рисунке.
Видно, что 93,3% (!) всех обращений за скорой медицинской помощью, связанных с повышением артериального давления, составляют состояния, не угрожающие жизни, на гипертензивные кризы приходится только 16,5%; при этом ГК, угрожающие жизни, составляют всего 6,7%.
11
ДИАГНОСТИКА
Артериальная гипертензия – ухудшение в основном проявляется умеренной головной болью. Декомпенсация течения АГ может развиваться относительно быстро (при эмоциональном, физическом напряжении, изменении погодных условий) или относительно постепенно (после чрезмерного употребления соленой пищи, алкоголя, жидкости). Вероятность ухудшения течения АГ возрастает при прекращении лечения или при проведении нерациональной антигипертензивной терапии.
В отличие от ГК, ухудшение АГ не развивается внезапно, не вызывает нарушения ауторегуляции кровоснабжения жизненно важных органов (головной мозг, сердце, почки) не сопровождается очаговой или развернутой общемозговой неврологической симптоматикой, не угрожает жизни и может пройти спонтанно.
Злокачественную артериальную гипертензию диагностируют на основании повышения (выше 180 и 120 мм рт. ст.) систолического и диастолического артериального давления, наличия кровоизлияний на глазном дне и отека соска зрительного нерва, признаков нарушения кровоснабжения жизненно важных органов, тяжелой неврологической симптоматики, нарушений зрения, хронической почечной недостаточности, снижения массы тела, нарушения реологических свойств крови со склонностью к тромбозам.
Все гипертонические кризы протекают остро, сопровождаются выраженной мозговой симптоматикой в виде головной боли, «мушек» или пелены перед глазами, онемения языка, губ, кожи лица и рук; ощущения «ползания мурашек», кратковременным появлением слабости в конечностях, афазии, двоения в глазах.
Гипертонические кризы с высокой симпатоадреналовой активностью отличают: внезапное начало, возбуждение, гиперемия и влажность кожи, тахикардия, учащенное обильное мочеиспускание, повышение преимущественно систолического давления с увеличением пульсового. Такие ГК иначе называют нейровегетативными, адреналовыми, гиперкинетическими или кризами I типа. Обычно они протекают относительно благоприятно, хотя могут приводить к пароксизмальным расстройствам сердечного ритма, ангинозной боли, а в тяжелых случаях – к инфаркту миокарда.
12
Гипертонические кризы без повышения симпатоадреналовой активности начинаются относительно постепенно, больных отличают сонливость, адинамия, вялость, дезориентированность, бледность и одутловатость лица, отечность. Систолическое и диастолическое давление повышается равномерно или с преобладанием последнего и уменьшением пульсового. Такие ГК называют отечными, норадреналовыми, гипокинетическими или кризами II типа. Эти ГК, как правило, протекают тяжелее и возникают чаще, чем кризы с высокой симпатоадреналовой активностью; они нередко осложняются развитием инсульта или острой левожелудочковой недостаточности.
Кризы, связанные с внезапным прекращением приема антигипертензивных средств (β−адреноблокаторов, дигидропиридиновых блокаторов кальция и, особенно, клонидина), диагностируют по данным анамнеза.
Острая гипертоническая энцефалопатия (судорожная форма ГК) развивается у пациентов со злокачественной формой АГ на фоне значительного повышения артериального давления (диастолическое давление обычно выше 140 мм рт. ст.). Исключение составляют больные с недавно возникшей АГ (с острым гломерулонефритом, токсикозом беременных), у которых судорожный ГК может развиваться при умеренном повышении артериального давления. Кризы начинаются с сильной пульсирующей, распирающей головной боли, психомоторного возбуждения, многократной рвоты, не приносящей облегчения, тяжелых расстройств зрения; быстро наступает потеря сознания и развиваются клоникотонические судороги.
Криз при феохромоцитоме проявляется очень быстрым и резким повышением преимущественно систолического артериального давления и увеличением пульсового, сопровождается выраженной бледностью кожи, холодным потом, сердцебиением, болями в сердце и надчревной области, тошнотой, рвотой, пульсирующей головной болью, головокружением. Клиническая картина криза при феохромоцитоме напоминает таковую при тяжелом ГК с высокой симапатоадреналовой активностью, но кожа больных с феохромоцитомой не ярко гиперемированная, а бледная. Во время криза возможны повышение температуры тела, расстройства зрения и слуха. Характерно существенное снижение артериального давления после перехода в вертикальное положение.
13
Острые компенсаторные артериальные гипертензии развиваются в ответ на ухудшение мозгового, коронарного, почечного кровотока или гипоксию. Чаще всего они возникают в ответ на преходящие расстройства мозгового кровообращения, при нарастающей коронарной либо сердечной недостаточности или при остро возникшей брадикардии (брадиаритмии). Необходимость выделения этой формы острого повышения артериального давления объясняется тем, что неотложные мероприятия в указанных клинических ситуациях должны быть направлены не столько на снижение артериального давления, сколько на устранение причины его острого повышения. В этих случаях интенсивное снижение артериального давления особенно часто приводит к тяжелым осложнениям (инсульту, инфаркту миокарда). Определить первопричину острого повышения артериального давления удается далеко не всегда. При типичном развитии компенсаторной АГ преобладает симптоматика нарушения регионарного кровоснабжения на фоне относительно умеренного повышения артериального давления (Руксин В. В., 2008).
Другие угрожающие жизни состояния диагностируют на основании оценки остроты и степени повышения артериального давления и наличия признаков заболеваний или состояний, угрожающих жизни (отек легких, внутреннее кровотечение, острый коронарный синдром и др.).
ТАКТИКА
При неотложных состояниях, связанных с острым повышением артериального давления, особенно важную роль играет выбор правильного тактического решения.
Оказывая неотложную помощь при острой АГ, следует решить две основные задачи:
–снизить артериальное давление не только эффективно, но и безопасно;
–предупредить или устранить осложнения, связанные с острым повышением артериального давления.
Если позволяет состояние пациента, то в дополнение к традиционному сбору анамнеза желательно получить ответы на следующие вопросы:
14
1.Сколько лет пациент страдает АГ?
2.Какие привычные «рабочие» цифры артериального давления?
3.Какие препараты для лечения АГ принимает постоянно?
4.Какая реакция была на антигипертензивные препараты раньше?
5.Как часто и до каких максимальных цифр повышается артериальное давление?
6.Удается ли справляться с повышениями артериального давления самостоятельно?
7.Какие препараты помогают в этих случаях, а какие – нет?
8.Как часто приходится вызывать скорую медицинскую помощь при повышении артериального давления?
9.Какие препараты помогают в этих случаях, а какие – нет?
10.Отличается ли сегодняшнее ухудшение состояния от тех, что были раньше?
11.Если состояние отличается от возникавших раньше, то чем?
12.Какие лекарственные препараты принял пациент перед прибытием врача?
Как указывалось выше, особо нужно выделять больных с ИСАГ и пациентов со злокачественной АГ.
Больные с ИСАГ очень плохо переносят снижение артериального давления, поэтому неотложная антигипертензивная терапия должна быть у них «частичной», т. е. артериальное давление следует снижать до уровня, несколько превышающего привычные, «рабочие» значения. Б. Я. Барт (1994) в таких ситуациях даже рекомендует снижать артериальное давление в два этапа: сначала не более чем на 25% от исходного и лишь затем до намеченных значений.
Пациенты со злокачественной АГ, согласно российским национальным рекомендациям, нуждаются в экстренной госпитализации.
Основное правило оказания неотложной помощи больным с артериальной гипертензией заключается в том, что в большинстве случаев быстрое и значительное снижение артериального давления более опасно, чем его повышение.
15
Для того чтобы неотложная медицинская помощь при остром повышении артериального давления была не только эффективной, но и безопасной, самое главное – оценить остроту и тяжесть клинической ситуации в целом.
Для оценки остроты и тяжести клинической ситуации все обращения за неотложной помощью, связанные с повышением артериального давления, принципиально важно разделять на состояния без непосредственной угрозы для жизни (к этим состояниям относятся неосложненные ГК) и состояния, прямо угрожающие жизни (к ним относятся осложненные ГК).
Таким образом, в первую очередь следует учесть:
–наличие угрозы для жизни;
–фактическое артериальное давление;
–наличие признаков высокой симпатоадреналовой активности.
Общие правила проведения экстренной антигипертензивной терапии
При проведении экстренной антигипертензивной терапии в большинстве случаев не следует снижать артериальное давление ниже привычных «рабочих» значений.
Чем тяжелее стеноз мозговых, коронарных или почечных артерий, тем в меньшей степени и тем медленнее следует снижать артериальное давление.
Особенно медленно и умеренно следует снижать систолическое артериальное давление у больных с ИСАГ и у пациентов с отягощенным неврологическим анамнезом.
Независимо от достигнутых величин систолического и диастолического артериального давления, их снижение следует считать чрезмерным и опасным, если в процессе проведения антигипертензивной терапии появляется или нарастает неврологическая симптоматика либо ангинозная боль.
При подозрении на компенсаторный характер повышения артериального давления антигипертензивную терапию следует проводить с помощью препаратов, положительно действующих на «слабое звено», т. е. в зависимости от клинической ситуации улучшающих
16
церебральный, коронарный или почечный кровоток, либо повышающих сердечный выброс, либо увеличивающих ЧСС.
Лекарственные препараты следует выбирать с учетом основного и сопутствующих заболеваний, наличия или отсутствия высокой симпатоадреналовой активности, предшествующего лечения, реакции на применение антигипертензивных средств в прошлом и препаратов, которые пациент принял до прибытия врача.
Необходимо тщательно учитывать имеющиеся противопоказания к назначению антигипертензивных средств и возможные взаимодействия между применяемыми врачом и принятыми больным лекарственными средствами.
После оказания неотложной помощи для предотвращения ортостатической гипотензии пациенты должны соблюдать постельный режим в течение, по крайней мере, 2–3 ч.
Интенсивная антигипертензивная терапия
При АГ, непосредственно угрожающей жизни, необходимо проводить интенсивную антигипертензивную терапию. Интенсивную антигипертензивную терапию проводят при систолическом давлении, превышающем 200 мм рт. ст. и/или диастолическом давлении, превышающем 110 мм рт. ст. (Lavin P., 1986; Hirschl M. M., 1995).
При проведении интенсивной антигипертензивной терапии в первые 30 мин артериальное давление следует снижать не более чем на 25% от исходной величины. В течение последующих 2 ч необходимо стабилизировать систолическое давление на уровне около 160 мм рт. ст., диастолическое – около100 мм рт. ст.
Быстрое и значительное (ниже диапазона церебральной, коронарной или ренальной саморегуляции) снижение артериального давления чревато возникновением ишемии этих органов и развитием инфаркта (Varon J., Marik P. E., 2000).
Для проведения интенсивной антигипертензивной терапии следует использовать исключительно внутривенное капельное или с помощью инфузионного насоса введение препаратов с предсказуемым и управляемым антигипертензивным действием. В РФ список таких лекарственных средств ограничен и включает натрия нитропруссид, эсмолол, урапидил и нитроглицерин.
17
Примечание. При АГ и отеке легких или расслаивающей аневризме аорты артериальное давление следует снижать быстро и до более низких значений.
Неотложная антигипертензивная терапия
При отсутствии непосредственной угрозы для жизни артериальное давление необходимо снижать постепенно (в течение нескольких часов).
Основные антигипертензивные препараты следует назначать внутрь или сублингвально.
В первую очередь следует использовать таблетированные формы антигипертензивных средств, наиболее изученных именно при оказании неотложной помощи: нифедипин, каптоприл, клонидин.
Эффективность этих препаратов при ухудшении течения АГ и при ГК, не угрожающих жизни, представлена в таблице 1.
Таблица 1
Эффективность клонидина, нифедипина и каптоприла для оказания скорой медицинской помощи при повышении
артериального давления
|
Гипертонический |
Артериальная |
|
|||
|
криз |
гипертензия |
|
|||
|
С высокой |
Без по- |
С высокой |
Без по- |
|
|
|
вышения |
вышения |
Досто- |
|||
|
симпато- |
симпато- |
||||
|
симпа- |
симпа- |
||||
Препарат |
адренало- |
адренало- |
верность |
|||
тоадре- |
тоадре- |
|||||
|
вой актив- |
вой актив- |
различий |
|||
|
наловой |
наловой |
||||
|
ностью |
ностью |
|
|||
|
активности |
активности |
|
|||
|
|
|
|
|||
|
n29 |
n71 |
n22 |
n142 |
|
|
|
|
|
|
|
|
|
Клонидин n74 |
91,7 |
51,4 |
80,0* |
75,0 |
1-2 |
|
|
|
|
|
|
|
|
Нифедипин n134 |
|
28,6 |
11,1 |
96,6 |
2-3, 3-4 |
|
|
|
|
|
|
|
|
Каптоприл n 56 |
60 |
59,3 |
75** |
87,5 |
|
|
|
|
|
|
|
|
|
Примечание: |
|
|
|
|
|
|
* – достоверные различия между эффективностью клонидина и нифедипина;
** – достоверные различия между эффективностью каптоприла и нифедипина;
18
При умеренном повышении артериального давления без увеличения симпатоадреналовой активности все три препарата достаточно эффективны. Как мы указывали выше (рис.), именно на эту клиническую ситуацию приходится около 70% всех обращений за скорой медицинской помощью при повышении артериального давления. В этом, на наш взгляд, заключается основная причина популярности указанных препаратов.
При умеренном повышении артериального давления без высокой симпатоадреналовой активности самым эффективным оказался нифедипин (кордафлекс). Подчеркнем, что так как кордафлекс оказался эффективным только в этой клинической ситуации, то и показан он может быть только у пациентов с умеренным повышением артериального давления без признаков высокой симпатоадреналовой активности.
У пациентов с высокой симпатоадреналовой активностью наиболее эффективен клонидин.
В настоящее время клонидин отнесен к учетным (контролируемым) средствам, что существенно ограничивает возможности его применения для оказания скорой медицинской помощи и, особенно, самопомощи. Поэтому, особое внимание мы уделили возможности применения моксонидина (табл. 2).
Таблица 2
Эффективность клонидина и моксонидина для оказания скорой медицинской помощи
при повышении артериального давления
|
Гипертонический криз |
Артериальная гипер- |
|
|||
|
тензия |
|
||||
|
|
|
|
|||
|
|
Без по- |
С высокой |
Без по- |
|
|
|
С высокой |
симпато- |
вышения |
Досто- |
||
|
вышения |
|||||
Препарат |
симпатоад- |
адренало- |
симпатоад- |
верность |
||
симпатоад- |
||||||
|
реналовой |
вой актив- |
реналовой |
различий |
||
|
активностью |
реналовой |
ностью |
активности |
|
|
|
активности |
|
||||
|
|
|
|
|
|
|
|
n33 |
n 56 |
n20 |
n21 |
|
|
|
|
|
|
|
|
|
Клонидин n74 |
91,7 |
51,4 |
80,0 |
75,0 |
1-2 |
|
|
|
|
|
|
|
|
Моксонидин n56 |
88,8 |
57,9 |
93,3 |
84,6 |
3-4 |
|
|
|
|
|
|
|
|
19
Моксонидин (Физиотенз), с учетом механизма действия и высокой эффективности, целесообразно использовать для оказания неотложной помощи вместо клонидина.
У пациентов с высокой вероятностью развития «эффекта первой дозы» (у пожилых, при высокой активности ренина в плазме крови, на фоне сердечной недостаточности или гиповолемии) моксонидин может быть использован вместо каптоприла
Наконец, однократный прием моксонидина (в дозе, не превышающей 0,2 мг) может оказаться эффективным и безопасным у пациентов с ИСАГ, однако этот вопрос требует дальнейшего изучения.
Из таблицы 2 видно, что антигипертензивная активность моксонидина не уступает таковой клонидина.
Нежелательные явления на сублингвальное однократное применение моксонидина возникают реже, чем на прием клонидина (табл. 3).
Таблица 3.
Основные нежелательные явления при сублингвальном назначении клонидина и моксонидина
Нежелательные |
Клонидин n 74 |
Моксонидин n 56 |
Достовер- |
|
явления |
ность |
|||
|
|
|||
Всего |
46 |
25 |
р = 0,047 |
|
|
|
|
|
|
Сухость во рту |
25 |
2 |
р < 0,001 |
|
|
|
|
|
|
Сонливость |
17 |
5 |
р = 0,057 |
|
|
|
|
|
Другие нежелательные явления (головокружение, ощущение жара, слабость) встречались редко и носили кратковременный характер. Необходимости в медикаментозной коррекции нежелательных явлений, как при использовании клонидина, так и при применении моксонидина не возникло ни в одном случае.
Экстренная госпитализация
Согласно российским национальным рекомендациям, экстренная госпитализация показана при:
– ГК, который не удалось купировать на догоспитальном этапе;
20
