
6 курс / Кардиология / Метеотропные_реакции_сердечно_сосудистой_системы_и_их_профилактика
.pdf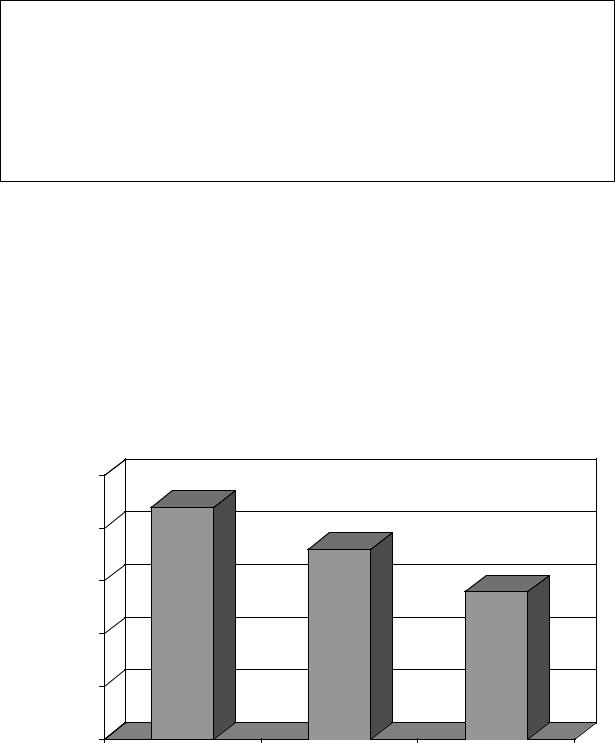
выраженность ишемии миокарда у больных стенокардией, спровоцированной с помощью предсердной стимуляции (табл. 7.5.).
Т а б л и ц а 7.5. Вмешательства и препараты, устраняющие (улучшающие) дисфункцию эндотелия сосудов
Физическая нагрузка, прекращение курения
Липидснижающие
Ингибиторы АПФ
Антагонисты кальция
Гормонзаместительные (в постменопаузе)
Новые направления: L-аргинин, -блокаторы, антиоксиданты, фолиевая кислота, витамин С, красное вино, чай, термальная вазодилятаиионная терапия
Антиатеросклеротические эффекты иАПФ были изучены в целом ряде клинических исследований как с помощью УЗИ сонных артерий с оценкой прогрессирования атеросклероза (определение динамики показателя толщина ин- тимы-медиа сонной артерии), так и в широкомасштабных исследованиях с определением влияния на отдаленные исходы заболевания. Ранее в ходе проспективных наблюдений было установлено, что увеличение такого показателя как толщина интимы-медиа (ТИМ) сонной артерии, по данным УЗИ является неблагоприятным прогностическим признаком развития и кардиоваскулярных, и цереброваскулярных осложнений. Соответственно препараты, препятствующие или замедляющие этот процесс (увеличение ТИМ), могут предупреждать развитие сердечно-сосудистых осложнений.
|
0,025 |
0,022 |
|
|
/год) |
0,02 |
|
0,018 |
|
(мм |
|
|
|
0,014 |
ИМТ |
0,015 |
|
|
|
|
|
|
||
. макс. |
0,01 |
|
|
|
.сред |
0,005 |
|
|
|
Увел |
|
|
|
|
|
|
|
|
|
|
0 |
Плацебо |
Рамиприл 2,5 мг |
Рамиприл 10 мг |
|
|
|||
Р и с.7.2. Влияние иАПФ на развитие атеросклероза: исследование |
||||
|
|
|
SECURE. |
|
123
В исследовании SECURE (фрагмент исследования НОРЕ) было показано, что при длительном применении рамиприл в суточной дозе 10 мг (по сравнению с группой плацебо и с группой, получавшей 2,5 мг препарата) замедлил скорость прогрессирования атеросклеротического процесса по данным УЗИ сонных артерий (рис 7.2.).
ИАПФ благоприятно влияют на органы-мишени у больных гипертонической болезнью. В большей степени, чем другие гипотензивные препараты, они вызывают обратное развитие гипертрофии левого желудочка. ИАПФ снижают внутриклубочковое давление, уменьшают микроальбуминурию и протеинурию и, как полагают, замедляют прогрессирование нефроангиосклероза до стадии ХПН.
Ренитек (энам, энап, эналаприл) является препаратом выбора в лечении артериальной гипертонии у больных с левожелудочковой сердечной недостаточностью, при сахарном диабете, особенно в случаях, осложненных диабетической нефропатией, при заболеваниях периферических сосудов, гиперлипиде-
миях, противопоказаниях к назначению - блокаторов (бронхиальная астма, обструктивный бронхит, застойная сердечная недостаточность, блокады сердца, поражение периферических сосудов), при противопоказаниях к назначению антагонистов кальция (застойная сердечная недостаточность, блокады). Препарат улучшает почечную гемодинамику, вызывает регрессию гипертрофии левого желудочка. В последние годы ренитек нашел применение в кардиологии в первые дни после острого инфаркта миокарда (с целью ремоделирования миокарда). Он, как и все ингибиторы АПФ второго поколения улучшает качество жизни, повышая физическую, интеллектуальную и сексуальную активность больных. Суточная доза ренитека 10–20 мг. Он обладает пролонгированным действием, поэтому его назначают всего 1 или 2 раза в сутки. Максимальный эффект наступает через 3–6 недель лечения. При необходимости возможно сочетание ренитека с другими гипотензивными препаратами. Наиболее рациональные комбинации: ренитек + диуретик, ренитек + антагонист кальция, ренитек + антагонист калыщя + диуретик.
Очень важный момент – прием ренитека, в отличие от многих гипотензивных средств, не мешает управлять автомобилем. При приеме ингибиторов АПФ нет синдрома "отмены". Учитывая высокую эффективность и хорошую переносимость ренитека, его относят к числу средств первого ряда для лечения АГ.
Противопоказано применение ренитека при беременности, двухстороннем стенозе почечных артерий, относительные противопоказания – аортальный стеноз, сверхдиурез, высокие дозы мочегонных (более 100 мг фуросемида в сутки).
К настоящему времени список препаратов группы ИАПФ с пролонгирванным действием существенно пополнился и включает в себя также периндоприл, цилазаприл, рамиприл, лизиноприл (лизорил) и многие другие.
Самый частый и характерный побочный эффект ИАПФ – это сухой кашель, у 1 – 30 % больных по данным литературы (в среднем 5%), причем примерно у 2% кашель служит причиной отмены препарата. Точная причина сухо-
124
го кашля у больных, получающих ИАПФ, неизвестна, но предполагается, что в основе лежит раздражение рецепторов бронхов брадикинином, накопление которого связано с торможением ИАПФ расщепления брадикинина до неактивных пептидов. Таким образом, АПФ не является специфичным только для ре- нин-ангиотензиновой системы ферментом, он участвует в инактивации других биологических веществ (брадикинин, субстанция Р и др.). Это обстоятельство способствовало разработке ингибиторов ренин–ангиотензиновой системы, действие которых не обусловлено подавлением активности АПФ. Другой причиной поиска новых препаратов этой группы стало открытие не – АПФзависимых путей превращения ангиотензина I в ангиотензин II. В конце 1990-х годов были синтезированы конкурентные ингибиторы рецепторов ангиотензина II – специфические и селективные ингибиторы ренин-ангиотензин- альдостероновой системы, блокирующие все гемодинамические эффекты ангиотензина II:
–ирбесартан (апровель) – 150–300 мг/сутки;
–лозартан (козаар) – 50–100 мг/сутки;
–валсартан (диован) – 80–160 мг/сутки;
–кандесартан (атаканд) – 8–16 мг/сутки;
–эпросартан (теветен) – 400–1200 мг/сутки.
Блокаторы рецепторов ангиотензина II имеют целый ряд общих характеристик с ингибиторами АПФ. Их влиянию на сокращение смертности и продлению жизни посвящены многочисленные клинические исследования, рассчитанные на 4–6 лет. Блокаторы рецепторов ангиотензина II показаны при непереносимости ингибиторов АПФ и противопоказаны при беременности, двустороннем стенозе почечных артерий, гиперкалиемии.
Козаар (лозартан калия) является первым представителем класса антагонистов рецепторов ангиотензина II. По выраженности гипотензивного действия он сопоставим с препаратами других классов – ИАПФ, - блокаторами, антагонистами кальция. После однократного приема лозартана внутрь АД достоверно снижается через 6 ч, снижение сохраняется более 24 ч, что дает основание рекомендовать однократный прием лозартана. Максимальный гипотензивный эффект достигается через 3–6 недель лечения. Лечение рекомендуют начинать с 25 мг 1 раз в день, затем дозу препарата увеличивают до 50–100 мг в сутки.
Козаар не только снижает АД, но оказывает благоприятное влияние на органы-мишени: вызывает обратное развитие гипертрофии миокарда левого желудочка, тормозит гиперплазию и гипертрофию гладкомышечных клеток сосудистой стенки, обеспечивает ренопротективное действие, уменьшает протеинурию. Длительное и равномерное на протяжении 24 ч гипотензивное действие козаара делает его перспективным применение для предупреждения сердечнососудистых осложнений (мозгового инсульта, ОИМ, внезапной смерти). Преимущество козаара перед другими гипотензивными препаратами является его исключительно хорошая переносимость больными при длительном назначении. Опыт клинического изучения безопасности и переносимости препарата почти у 3000 больных ГБ свидетельствует, что побочные эффекты при его применении
125
встречаются с такой же частотой, как и при использовании плацебо (15,3 и 15,5 %).
Таким образом, козаар обладает специфическим механизмом гипотензивного действия и лучшей переносимостью по сравнению с гипотензивными препаратами других классов. У большинства больных ГБ этот препарат обеспечивает плавное снижение АД на протяжении более 24 часов, не нарушая суточного (циркадного) ритма колебаний АД. Есть основания предполагать, что антагонисты рецепторов ангиотензина II найдут широкое применение при лечении гипертонической болезни в следующем десятилетии.
Антагонисты кальция являются эффективными и хорошо переносимыми антигипертензивными средствами. Для регулярного лечения предпочтение следует отдавать длительно действующим препаратам. Не рекомендуется широкое использование коротко действующего нифедипина, так как он может вызывать ишемические осложнения. Имеются сообщения о том, что при его использовании в больших дозах повышается смертность больных, перенесших инфаркт миокарда.
Антагонисты кальция являются препаратами выбора у больных стабильной стенокардией и пожилых пациентов. Исследование Syst-Eur продемонстрировало способность дигидропиридинов длительного действия предупреждать развитие инсульта у пожилых людей с изолированной систолической гипертонией. Обсуждается целесообразность их преимущественного использования при поражении периферических артерий.
Антагонисты кальция (АК) более 25 лет применяют в лечении АГ. Основное свойство этой группы является – блокада тока кальция через медленные кальциевые каналы внутрь гладкомышечной клетки, что приводит к ее расслаблению.
По химической структуре различают три класса антагонистов кальция: – производные фенилалкиламинов (верапамил, галлопамил, тиапамил и др.);
–производные бензотиазепинов (дилтиазем, дильрен);
–производные дигидропиридинов (нифедипин, кордафлекс, нитрендипин, исрадипин, никардипин, нисолдипин, фелодипин, амлодипин (калчек, кардилапин) и др.).
Наиболее мощными периферическими вазодилататорами являются представители группы нифедипина, так как они действуют не только на артериолы, но и венозное русло кровообращения. Верапамил и дилтиазем одинаково воздействуют на артериальное русло. При длительном применении верапамил (320–480 мг/сут), дилтиазем (180–240 мг/сут) и нифедипин (30–60 мг/сут) оказывают примерно одинаковое гипотензивное действие. При применении коринфара (нифедипина, адалата) в дозе 50 мг/сут отчетливо отмечается улучшение, исчезает головная боль, уменьшаются проявления ИБС. Нифедипин обладает преимущественно вазодилатирующим эффектом, а верапамил и дилтиазем и их аналоги способны воздействовать на проводящую систему сердца. Способность антагонистов кальция расслаблять гладкую мускулатуру сосудов и снижать периферическое сосудистое сопротивление используется для лечения больных с различными формами артериальной гипертонии, в том числе "низко-
126
рениновой", наблюдаемой у большинства больных пожилого и старческого возраста, что делает их препаратами выбора у больных в возрасте старше 50 лет. Снижая АД (на 10 % и более), нифедипин не влияет на объем внеклеточной жидкости и плазмы. Через 2 недели регулярного приема нифедипина отмечают кратковременное увеличение концентрации адреналина и норадреналина в крови, но через месяц она снижается до исходных значений. Длительное применение нифедипина не вызывает активации прессорных механизмов. В настоящее время антагонистам кальция большинством исследователей придают значение как препаратам 1 ряда в лечении АГ. Это обусловлено тем, что они по своим свойствам приближаются к идеальным гипотензивным средствам. В отличие от диуретиков, антагонисты кальция не вызывают развития гиповолемии и связанных с ней нарушений ритма сердца.
Противопоказаны антагонисты кальция при беременности, нарушениях AV-проводимости (верапамил).
Экспериментальные и клинические данные доказывают антиатерогенные свойства антагонистов кальция, особенно у препаратов второго поколения. Обладая антиангинальной активностью, антагонисты кальция показаны больным гипертонической болезнью в сочетании с ишемической болезнью сердца.
Нифедипин, выпускаемый различными иностранными фирмами под названиями коринфар, кордафен, нифекард, нифелат, после приема сублингвально 30 мг снижает АД через 10 мин, после приема внутрь гипотензивный эффект наблюдается через 30–60 мин и продолжается около 4–6 ч, поэтому препарат необходимо назначать на протяжении суток 3–4 раза. Нифедипин выпускается в таблетках (драже), содержащих 10 мг препарата. Суточная доза препарата составляет 30–40 мг, при отсутствии эффекта дозу, превышающую 40 мг, в лечении АГ использовать не рекомендуется. Такая же тактика предлагается в лечении больных, перенесших инфаркт миокарда и при хронических формах ИБС. Противопоказаниями для назначения коринфара являются острый инфаркт миокарда, нестабильная стенокардия напряжения и сердечная недостаточность, обусловленная сниженной сократительной функцией левого желудочка.
Хорошим гипотензивным эффектом обладает антагонист кальция дилтиазем (кардил). Опыт клинического применения кардила показал, что он легче переносится, чем коринфар (нифедипин) и финоптин, реже вызывает побочные эффекты. При приеме препарата внутрь он через 15 мин обнаруживается в крови, максимум действия проявляется через 30–40 мин и продолжается до 5 ч. В течение суток его назначают 4 раза.
В отличие от коринфара, дилтиазем снижает АД у больных АГ, не вызывая рефлекторной тахикардии. Он меньше чем финоптин удлиняет проведение импульса через AV-узел. Наиболее значимое замедление частоты сердечных сокращений (ЧСС) отмечается у больных с исходной склонностью к тахикардии, в то время как у больных с нормальной ЧСС ее динамика мало выражена.
Лечение АГ дилтиаземом следует начинать с дозы 60 мг 3–4 раза в день с повышением дозы в случае ее неэффективности на 60 мг раз в день каждые 2–3 дня до суточной дозы 360 мг.
127
Появление антагонистов кальция второго поколения позволило в определенной мере улучшить качество лечения больных АГ. Новые препараты можно разделить на две группы: производные препаратов – прототипов, обладающие улучшенными фармакокинетическими свойствами (амлодипин, лаципил, кардилопин, исрадипин, фелодипин), и новые формы препаратов–прототипов с замедленным высвобождением активного вещества (Адалат SL, Изоптин SR). Основными особенностями дигидропиридинов второго поколения являются большая продолжительность действия (практически все они применяются всего один, иногда два раза в сутки), избирательное действие на тонус сосудов и постепенное развитие антигипертензивного эффекта. Последнее свойство позволяет избежать резкого расширения периферических сосудов и снизить риск побочных эффектов, свойственных нифедипину. По выраженности гипотензивного действия антагонисты кальция второго поколения примерно соответствуют нифедипину, однако их несомненными, преимуществами являются удобная схема применения и лучшая переносимость. Эти препараты способны нормализовывать АД в утренние часы, когда наиболее вероятно возникновение нарушений мозгового кровообращения и острого инфаркта миокарда. Именно поэтому, по нашему мнению, разовый прием ретардных форм целесообразно приурочить к вечернему времени; при двукратном приеме – утром и вечером, соблюдая интервал в 12 ч, тогда в наиболее опасные утренние часы концентрация препарата в крови будет высокой. Пролонгированные формы позволяют равномерно на протяжении суток контролировать АД. Не менее важна проблема удобства приема препарата – один или два раза в сутки вместо 3–4 - кратного приема.
Изоптин-ретард (Изоптин SR) в дозе 240 мг оказывается эфективным у 70–72 % больных. Медленно высвобождающийся изоптин в качестве монотерапии используется в дозе 240 мг в сутки, при необходимости его дозу увеличивают в 1,5–2 раза, в тяжелых случаях возможно использование дозы 720 мг. Препарат оказывает мягкий натрийуретический эффект и увеличивает почечный кровоток, что позволяет его использовать для лечения почечной артериальной гипертонии, в том числе на стадии хронической почечной недостаточности.
Обеспечение равномерного на протяжении суток гипотензивного эффекта достигается назначением пролонгированной формы дилтиазема – дильрена. Дильрен относится к антагонистам кальция прямого действия, которые связывают ионы кальция на мембранах клеток. Фармакодинамические эффекты дильрена обусловлены замедлением тока ионов кальция через 1 и 2 - адренергические пути, косвенным влиянием на уровень ангиотензина II в крови и на кальциевые каналы периферических сосудов, что приводит к дилатации коронарных артерий, улучшению снабжения миокарда кислородом, а также к снижению артериального давления в результате уменьшения периферического сосудистого сопротивления. Действие препарата не сопровождается рефлекторной тахикардией, нарушением функции почек, задержкой натрия и жидкости в организме, метаболическими побочными действиями. Эффективность монотерапии дильреном при мягкой и умеренной АГ подтверждается у 75 % больных,
128
при этом она улучшает качество жизни больных, повышает их психологическое и социальное самочувствие, у молодых пациентов сохраняется хорошая переносимость физических нагрузок, а также потенция. Препарат обеспечивает редукцию уровня АД в условиях ортостаза и изометрической нагрузки, что особенно ценно при лечении пожилых людей, уменьшает гипертрофию левого желудочка, не меняет липидный профиль и не удлиняет AV - проводимость, не изменяет толерантность к глюкозе. Препарат эффективен в лечении почечной АГ, широко используется в терапии болезни и синдрома Рейно. Дильрен назначается в начальной дозе 300 мг в сутки в одно и то же время. При отсутствии эффекта через 3–4 дня дозу препарата увеличивают до 600 мг в сутки в два приема через 12 ч. Однократный прием для сохранения достаточно высокой и равномерной концентрации дильрена в ранние утренние часы целесообразно назначать в вечернее время. В дальнейшем при достижении стойкого гипотензивного эффекта доза дильрена может быть снижена. Антиангинальная активность дильрена проявляется урежением приступов стенокардии, увеличением толерантности к нагрузке, поэтому он широко используется у пациентов, у которых АГ сочетается с ИБС.
Выявлено благоприятное воздействие всех антагонистов кальция на органы - мишени, которые, как правило, поражаются у лиц с АГ – сердце, почки, головной мозг и сетчатка глаза. При длительном лечении антагонистами кальция (АК) может происходить обратное развитие гипертрофии левого желудочка. Доказано их нефропротекторное действие и умеренный натрийуретический эффект.
Частота побочных эффектов в значительной мере зависит от дозы препарата и способа его введения. Основные побочные эффекты удобно разделить на группы:
–эффекты, связанные с вазодилатацией (головная боль, головокружение, покраснение кожи, сердцебиение, периферические отеки);
–эффекты ино, хроно, и дромотропные, из-за которых АК противопоказаны при тяжелой дисфункции левого желудочка, при синдроме ССУ и AV - блокаде 2–3 ст.;
–эффекты воздействия на моторику желудочно-кишечного тракта (запор, понос, тошнота и др.).
При назначении АК внутрь в терапевтических дозах чаще всего наблюдаются побочные реакции на нифедипин, реже на верапамил и очень редко – на дилтиазем.
Противопоказаний к назначению АК значительно меньше, чем у - блокаторов. АК могут без опасения применяться больными бронхиальной астмой, обструктивным бронхитом, синдромом Рейно, стенокардией, сахарным диабетом, дислипопротеидемией, при облитерирующем атеросклерозе нижних конечностей.
Верапамил и дилтиазем противопоказаны при нарушениях проводимости и сердечной недостаточности. Результаты рандомизированных исследований не подтвердили обсуждавшееся ранее влияние антагонистов кальция на риск развития рака и кровотечений.
129
- адреноблокаторы безопасно и эффективно снижают АД и являются средствами выбора при гипертрофии предстательной железы. Возможными показаниями к их назначению считают нарушение толерантности к глюкозе и дислипидемии. Относительное противопоказание – ортостатическая гипотония,
поэтому пожилым пациентам - адреноблокаторы следует применять с осторожностью под контролем АД в положении стоя. В феврале 2000 г комитет по безопасности запретил применение доксазозина в исследовании ALLHAT в связи с достоверно большей частотой развития застойной сердечной недостаточности, чем при других схемах лечения. Эти данные, вероятно, станут основанием для переоценки места - адреноблокаторов в лечении АГ.
К числу - адреноблокаторов, специфически угнетающих чувствительность адренорецепторов сосудистой стенки к катехоламинам, относят: быстродействующий фентоламин (регитин), дающий постепенный пролонгированный эффект; феноксибензамин (дибензирен, блокарден); празозин; бетанидин (оксбатал); тропафен. Их применение ограничено лечением АГ при феохромацитоме и гипертоническом кризе. При введении фентоламина в инъекциях (или при приеме внутрь) возможны тахикардия, вазомоторный ринит, головокружение, диспептические явления. Наибольшую опасность представляет тяжелый ортостатический коллапс, который может развиться у больного после инъекции, поэтому больному рекомендуется постельный режим в течение 2 ч после приема препарата.
Другие антигипертензивные препараты (центрально действующие)
представлены новыми лекарственными средствами (агонист имидазолиновых рецепторов моксонидин, альбарел), отличающимися лучшей переносимостью.
Принципиальное значение имеет установка на адекватное снижение повышенного АД с использованием любых антигипертензивных средств, так как доказательств влияния на прогноз АГ других, кроме снижения АД, механизмов не установлено. Потенциально применение новых классов препаратов должно привести к увеличению количества пациентов, приверженных к длительному лечению.
Для купирования гипертонического криза катапресан назначают сублингвально (0,15 мг) или внутримышечно (1–2 мл 0,01 % раствора в.в. с 20 мл изотонического раствора натрия хлорида). Необходимо помнить о наличии первой гипертензивной фазы действия, в связи с чем препарат вводят в вену очень медленно (содержимое шприца за 5–10 мин). При необходимости прервать лечение катапресаном, из-за синдрома "отмены" дозу его снижают постепенно. При развитии синдрома "отмены", что проявляется клиникой гипертонического криза, для купирования синдрома вводят парентерально катапресан (клофелин), пропранолол или фентоламин. К наиболее частым побочным действиям катапресана, кроме синдрома "отмены", следует отнести сухость во рту, которая проходит чаще самостоятельно через 2–3 недели приема, ее можно уменьшить приемом аскорбиновой кислоты; запоры и сонливость, последняя при длительном приеме индивидуально подобранной дозы уменьшается, но не всегда исчезает, что делает его непригодным для лечения больных, деятельность которых
130
требует высокой психомоторной реакции (водители, диспетчеры и др.).
К достоинствам препарата следует отнести быстроту действия, что позволяет использовать его при сублингвальном приеме для лечения легкого гипертонического криза, и невысокая стоимость, что немаловажно для малоимущих категорий населения.
С целью увеличения безопасности и уменьшения побочных действий гипотензивных препаратов центрального действия разработан принципиально новый препарат с уникальным двойным механизмом действия – моксонидин (цинт), действующий на недавно открытые II-имидазолиновые рецепторы в ЦНС. Имидазолиновые рецепторы локализованы в продолговатом мозгу – области, которая считается центром регуляции симпатической нервной системы. Связывание моксонидина с II-имидазолиновыми рецепторами тормозит активность симпатической нервной системы, что проявляется на уровне симпатических нервных окончаний в сердце, почках, кишечнике. Снижение симпатической активности приводит к снижению концентрации норадреналина и уменьшению периферического сопротивления. Моксонидин отличается от других антигипертензивных препаратов центрального действия тем, что он, являясь высоко селективным в отношении имидазолиновых рецепторов, не связывается с
2 - рецепторами и почти не имеет таких побочных эффектов, как седативный и сухость во рту.
Одновременно со снижением активности симпатической нервной системы моксонидин угнетает систему ренин – ангиотензин – альдостерон, вызывая снижение активности ренина плазмы, что позволяет использовать препарат в качестве монотерапии. К достоинствам препарата относятся отсутствие синдрома "отмены", обратное развитие гипертрофии миокарда левого желудочка, он может применяться для лечения гипертонии у больных сахарным диабетом, при бронхиальной астме, при гиперлипидемиях. До сих пор ни в одном исследовании не было выявлено никаких серьезных побочных эффектов. Более того, дополнительным доводом в пользу безопасности препарата является то, что он не оказывает неблагоприятного воздействия на течение сопутствующих гипертензии патологических состояний, например, слабости синусового узла, атриовентрикулярных блокад, злокачественных аритмий, нестабильной стенокардии, сердечной недостаточности, нарушении функции печени и почек. Эта особен-
ность выгодно отличает моксонидин от - блокаторов, которые нельзя назначать больным, страдающим бронхиальной астмой или сердечной недостаточностью.
Выпускается цинт в виде таблеток с содержанием 0,2–0,3–0,4 мг моксонидина. Назначать лечение надо с дозы 0,2 мг один раз в сутки, при отсутствии эффекта дозу через 3 недели увеличивают до 0,3 мг–0,4 мг в один прием в сутки, или по 0,2 мг в два приема. Не следует превышать разовую дозу 0,4 мг и суточную 0,6 мг. Больным с умеренным нарушением функции почек не следует превышать разовую дозу моноксидина 0,2 мг и суточную дозу 0,4 мг. Прием цинта иногда в начале лечения влияет на психомоторную реакцию, поэтому у водителей требует регулярного медицинского контроля.
Важным положительным качеством цинта является его способность
131

обеспечивать необходимый уровень артериального давления в течение 24 ч, что делает возможным однократный прием в сутки и улучшает качество жизни больных. При отсутствии эффекта монотерапии цинтом его можно сочетать со всеми другими группами гипотензивных средств.
Комбинированная антигипертензивная терапия. Исследования по-
следних лет убедительно продемонстрировали необходимость применения двух или более препаратов у большинства больных АГ для достижения адекватного контроля АД без ухудшения качества жизни. В частности, в исследовании НОТ было показано, что для снижения диастолического АД менее 80 мм рт. ст. 74 % пациентов потребовалась комбинированная гипотензивная терапия. При наличии АГ 2–3 степеней рациональные комбинации препаратов в низких дозах могут быть использованы уже на начальном этапе медикаментозной терапии.
Одной из самых эффективных комбинаций антигипертензивных препаратов, воздействующих на важнейшие механизмы повышения АД (объемзависимый и ренин-ангиотенизиновый) является диуретик и ингибитор АПФ [Оганов, Небиеридзе, 2002] (табл. 7.5.). Среди многих зарегистрированных фиксированных комбинаций указанных классов препаратов особое место занимает претеракс, в России выпускается под названием нолипрел,
Т а б л и ц а 7.5 Преимущества низкодозовых фиксированных комбинаций антигипертензивных препаратов
Удобный режим дозирования (снижение количества принимаемых таблеток и визитов к врачу), повышающий приверженность к терапии Быстрое достижение эффекта, особенно важное для групп высокого риска Подавление различных механизмов повышения АД Подавление контррегуляторных механизмов Снижение риска побочных эффектов из-за малых доз
Более низкая стоимость фиксированных комбинаций по сравнению со стоимостью его компонентов
Представленные исследования Р.Г. Оганова и Д.В. Небиеридзе [2002] свидетельствуют о том, что для достижения адекватного контроля АД в популяции необходима комбинированная терапия.
Особого внимания заслуживает применение фиксированных, низкодозовых комбинаций антигипертензивных препаратов, которые позволяют увеличить антигипертензивную эффективность и одновременно снизить число побочных эффектов. Такие комбинации сокращают количество принимаемых таблеток, снижают стоимость лечения, что в конечном счете повышает приверженность больных к лечению и оптимизирует терапию у большинства пациентов с АГ.
Основной целью контроля АГ является предупреждение сердечнососудистых осложнений. Для решения этой задачи одного, даже идеального подбора медикаментозной терапии недостаточно. Необходимы коррекция со-
132
