
6 курс / Кардиология / Кардиология_Национальное_руководство_Е_В_Шляхто_
.pdf
ЭКГ-критерии желудочковой тахикардии (рис. 20.6):
•обычно правильный ритм с частотой 110-250 в минуту;
•продолжительность комплекса QRS составляет более 120 мс, а чаще - более 140 мс;
•в 50% случаев наблюдается АВ-диссоциация;
•«сливные» комплексы и «захваты».
Рис. 20.5. Желудочковая экстрасистолия по типу бигеминии (каждый второй комплекс - экстрасистола)
Рис. 20.6. Мономорфная желудочковая тахикардия (пятый комплекс в отведениях V1-V6 - «захват»)
Однако возможности диагностики ЖТ при использовании этого метода ограничены в связи с тем, что аритмия носит пароксизмальный характер, возникает в случайные интервалы времени, обычно без каких-либо предвестников. Так, по различным данным, ЖТ выявляют на ЭКГ лишь в 0,5% случаев.
На ЭКГ во время приступа полиморфной ЖТ регистрируют тахикардию с широкими комплексами QRS, неправильным ритмом и постоянным изменением формы, амплитуды и полярности комплекса QRS. Кроме того, на обычной ЭКГ можно выявить признаки, характерные для генетически детерминированных заболеваний.
ЭКГ-критерии АДС:
•отклонение ЭОС вправо;
•нарушения проводимости в системе правой ножки пучка Гиса;
•соотношение ширины QRS в отведениях V2 и V4 более 1,1;
•монотопная правожелудочковая ЖЭ.
ЖТ имеет морфологию БЛНПГ. В далеко зашедших стадиях аритмии становятся полиморфными (множество очагов). Нормальная ЭКГ при аритмическом анамнезе более 5 лет делает диагноз АДС сердца маловероятным.
ЭКГ-критерии врожденного синдрома удлиненного интервала Q-T:
•продолжительность Q-T более 0,44 с;
•эпизоды изменчивости зубца Т и другие нарушения реполяризации;
•брадикардия (у детей);
•синдром удлиненного Q-T у членов семьи.
ЭКГ-критерии синдрома Бругада. ЭКГ-изменения (могут встречаться в различных сочетаниях, в зависимости от чего выделяют несколько вариантов синдрома):
•подъем сегмента ST и отрицательный зубец Т в отведениях V1-V3 (обусловлен снижением продолжительности потенциала действия в эпикарде с возникновением градиента между эпи- и эндокардом во 2 и 3 фазах потенциала действия);
•БПНПГ (в том числе преходящая и неполная);
•удлинение интервала Р-Q(более чем у 50% больных);
•сочетание желудочковых (мономорфная ЖТ, полиморфная ЖТ типа «пируэт», ФЖ) и наджелудочковых аритмий (в том числе ФП);
•изменчивость ЭКГ при нагрузке и в ходе медикаментозных проб (после введения аймалина♠ или прокаинамида).
ЭКГ-критерии синдрома укороченного интервала Q-T. Регистрируют постоянно укороченный интервал Q-T, часто выявляют ФП и ТП [7].
ХОЛТЕРОВСКОЕ МОНИТОРИРОВАНИЕ
ХМ ЭКГ используют для диагностики симптоматических и бессимптомных ЖЭ, для прогностической оценки ЖЭ и стратификации риска в различных популяциях, а также для оценки эффективности ААТ.
Исследование показано не только при наличии ЖЭ на стандартной ЭКГ или в анамнезе, но и всем больным с органическими заболеваниями сердца, независимо от наличия клиники желудочковых аритмий и выявления их на стандартных ЭКГ. Оно дает
возможность оценить частоту, длительность, моноили политопность ЖЭ, их зависимость от времени суток, ФН, изменений сегмента ST, частоты ритма и других факторов. Исследование необходимо проводить до начала лечения.
ХМ ЭКГ при ЖТ имеет определенные ограничения в связи со спорадическим характером ЖТ. Так, например, у 43% больных, имевших в анамнезе ЖТ, удалось выявить ЖЭ, но ни в одном из 2 420 исследований не удалось зафиксировать пароксизм ЖТ длительностью более 30 с. А ВСС во время ХМ ЭКГ настолько редка, что в период 1968-1988 гг. среди миллионов исследований получены данные лишь о 400 таких случаях. При увеличении времени регистрации ЭКГ до 3-7 сут диагностическая ценность метода повышается. Чувствительность при выявлении групповой ЖЭ при этом возрастает с 21 до 90%.
Тем не менее ХМ относят к самым эффективным по соотношению цена-качество методам диагностики симптоматических и бессимптомных аритмий, прогностической оценки и стратификации риска в различных популяциях, а также определения эффективности противоаритмической терапии. Многоканальное (12-канальное) мониторирование позволяет проводить топическую диагностику ЖЭ/ЖТ путем оценки морфологии комплекса QRS.
НАГРУЗОЧНЫЕ ЭЛЕКТРОКАРДИОГРАФИЧЕСКИЕ ПРОБЫ
С помощью нагрузочных ЭКГ-проб можно оценить возможный риск развития аритмий при ИБС. Иногда пробы позволяют выявить аритмии, индуцированные ФН. Чувствительность указанных методов в диагностике ЖТ невелика. Иногда они позволяют выявить аритмии, индуцируемые ФН, например катехоламинзависимую ЖТ или аритмии, связанные с АДПЖ. С помощью нагрузочных ЭКГ-тестов можно также выявить ИБС и оценить возможный риск развития аритмий при ИБС.
ЭХОКАРДИОГРАФИЯ
ЭхоКГ позволяет определить морфологические и функциональные изменения сердца (клапанные дефекты, гипертрофию миокарда ЛЖ, ФВ ЛЖ, наличие зон гипо- и акинезии, увеличение полостей сердца), которые могут стать причиной аритмии. При большинстве генетических заболеваний органической патологии на ЭхоКГ не обнаруживают. При АДС ЭхоКГ позволяет исключить аномалию Эбштейна, другие ВПС и выявить повышение конечного диастолического диаметра ПЖ, нарушения сократимости его стенки.
Метод верификации АДС - эндомиокардиальная биопсия - пока не получил широкого распространения. Клинический стандарт морфологической диагностикиМРТ сердца с функцией подавления жировой ткани (в сочетании с ЭхоКГ и вентрикулографией).
Выявляют очаги диаметром от нескольких миллиметров, выполняют расчет содержания жировой ткани. При вентрикулографии высокоспецифично сочетание аневризм стенки ПЖ и повышенной трабекулярности верхушки.
Сигнал-усредненная ЭКГ, анализ дисперсии интервала Q-T, исследование вариабельности сердечного ритма и поздних потенциалов желудочков позволяют оценить риск развития потенциально опасных желудочковых аритмий и ВСС.
ВНУТРИСЕРДЕЧНОЕ ЭЛЕКТРОФИЗИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
В случае ЖЭ показанием к проведению внутрисердечного ЭФИ исследования может стать необходимость установить механизм и место возникновения экстрасистолы (при частой монотопной ЖЭ). Индукция с помощью локализованного стимула ЖЭ, полностью
идентичных «естественным», подтверждает точность топического диагноза и делает возможным абляцию аритмогенного очага.
Показания при ЖТ:
•необходимость дифференциальной диагностики при тахикардии с широкими комплексами QRS (запись во время приступа выявляет отсутствие связи между ритмом предсердий и желудочков);
•оценка механизма ЖТ;
•картирование сердца;
•катетерная абляция документированных клинически ЖТ;
•подбор терапии;
•изучение особенностей тахикардии и определение оптимальных параметров для имплантации ИКД у больных ИБС со сниженной ФВ ЛЖ.
При ЖТ у больных ИБС со сниженной ФВ ЛЖ и наследственными заболеваниями с документированной полиморфной ЖТ и высоким риском ВСС ЭФИ показано для изучения особенностей тахикардии и определения оптимальных параметров для имплантации ИКД. Синдром Бругада - показание к ЭФИ даже при отсутствии устойчивой ЖТ, так как ее индукция делает прогноз в отношении ВСС менее благоприятным.
ДРУГИЕ ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Коронароангиография (КАГ) необходима для исключения или подтверждения диагноза ИБС. Поскольку о некоронарогенном характере ЖТ уверенно можно говорить лишь после проведения КАГ, данное исследование показано большинству пациентов старше 40 лет, страдающих ЖЭ и особенно ЖТ.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ТАХИКАРДИЙ С ШИРОКИМИ КОМПЛЕКСАМИ QRS
Тахикардии с широкими комплексами QRS нередко встречаются в практике кардиологов, реаниматологов, врачей скорой помощи и требуют точной дифференциальной диагностики для правильного определения лечебной тактики. Трудности дифференциальной диагностики тахикардий с широкими комплексами QRS обусловлены недостаточной чувствительностью многочисленных критериев. Иногда она представляет значительные трудности, но в то же время имеет важное значение для лечебной тактики и оценки прогноза.
Тахикардией с широкими комплексами QRS считают тахикардию с ЧСС более чем 100 ударов в минуту и длительностью комплекса QRS более 120 мс в одном из однополюсных грудных отведений (V1-V6) или тахикардию с
продолжительностью QRS 110-120 мс с морфологией, характерной для блокады одной или обеих ножек пучка Гиса.
К числу тахикардий с широкими комплексами QRS относят:
•пароксизмальные ЖТ;
•пароксизмальные наджелудочковые тахикардии;
•пароксизмы антидромных реципрокных АВ-тахикардий при синдроме WPW;
•пароксизмы реципрокных АВ-тахикардий (ПРАВТ) при наличии аномальных путей проведения с тахизависимыми функциональными блокадами ножек пучка Гиса;
•пароксизмы ТП или ФП с тахизависимыми функциональными блокадами ножек пучка Гиса;
•выраженную синусовую тахикардию у больных с органической блокадой ножки или ножек пучка Гиса.
Различные варианты тахикардий с широкими комплексами QRS имеют разное клиническое значение и требуют определенного комплекса неотложных мероприятий, поэтому важно быстро определять варианты тахикардий с широкими комплексами QRS.
Для дифференциальной диагностики тахикардий с широкими комплексами QRS могут быть использованы [13]:
•стандартная ЭКГ;
•чреспищеводное ЭФИ;
•динамическая ЭКГ;
•внутрисердечное ЭФИ.
ЖТ в отличие от суправентрикулярной чаще развивается при наличии органического поражения миокарда и сопровождается нарушениями гемодинамики. Однако при относительно невысоком желудочковом ритме гемодинамика довольно долгое время может оставаться стабильной. Некоторое дифференциально-диагностическое значение имеют отсутствие вегетативной окраски приступов и изменения ЧСС при вагусных пробах.
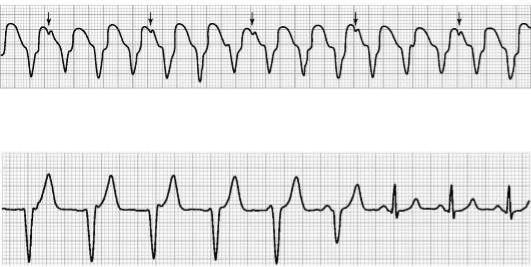
Дифференциальная диагностика базируется в основном на тщательном анализе ЭКГ в 12 отведениях (см. рис. 20.6). При этом в пользу ЖТ свидетельствуют перечисленные ниже признаки, каждый из которых не является строго обязательным и специфичным.
•Наличие предсердно-желудочковой диссоциации желудочковых захватов, независимое от комплексов QRS расположение зубцов Р. Хотя этот признак высокоспецифичен для ЖТ, он отмечается лишь примерно у 20% больных с этой формой аритмии (рис. 20.7). Определяется регистрация «захваченных» и/или «сливных» желудочковых комплексов (см. рис. 20.6; рис 20.8). В случаях, когда ретроградное проведение желудочковых импульсов на предсердия сохраняется, зубцы Р, следующие за комплексами QRS, инвертированы в отведениях II, III, AVF.
•Уширение комплекса QRS (более 0,14 с). Признак имеет весьма ограниченную специфичность, так как определяется также при СВТ на фоне старой БНПГ, при антидромной реципрокной предсердно-желудочковой тахикардии и при лечении СВТ ААП, удлиняющими внутрижелудочковую проводимость. С другой стороны, при локализации эктопического очага в ЛЖ вблизи волокон проводящей системы комплексы QRS могут быть относительно узкими, менее 0,14 с.
•Значительные отклонения электрической оси комплекса QRS во фронтальной плоскости: при графике БПНПГ - более -30° влево, а при графике БЛНПГ - более -60° влево или более +90° вправо. Это, однако, полностью не исключает возможности СВТ с участием добавочных проводящих путей.
•Конкордантность направления полярности комплекса QRS во всех грудных отведениях -
от V1 до V6, который либо отрицательный, либо положительный. Последний вариант, однако, встречается также при реципрокной тахикардии с участием добавочного предсердно-желудочкового пути с локализацией в заднебазальном отделе ЛЖ.
•При графике БПНПГ регистрируется однофазный (в виде одного зубца R) или
двухфазный (типа qR) желудочковый комплекс в отведении V1. При наличии отклонения ЭОС влево регистрируется глубокий зубец S (S >R) в отведении V6. В отличие от этого для СВТ характерен трехфазный желудочковый комплекс в отведениях V1 и V6; в отведении V1 он имеет вид rSR, а в отведении V6 - qRS при R >5.
•При графике БЛНПГ регистрируется широкий (более 0,04 с) зубец r в отведении V1 или V2 с удлинением интервала от начала желудочкового комплекса до вершины зубца S в этих отведениях более 0,06 с. Наоборот, СВТ свойственны более узкий зубец r и более короткое расстояние до вершины зубца S.
•Желудочковый комплекс в виде QR в одном или более отведениях ЭКГ у больных, перенесших ИМ или его очаговое инфильтративное либо воспалительное поражение.
•Одинаковая графика комплексов QRS при тахикардии и экстрасистолии, регистрируемых на предыдущих ЭКГ.
Все тахикардии с широкими комплексами QRS, особенно протекающие с нарушениями гемодинамики, следует лечить как ЖТ, пока нет доказательств обратного.
Рис. 20.7. Атриовентрикулярная диссоциация при желудочковой тахикардии (стрелками указаны Р-волны, следующие в своем ритме)
Рис. 20.8. Пример сливного проведения. Встречается в случае одновременного возбуждения проведенным синусовым ритмом и желудочковой активностью (6-й комплекс слева)
ЛЕЧЕНИЕ ЖЕЛУДОЧКОВЫХ АРИТМИЙ Цели лечения
•Выявление и лечение основного заболевания.
•Устранение факторов, способствующих развитию аритмии.
•Снижение летальности.
•Подавление аритмии.
•Уменьшение симптомов.
• Решение вопроса о трудоспособности. Показания к госпитализации
При впервые выявленной ЖЭ показана госпитализация для обследования и уточнения характера основного заболевания. При прогностически неблагоприятных аритмиях показана госпитализация для подбора ААТ. Всем больным с пароксизмами ЖТ необходима госпитализация для обследования и уточнения характера основного заболевания, подбора ААТ и хирургического лечения.
Немедикаментозное лечение
Поскольку вредные привычки могут провоцировать ЖЭ, больным необходимо рекомендовать отказ от курения, злоупотребления алкоголем, чрезмерного употребления кофе. Кроме того, необходимо отменить препараты (если это возможно), которые могут способствовать возникновению ЖЭ (дигоксин, симпатомиметики и др.).
Медикаментозное лечение
Независимо от частоты и морфологии ЖЭ, по возможности необходимо проводить этиотропное лечение. После стратификации риска (см. табл. 20.1) решают вопрос о выборе ААТ.
ВЫБОР ТЕРАПИИ ЖЕЛУДОЧКОВОЙ ЭКСТРАСИСТОЛИИ
•При доброкачественной ЖЭ, которую больные субъективно хорошо переносят, ААП можно не назначать.
•Доброкачественная ЖЭ при плохой субъективной переносимости, частой ЖЭ или потенциально злокачественной ЖЭ без выраженной гипертрофии миокарда ЛЖ (толщина стенок ЛЖ не более 14 мм) неишемической этиологии. Таким больным можно назначать ААП класса I.
Эффективность препаратов класса I, за исключением фенитоина (дифенин♠) у этой категории больных достигает 70%. Из ААП этого класса при ЖЭ можно использовать лаппаконитина гидробромид (аллапинин♠ - препарат выбора при тенденции к брадикардии), пропафенон (обладает слабым β-адреноблокирующим
действием), этацизин♠, морацизин, этмозин♠. Прокаинамид (новокаинамид♠) в настоящее время из-за большого числа побочных эффектов для поддерживающей терапии используют очень редко (лишь при неэффективности других препаратов). Использование хинидина♠ при желудочковых аритмиях нежелательно. Основное показание к назначению фенитоина - ЖЭ на почве дигиталисной интоксикации. У больных с доброкачественными ЖЭ ААП необходимо назначать только в период субъективного ощущения экстрасистол.
В ряде случаев ЖЭ можно купировать приемом седативных препаратов (валокордин♠, корвалол♠, настой боярышника♠). Из дополнительных терапевтических возможностей необходимо отметить возможность назначения психотропных препаратов (феназепам♠, диазепам, клоназепам).
Назначение ААП класса III (амиодарон и соталол) при доброкачественной ЖЭ показано лишь при ее высокой симптомности, невозможности хирургического устранения и при неэффективности препаратов класса I.
ЗЛОКАЧЕСТВЕННЫЕ И ПОТЕНЦИАЛЬНО ЗЛОКАЧЕСТВЕННЫЕ ЖЕЛУДОЧКОВЫЕ ЭКСТРАСИСТОЛЫ
Амиодарон - препарат выбора. d, l-Соталол следует использовать лишь в тех случаях, когда амиодаронпротивопоказан или неэффективен, так как по эффективности он уступает амиодарону, а проаритмические эффекты (особенно у больных с неишемической кардиопатией) возникают гораздо чаще.
Добавление β-адреноблокаторов к амиодарону (особенно при ИБС) снижает как аритмическую, так и общую летальность. При этом чем выше исходная ЧСС, тем более выражен профилактический эффект комбинации амиодарона с β-адреноблокаторами.
Противопоказания к назначению ААП класса I:
•постинфарктный кардиосклероз;
•аневризма ЛЖ;
•гипертрофия миокарда ЛЖ (толщина стенок >1,4 см);
•дисфункция ЛЖ;
•ХСН.
У пациентов со сниженной ФВ ЛЖ назначение ААП класса I, направленное только на уменьшение числа ЖЭ, ухудшает прогноз за счет повышения риска ВСС. На фоне приема ААП IС класса (энкаинид, флекаинид , морацизин) с целью подавления ЖЭ у больных, перенесших ИМ, достоверно увеличивалась летальность (в 2,5 раза) за счет проаритмического эффекта. Риск проаритмического действия возрастает также при выраженной ГЛЖ, при активном миокардите. Все ААП классов IA и С необходимо с осторожностью назначать при нарушении проводимости по системе ножек пучка Гиса и дистальной АВ-блокаде I степени; кроме того, они противопоказаны при удлинении интервала Q-Тс более 440 мс любой этиологии.
Верапамил и β-адреноблокаторы малоэффективны при абсолютном большинстве ЖНРС. β-Адреноблокаторы не обладают прямым антиаритмическим эффектом при желудочковых аритмиях, эффективны у больных с симпатозависимыми ЖЭ/ЖТ. За счет снижения симпатической стимуляции, антиишемического действия и предотвращения катехоламининдуцированной гипокалиемии они уменьшают риск развития ФЖ. β- Адреноблокаторы используют для первичной и вторичной профилактики ВСС, они показаны всем больным с ИБС и ЖЭ (при отсутствии противопоказаний).
Препараты калия, магния, средства метаболического действия. Важным моментом антиаритмического лечения является нормализация электролитного баланса. Препараты калия и магния обладают самостоятельным противоаритмическим эффектом, в том числе и при аритмиях? связанных с синдромом удлиненного Q-T. Также они могут использоваться в комплексной антиаритмической терапии нарушений ритма.
В настоящее время на российском фармацевтическом рынке представлено достаточно большое количество магнийсодержащих лекарственных препаратов; как правило, магний в них содержится в виде солей - оротата, сульфата, аспартата или лактата.
Оценка эффективности лечения. Основной метод оценки эффективности терапии (наряду с субъективным контролем) - ХМ ЭКГ. Препарат считают эффективным, если на фоне его приема полностью исчезают парная и групповая экстрасистолии, а также пробежки ЖТ, уменьшается число одиночных ЖЭ на 70-90%.
КУПИРОВАНИЕ ПАРОКСИЗМА ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
Даже при отсутствии уверенности в желудочковом происхождении тахикардии с широкими комплексами QRS ее купирование проводят по принципам купирования пароксизма ЖТ.
•Пароксизм ЖТ с выраженной гемодинамической нестабильностью. Показаны экстренная ЭИТ разрядом 360-400 Дж и проведение реанимационных мероприятий. При неэффективности (сохранение или немедленный рецидив ЖТ/ФЖ) дефибрилляцию повторяют на фоне внутривенного струйного введения 300-450 мг амиодарона.
•Пароксизм мономорфной ЖТ. Для купирования рекомендуют использовать несколько препаратов:
•прокаинамид вводят внутривенно струйно медленно в дозе 1 000 мг под контролем АД. Препарат эффективен примерно в 70% случаев ЖТ;
•амиодарон назначают для купирования пароксизма ЖТ как при сохраненной, так и при сниженной ФВ ЛЖ в дозе 300-450 мг внутривенно струйно. При неэффективности амиодарона следует переходить к ЭКВ. При эффективности амиодарона необходимо продолжить его введение (до 2000 мг/сут) с последующим переходом на пероральный прием;
•при ИМ, осложненном пароксизмом мономорфной ЖТ, возможно введение 80-120
мг лидокаина внутривенно струйно в течение 1,5 мин с последующим внутривенным капельным введением 2 мг/кг. Лидокаинэффективен в 30% случаев ЖТ.
ПОДДЕРЖИВАЮЩАЯ АНТИАРИТМИЧЕСКАЯ ТЕРАПИЯ ПРИ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
•Амиодарон. Вторичную профилактику ВСС проводят главным образом амиодароном, так как появление устойчивой ЖТ, особенно у больных с ИБС, автоматически переводит больного в группу злокачественных желудочковых аритмий. Кроме того, больным ИБС (в дополнение к амиодарону) для вторичной профилактики ВСС рекомендуют назначать Р- адреноблокаторы.
•ААП класса I. При некоронарогенных ЖТ (устойчивых или неустойчивых), которые по другим признакам можно отнести к группе потенциально злокачественных желудочковых аритмий, можно проводить терапию ААП класса I (см. раздел «Желудочковая экстрасистолия»). Независимо от того, какой препарат избран для лечения у конкретного больного, его эффект необходимо доказать (при частых пароксизмах - с помощью ХМ, при редких - с помощью ЭФИ).
Особого внимания заслуживают те варианты ЖТ, при которых эффективна терапия «нетипичными» в лечении ЖНРС препаратами, лишенными аритмогенного эффекта.
•Верапамил можно назначать при идиопатических ЖТ, некоторых вариантах ЖТ из выводного тракта ПЖ, а также при фасцикулярной тахикардии и триггерной ЖТ из верхушки ЛЖ.
•β-Адреноблокаторы могут быть эффективными при идиопатической ЖТ из выводного тракта ПЖ (пароксизмы провоцирует нагрузка) и при ЖТ на фоне ГКМП (в дополнение к амиодарону).
Потенциальная эффективность верапамила и/или β-адреноблокаторов у больных с идиопатическими триггерными ЖТ не исключает назначения ААП классов I и III при этих формах ЖТ. У больных с доброкачественными и асимптомными вариантами ЖТ (идиопатическая ЖТ из выводного тракта ПЖ) возможен полный отказ от ААТ.
Лечение аритмогенной дисплазии ПЖ. При наличии одного аритмогенного очага относительно высока эффективность соталола, верапамила; можно также использовать ААП класса IС, β-адреноблокаторы и амиодарон. Однако в связи с прогрессирующим характером заболевания, быстрым снижением чувствительности к препаратам возникает необходимость в более радикальном лечении (РЧА, ИКД, вентрикулотомия).
Препараты других групп. С учетом того, что к ФР ВСС относят не только ЖНРС, профилактику ВСС необходимо проводить не только ААП, но и другими ЛС с доказанным эффектом. У больных после ИМ к таким препаратам относят ацетилсалициловую кислоту, ИАПФ, антагонисты альдостерона, статины, а также β-адреноблокаторы, которые желудочковую аритмию как таковую подавляют очень слабо. Доказана роль β- адреноблокаторов и ИАПФ в профилактике ВСС у больных с ДКМП.
КУПИРОВАНИЕ ПАРОКСИЗМА ФИБРИЛЛЯЦИИ ЖЕЛУДОЧКОВ
При пароксизме ФЖ показаны экстренная ЭИТ разрядом 360-400 Дж и проведение реанимационных мероприятий. При неэффективности (сохранение или немедленный рецидив ЖТ/ФЖ) дефибрилляцию повторяют на фоне внутривенного струйного введения амиодарона 300-450 мг.
КУПИРОВАНИЕ ПАРОКСИЗМА ПОЛИМОРФНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ ПРИ НОРМАЛЬНОМ ИНТЕРВАЛЕ Q-T
•Коррекция электролитных нарушений.
•Устранение ишемии миокарда.
•При нормальной ФВ ЛЖ из ААП можно использовать амиодарон, прокаинамид, β- адреноблокаторы.
•При сниженной ФВ ЛЖ можно использовать только амиодарон и лидокаин.
КУПИРОВАНИЕ ПАРОКСИЗМА ПОЛИМОРФНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ ПРИ УДЛИНЕННОМ ИНТЕРВАЛЕ Q-T (ТАХИКАРДИИ ТИПА «ПИРУЭТ»)
•Внутривенно вводят магния сульфат 1 г за 1-3 мин.
•Необходимо немедленно отменить препарат, который мог спровоцировать развитие ЖТ.
•Выполняют коррекцию электролитных расстройств (гипокалиемии и гипомагниемии).
•В случае рецидива тахикардии внутривенно капельно вводят 100 мл 20% раствора магния сульфата вместе с 400 мл 0,9% раствора натрия хлорида со скоростью 10-40 капель в минуту.
•Внутривенно вводят лидокаин или Р-адреноблокаторы.
•При брадикардии учащают ритм сердца с помощью ЭКС или внутривенного введения допамина.
•При отсутствии эффекта выполняют ЭИТ.
